وداعاً لفشل الجراحة: مسمار اعاده الوضع يغير علاج كسور المدورين.
الخلاصة الطبية
تعرف معنا على تفاصيل وداعاً لفشل الجراحة: مسمار اعاده الوضع يغير علاج كسور المدورين.، اكتشف: تقنية ثورية لعلاج كسور بين المدورين وتثبيت مثالي! هي طريقة مبتكرة تعتمد على "مسمار إعادة الوضع" لتحسين نتائج جراحة كسور الفخذ الدقيقة. تستخدم أسلاك كيرشنر ومسامير مجوفة لإعادة الوضع بدقة وتثبيت الجزء القريب، مما يقلل من مخاطر انزلاق مسمار رأس الفخذ ومضاعفات فشل الزرع الداخلي، وتسريع التعافي للمرضى ذوي الكسور غير المستقرة.
وداعاً لفشل الجراحة: مسمار إعادة الوضع يغير علاج كسور المدورين.
تُعد كسور بين المدورين (Intertrochanteric Fractures) من الإصابات الشائعة والخطيرة، خاصةً بين كبار السن، وغالبًا ما تنتج عن السقوط البسيط. تُعرف هذه الكسور بمعدلاتها العالية من المضاعفات إذا لم يتم علاجها بشكل صحيح، مما يؤثر بشكل كبير على جودة حياة المرضى وقدرتهم على الحركة. لطالما كانت الجراحة هي الحل الأساسي لهذه الكسور، بهدف إعادة المريض إلى حركته الطبيعية في أقرب وقت ممكن وتجنب المضاعفات المرتبطة بالرقود الطويل. ومع التطور المستمر في التقنيات الجراحية، يبرز مسمار إعادة الوضع (Repositioning Screw) كابتكار واعد يهدف إلى معالجة أحد أبرز التحديات في علاج هذه الكسور: تحقيق إعادة وضع مثالية وتقليل احتمالات فشل التثبيت.
تاريخيًا، كانت طرق التثبيت الداخلي الشائعة تشمل مسمار الورك المنزلق (Sliding Hip Screw – SHS) ومسمار رأس الفخذ (Proximal Femoral Nail – PFN أو Gamma Nail). وعلى الرغم من فعاليتها في العديد من الحالات، فإن معدل فشل الجراحة للتثبيت الداخلي لكسور بين المدورين غير المستقرة لا يزال يتراوح بين 3-12%. تشتمل المضاعفات الشائعة بعد الجراحة على قطع الشفرة/المسمار (Cut-out)، والانزلاق المفرط للشفرة/المسمار (Excessive Sliding)، وفشل الزرع الداخلي (Implant Failure) بشكل عام. تشير العديد من الدراسات إلى أن تثبيت مسمار رأس الفخذ (مسمار نخاعي) يحمل مخاطر أقل للمضاعفات المذكورة أعلاه مقارنةً بمسمار الورك المنزلق في بعض الحالات، مما جعله أكثر شيوعًا. ومع ذلك، يظل سوء إعادة الوضع (Malreduction) عامل خطر مستقلًا ومهماً يؤدي إلى فشل الزرع الداخلي. وللحد من هذه المضاعفات، يجب التركيز بشكل أساسي على تحقيق إعادة وضع جيدة ومثالية للكسر.
في هذا المقال الشامل، سنغوص عميقًا في فهم كسور بين المدورين، تشريح المنطقة المتأثرة، الأسباب والمخاطر، طرق التشخيص، خيارات العلاج المتاحة، مع التركيز بشكل خاص على التقنية المبتكرة "مسمار إعادة الوضع" كحل متقدم. كما سنستعرض دور الأستاذ الدكتور محمد هطيف، البروفيسور وجراح العظام والعمود الفقري والمفاصل الأول في صنعاء، اليمن، في تقديم هذه الحلول المتقدمة، مستفيدًا من خبرته التي تتجاوز العشرين عامًا وأحدث التقنيات الجراحية العالمية.
تشريح مفصل الورك والمنطقة المدورية: فهم أعمق للكسر
لفهم كسور بين المدورين، لا بد من استعراض تشريح مفصل الورك وعظم الفخذ القريب. مفصل الورك هو مفصل كروي حقي (Ball-and-Socket Joint) يربط عظم الفخذ (Femur) بالحوض (Pelvis)، مما يتيح نطاقًا واسعًا من الحركة للطرف السفلي.
-
عظم الفخذ (Femur):
هو أطول وأقوى عظم في جسم الإنسان. يتكون الجزء القريب (العلوي) من عظم الفخذ من:
- رأس الفخذ (Femoral Head): الجزء الكروي الذي يستقر داخل التجويف الحقي (Acetabulum) في الحوض.
- عنق الفخذ (Femoral Neck): المنطقة الضيقة التي تربط الرأس بالجسم الرئيسي لعظم الفخذ (Shaft).
- المدور الكبير (Greater Trochanter): نتوء عظمي كبير يقع جانبيًا عند قاعدة عنق الفخذ، ويعتبر نقطة ارتكاز للعديد من عضلات الورك المهمة المسؤولة عن الحركة.
- المدور الصغير (Lesser Trochanter): نتوء عظمي أصغر يقع أنسيًا وخلفيًا أسفل عنق الفخذ، ويعتبر نقطة ارتكاز لعضلة الحرقفية القطنية (Iliopsoas muscle)، وهي عضلة رئيسية لثني الورك.
- الخط بين المدورين (Intertrochanteric Line): يمتد هذا الخط القوي على السطح الأمامي لعظم الفخذ، ويربط المدور الكبير بالمدور الصغير.
- العرف بين المدورين (Intertrochanteric Crest): يمتد هذا العرف على السطح الخلفي لعظم الفخذ، ويربط المدور الكبير بالمدور الصغير.
كسور بين المدورين: تحدث هذه الكسور في المنطقة الواقعة بين المدور الكبير والمدور الصغير. نظرًا لأن هذه المنطقة غنية بالعظام الإسفنجية (Cancellous Bone) ولديها إمداد دموي جيد، فإن التئام الكسور فيها يكون عادةً أفضل من كسور عنق الفخذ. ومع ذلك، فإن الطبيعة الميكانيكية المعقدة لهذه المنطقة، والتي تحمل أحمالاً كبيرة وتتأثر بقوى عضلية قوية، تجعلها عرضة للتفتت وعدم الاستقرار، خاصةً في الكسور المعقدة.
أسباب وعوامل خطر كسور بين المدورين
تعتبر كسور بين المدورين مشكلة صحية عامة رئيسية، وتزداد انتشارًا مع تقدم العمر.
تتضمن الأسباب وعوامل الخطر الرئيسية ما يلي:
الأسباب الرئيسية:
- السقوط: هو السبب الأكثر شيوعًا، وخاصة السقوط من وضع الوقوف أو من ارتفاع منخفض. تؤدي قوى القص المباشرة أو غير المباشرة إلى كسر في هذه المنطقة.
- الصدمات عالية الطاقة: في المرضى الأصغر سنًا، قد تنتج هذه الكسور عن حوادث السيارات، أو السقوط من ارتفاعات عالية، أو الإصابات الرياضية العنيفة. تتطلب هذه الحالات غالبًا طاقة أكبر لكسر العظام القوية لديهم.
عوامل الخطر:
- العمر المتقدم: يعتبر هذا هو عامل الخطر الأهم. مع التقدم في العمر، يقل الكثافة المعدنية للعظام (Osteopenia و Osteoporosis)، وتضعف العظام وتصبح أكثر هشاشة وعرضة للكسر حتى من إصابات بسيطة.
- هشاشة العظام (Osteoporosis): مرض يتميز بانخفاض كثافة العظام وتدهور في بنيتها الدقيقة، مما يجعلها أكثر عرضة للكسور.
- الجنس الأنثوي: النساء، خاصةً بعد سن اليأس، أكثر عرضة للإصابة بهشاشة العظام وبالتالي لكسور الورك بسبب التغيرات الهرمونية.
- الأدوية: بعض الأدوية تزيد من خطر السقوط (مثل المهدئات ومضادات الاكتئاب) أو تؤثر سلبًا على صحة العظام (مثل الكورتيكوستيرويدات طويلة الأمد).
- الأمراض المزمنة: مثل السكري، أمراض الكلى المزمنة، أمراض الغدة الدرقية، والتهاب المفاصل الروماتويدي، يمكن أن تساهم في ضعف العظام أو تزيد من خطر السقوط.
- ضعف البصر واضطرابات التوازن: يمكن أن تزيد من خطر السقوط، خاصة في كبار السن.
- ضعف العضلات وقلة النشاط البدني: يؤدي إلى تدهور التوازن وقوة العظام.
- سوء التغذية: نقص الكالسيوم وفيتامين د يضعف العظام.
- التدخين واستهلاك الكحول: يؤثران سلبًا على كثافة العظام وقدرتها على الالتئام.
الأعراض والتشخيص الدقيق
تُعد الدقة في التشخيص أمرًا بالغ الأهمية لضمان العلاج المناسب وتحقيق أفضل النتائج.
الأعراض الشائعة:
- ألم حاد ومفاجئ في الورك أو الفخذ: يزداد الألم مع أي محاولة لتحريك الساق أو تحميل الوزن عليها.
- عدم القدرة على الوقوف أو المشي: يصبح المريض غير قادر على تحمل الوزن على الساق المصابة.
- تشوه واضح في الساق المصابة: غالبًا ما تبدو الساق أقصر من الأخرى، وتكون ملفوفة نحو الخارج (external rotation).
- كدمات وتورم: قد تظهر كدمات أو تورم حول منطقة الورك والفخذ.
- ألم عند لمس المنطقة المصابة: حساسية شديدة للألم عند الجس.
وسائل التشخيص:
- الفحص السريري: يقوم الأستاذ الدكتور محمد هطيف بتقييم حالة المريض، وملاحظة التشوهات الواضحة، وتقييم نطاق الحركة (الذي يكون محدودًا ومؤلمًا)، وتحديد مدى الألم.
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر أهمية. تُظهر الأشعة السينية في الوضع الأمامي الخلفي (AP View) والوضع الجانبي (Lateral View) مكان الكسر ونوعه وتفتته ودرجة إزاحته. تُعد هذه الصور حاسمة لتحديد خطة العلاج.
- الأشعة المقطعية (CT Scan): في بعض الحالات المعقدة أو عند الشك في وجود كسور خفية، يمكن للأشعة المقطعية أن توفر صورًا ثلاثية الأبعاد أكثر تفصيلاً للكسر، مما يساعد في تحديد درجة التفتت وتخطيط الجراحة بدقة أكبر.
- الرنين المغناطيسي (MRI): نادرًا ما يستخدم في الحالات الحادة لكسور بين المدورين، ولكن قد يُطلب في حالة الاشتباه بكسور إجهادية أو إصابات الأنسجة الرخوة المصاحبة، أو إذا كانت الأشعة السينية سلبية ولكن لا يزال هناك اشتباه قوي بالكسر.
يعتمد الأستاذ الدكتور محمد هطيف على أحدث تقنيات التصوير لتشخيص دقيق وسريع، مما يضمن تحديد خطة علاج فردية وفعالة لكل مريض.
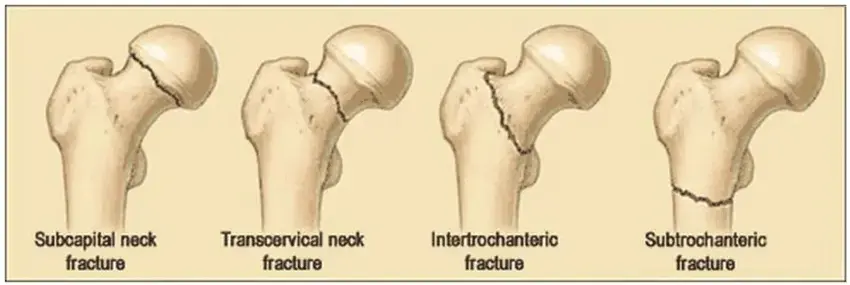
تصنيف كسور بين المدورين: فهم درجة عدم الاستقرار
تُعد كسور بين المدورين مجموعة متنوعة من الكسور تتراوح بين الكسور البسيطة والمستقرة إلى الكسور المعقدة وغير المستقرة. يساعد تصنيف الكسور الأطباء على فهم مدى تفتت الكسر وعدم استقراره، وبالتالي اختيار طريقة التثبيت الجراحية الأنسب. من أشهر أنظمة التصنيف:
-
تصنيف إيفانز المعدل (Modified Evans Classification): هذا التصنيف قديم ولكنه لا يزال مستخدمًا على نطاق واسع، ويقسم الكسور إلى:
- كسور مستقرة (Stable Fractures): الجزء الأنسي من الكسر (المدور الصغير والقشرة الأنسية الخلفية) سليم ومستقر، مما يوفر دعمًا جيدًا بعد التثبيت.
- كسور غير مستقرة (Unstable Fractures): تتضمن تفتتًا في القشرة الخلفية الأنسية، أو المدور الصغير، أو المدور الكبير، مما يؤدي إلى عدم استقرار ميكانيكي وميل للانزلاق أو التغير في موضع الكسر بعد التثبيت.
-
تصنيف AO/OTA: هو نظام تصنيف شامل يستخدم لجميع كسور العظام، وهو أكثر تفصيلاً ويقدم وصفًا دقيقًا للكسر بناءً على الموقع (الجزء العلوي من الفخذ 31)، ونوع الكسر (A لكسور خارج المفصل)، وتقسيماته الفرعية (A1 للكسور البسيطة، A2 للكسور المتفتتة في المدور الكبير أو الصغير، A3 للكسور العكسية المائلة).
- Type 31-A1: كسور بسيطة ذات خطين للكسر.
- Type 31-A2: كسور متعددة التفتت (Comminuted Fractures) غالبًا ما تكون غير مستقرة.
- Type 31-A3: كسور مائلة عكسيًا (Reverse Obliquity Fractures)، وتعتبر غير مستقرة للغاية وتتطلب تثبيتًا خاصًا.
يُعد فهم تصنيف الكسر خطوة حاسمة في تخطيط العلاج الجراحي. الكسور غير المستقرة، خاصةً تلك التي تتضمن تفتتًا خلفيًا أنسيًا أو الميل العكسي، هي الأكثر عرضة للفشل وتتطلب خبرة جراحية عالية وتقنيات تثبيت متقدمة لتحقيق نتائج مرضية، وهو ما يبرع فيه الأستاذ الدكتور محمد هطيف بفضل خبرته الواسعة وتركيزه على أحدث التطورات.
خيارات العلاج: من التحفظي إلى الجراحي
يهدف علاج كسور بين المدورين إلى تخفيف الألم، واستعادة الوظيفة، وتجنب المضاعفات، مع التركيز على تمكين المريض من الحركة المبكرة.
1. العلاج التحفظي (Conservative Treatment):
نادرًا ما يكون العلاج التحفظي خيارًا مناسبًا لكسور بين المدورين، باستثناء حالات استثنائية جدًا مثل:
* المرضى الذين يعانون من حالات طبية حرجة جدًا ولا يمكنهم تحمل الجراحة إطلاقًا.
* الكسور غير المزاحة تمامًا والمستقرة جدًا (وهي نادرة في هذه المنطقة).
* في هذه الحالات، يتم التعامل مع المريض عن طريق تثبيت الساق في وضعية معينة (مثل استخدام جبيرة أو شد Skeletal Traction) والتحكم في الألم، ولكن هذا النهج يرتبط بمخاطر عالية من المضاعفات مثل قرح الفراش، الالتهاب الرئوي، الجلطات الدموية، وفقدان كبير لوظيفة الورك. لذلك، لا يوصى به إلا كحل أخير.
2. العلاج الجراحي (Surgical Treatment):
هو المعيار الذهبي لعلاج كسور بين المدورين. الهدف هو تثبيت الكسر جراحيًا للسماح للمريض بالحركة المبكرة ومنع المضاعفات. تعتمد طريقة الجراحة على نوع الكسر، درجة تفتته، وعمر المريض وحالته الصحية العامة.
أ. طرق التثبيت الداخلي الشائعة:
-
مسمار الورك المنزلق (Sliding Hip Screw – SHS):
- الآلية: يتكون من مسمار كبير يتم إدخاله عبر المدور الكبير وعنق الفخذ إلى رأس الفخذ، متصل بصفيحة معدنية تُثبت بمسامير أخرى في جسم عظم الفخذ. يسمح هذا التصميم للمسمار بالانزلاق داخل الصفيحة ببطء (Controlled Collapse) أثناء التئام الكسر، مما يساعد على ضغط الكسر وتعزيز التئامه.
- المزايا: فعال في الكسور المستقرة، وقديم وموثوق به.
-
العيوب:
- أقل فعالية في الكسور غير المستقرة أو المتفتتة بشدة، حيث يمكن أن يحدث انزلاق مفرط.
- يتطلب جرحًا جراحيًا أكبر نسبيًا.
- قد يحدث فشل ميكانيكي مثل قطع المسمار (Cut-out) من رأس الفخذ، أو "الظاهرة Z" (Z-effect) أو "الظاهرة Z العكسية" (Reverse Z-effect) في بعض أنواع المسامير المثبتة.
- في الكسور غير المستقرة، قد لا يحقق الدعم الكافي، مما يؤدي إلى تقوس الساق (Varus Collapse) وفشل التثبيت.
-
المسامير النخاعية (Intramedullary Nailing - IMN)، مثل مسمار رأس الفخذ (Proximal Femoral Nail – PFN أو Gamma Nail):
- الآلية: يتكون من قضيب معدني طويل يتم إدخاله داخل التجويف النخاعي (Medullary Canal) لعظم الفخذ، ويمتد من المدور الكبير إلى ما بعد الكسر. يتم تثبيته بمسامير قفل (Locking Screws) في الأعلى (عبر عنق ورأس الفخذ) وفي الأسفل (عبر جسم الفخذ).
-
المزايا:
- أكثر استقرارًا ميكانيكيًا للكسور غير المستقرة والمتفتتة مقارنةً بـ SHS.
- يتطلب جرحًا جراحيًا أصغر (Minimally Invasive) غالبًا.
- يقلل من قوى عزم الدوران (Bending Moment) على الكسر، مما يعزز التئامه.
- يسمح بتحميل وزن أسرع في كثير من الحالات.
-
العيوب:
- صعوبة تقنية في بعض الأحيان، خاصةً في الكسور ذات الميل العكسي أو التشوهات التشريحية.
- قد تحدث مضاعفات مثل الاختراق في مفصل الورك (Penetration into Hip Joint)، أو كسر عنق الفخذ (Femoral Neck Fracture) أثناء الإدخال، أو عدم إعادة الوضع الجيد، أو انزلاق المسمار في حالات خاصة.
جدول مقارنة طرق التثبيت الجراحي الشائعة لكسور بين المدورين:
| الميزة / الطريقة | مسمار الورك المنزلق (SHS) | المسامير النخاعية (IMN / PFN) | مسمار إعادة الوضع المساعد (Repositioning Screw-Assisted) |
|---|---|---|---|
| نوع الكسر المفضل | كسور مستقرة (Stable Intertrochanteric) | كسور غير مستقرة (Unstable Intertrochanteric) | جميع أنواع الكسور، خاصةً غير المستقرة وسوء الوضع الأولي |
| مستوى الاستقرار | جيد في الكسور المستقرة، ضعيف في غير المستقرة | ممتاز، خاصةً في الكسور المتفتتة | ممتاز، يحقق إعادة وضع مثالية واستقرارًا فائقًا |
| حجم الشق الجراحي | أكبر نسبيًا | أصغر (Minimal Incision) | أصغر (مع إمكانية شق إضافي صغير لمسمار إعادة الوضع) |
| الإزاحة تحت التحميل | يسمح بانزلاق متحكم به، ولكن قد يحدث انزلاق مفرط | انزلاق أقل، يحافظ على الطول والزاوية | انزلاق أقل جدًا، يحافظ على استقرار مثالي |
| معدل المضاعفات | أعلى في الكسور غير المستقرة (Cut-out، Varus Collapse) | أقل نسبيًا، لكن وارد (اختراق رأس الفخذ، كسور أثناء الإدخال) | منخفض جدًا بسبب إعادة الوضع الدقيقة والاستقرار الأولي الجيد |
| وقت تحميل الوزن | أبطأ في بعض الأحيان، يعتمد على استقرار الكسر | أسرع غالبًا | مبكر جدًا بفضل الاستقرار المحقق |
| الخبرة الجراحية المطلوبة | متوسطة | عالية | عالية جدًا، تتطلب جراحًا خبيرًا بتقنيات إعادة الوضع الدقيقة |
| النتائج النهائية | جيد في الحالات المناسبة، متوسط في غيرها | جيد إلى ممتاز في غالبية الحالات | ممتاز، يقلل بشكل كبير من احتمالية فشل التثبيت |
يُبرز الأستاذ الدكتور محمد هطيف أهمية الاختيار الدقيق للطريقة الجراحية بناءً على تقييم شامل لكل حالة، مؤكدًا على أن النجاح يعتمد ليس فقط على اختيار الزرع الصحيح بل أيضًا على تقنية الجراحة الدقيقة، وخصوصًا تحقيق إعادة الوضع الأمثل.
التحدي الرئيسي: سوء إعادة الوضع (Malreduction)
على الرغم من التقدم في تقنيات التثبيت، فإن سوء إعادة الوضع يظل السبب الرئيسي لفشل الجراحة في كسور بين المدورين. تُعد إعادة الوضع المغلقة باستخدام سرير الجر (Closed Reduction on a Traction Table) الطريقة الأكثر شيوعًا نظرًا لمزاياها مثل الحد الأدنى من الإصابات الخارجية. ومع ذلك، قد يُظهر بعض المرضى إعادة وضع مرضية في صور الأشعة السينية الأمامية الخلفية (AP X-rays) أثناء الجراحة، ولكن صور الأشعة الجانبية (Lateral X-rays) تكشف عن كسر وانفصال في القشرة الأمامية الجانبية أو الخلفية الأنسية، مما يشير إلى إعادة وضع غير مثالية أو "Gapping" بين شظايا الكسر. في مثل هذه الحالات، تكون إعادة الوضع الجيدة معززة فقط بتدخلات مساعدة (Auxiliary Reduction Techniques). إن عدم تحقيق إعادة وضع مثالية يزيد بشكل كبير من الضغط على الزرع الداخلي، مما يؤدي إلى فشله المبكر، وتغير في زوايا العظم، وتأخر الالتئام أو عدم الالتئام.
هنا يكمن دور التقنيات المبتكرة مثل "مسمار إعادة الوضع" الذي يستغله الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج لمرضاه.
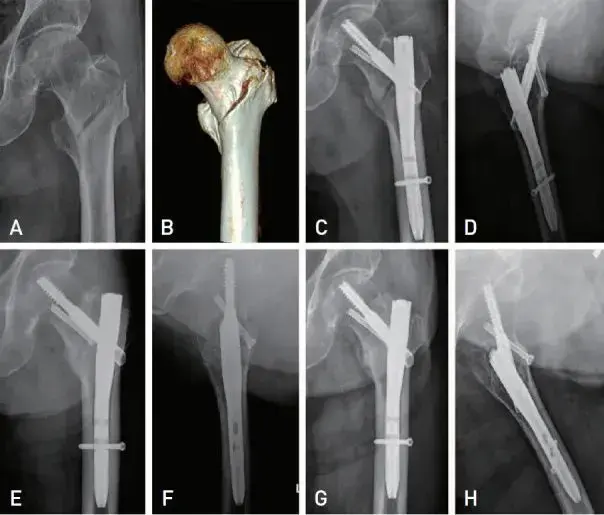
تقنية المسمار المُعيد للوضع: حل مبتكر لإعادة بناء كسور بين المدورين
تُمثل "تقنية المسمار المُعيد للوضع" (Repositioning Screw Technique) ثورة حقيقية في التعامل مع التحدي الأكبر لكسور بين المدورين: تحقيق إعادة وضع مثالية للكسر. طُوّرت هذه التقنية من قبل Kim وزملاؤه، وقد تم تصميمها خصيصًا لمعالجة الحالات التي لا يمكن فيها تحقيق إعادة وضع مرضية باستخدام تقنيات الجر المغلقة وحدها.
مبدأ التقنية:
تعتمد التقنية على استخدام أسلاك كيرشنر (K-wires) ومسامير مجوفة جزئية الخيوط (Partially Threaded Cannulated Screws) لإعادة وضع وتثبيت الشظايا المتفتتة من الخارج إلى الداخل، مع الحفاظ على الجزء القريب من الكسر.
الخطوات الجراحية لتقنية مسمار إعادة الوضع (مع الأستاذ الدكتور محمد هطيف):
يُجري الأستاذ الدكتور محمد هطيف هذه التقنية المتقدمة بعناية ودقة فائقة، مستخدمًا أحدث أجهزة الأشعة السينية المتنقلة (C-arm fluoroscopy) لضمان الدقة:
- وضع المريض: يُوضع المريض على سرير الجر في وضع الاستلقاء الظهري (Supine Position)، مع تثبيت القدمين في حذاء الجر، والتحقق من الوضعية الصحيحة تحت جهاز الأشعة.
- الجر وإعادة الوضع الأولي: يتم تطبيق الجر على الساق المصابة ومحاولة تحقيق إعادة وضع أولية مغلقة للكسر. يتم التحقق من وضع الكسر باستخدام الأشعة السينية الأمامية الخلفية والجانبية.
- تحديد الحاجة إلى مسمار إعادة الوضع: إذا أظهرت الأشعة الجانبية (خاصةً) وجود فجوة (Gapping) أو إزاحة غير مقبولة في القشرة الأمامية الجانبية أو الخلفية الأنسية، أو عدم تطابق في خطوط الكسر، يتم الانتقال إلى استخدام تقنية مسمار إعادة الوضع.
- تحديد نقطة الدخول: يتم تحديد نقطة الدخول لمسمار إعادة الوضع في المنطقة الأمامية الجانبية أو الجانبية القريبة من المدور الكبير، فوق مستوى الكسر مباشرةً، أو على بعد حوالي 1-2 سم من خط الكسر، وذلك حسب الحاجة لإعادة وضع الشظايا. يقوم الأستاذ الدكتور محمد هطيف بتحديد هذه النقطة بدقة تحت توجيه الأشعة السينية.
- إدخال سلك كيرشنر (K-wire): يتم عمل شق جلدي صغير (حوالي 1 سم) وإدخال سلك كيرشنر رفيع تحت توجيه الأشعة السينية. يُوجه السلك عبر القشرة الخارجية لعظم الفخذ، مرورًا عبر الكسر، ويتم دفعه إلى الجزء القريب المتفتت من الكسر. الهدف هو استخدام السلك كرافعة أو أداة دفع لإعادة الشظايا إلى وضعها التشريحي الصحيح. يتم تحريك السلك بعناية لتقليل أي فجوة في الكسر، خاصةً في الجزء الخلفي الأنسي.
- إدخال المسمار المجوف (Cannulated Screw): بعد تحقيق إعادة وضع مرضية باستخدام سلك كيرشنر، يتم استخدام مسمار مجوف جزئي الخيوط (غالبًا 4.0 مم أو 4.5 مم) على طول سلك كيرشنر. يتم إدخال المسمار عبر القشرة الخارجية للجزء القريب من الفخذ، ويمر عبر شظايا الكسر، ويتم ربطه بالجزء البعيد. تُساعد الخيوط الجزئية للمسمار على سحب الشظايا معًا وضغط الكسر عند شد المسمار.
- التحقق من إعادة الوضع: يتم التحقق مرة أخرى من إعادة الوضع النهائية باستخدام الأشعة السينية في كلا الوضعين (AP و Lateral). يجب أن يُظهر الكسر إعادة وضع تشريحيًا مثاليًا أو شبه مثالي، مع الحد الأدنى من الفجوات.
- التثبيت النهائي: بعد تحقيق إعادة الوضع الأمثل بواسطة مسمار إعادة الوضع، يتم إدخال مسمار رأس الفخذ (PFN) الرئيسي أو أي زرع داخلي آخر مختار وفقًا لخطة العلاج الأولية. يعمل مسمار إعادة الوضع كـ "تثبيت مؤقت" قوي يساعد على الحفاظ على إعادة الوضع المثالية أثناء إدخال الزرع النهائي وقفل الكسر. في بعض الحالات، يمكن ترك مسمار إعادة الوضع ليكون جزءًا من التثبيت النهائي، خاصةً إذا كان يوفر استقرارًا إضافيًا.
- الإغلاق: يتم إزالة سلك كيرشنر إذا لم يكن جزءًا من التثبيت النهائي، ثم إغلاق الشقوق الجراحية.
تُعد هذه التقنية خطوة متقدمة تتطلب مهارة وخبرة جراحية عالية، وهو ما يوفره الأستاذ الدكتور محمد هطيف لمرضاه.
مزايا تقنية مسمار إعادة الوضع
تُقدم تقنية مسمار إعادة الوضع العديد من المزايا الحاسمة، خاصةً في الكسور غير المستقرة والمعقدة:
- تحقيق إعادة وضع مثالية: وهي أهم ميزة. تُمكن هذه التقنية الجراح من تحقيق إعادة وضع تشريحي دقيق للكسر، مما يقلل بشكل كبير من خطر سوء إعادة الوضع الذي يعتبر العامل الرئيسي لفشل التثبيت.
- زيادة الاستقرار الأولي: من خلال ضغط الشظايا المتفتتة وتثبيتها في موضعها الصحيح، توفر هذه التقنية استقرارًا أوليًا ممتازًا للكسر، مما يمهد الطريق لتئام أسرع وأكثر فعالية.
- تقليل معدلات المضاعفات: من خلال تحسين إعادة الوضع والاستقرار، تنخفض معدلات مضاعفات مثل قطع المسمار (Cut-out)، والانزلاق المفرط للزرع، وتقوس الساق (Varus Collapse)، وفشل الزرع الداخلي بشكل عام.
- تحسين نتائج التئام العظام: يُعد التماس الجيد بين شظايا الكسر شرطًا أساسيًا لالتئام العظام. من خلال تحقيق إعادة وضع دقيقة، تُعزز التقنية عملية الالتئام وتُقلل من خطر تأخر الالتئام أو عدم الالتئام (Non-union).
- السماح بالحركة المبكرة: الاستقرار الجيد الذي توفره هذه التقنية يُمكن المرضى من البدء في تمارين الحركة وتحميل الوزن بشكل جزئي أو كلي في وقت أبكر، مما يقلل من مخاطر المضاعفات المرتبطة بالرقود الطويل مثل قرح الفراش والجلطات الرئوية والضمور العضلي.
- تطبيق متعدد الاستخدامات: يمكن استخدام هذه التقنية كأداة مساعدة مع مختلف أنواع المسامير النخاعية (PFN، Gamma Nail) لتحسين إعادة الوضع، مما يجعلها خيارًا مرنًا في يد الجراح الخبير.
- الأمان والفعالية: أثبتت الدراسات السريرية فعالية وأمان هذه التقنية في تحسين النتائج الجراحية لكسور بين المدورين المعقدة.
يُعد تطبيق هذه التقنيات المتقدمة دليلاً على التزام الأستاذ الدكتور محمد هطيف بتقديم أحدث وأفضل خيارات العلاج لمرضاه، مستخدمًا خبرته الواسعة ليُحدث فرقًا حقيقيًا في نتائج التعافي.
المضاعفات المحتملة وكيفية الوقاية منها
على الرغم من التقدم الكبير في التقنيات الجراحية، لا تخلو أي عملية جراحية من بعض المضاعفات المحتملة. يُعد فهمها والوقاية منها جزءًا أساسيًا من رعاية المريض الشاملة التي يوفرها الأستاذ الدكتور محمد هطيف وفريقه.
مضاعفات عامة مرتبطة بأي جراحة كبرى:
-
العدوى:
يمكن أن تحدث في موقع الجراحة أو في أي جزء آخر من الجسم (مثل الالتهاب الرئوي أو التهاب المسالك البولية).
- الوقاية: تُعطى المضادات الحيوية الوقائية قبل الجراحة، ويتم تطبيق بروتوكولات صارمة للتعقيم في غرفة العمليات، ويتم العناية بالجرح بعد الجراحة.
-
الجلطات الدموية (Deep Vein Thrombosis - DVT / Pulmonary Embolism - PE):
يمكن أن تتكون الجلطات في أوردة الساق وتنتقل إلى الرئتين، مما يهدد الحياة.
- الوقاية: الحركة المبكرة، الأدوية المضادة للتخثر (مثل الهيبارين منخفض الوزن الجزيئي)، الجوارب الضاغطة، وأجهزة الضغط الهوائي المتقطع.
-
مشاكل التخدير:
تفاعلات تحسسية، مشاكل تنفسية أو قلبية.
- الوقاية: تقييم دقيق للحالة الصحية للمريض قبل الجراحة من قبل أخصائي التخدير.
-
نزيف:
يمكن أن يحدث أثناء الجراحة أو بعدها.
- الوقاية: تقنيات جراحية دقيقة، ومراقبة دقيقة للنزيف.
مضاعفات خاصة بجراحة كسور بين المدورين وتقنية مسمار إعادة الوضع:
-
فشل التثبيت (Implant Failure):
قد يحدث قطع للمسمار (Cut-out) من رأس الفخذ، أو انزلاق مفرط للزرع، أو كسر في الزرع نفسه.
- الوقاية: تحقيق إعادة وضع مثالية باستخدام تقنيات مثل مسمار إعادة الوضع، اختيار الزرع المناسب، وتقنية جراحية دقيقة، والتزام المريض بتعليمات ما بعد الجراحة.
-
سوء الالتئام أو عدم الالتئام (Malunion / Non-union):
قد يلتئم العظم في وضع غير صحيح (التئام سيء) أو لا يلتئم على الإطلاق (عدم التئام).
- الوقاية: إعادة وضع دقيقة، تثبيت مستقر، والتغذية الجيدة، ومتابعة دقيقة لعملية الالتئام.
-
إصابة الأعصاب أو الأوعية الدموية:
قد تتلف الهياكل المحيطة أثناء الجراحة.
- الوقاية: معرفة تشريحية دقيقة للجراح، استخدام تقنيات الحد الأدنى من التدخل الجراحي.
-
كسر حول الزرع (Periprosthetic Fracture):
قد يحدث كسر جديد في العظم حول الزرع الداخلي.
- الوقاية: التعامل اللطيف مع العظم أثناء الجراحة، تجنب التحميل الزائد المبكر.
-
ألم في موقع الزرع:
بعض المرضى قد يشعرون بالألم عند موقع الزرع، وقد يحتاجون لإزالته بعد الالتئام.
- الوقاية: يُناقش هذا الخيار مع المريض قبل الجراحة، ويُفضل إزالة الزرع بعد التئام العظم في بعض الحالات لتقليل الألم.
-
اختراق مسمار إعادة الوضع للمفصل:
إذا لم يتم إدخاله بدقة، قد يخترق المفصل أو يسبب ضررًا.
- الوقاية: تُعد هذه التقنية تتطلب دقة متناهية تحت توجيه الأشعة السينية المستمر، ويجب أن تُجرى بواسطة جراح خبير مثل الأستاذ الدكتور محمد هطيف.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا للسلامة الجراحية والوقاية من المضاعفات، من خلال التقييم الشامل قبل الجراحة، والتخطيط الدقيق، واستخدام أحدث التقنيات، والمتابعة الدقيقة بعد الجراحة، مع الالتزام الصارم بالأمانة الطبية لضمان أفضل حماية لمرضاه.
برنامج إعادة التأهيل الشامل: طريق العودة إلى الحياة الطبيعية
لا تقتصر رحلة التعافي من كسر بين المدورين على الجراحة فحسب، بل تمتد لتشمل برنامجًا مكثفًا لإعادة التأهيل. يُعد هذا البرنامج أساسيًا لاستعادة القوة، المرونة، التوازن، والقدرة على المشي بشكل مستقل. يُشرف الأستاذ الدكتور محمد هطيف على وضع خطة تأهيل مخصصة لكل مريض، بالتعاون مع فريق متخصص في العلاج الطبيعي.
مراحل إعادة التأهيل:
المرحلة الأولى: ما بعد الجراحة مباشرةً (الأيام الأولى - الأسبوع الأول)
*
الأهداف:
السيطرة على الألم والتورم، منع مضاعفات الرقود، الحفاظ على قوة العضلات المتبقية، البدء في تحريك المفاصل المجاورة.
*
الأنشطة:
*
التحكم في الألم:
استخدام المسكنات الموصوفة.
*
العناية بالجروح:
الحفاظ على نظافة وجفاف الجرح.
*
تمارين التنفس والسعال العميق:
لمنع الالتهاب الرئوي.
*
تمارين الكاحل والقدم:
تحريك الكاحل والقدم صعودًا وهبوطًا لتعزيز الدورة الدموية ومنع الجلطات.
*
تمارين عضلات الفخذ والمؤخرة:
تمارين الانقباض الثابت للعضلات (Isometric exercises) للحفاظ على قوة العضلات دون تحريك المفصل.
*
الجلوس على حافة السرير والوقوف المساعد:
بمساعدة المعالج الفيزيائي أو الممرض، يتم الجلوس والوقوف لمدد قصيرة.
*
تحميل الوزن (Weight-bearing):
يُحدد الأستاذ الدكتور محمد هطيف مدى تحميل الوزن المسموح به. في حالات التثبيت المستقر بمسمار إعادة الوضع، قد يسمح بتحميل جزئي أو حتى كامل مبكرًا.
*
المساعدة على المشي:
باستخدام المشاية أو العكازات مع المساعدة الكاملة، مع الالتزام بحدود تحميل الوزن الموصى بها.
المرحلة الثانية: التعافي المبكر (الأسبوع الثاني - الأسبوع السادس)
*
الأهداف:
زيادة نطاق حركة الورك والركبة، تقوية عضلات الطرف السفلي والجذع، تحسين التوازن، التقدم في المشي.
*
الأنشطة:
*
تمارين نطاق الحركة:
تمارين لطيفة لزيادة مرونة الورك والركبة، مع تجنب الحركات التي تضع ضغطًا كبيرًا على الكسر (مثل الدوران المفرط).
*
تمارين التقوية:
تمارين رفع الساق المستقيمة (Straight Leg Raises)، تمارين تقوية عضلات الفخذ الأمامية والخلفية، تمارين الجسر (Bridging exercises).
*
التحميل التدريجي للوزن:
زيادة تدريجية في مقدار الوزن الذي يمكن للمريض تحمله على الساق المصابة، وفقًا لتوجيهات الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي.
*
تحسين المشي:
التدريب على المشي الصحيح باستخدام وسائل المساعدة (المشّاية، العكازات) مع التركيز على نمط المشي المتناسق.
*
تمارين التوازن:
الوقوف على ساق واحدة (مع الدعم)، تمارين التحويل الأمامي الخلفي.
المرحلة الثالثة: التعافي المتوسط (الشهر الثاني - الشهر الرابع)
*
الأهداف:
استعادة القوة العضلية الكاملة، تحسين التوازن والتنسيق، المشي بدون مساعدة، العودة إلى الأنشطة اليومية.
*
الأنشطة:
*
تمارين تقوية مكثفة:
باستخدام أوزان خفيفة أو أربطة المقاومة لتقوية جميع عضلات الطرف السفلي والجذع.
*
تمارين التوازن المتقدمة:
المشي على أسطح غير مستوية، تمارين الوقوف على ساق واحدة لفترات أطول، تمارين التوازن الديناميكي.
*
العودة إلى المشي الطبيعي:
التخلص التدريجي من وسائل المساعدة.
*
تمارين التحمل:
المشي لمسافات أطول، صعود ونزول السلالم.
*
الأنشطة الوظيفية:
التدريب على الأنشطة اليومية مثل النهوض من الكرسي، ارتداء الملابس، استخدام دورة المياه.
المرحلة الرابعة: العودة إلى الأنشطة الكاملة (الشهر الخامس وما بعده)
*
الأهداف:
استعادة كامل القوة والوظيفة، العودة إلى الأنشطة الرياضية أو الترفيهية التي كانت تمارس سابقًا.
*
الأنشطة:
*
برنامج رياضي منتظم:
يشمل تقوية العضلات، تمارين الكارديو، المرونة.
*
الأنشطة الرياضية الخفيفة:
السباحة، ركوب الدراجات الثابتة، المشي السريع.
*
التدريب المخصص:
بناءً على الأهداف الفردية للمريض والأنشطة التي يرغب في العودة إليها، مع التشاور المستمر مع الأستاذ الدكتور محمد هطيف.
نقاط هامة في برنامج التأهيل:
*
الصبر والمثابرة:
التعافي يستغرق وقتًا وجهدًا.
*
الالتزام بتعليمات الطبيب والمعالج:
لضمان الشفاء الآمن والفعال.
*
التغذية الجيدة:
لدعم التئام العظام والعضلات.
*
الوقاية من السقوط:
إجراء تعديلات في المنزل لجعل البيئة أكثر أمانًا (إزالة السجاد الزائد، إضاءة كافية، درابزين في الحمامات).
بفضل الخبرة الطويلة للأستاذ الدكتور محمد هطيف والمعرفة العميقة بفترة التعافي، يتمكن معظم المرضى من استعادة قدرتهم على المشي والعودة إلى نمط حياتهم الطبيعي بشكل كبير بعد هذه الجراحة، خاصةً عندما تُطبق التقنيات المتقدمة مثل مسمار إعادة الوضع.
قصص نجاح حقيقية تحت رعاية الأستاذ الدكتور محمد هطيف
تُعد قصص نجاح المرضى شهادة حية على الخبرة العميقة والمهارة الفائقة التي يتمتع بها الأستاذ الدكتور محمد هطيف، البروفيسور وجراح العظام والعمود الفقري والمفاصل الأول في صنعاء، اليمن. بفضل أكثر من 20 عامًا من الخبرة، والتزامه بأحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل بتقنية 4K واستبدال المفاصل، يقدم الأستاذ الدكتور محمد هطيف رعاية استثنائية تُعيد الأمل والحركة للمرضى.
1. قصة الحاجة "أميرة" (78 عامًا): تحدي الكسر المتفتت
وصلت الحاجة أميرة إلى عيادة الأستاذ الدكتور محمد هطيف بعد سقوط مؤسف أدى إلى كسر معقد وغير مستقر بين المدورين في عظم الفخذ. كانت الأشعة السينية تظهر تفتتًا كبيرًا في القشرة الخلفية الأنسية، مما جعل إعادة الوضع التقليدية تحديًا صعبًا وكان يُنذر بمضاعفات كبيرة. كانت الحاجة أميرة تشعر بيأس شديد، حيث كانت تخشى فقدان قدرتها على المشي والاستقلال.
بعد تقييم شامل، قرر الأستاذ الدكتور محمد هطيف إجراء جراحة باستخدام مسمار نخاعي (PFN) مدعومًا بتقنية "مسمار إعادة الوضع". أثناء الجراحة، تمكن الأستاذ الدكتور محمد هطيف بمهارته وخبرته من استخدام مسمار إعادة الوضع لإعادة تجميع الشظايا المتفتتة وتثبيتها بشكل مثالي، مما ضمن إعادة وضع تشريحي دقيق للكسر قبل إدخال المسمار النخاعي الرئيسي.
بعد الجراحة، وبفضل الاستقرار الفائق الذي حققته التقنية، بدأت الحاجة أميرة برنامجها التأهيلي مبكرًا. كانت قادرة على تحمل الوزن جزئيًا في الأسبوع الأول. في غضون ثلاثة أشهر، كانت تمشي بمساعدة المشاية، وبعد ستة أشهر، استعادت استقلاليتها بالكامل تقريبًا، وعادت إلى ممارسة أنشطتها اليومية البسيطة بحمد الله، وكانت تدعو للأستاذ الدكتور محمد هطيف بالخير والبركة.
2. قصة الأستاذ "خالد" (62 عامًا): العودة إلى العمل بدون ألم
الأستاذ خالد، مدرس متقاعد، تعرض لحادث سير أدى إلى كسر مائل عكسيًا (Reverse Obliquity) في منطقة المدورين، وهو نوع من الكسور معروف بصعوبة إعادة وضعه وعدم استقراره الشديد. كانت الآلام مبرحة، ورفض الأستاذ خالد فكرة الاعتماد على الآخرين.
أوصى به طبيب العائلة للأستاذ الدكتور محمد هطيف، الذي يُعرف بكونه المرجع الأول في حالات كسور العظام المعقدة. قام الأستاذ الدكتور محمد هطيف بشرح مفصل لحالة الكسر وخيارات العلاج، مؤكدًا على أن الجراحة باستخدام مسمار نخاعي وتقنية مسمار إعادة الوضع ستكون الحل الأمثل لتحقيق الاستقرار المطلوب.
أُجريت الجراحة بنجاح باهر. استخدم الأستاذ الدكتور محمد هطيف مسمار إعادة الوضع لتصحيح الميل العكسي للكسر، مما سمح بإدخال المسمار النخاعي بشكل آمن وفعال. الأستاذ خالد التزم ببرنامج إعادة التأهيل بدقة، وبفضل الاستقرار الجراحي، كان التعافي أسرع مما توقعه. في أقل من أربعة أشهر، عاد الأستاذ خالد إلى نشاطه اليومي، ومارس هوايته في المشي لمسافات متوسطة بدون أي ألم يذكر. أثنى الأستاذ خالد كثيرًا على خبرة الأستاذ الدكتور محمد هطيف وأمانته الطبية وشفافيته في التعامل.
3. قصة الشاب "أحمد" (35 عامًا): استعادة الحيوية والرياضة
أحمد، شاب رياضي ومتحمس، تعرض لكسر بين المدورين نتيجة سقوطه من مكان مرتفع أثناء عمله. كان الكسر مفتتًا جزئيًا، وكان أحمد يخشى أن يؤثر ذلك على مستقبله وقدرته على ممارسة الأنشطة التي يحبها.
بعد التشاور مع الأستاذ الدكتور محمد هطيف، الذي أكد على أهمية الحفاظ على الوظيفة الكاملة في مثل هذه الحالات الشابة، تم الاتفاق على إجراء جراحة تثبيت داخلي باستخدام مسمار نخاعي، مع استخدام مسمار إعادة الوضع لضمان أفضل إعادة وضع ممكنة نظرًا لتفتت الكسر.
أظهرت الجراحة الدقة والمهارة التي يتمتع بها الأستاذ الدكتور محمد هطيف. تم تحقيق إعادة وضع مثالية للكسر، وتم تثبيته بشكل محكم. بعد الجراحة، خضع أحمد لبرنامج تأهيلي مكثف، وبفضل شبابه وجودة العظم، ومهارة الأستاذ الدكتور محمد هطيف، كان التعافي سريعًا ومذهلاً. في غضون ستة أشهر، استعاد أحمد كامل قوته ومرونته، وعاد إلى ممارسة الرياضة بشكل تدريجي، بل وأفاد بأن أداءه الرياضي لم يتأثر سلبًا، وهو سعيد وراضٍ بالنتائج التي وصفها بالمعجزة الطبية.
تُبرز هذه القصص الدور المحوري للأستاذ الدكتور محمد هطيف، ليس فقط كجراح ماهر بل كشخص يهتم بالنتائج الوظيفية والاجتماعية لمرضاه، ويوظف خبرته ومعارفه في أحدث التقنيات ليمنحهم فرصة ثانية لحياة مليئة بالنشاط والأمل. التزامه بالأمانة الطبية الصارمة ونهجه الإنساني يجعل منه الخيار الأول والمرجعي لجميع حالات كسور العظام المعقدة في اليمن والمنطقة.
الأستاذ الدكتور محمد هطيف: الخبرة التي تُحدث الفارق
عندما يتعلق الأمر بكسور معقدة مثل كسور بين المدورين، فإن اختيار الجراح يُعد عاملًا حاسمًا لنجاح العلاج. الأستاذ الدكتور محمد هطيف ليس مجرد جراح، بل هو قامة علمية وطبية لا مثيل لها في تخصصه.
- بروفيسور بجامعة صنعاء: يحمل الأستاذ الدكتور محمد هطيف لقب بروفيسور في جامعة صنعاء، مما يعكس مكانته الأكاديمية الرفيعة والتزامه بالبحث العلمي وتدريس الأجيال القادمة من الأطباء. هذه الخلفية الأكاديمية تضمن أنه دائمًا في طليعة التطورات الطبية والعلاجية.
- أكثر من 20 عامًا من الخبرة: يمتلك الأستاذ الدكتور محمد هطيف سجلاً حافلاً يتجاوز العقدين في مجال جراحة العظام والعمود الفقري والمفاصل. هذه الخبرة الواسعة تعني أنه قد تعامل مع آلاف الحالات، من أبسطها إلى أكثرها تعقيدًا، بما في ذلك كسور بين المدورين المتفتتة وغير المستقرة. هذه الخبرة لا تقدر بثمن في اتخاذ القرارات الصعبة أثناء الجراحة ومعالجة أي تحديات غير متوقعة.
-
ريادة في أحدث التقنيات:
يُعرف الأستاذ الدكتور محمد هطيف بتطبيقه لأحدث التقنيات الجراحية العالمية لضمان أفضل النتائج لمرضاه. وهذا يشمل:
- الجراحة المجهرية (Microsurgery): لعمليات العمود الفقري والمفاصل الدقيقة التي تتطلب دقة متناهية.
- تنظير المفاصل بتقنية 4K (Arthroscopy 4K): لتشخيص وعلاج مشاكل المفاصل بأقل تدخل جراحي وأعلى وضوح ممكن.
- استبدال المفاصل (Arthroplasty): بخبرة كبيرة في استبدال مفاصل الورك والركبة.
- تقنيات إعادة الوضع المتقدمة: مثل "مسمار إعادة الوضع"، التي تعكس فهمه العميق لميكانيكا الكسور والحلول المبتكرة.
- الأمانة الطبية الصارمة: يُعد الالتزام بالأخلاقيات المهنية والأمانة الطبية ركيزة أساسية في ممارسة الأستاذ الدكتور محمد هطيف. فهو يحرص على تقديم تشخيص دقيق، وشرح جميع خيارات العلاج المتاحة للمريض وأسرته بشفافية، وتقديم النصح الأفضل بما يخدم مصلحة المريض أولًا وقبل كل شيء، دون أي اعتبارات أخرى.
- الموقع والسمعة: يُصنف الأستاذ الدكتور محمد هطيف كالجراح الأول في العظام والعمود الفقري والمفاصل في صنعاء، اليمن، وهو مقصد المرضى من جميع أنحاء البلاد وحتى المنطقة، بحثًا عن خبرته ومهارته في الحالات المستعصية والمعقدة.
باختصار، يجسد الأستاذ الدكتور محمد هطيف مزيجًا فريدًا من المعرفة الأكاديمية العميقة، والخبرة العملية الواسعة، والمهارة الجراحية الفائقة، والالتزام المطلق بالقيم الأخلاقية. هذه الصفات مجتمعة تجعله الخيار الأمثل للمرضى الذين يسعون لأفضل رعاية ممكنة لكسورهم العظمية.
أسئلة شائعة حول كسور بين المدورين وتقنية مسمار إعادة الوضع
1. ما هو كسر بين المدورين وما الذي يجعله مختلفًا عن كسر عنق الفخذ؟
كسر بين المدورين هو كسر يحدث في عظم الفخذ العلوي، بين المدور الكبير والمدور الصغير. يختلف عن كسر عنق الفخذ بأنه يحدث في منطقة غنية بالدم والعظم الإسفنجي (Cancellous Bone)، مما يجعله يلتئم بشكل أفضل في كثير من الأحيان. أما كسر عنق الفخذ فيحدث في المنطقة الضيقة التي تربط رأس الفخذ بالجسم الرئيسي للعظم، وقد يكون إمداد الدم فيها ضعيفًا، مما يزيد من خطر عدم الالتئام أو نخر رأس الفخذ (Avascular Necrosis).
2. هل الجراحة هي الخيار الوحيد لعلاج كسور بين المدورين؟
في الغالب، نعم. الجراحة هي المعيار الذهبي لعلاج كسور بين المدورين في معظم المرضى، لأنها تسمح بإعادة الوضع والتثبيت السريع للكسر، مما يقلل من الألم ويمكّن المريض من الحركة المبكرة. العلاج التحفظي نادرًا ما يُستخدم ويقتصر على المرضى الذين لا يستطيعون تحمل الجراحة لأسباب صحية حرجة جدًا، ويرتبط بمضاعفات خطيرة.
3. ما هي مدة التعافي المتوقعة بعد جراحة كسر بين المدورين؟
تختلف مدة التعافي بناءً على عدة عوامل مثل عمر المريض، صحته العامة، نوع الكسر، ودقة الجراحة. بشكل عام، يمكن للمرضى البدء في المشي بمساعدة خلال بضعة أيام إلى أسابيع بعد الجراحة. قد يستغرق التعافي الكامل واستعادة القوة والوظيفة من 3 إلى 6 أشهر، وفي بعض الحالات قد يمتد إلى عام. برنامج إعادة التأهيل المنتظم تحت إشراف الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي حاسم في تسريع عملية الشفاء.
4. ما هو مسمار إعادة الوضع، ومتى يتم استخدامه؟
مسمار إعادة الوضع هو تقنية جراحية مساعدة يستخدمها الجراحون، مثل الأستاذ الدكتور محمد هطيف، لتحقيق إعادة وضع دقيقة للكسر في حالات كسور بين المدورين، خاصةً تلك التي لا يمكن إعادة وضعها بشكل مثالي باستخدام تقنيات الجر التقليدية وحدها. يتضمن استخدام أسلاك كيرشنر ومسامير مجوفة صغيرة لدفع وسحب شظايا الكسر إلى وضعها التشريحي الصحيح قبل إدخال الزرع الداخلي الرئيسي (مثل المسمار النخاعي). يتم استخدامه لتقليل مخاطر فشل التثبيت وتحسين النتائج النهائية.
5. هل تقنية مسمار إعادة الوضع تزيد من مخاطر الجراحة؟
بينما تتطلب هذه التقنية مهارة ودقة جراحية عالية، فإنها مصممة في الواقع لتقليل المخاطر على المدى الطويل. من خلال تحقيق إعادة وضع مثالية، تقلل من فرص فشل الزرع الداخلي، وقطع المسمار، ومضاعفات أخرى مرتبطة بسوء إعادة الوضع. الجراح الخبير مثل الأستاذ الدكتور محمد هطيف يمتلك الكفاءة اللازمة لتطبيق هذه التقنية بأمان وفعالية.
6. هل سأحتاج إلى إزالة الزرع الداخلي (المسامير) بعد التئام العظم؟
ليس بالضرورة. في معظم الحالات، لا يُشترط إزالة الزرع الداخلي ما لم يسبب ألمًا، أو عدوى، أو أي مضاعفات أخرى. يُناقش الأستاذ الدكتور محمد هطيف هذا الخيار مع المريض بناءً على حالته الفردية.
7. ما هي أهمية العلاج الطبيعي بعد الجراحة؟
العلاج الطبيعي ضروري لعدة أسباب: استعادة نطاق حركة المفصل، تقوية العضلات التي ضعفت بسبب الإصابة والجراحة، تحسين التوازن والتنسيق، والتدريب على المشي الصحيح. الالتزام ببرنامج العلاج الطبيعي يضمن استعادة المريض لأقصى قدر من الوظيفة والعودة إلى الأنشطة اليومية بأمان وفعالية.
8. ما الذي يميز رعاية الأستاذ الدكتور محمد هطيف عن الآخرين؟
تتميز رعاية الأستاذ الدكتور محمد هطيف بمزيج فريد من الخبرة الأكاديمية كبروفيسور في جامعة صنعاء، وأكثر من 20 عامًا من الخبرة العملية في التعامل مع أصعب حالات كسور العظام، وتفوقه في استخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية وتنظير المفاصل بتقنية 4K. الأهم من ذلك هو التزامه المطلق بالأمانة الطبية وتقديم الرعاية الأكثر إنسانية وشفافية لكل مريض. هذه العوامل تجعله الخيار الأمثل والوجهة الأولى لمرضى العظام في اليمن والمنطقة.
9. هل يمكن الوقاية من كسور بين المدورين؟
لا يمكن منع جميع الكسور، ولكن يمكن تقليل المخاطر بشكل كبير. تشمل استراتيجيات الوقاية: الحفاظ على صحة العظام من خلال التغذية الجيدة (الكالسيوم وفيتامين د)، ممارسة الرياضة بانتظام لتقوية العضلات وتحسين التوازن، وإجراء فحوصات دورية لكثافة العظام (خاصة بعد سن اليأس). بالنسبة لكبار السن، يُنصح بتعديل البيئة المنزلية لتقليل مخاطر السقوط (إزالة العوائق، إضاءة جيدة، استخدام درابزين).
10. متى يجب أن أرى أخصائي عظام إذا اشتبهت في كسر بين المدورين؟
يجب عليك طلب الرعاية الطبية الفورية إذا كنت تشك في كسر بين المدورين. الألم الشديد، عدم القدرة على تحمل الوزن على الساق، وتشوه الساق هي علامات واضحة تستدعي زيارة طارئة لطبيب العظام. التشخيص والعلاج المبكران ضروريان لتحقيق أفضل النتائج وتقليل المضاعفات. الأستاذ الدكتور محمد هطيف متوافر لتقديم الاستشارة والتشخيص والعلاج اللازم لهذه الحالات الحرجة.
الخاتمة: الأمل في التعافي والتميز في الرعاية
تُعد كسور بين المدورين من التحديات الطبية الكبرى، التي تتطلب نهجًا شاملًا ودقيقًا للوصول إلى أفضل النتائج الممكنة. في هذا السياق، تُمثل التقنيات المبتكرة مثل "مسمار إعادة الوضع" بصيص أمل جديد، حيث تُقدم حلاً فعالًا لمشكلة سوء إعادة الوضع التي طالما كانت سببًا رئيسيًا لفشل الجراحة.
لكن الابتكار وحده لا يكفي. فنجاح العلاج يعتمد بشكل كبير على خبرة الجراح ومهارته وقدرته على تطبيق هذه التقنيات المتقدمة بدقة متناهية. هنا يبرز دور الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام في صنعاء، اليمن. بخبرته التي تتجاوز العشرين عامًا، وكونه بروفيسورًا في جامعة صنعاء، وتفانيه في استخدام أحدث التقنيات العالمية مثل الجراحة المجهرية، تنظير المفاصل بتقنية 4K، واستبدال المفاصل، يقدم الأستاذ الدكتور محمد هطيف لمرضاه ليس فقط العلاج الجراحي المتقدم، بل والأمانة الطبية الصارمة التي تضمن الشفافية والرعاية المتكاملة.
إن اختيار الجراح المناسب هو الخطوة الأولى نحو التعافي الناجح. ومع الأستاذ الدكتور محمد هطيف، يمكن للمرضى الاطمئنان إلى أنهم في أيدٍ أمينة، تتسلح بالعلم والخبرة والالتزام بتقديم أفضل رعاية ممكنة لتمكينهم من استعادة حركتهم وجودة حياتهم.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك