اكتشف أسرار كسور هضبة الظنبوب: كل ما تحتاج معرفته
الخلاصة الطبية
لكل من يتساءل عن اكتشف أسرار كسور هضبة الظنبوب: كل ما تحتاج معرفته، اكتشف أسرار كسور هضبة الظنبوب: تشخيص، علاج، ومضاعفات. هي كسور تصيب الجزء العلوي المسطح من عظم الظنبوب، الضروري لمفصل الركبة. تنتج غالبًا عن إصابات شديدة، مسببة ألماً وتورماً وعجزاً عن المشي. يعتمد العلاج، الذي يشمل خيارات جراحية وغير جراحية، على شدة الكسر واستقرار المفصل، ويهدف لاستعادة وظيفة الركبة وتجنب مضاعفات طويلة الأمد تؤثر على حركتها واستقرارها.
كسور هضبة الظنبوب: دليلك الشامل لاستعادة الحركة والأمل
تُعد الركبة أحد أكثر المفاصل تعقيدًا وحيوية في جسم الإنسان، فهي المحور الذي يربط بين عظم الفخذ في الأعلى وعظم الظنبوب (قصبة الساق) في الأسفل، وتلعب دورًا محوريًا في المشي والجري والقفز وأداء الأنشطة اليومية والرياضية. وعندما يصاب هذا المفصل الحساس بكسر في هضبة الظنبوب – وهو الجزء العلوي المسطح من عظم الظنبوب الذي يشكل السطح السفلي لمفصل الركبة – فإن ذلك لا يعني مجرد ألم شديد وعدم القدرة على الحركة، بل يمثل تحديًا كبيرًا يتطلب تدخلًا طبيًا متخصصًا ودقيقًا لاستعادة وظيفة الركبة بشكل كامل وتجنب المضاعفات طويلة الأمد.
تتراوح كسور هضبة الظنبوب في شدتها من كسور بسيطة غير منزاحة يمكن علاجها تحفظيًا، إلى كسور معقدة ومفتتة تشمل السطح المفصلي للركبة وتتطلب جراحة دقيقة لترميم المفصل. إن فهم طبيعة هذه الإصابات، وآليات حدوثها، وخيارات العلاج المتاحة، ورحلة التعافي المتوقعة، يعد أمرًا بالغ الأهمية لكل من المرضى وعائلاتهم. في هذا الدليل الشامل، سنغوص في أعماق كسور هضبة الظنبوب، مستعرضين التشريح، والأنواع، والأسباب، والأعراض، والتشخيص، وخيارات العلاج المتقدمة، وصولًا إلى برامج إعادة التأهيل التي تعيد المريض إلى حياته الطبيعية.
في مركز الرعاية المتقدمة لجراحة العظام والعمود الفقري، يقف الأستاذ الدكتور محمد هطيف – أستاذ جراحة العظام والعمود الفقري في جامعة صنعاء، بخبرة تتجاوز 20 عامًا – في طليعة المتخصصين في التعامل مع هذه الحالات المعقدة. بفضل مهارته الفائقة، وخبرته الواسعة، واستخدامه لأحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) والتنظير المفصلي بتقنية 4K (Arthroscopy 4K) وجراحة استبدال المفاصل (Arthroplasty)، يضمن الدكتور هطيف حصول مرضاه على أعلى مستويات الرعاية والدقة الطبية. إن التزامه بالصدق الطبي وتقديم أفضل الحلول العلاجية لكل حالة على حدة، يجعله الخيار الأمثل للمرضى الباحثين عن التميز في جراحة العظام في صنعاء واليمن بأكملها.
1. تشريح مفصل الركبة وهضبة الظنبوب: نظرة تفصيلية على بنية الركبة المعقدة
لفهم كسور هضبة الظنبوب، يجب أولاً استكشاف البنية التشريحية المعقدة لمفصل الركبة نفسه. الركبة ليست مجرد مفصل بسيط للثني والمد؛ إنها نظام ديناميكي يجمع بين العظام والغضاريف والأربطة والأوتار، وكل منها يؤدي دورًا حاسمًا في الحركة والاستقرار.
العظام الرئيسية لمفصل الركبة:
- عظم الفخذ (Femur): هو أطول وأقوى عظم في الجسم. يتشكل الجزء السفلي منه على شكل لقمات (condyles) مدورة - اللقمة الإنسية واللقمة الوحشية - التي تتمفصل مع هضبة الظنبوب.
-
عظم الظنبوب (Tibia):
يُعرف أيضًا بقصبة الساق، وهو العظم الأكبر في الساق السفلية. الجزء العلوي منه، وهو
هضبة الظنبوب (Tibial Plateau)
، هو السطح الحامل للوزن الذي يتلقى لقمات الفخذ. تتكون هضبة الظنبوب من:
- الهضبة الإنسية (Medial Tibial Plateau): عادة ما تكون أكبر وأقوى، وأكثر استواءً، وهي تحمل الجزء الأكبر من وزن الجسم.
- الهضبة الوحشية (Lateral Tibial Plateau): تكون أصغر وأكثر تحدبًا، وأكثر عرضة للكسور الاكتئابية نظرًا لكونها أقل دعمًا عظميًا.
- يفصل بين الهضبتين نتوء عظمي يسمى البارزة بين اللقمتين (Intercondylar Eminence) ، والتي تستقر فيها الأربطة الصليبية.
- الرضفة (Patella): أو عظم الرضفة، وهو عظم سمسماني يقع أمام مفصل الركبة، يشارك في ميكانيكا تمديد الركبة ويوفر الحماية.
الأنسجة الرخوة الداعمة:
- الغضروف المفصلي (Articular Cartilage): يغطي أسطح عظام الفخذ والظنبوب والرضفة داخل المفصل. هذا النسيج الناعم والزلق يقلل الاحتكاك ويمتص الصدمات، مما يسمح بحركة سلسة وغير مؤلمة. تلف الغضروف المفصلي هو أحد أخطر مضاعفات كسور هضبة الظنبوب.
- الغضاريف الهلالية (Menisci): عبارة عن وسادتين غضروفيتين على شكل حرف C، هما الغضروف الهلالي الإنسي و الغضروف الهلالي الوحشي . يقعان بين لقمات الفخذ وهضبة الظنبوب. وظائفهما الرئيسية تشمل توزيع الوزن، امتصاص الصدمات، تحسين توافق الأسطح المفصلية، وتوفير الاستقرار. غالبًا ما تتضرر الغضاريف الهلالية في كسور هضبة الظنبوب.
-
الأربطة (Ligaments):
هي أشرطة قوية من النسيج الضام تربط العظام ببعضها وتوفر الاستقرار للمفصل. الأربطة الرئيسية في الركبة هي:
- الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL): يقعان داخل المفصل ويمنعان الانزلاق الأمامي والخلفي لعظم الظنبوب بالنسبة لعظم الفخذ.
- الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL): يقعان على جانبي الركبة ويوفران الاستقرار ضد قوى الانحناء الجانبية.
- يمكن أن تترافق كسور هضبة الظنبوب مع إصابات في هذه الأربطة، مما يزيد من تعقيد الإصابة.
- الأوتار (Tendons): تربط العضلات بالعظام، مثل وتر الرضفة الذي يربط الرضفة بالظنبوب، ووتر العضلة الرباعية الذي يربط العضلة الرباعية بالرضفة.
إن فهم هذا التشريح المعقد يسلط الضوء على سبب كون كسر في هضبة الظنبوب ليس مجرد "كسر في الساق"، بل هو إصابة تهدد سلامة مفصل الركبة بأكمله، وتتطلب تقييمًا دقيقًا وعلاجًا متخصصًا لاستعادة التوافق المفصلي ووظيفته.
2. أنواع كسور هضبة الظنبوب وتصنيفاتها: فهم مدى تعقيد الإصابة
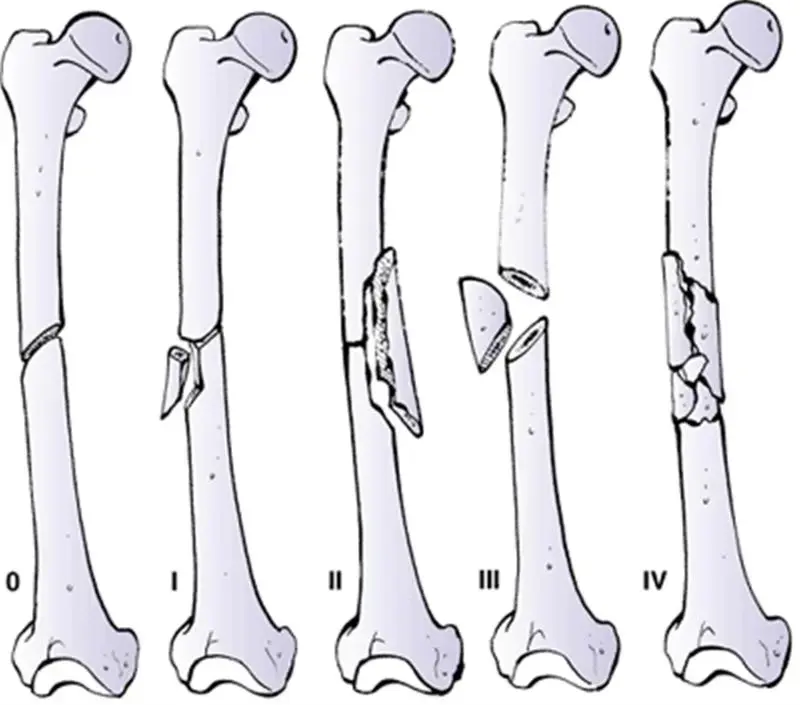
تتنوع كسور هضبة الظنبوب بشكل كبير من حيث الشدة، الموقع، ونمط الكسر. يُعد التصنيف الدقيق لهذه الكسور أمرًا حيويًا لتحديد خطة العلاج الأنسب وتوقع النتائج. أحد أكثر التصنيفات شيوعًا واستخدامًا هو تصنيف شاتزكر (Schatzker Classification) ، والذي يقسم الكسور إلى ستة أنواع بناءً على نمط الكسر وموقعه وتورط السطح المفصلي:
تصنيف شاتزكر لكسور هضبة الظنبوب:
| نوع شاتزكر | الوصف التفصيلي للكسر | آلية الإصابة الشائعة | الآثار على المفصل والتعافي |
|---|---|---|---|
| النوع الأول (I) | كسر وتدي (Wedge Fracture) في الهضبة الوحشية : كسر انقسامي بسيط وغير اكتئابي، يشمل فقط الجانب الوحشي من هضبة الظنبوب. | قوى ميلان قوية مع قوى ضغط محورية (Valgus force) | غالبًا ما يكون مستقرًا ويمكن علاجه تحفظيًا، لكنه يتطلب دقة في التشخيص. |
| النوع الثاني (II) | كسر انقسامي اكتئابي (Split-Depression Fracture) في الهضبة الوحشية : يشمل كسرًا وتديًا مع انخساف (Depression) في جزء من السطح المفصلي الوحشي. | قوى ميلان قوية مع قوى ضغط محورية (Valgus force) | أكثر شيوعًا، غالبًا ما يتطلب التدخل الجراحي لرفع السطح المنخسف وتثبيته. |
| النوع الثالث (III) | كسر اكتئابي نقي (Pure Depression Fracture) في الهضبة الوحشية : لا يوجد جزء منزاح، فقط انخساف (Depression) في السطح المفصلي للهضبة الوحشية. | قوى ضغط محورية خفيفة في العظام اللينة (هشاشة العظام) | شائع لدى كبار السن، وقد يتطلب رفع السطح الاكتئابي ودعم المنطقة. |
| النوع الرابع (IV) | كسر في الهضبة الإنسية (Medial Tibial Plateau Fracture) : يشمل كسرًا في الجانب الإنسي من هضبة الظنبوب، وغالبًا ما يكون ناتجًا عن قوى عالية الطاقة. | قوى ميلان قوية معاكسة (Varus force) | أقل شيوعًا ولكنه أكثر خطورة، وغالبًا ما يرتبط بإصابات الأوعية الدموية والأعصاب، ويتطلب الجراحة. |
| النوع الخامس (V) | كسر ثنائي اللقمتين (Bicondylar Fracture) : كسر يمتد إلى كلتا الهضبتين الإنسية والوحشية، وعادة ما يتضمن كسرًا على شكل حرف "T" أو "Y" في جسم الظنبوب. | قوى ضغط محورية عالية الطاقة (High axial load) | إصابة شديدة تتطلب الجراحة غالبًا، وترتبط بمضاعفات أعلى مثل التهاب المفاصل ما بعد الصدمة. |
| النوع السادس (VI) | كسر انفصالي بين السطح المفصلي والجسم (Metaphyseal-Diaphyseal Dissociation) : يشمل كسرًا في كلتا الهضبتين مع انفصال السطح المفصلي عن جسم عظم الظنبوب (Diaphysis). | قوى ضغط محورية عالية جدًا، غالبًا في حوادث السير | أخطر أنواع الكسور، يتطلب جراحة معقدة، وغالبًا ما يرتبط بإصابات الأنسجة الرخوة والأوعية الدموية والأعصاب، وقد يتطلب تثبيتًا خارجيًا. |
إن فهم نوع الكسر يساعد الأستاذ الدكتور محمد هطيف وفريقه في وضع خطة علاجية مخصصة، سواء كانت تحفظية أو جراحية، مع الأخذ في الاعتبار عمر المريض، صحته العامة، ونمط حياته، لضمان أفضل نتائج ممكنة.
3. آلية الإصابة وعلم الأوبئة والعوامل المؤثرة: فهم الأسباب وراء كسر هضبة الظنبوب
تحدث كسور هضبة الظنبوب غالبًا نتيجة لقوى ضغط عالية أو قوى التفافية أو قوى مباشرة على مفصل الركبة. يمكن تقسيم آليات الإصابة والعوامل المؤثرة إلى فئات رئيسية:
أ. آليات الإصابة الرئيسية:
-
إصابات عالية الطاقة (High-Energy Trauma):
هذه هي السبب الأكثر شيوعًا للكسور المعقدة والشديدة، خاصة في الشباب.
- حوادث السيارات (Motor Vehicle Accidents - MVA): يمكن أن يؤدي الاصطدام المباشر للركبة بلوحة القيادة (ما يسمى بإصابة لوحة القيادة) أو التعرض لقوى التواء شديدة إلى كسور خطيرة، خاصة النوعين الخامس والسادس من شاتزكر.
- السقوط من ارتفاعات عالية (Falls from Height): يؤدي السقوط على القدمين إلى انتقال قوة الضغط عبر عظم الظنبوب نحو الركبة، مما يسبب كسرًا.
- الإصابات الرياضية العنيفة (High-Impact Sports Injuries): في رياضات مثل التزلج، وكرة القدم، وكرة السلة، يمكن أن تؤدي الاصطدامات المباشرة أو الهبوط غير الصحيح بعد القفز إلى كسور. غالبًا ما تحدث هذه الكسور بسبب قوى ميلان (valgus or varus force) مع ضغط محوري.
-
إصابات منخفضة الطاقة (Low-Energy Trauma):
تكون أكثر شيوعًا لدى كبار السن والأشخاص الذين يعانون من ضعف العظام.
- السقوط البسيط (Simple Falls): قد يؤدي السقوط من وضع الوقوف إلى كسر في هضبة الظنبوب لدى شخص مصاب بهشاشة العظام.
- هشاشة العظام (Osteoporosis): تُضعف هشاشة العظام بنية العظام، مما يجعلها أكثر عرضة للكسر حتى مع صدمة خفيفة. غالبًا ما تؤدي إلى كسور اكتئابية (Type III Schatzker).
ب. العوامل المؤثرة وعلم الأوبئة:
-
العمر:
تظهر كسور هضبة الظنبوب نمطين ذروة في الحدوث:
- الشباب (تحت 50 عامًا): ترتبط بالإصابات عالية الطاقة، مثل حوادث السيارات والرياضة.
- كبار السن (فوق 50 عامًا): ترتبط بالإصابات منخفضة الطاقة وهشاشة العظام.
- الجنس: تظهر بعض الدراسات ميلًا طفيفًا لحدوث هذه الكسور في الذكور في الفئة العمرية الشابة بسبب طبيعة الأنشطة الرياضية والمهنية، بينما تزداد في الإناث الأكبر سنًا بسبب هشاشة العظام بعد انقطاع الطمث.
- الوزن الزائد والسمنة (Obesity): يزيد الوزن الزائد الضغط على مفصل الركبة، مما قد يزيد من خطر الكسر عند التعرض لصدمة.
- التدخين والسكري (Smoking and Diabetes): يمكن أن يؤثر التدخين والسكري سلبًا على صحة العظام وعملية التئام الجروح، مما يزيد من خطر المضاعفات.
- المهن والأنشطة: الأشخاص الذين يشاركون في أنشطة عالية الخطورة (مثل عمال البناء، الرياضيين المحترفين) هم أكثر عرضة لهذه الإصابات.
-
إصابات الأنسجة الرخوة المصاحبة:
غالبًا ما لا تكون كسور هضبة الظنبوب إصابة معزولة. يمكن أن تترافق مع:
- تمزقات في الأربطة (ACL, PCL, MCL, LCL).
- تمزقات في الغضاريف الهلالية.
- إصابات في الأوعية الدموية (خاصة الشريان المأبضي)، مما قد يؤدي إلى فقدان الأطراف إذا لم تُعالج بسرعة.
- إصابات عصبية (العصب الشظوي).
- متلازمة الحيز (Compartment Syndrome)، وهي حالة طارئة تتطلب تدخلًا جراحيًا فوريًا لإنقاذ الطرف.
يتفهم الأستاذ الدكتور محمد هطيف هذه الآليات والعوامل جيدًا، ويجري تقييمًا شاملاً لكل مريض لا يقتصر على الكسر نفسه، بل يشمل البحث عن أي إصابات مصاحبة لضمان خطة علاجية متكاملة تعالج جميع جوانب الإصابة.
4. الأعراض والتشخيص الدقيق: عندما يكون كل تفصيل مهمًا
يُعد التشخيص الدقيق والسريع لكسر هضبة الظنبوب أمرًا بالغ الأهمية لتحديد العلاج المناسب وتحقيق أفضل النتائج. تتضمن عملية التشخيص تقييم الأعراض السريرية والفحص البدني المتقن، بالإضافة إلى الاستعانة بالتصوير التشخيصي المتقدم.
أ. الأعراض الشائعة:
فور حدوث الإصابة، يواجه المريض عادةً مجموعة من الأعراض التي تشير إلى وجود كسر خطير:
*
الألم الشديد والمفاجئ:
يتركز الألم حول مفصل الركبة ولا يتحسن بالراحة.
*
التورم الواضح:
يحدث تورم سريع بسبب النزيف داخل المفصل (Hemarthrosis) وتجمع السوائل.
*
الكدمات (Ecchymosis):
ظهور تغير في لون الجلد بسبب النزيف تحت الجلد.
*
عدم القدرة على تحمل الوزن:
لا يستطيع المريض الوقوف أو المشي على الساق المصابة.
*
تشوه في الركبة أو الساق:
قد يلاحظ تشوه في محيط الركبة أو انحراف في الساق، خاصة في الكسور الشديدة.
*
نقص في نطاق الحركة:
صعوبة أو عدم القدرة على ثني أو مد الركبة.
*
علامات إصابة عصبية أو وعائية (في الحالات الشديدة):
مثل الخدر، الوخز، ضعف الإحساس أو الحركة في القدم، شحوب أو برودة في القدم، أو غياب النبض. هذه علامات خطيرة تتطلب تدخلًا طبيًا فوريًا.
ب. الفحص البدني المتقن:
يقوم
الأستاذ الدكتور محمد هطيف
بفحص دقيق وممنهج للركبة والساق المصابة، والذي يشمل:
*
المعاينة (Inspection):
البحث عن التورم، الكدمات، الجروح المفتوحة، أو التشوهات الظاهرة.
*
الجس (Palpation):
تحديد مناطق الألم، وتقييم وجود أي حساسية أو حرارة زائدة.
*
تقييم نطاق الحركة (Range of Motion):
محاولة تحريك الركبة بلطف لتقييم مدى الضرر (مع الحذر الشديد لتجنب زيادة الألم أو تحريك الكسر).
*
التقييم العصبي الوعائي (Neurovascular Assessment):
فحص النبض في القدم، وتقييم الإحساس والحركة للأصابع والقدم للكشف عن أي إصابة في الأعصاب أو الأوعية الدموية. هذا الجانب حيوي لمنع المضاعفات المدمرة مثل متلازمة الحيز أو تلف الأعصاب الدائم.
*
فحص الاستقرار (Stability Assessment):
بعد التأكد من استقرار المريض، قد تُجرى اختبارات لتقييم الأربطة، ولكن بحذر شديد لتجنب إزاحة الكسر.
ج. التصوير التشخيصي المتقدم:
التصوير هو حجر الزاوية في تشخيص كسور هضبة الظنبوب، ويوفر معلومات مفصلة حول نمط الكسر، مدى تورط السطح المفصلي، وأي إصابات مصاحبة.
*
الأشعة السينية (X-rays):
هي الفحص الأولي، وتؤخذ صورًا متعددة (أمامية خلفية، جانبية، مائلة) لتحديد وجود الكسر وموقعه ودرجة الإزاحة. قد لا تظهر الأشعة السينية تفاصيل دقيقة للسطح المفصلي.
*
التصوير المقطعي المحوسب (CT Scan):
يُعد
الفحص الذهبي (Gold Standard)
لتشخيص كسور هضبة الظنبوب. يوفر صورًا ثلاثية الأبعاد (3D reconstructions) مفصلة للغاية للكسر، وتساعد في:
* تحديد نمط الكسر بدقة (وفقًا لتصنيف شاتزكر وغيره).
* قياس درجة انخساف السطح المفصلي.
* تحديد مدى تفتت العظم.
* تخطيط الجراحة بدقة متناهية.
*
التصوير بالرنين المغناطيسي (MRI):
مفيد جدًا لتقييم إصابات الأنسجة الرخوة المصاحبة التي لا تظهر في الأشعة السينية أو الأشعة المقطعية، مثل:
* تمزقات الغضاريف الهلالية.
* إصابات الأربطة (ACL, PCL, MCL, LCL).
* تلف الغضروف المفصلي.
* تقييم وذمة العظم.
*
تصوير الأوعية الدموية (Angiography):
يُجرى إذا اشتبه في وجود إصابة وعائية، خاصة في كسور النوع الرابع والخامس والسادس من شاتزكر، أو عند وجود علامات سريرية على نقص التروية.
بفضل خبرته التي تتجاوز العقدين، يستطيع الأستاذ الدكتور محمد هطيف تفسير هذه الصور التشخيصية بدقة متناهية، والوصول إلى تشخيص شامل يمكنه من وضع خطة علاجية مخصصة وفعالة، سواء كانت تحفظية أو جراحية باستخدام أحدث التقنيات مثل Arthroscopy 4K.
5. خيارات العلاج الشاملة: من التحفظ إلى التدخل الجراحي – الطريق نحو التعافي
يُحدد اختيار طريقة علاج كسر هضبة الظنبوب بناءً على عدة عوامل، منها نوع الكسر (وفقًا لتصنيف شاتزكر)، مدى الإزاحة، وجود إصابات مصاحبة، عمر المريض وصحته العامة، ومستوى نشاطه قبل الإصابة. يحرص الأستاذ الدكتور محمد هطيف على تقديم خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع هذه العوامل لضمان أفضل النتائج.
أ. العلاج التحفظي (Conservative Treatment):
يُفضل العلاج التحفظي في حالات معينة، خاصة عندما تكون الكسور مستقرة وغير منزاحة بشكل كبير، أو عندما تكون جراحة المريض محفوفة بالمخاطر بسبب حالات صحية أخرى.
*
دواعي الاستخدام:
* الكسور غير المنزاحة أو ذات الإزاحة البسيطة جدًا (أقل من 2 مم).
* الكسور المستقرة التي لا تشمل السطح المفصلي بشكل كبير.
* المرضى الذين لديهم موانع للجراحة (مثل حالات طبية خطيرة).
*
أساليب العلاج التحفظي:
*
التجبير أو الدعامات (Casting or Bracing):
يُستخدم الجبس أو دعامة الركبة للحفاظ على الركبة في وضع ثابت ومنع الحركة التي قد تؤثر على التئام الكسر.
*
عدم تحمل الوزن (Non-Weight Bearing - NWB):
يُطلب من المريض عدم تحميل أي وزن على الساق المصابة لفترة تتراوح من 6 إلى 12 أسبوعًا، باستخدام العكازات أو المشاية.
*
إدارة الألم والالتهاب:
استخدام المسكنات ومضادات الالتهاب، وتطبيق الثلج ورفع الساق.
*
العلاج الطبيعي المبكر (Early Physical Therapy):
تبدأ تمارين حركة لطيفة وغير حاملة للوزن للحفاظ على نطاق حركة المفصل ومنع التيبس، بمجرد أن يسمح الطبيب بذلك.
*
مراقبة دقيقة:
تُجرى أشعة سينية دورية لمراقبة التئام الكسر والتأكد من عدم وجود إزاحة ثانوية.
ب. العلاج الجراحي (Surgical Treatment):
يُعد التدخل الجراحي هو الخيار الأكثر شيوعًا وفعالية للعديد من كسور هضبة الظنبوب، خاصة تلك التي تشمل السطح المفصلي، أو التي تكون منزاحة، أو غير مستقرة. الهدف من الجراحة هو إعادة السطح المفصلي إلى وضعه التشريحي الطبيعي، وتثبيت العظم المكسور، واستعادة استقرار الركبة.
*
دواعي الاستخدام:
* الكسور المنزاحة (أكثر من 2 مم إزاحة).
* الكسور التي تتضمن انخسافًا كبيرًا في السطح المفصلي.
* الكسور غير المستقرة.
* الكسور المفتوحة (حيث يخترق العظم الجلد).
* وجود إصابات عصبية أو وعائية مصاحبة.
* متلازمة الحيز (Compartment Syndrome).
*
أنواع الجراحات الشائعة التي يجريها الدكتور هطيف:
1.
الرد المفتوح والتثبيت الداخلي (ORIF - Open Reduction and Internal Fixation):
* هي التقنية الأكثر استخدامًا. يقوم الجراح بعمل شق جراحي للوصول المباشر إلى الكسر.
* يتم
رد الكسر
(إعادة القطع العظمية إلى وضعها التشريحي الصحيح) بعناية فائقة، خاصة الأسطح المفصلية.
* إذا كان هناك انخساف في السطح المفصلي، يتم رفعه ودعمه بـ
طُعم عظمي (Bone Graft)
، والذي يمكن أن يكون ذاتيًا (من المريض نفسه)، أو خَارجيًا (من متبرع)، أو صناعيًا.
* يتم
تثبيت الكسر
باستخدام صفائح معدنية (Plates) ومسامير (Screws) مصممة خصيصًا لعظم الظنبوب، لضمان استقرار الكسر أثناء عملية الشفاء. يستخدم الدكتور هطيف أحدث أنواع الصفائح اللولبية (Locking Plates) التي توفر تثبيتًا فائقًا.
2.
التنظير المفصلي المساعد (Arthroscopy-Assisted Fixation):
* في بعض الحالات، يمكن للدكتور هطيف استخدام التنظير المفصلي، بفضل خبرته في
Arthroscopy 4K
، لتقييم السطح المفصلي وعلاج إصابات الغضاريف الهلالية أو الأربطة المصاحبة، وحتى المساعدة في رد الكسر وتوجيه التثبيت الداخلي.
* يتميز التنظير الجراحي بتقليل حجم الشق الجراحي، مما يقلل من تلف الأنسجة الرخوة ويسرع التعافي.
3.
التثبيت الخارجي (External Fixation):
* يُستخدم في حالات الكسور المفتوحة الشديدة، أو الكسور ذات إصابات الأنسجة الرخوة الكبيرة، أو كإجراء مؤقت لتثبيت الكسر قبل الجراحة النهائية.
* يتم تثبيت قضبان معدنية خارجية في العظم فوق وتحت الكسر، وتُربط هذه القضبان بإطار خارجي لتثبيت الساق.
4.
جراحة استبدال المفصل (Arthroplasty):
* في حالات نادرة جدًا، عندما يكون الكسر شديد التفتت ودمار المفصل لا يمكن إصلاحه، أو إذا تطور التهاب المفاصل الشديد بعد الكسر، قد تكون جراحة استبدال مفصل الركبة الكلي (Total Knee Arthroplasty) هي الخيار الوحيد. يمتلك
الأستاذ الدكتور محمد هطيف
خبرة واسعة في جراحات استبدال المفاصل.
الأستاذ الدكتور محمد هطيف ، بصفته أستاذًا في جامعة صنعاء وجراحًا لأكثر من 20 عامًا، يتمتع بالخبرة والمعرفة اللازمتين لاختيار التقنية الجراحية الأنسب، واستخدام أحدث الأدوات والتقنيات (بما في ذلك الجراحة المجهرية والدقيقة) لضمان أفضل النتائج الممكنة، مع التركيز على الصدق الطبي ورعاية المريض.
مقارنة بين العلاج التحفظي والجراحي لكسور هضبة الظنبوب:
| الميزة / الجانب | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام الرئيسية | كسور غير منزاحة، مستقرة، ذات إزاحة < 2 مم، مخاطر جراحية عالية للمريض. | كسور منزاحة (> 2 مم)، غير مستقرة، تتضمن السطح المفصلي، مفتوحة، إصابات عصبية/وعائية. |
| مخاطر الجراحة/التخدير | لا يوجد (باستثناء مخاطر التجبير أو الثبيت) | موجودة (عدوى، نزيف، تلف أعصاب، جلطات، مضاعفات التخدير) |
| مدة عدم تحمل الوزن | غالبًا 6-12 أسبوعًا أو أكثر | عادة 8-12 أسبوعًا (يعتمد على نوع الجراحة وتقدم الشفاء) |
| التحكم في الألم | عادة أقل شدة، يمكن التحكم فيه بالمسكنات الروتينية | ألم أولي بعد الجراحة قد يكون شديدًا، يتطلب مسكنات قوية |
| النتائج الوظيفية المتوقعة | جيدة في الكسور المختارة، ولكن قد يكون هناك خطر انخفاض نطاق الحركة أو سوء التئام. | أفضل فرصة لاستعادة التشريح الطبيعي والوظيفة الكاملة، لكنها تعتمد على دقة الجراحة وإعادة التأهيل. |
| خطر المضاعفات طويلة الأمد | سوء التئام (malunion)، عدم التئام (nonunion)، تيبس المفصل، التهاب المفاصل الثانوي. | عدوى، عدم التئام، تلف أعصاب/أوعية دموية، التهاب المفاصل ما بعد الصدمة، فشل التثبيت. |
| فترة التعافي الإجمالية | غالبًا ما تكون أطول قليلًا بسبب عدم استقرار الكسر | يمكن أن تكون أسرع في استعادة الحركة النشطة، ولكن الجراحة نفسها تزيد من مدة التعافي الكلي. |
| تكلفة العلاج | أقل نسبيًا (أشعة، جبس، عكازات، علاج طبيعي) | أعلى نسبيًا (رسوم جراحة، تخدير، إقامة في المستشفى، صفائح/مسامير، علاج طبيعي مكثف). |
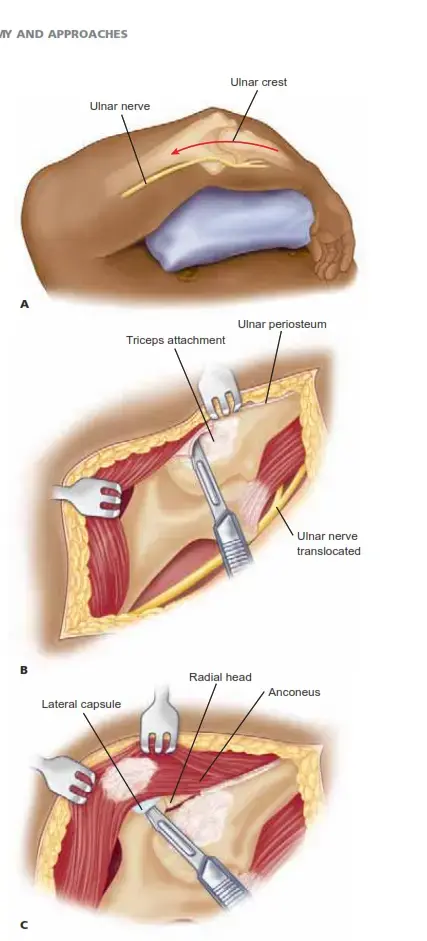
6. الإجراء الجراحي خطوة بخطوة: الدقة أساس النجاح مع الدكتور محمد هطيف
تتطلب جراحة إصلاح كسر هضبة الظنبوب مهارة عالية ودقة متناهية، خاصة عندما يتعلق الأمر بإعادة بناء السطح المفصلي. يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً جراحيًا صارمًا لضمان أفضل النتائج الممكنة لمرضاه، مستفيدًا من خبرته التي تزيد عن 20 عامًا وأحدث التقنيات. فيما يلي نظرة عامة على الخطوات الرئيسية في جراحة الرد المفتوح والتثبيت الداخلي (ORIF) لكسر هضبة الظنبوب:
أ. التحضير قبل الجراحة:
- التقييم الشامل: يراجع الدكتور هطيف الأشعة السينية، والتصوير المقطعي (CT Scan) ثلاثي الأبعاد، والتصوير بالرنين المغناطيسي (MRI) لتقييم نمط الكسر بدقة، وتحديد مدى انخساف السطح المفصلي، وتحديد وجود أي إصابات مصاحبة للأنسجة الرخوة.
- التخطيط الجراحي: يتم وضع خطة مفصلة للشق الجراحي، ونوع الصفائح والمسامير التي ستُستخدم، وكيفية رفع ودعم السطح المفصلي المنخسف، ونوع الطُعم العظمي (إن لزم الأمر).
- التخدير: يُجرى عادة تخدير عام للمريض، وقد يُضاف إليه تخدير موضعي لتخفيف الألم بعد الجراحة.
- وضع المريض (Positioning): يُوضع المريض على طاولة العمليات في وضع يسمح بالوصول الأمثل للركبة المصابة، مع ضمان استقرار الطرف.
- التعقيم والتغطية (Sterile Prep and Draping): تُعقم الساق بالكامل وتُغطى بمناشف معقمة لإنشاء حقل جراحي خالٍ من الجراثيم.
- تطبيق عاصبة (Tourniquet): قد تُطبق عاصبة على الفخذ لمنع تدفق الدم مؤقتًا إلى الساق، مما يقلل النزيف ويحسن الرؤية الجراحية.
ب. الإجراء الجراحي الفعلي (ORIF):
-
الشق الجراحي (Incision):
- يتم عمل شق جراحي واحد أو أكثر، يعتمد موقعه وحجمه على نمط الكسر وموقعه (قد يكون أماميًا، جانبيًا، إنسيًا، أو خلفيًا). يحرص الدكتور هطيف على أن يكون الشق الجراحي محسوبًا لتقليل الأضرار بالأنسجة الرخوة.
-
الوصول إلى الكسر (Exposure of the Fracture):
- يتم فصل الأنسجة الرخوة (الجلد، العضلات، الأوتار) بلطف وحذر للوصول إلى العظم المكسور والسطح المفصلي. في هذه المرحلة، قد يستخدم الدكتور هطيف الجراحة المجهرية (Microsurgery) لزيادة الدقة في التعامل مع الأنسجة الحساسة.
-
تقييم الأنسجة الرخوة الداخلية (Intra-articular Soft Tissue Assessment):
- إذا كان هناك وصول مباشر إلى المفصل، يتم فحص الغضاريف الهلالية والأربطة للتأكد من عدم وجود إصابات مصاحبة، وقد يتم إصلاحها في نفس الوقت (على سبيل المثال، إصلاح الغضروف الهلالي أو بعض الأربطة). هنا تبرز أهمية خبرة الدكتور هطيف في التنظير المفصلي (Arthroscopy 4K) حتى لو لم يكن الإجراء بالكامل تنظيريًا.
-
رد الكسر (Fracture Reduction):
- هذه هي الخطوة الأكثر أهمية. يقوم الدكتور هطيف برد القطع العظمية المنزاحة إلى وضعها التشريحي الصحيح. إذا كان هناك انخساف في السطح المفصلي، يتم رفعه بعناية فائقة لاستعادة ارتفاعه ومحيطه الأصلي.
- يُستخدم في هذه المرحلة الطُعم العظمي (عادة من حوض المريض أو مادة صناعية) لملء أي فجوات أو عيوب عظمية تحت السطح المفصلي المرفوع، مما يوفر الدعم الهيكلي.
-
التثبيت الداخلي (Internal Fixation):
- بمجرد استعادة التشريح الصحيح، يتم تثبيت القطع العظمية باستخدام صفائح ومسامير معدنية. يختار الدكتور هطيف بعناية الصفائح اللولبية (Locking Plates) التي توفر تثبيتًا قويًا ومستقرًا، وتناسب الأشكال المعقدة لهضبة الظنبوب.
- يتم وضع المسامير بشكل استراتيجي لتثبيت الكسر بإحكام، مع تجنب اختراق السطح المفصلي.
-
التأكد من الاستقرار والوظيفة (Verification of Stability and Function):
- بعد التثبيت، يتحقق الدكتور هطيف من استقرار الكسر ونطاق حركة المفصل لضمان أن كل شيء في مكانه الصحيح وأن المفصل يعمل بسلاسة. تُجرى صور أشعة سينية داخل العملية (Fluoroscopy) للتأكد من دقة الرد والتثبيت.
-
إغلاق الجرح (Wound Closure):
- تُعاد الأنسجة الرخوة إلى مكانها، ويُغلق الجرح طبقة بعد طبقة. قد يُوضع أنبوب تصريف (Drain) لعدة أيام لمنع تجمع الدم والسوائل.
- يُغطى الجرح بضمادات معقمة، وقد تُوضع دعامة أو جبيرة للحفاظ على الركبة ثابتة في الفترة الأولى بعد الجراحة.
ج. رعاية ما بعد الجراحة الفورية:
- يُعطى المريض مسكنات للألم، ويُراقب عن كثب في فترة ما بعد التخدير.
- تُطبق تعليمات لرفع الساق المصابة وتطبيق الثلج لتقليل التورم والألم.
- تبدأ تمارين الحركة اللطيفة غير الحاملة للوزن تحت إشراف أخصائي العلاج الطبيعي في وقت مبكر جدًا لمنع التيبس، وفقًا لبروتوكول الدكتور هطيف.
إن هذا الاهتمام الدقيق بكل تفصيل في العملية الجراحية، بدءًا من التخطيط المسبق وصولًا إلى التنفيذ، هو ما يميز رعاية الأستاذ الدكتور محمد هطيف ويجعله الاسم الموثوق به في جراحة العظام، مع التزامه الصارم بأعلى معايير الصدق الطبي.
7. رحلة التعافي وإعادة التأهيل: استعادة الحياة النشطة خطوة بخطوة
تُعد مرحلة إعادة التأهيل لا تقل أهمية عن الجراحة نفسها في تحديد مدى نجاح العلاج واستعادة وظيفة الركبة. إنها رحلة تتطلب صبرًا، التزامًا، وتعاونًا وثيقًا بين المريض، أخصائي العلاج الطبيعي، و الأستاذ الدكتور محمد هطيف . الهدف هو استعادة القوة، المرونة، نطاق الحركة، والاستقرار، والعودة إلى الأنشطة اليومية والرياضية بأمان.
تُقسم عملية إعادة التأهيل عادة إلى مراحل، مع تقدم تدريجي يعتمد على شفاء الكسر ومدى استقرار التثبيت الجراحي:
أ. المرحلة الأولى: الحماية والتحكم في الالتهاب (من 0 إلى 6-8 أسابيع بعد الجراحة)
- الأهداف: حماية الكسر، التحكم في الألم والتورم، الحفاظ على حركة لطيفة وغير مؤلمة.
-
الإجراءات:
- عدم تحمل الوزن (Non-Weight Bearing - NWB): يجب على المريض عدم تحميل أي وزن على الساق المصابة، باستخدام العكازات أو المشاية. هذه الفترة حيوية لتمكين العظم من الالتئام.
- دعامة الركبة (Knee Brace): تُستخدم دعامة مفصلية للركبة لتوفير الحماية وتحديد نطاق حركة آمن، عادة ما يتم ضبطها لمدود محدود في البداية.
- إدارة الألم والتورم: استمرار استخدام الأدوية المسكنة، وتطبيق الثلج، ورفع الساق بانتظام.
- تمارين الحركة السلبية المستمرة (CPM - Continuous Passive Motion): قد تُستخدم آلة CPM في المستشفى أو المنزل لتحريك الركبة بلطف وبشكل مستمر ضمن نطاق آمن لتقليل التيبس.
- تمارين التقوية اللطيفة: تمارين قبض وبسط عضلات الفخذ (Quadriceps Sets) وتمارين ثني عضلات الساق الخلفية (Hamstring Sets) بدون حركة للمفصل، للحفاظ على قوة العضلات ومنع الضمور.
- تمارين الكاحل والقدم: للحفاظ على الدورة الدموية ومنع تيبس المفاصل الأخرى.
ب. المرحلة الثانية: استعادة نطاق الحركة الكامل وبدء تحمل الوزن (من 6-8 أسابيع إلى 12-16 أسبوعًا)
- الأهداف: زيادة نطاق حركة الركبة، البدء في تحمل الوزن بشكل تدريجي، تقوية العضلات المحيطة بالركبة.
-
الإجراءات:
- تحمل الوزن التدريجي (Progressive Weight Bearing - PWB): بعد التأكد من علامات التئام الكسر في الأشعة السينية وبموافقة الدكتور هطيف، يبدأ المريض بتحميل الوزن بشكل جزئي على الساق المصابة، ويزداد هذا الحمل تدريجيًا على مدى أسابيع.
- زيادة نطاق حركة الركبة: تمارين نشطة وسلبية لزيادة ثني ومد الركبة، مع التركيز على استعادة المدى الكامل للحركة.
- تمارين التقوية: تبدأ تمارين تقوية متزايدة لعضلات الفخذ، الساق الخلفية، المؤخرة، وعضلات الساق، باستخدام الأشرطة المطاطية، الأوزان الخفيفة، أو آلات المقاومة.
- تمارين التوازن (Balance Training): تبدأ تمارين بسيطة لتحسين التوازن والتحكم في العضلات.
- المشي باستخدام العكازات: يقل عدد العكازات تدريجيًا حتى يتمكن المريض من المشي بدونها.
ج. المرحلة الثالثة: بناء القوة الوظيفية والتحمل (من 4 أشهر إلى 6-9 أشهر)
- الأهداف: استعادة القوة الكاملة، التحمل، التوازن، والرشاقة، والتحضير للعودة إلى الأنشطة الأكثر تطلبًا.
-
الإجراءات:
- العودة إلى الأنشطة اليومية: القدرة على أداء معظم الأنشطة اليومية دون ألم أو صعوبة.
- تمارين القوة المتقدمة: تمارين مقاومة أثقل، وتمارين وظيفية تحاكي حركات الحياة اليومية والعمل.
- تمارين البلايومتركس (Plyometrics) والرشاقة (Agility): إذا كان المريض يخطط للعودة إلى الرياضة، تبدأ تمارين القفز والركض وتغيير الاتجاه تحت إشراف متخصص.
- تدريب التحمل: المشي السريع، ركوب الدراجات الثابتة، أو السباحة لتحسين اللياقة القلبية الوعائية.
- التدريب الخاص بالرياضة/العمل: برامج مخصصة لإعداد المريض للعودة إلى نشاطه المحدد.
د. المرحلة الرابعة: العودة للنشاط الكامل والمراقبة طويلة الأمد (من 9 أشهر وما بعدها)
- الأهداف: العودة الآمنة إلى النشاط الكامل، بما في ذلك الرياضات عالية التأثير.
- المراقبة: استمرار المتابعة مع الأستاذ الدكتور محمد هطيف لتقييم أي ألم أو قيود وظيفية، ومراقبة تطور أي مضاعفات محتملة مثل التهاب المفاصل ما بعد الصدمة.
- الوقاية: التركيز على تقوية العضلات بشكل مستمر وتجنب الحركات التي قد تضع ضغطًا مفرطًا على الركبة.
يؤكد الأستاذ الدكتور محمد هطيف على أن التزام المريض ببرنامج العلاج الطبيعي والتوجيهات الطبية هو المفتاح لنجاح التعافي. يُعد العلاج الطبيعي بعد جراحة كسر هضبة الظنبوب أمرًا ضروريًا لتحقيق أفضل النتائج الوظيفية ومنع المضاعفات، وهو جزء لا يتجزأ من نهج الدكتور هطيف الشامل والعلمي لرعاية مرضاه.
8. المضاعفات المحتملة: فهم المخاطر وإدارتها
على الرغم من التقدم في التقنيات الجراحية ورعاية ما بعد الجراحة، إلا أن كسور هضبة الظنبوب، بسبب تعقيدها وتورطها في مفصل رئيسي، قد تترافق مع مضاعفات محتملة. يُعد فهم هذه المضاعفات أمرًا مهمًا للمرضى والأطباء على حد سواء. الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة، يركز على الوقاية من هذه المضاعفات وإدارتها بكفاءة عند حدوثها.
أ. المضاعفات المبكرة (خلال الأيام والأسابيع الأولى بعد الإصابة/الجراحة):
-
متلازمة الحيز (Compartment Syndrome):
- الخطر: حالة طارئة تهدد الأطراف، حيث يؤدي التورم والنزيف داخل الأنسجة العضلية المغلقة إلى زيادة الضغط، مما يقطع تدفق الدم عن العضلات والأعصاب.
- الإدارة: تتطلب التدخل الجراحي الفوري (بضع اللفافة - fasciotomy) لفتح الأنسجة وتخفيف الضغط. يركز الدكتور هطيف على التشخيص المبكر.
-
إصابات الأوعية الدموية والأعصاب (Neurovascular Injury):
- الخطر: قد يتضرر الشريان المأبضي أو العصب الشظوي أثناء الإصابة الأولية، خاصة في الكسور عالية الطاقة أو كسور شاتزكر النوع الرابع والخامس والسادس.
- الإدارة: تقييم عصبي وعائي دقيق قبل وبعد الجراحة. قد تتطلب إصابة الأوعية الدموية جراحة عاجلة لإصلاحها، بينما قد تحتاج إصابة الأعصاب إلى المراقبة أو التدخل الجراحي.
-
العدوى (Infection):
- الخطر: يمكن أن تحدث العدوى في الجروح الجراحية أو داخل المفصل، خاصة في الكسور المفتوحة.
- الإدارة: الوقاية بالمضادات الحيوية الوقائية، تقنيات جراحية معقمة صارمة، والعناية الجيدة بالجروح. إذا حدثت، تتطلب المضادات الحيوية وأحيانًا جراحة لتصريف وتنظيف المنطقة المصابة.
-
الجلطات الدموية الوريدية العميقة (DVT - Deep Vein Thrombosis) والانسداد الرئوي (PE - Pulmonary Embolism):
- الخطر: تزداد مخاطر تكون جلطات الدم في الساق بعد الإصابة أو الجراحة بسبب عدم الحركة.
- الإدارة: الأدوية المضادة للتخثر، تمارين الحركة المبكرة، جوارب الضغط، وأجهزة الضغط الهوائي المتقطع.
ب. المضاعفات المتأخرة (بعد أسابيع إلى أشهر أو حتى سنوات):
-
تيبس المفصل (Joint Stiffness) وفقدان نطاق الحركة:
- الخطر: يحدث بسبب التليف، التصاقات الأنسجة، أو عدم كفاية إعادة التأهيل.
- الإدارة: علاج طبيعي مكثف، وفي بعض الحالات قد يتطلب الأمر إجراء عملية جراحية بسيطة (Manipulation Under Anesthesia) أو إزالة الالتصاقات بالمنظار.
-
عدم التئام الكسر (Nonunion) أو سوء التئام الكسر (Malunion):
- الخطر: عدم التئام العظم بالكامل أو التئامه في وضع غير صحيح، مما يؤدي إلى تشوه أو ألم أو ضعف وظيفي.
- الإدارة: قد يتطلب سوء الالتئام تدخلًا جراحيًا تصحيحيًا (osteotomy)، بينما قد يحتاج عدم الالتئام إلى جراحة تثبيت إضافية أو طُعم عظمي.
-
التهاب المفاصل ما بعد الصدمة (Post-Traumatic Arthritis):
- الخطر: بسبب تلف الغضروف المفصلي أثناء الإصابة الأولية أو بسبب عدم الرد الدقيق للسطح المفصلي، يمكن أن يتطور التهاب المفاصل التنكسي على المدى الطويل.
- الإدارة: العلاج التحفظي (المسكنات، العلاج الطبيعي)، وفي الحالات الشديدة قد يتطلب الأمر جراحة استبدال مفصل الركبة (Arthroplasty). يتميز الدكتور هطيف بكونه خبيرًا في هذا المجال.
-
فشل التثبيت (Implant Failure):
- الخطر: قد تنكسر الصفائح أو المسامير أو تنفك بمرور الوقت، خاصة إذا لم يلتئم الكسر بشكل صحيح.
- الإدارة: عادة ما تتطلب جراحة مراجعة لإزالة المعدن الفاشل وإعادة التثبيت.
-
الألم المزمن (Chronic Pain):
- الخطر: قد يستمر الألم حتى بعد التئام الكسر بسبب تلف الأعصاب، أو التهاب المفاصل، أو ضعف الأنسجة الرخوة.
- الإدارة: العلاج الطبيعي، إدارة الألم، وفي بعض الحالات التدخلات الطبية.
-
إصابات الأنسجة الرخوة المتبقية (Residual Soft Tissue Injuries):
- الخطر: قد تستمر مشاكل في الأربطة أو الغضاريف الهلالية التي لم تُعالج بشكل كامل أو أصيبت لاحقًا.
- الإدارة: قد تتطلب جراحة إضافية (مثل إصلاح الرباط أو استئصال الغضروف الهلالي) أو علاجًا طبيعيًا مستمرًا.
يُعد نهج الأستاذ الدكتور محمد هطيف القائم على التقييم الدقيق، التخطيط الجراحي المتقن، استخدام أحدث التقنيات (مثل Arthroscopy 4K وMicrosurgery)، والعناية الفائقة في مرحلة ما بعد الجراحة، حاسمًا في تقليل مخاطر هذه المضاعفات. والتزامه بالصدق الطبي يعني تقديم معلومات واضحة وشفافة حول المخاطر والفوائد المحتملة للعلاج لتمكين المرضى من اتخاذ قرارات مستنيرة.
9. قصص نجاح حقيقية: أمل جديد بفضل الدكتور محمد هطيف في صنعاء
تتجسد قيمة الخبرة والمهارة الطبية في قصص النجاح التي يرويها المرضى الذين استعادوا حياتهم ونشاطهم بفضل الرعاية الفائقة. في عيادات الأستاذ الدكتور محمد هطيف بصنعاء، يمتلئ سجل المرضى بقصص تدعو للأمل، تعكس التزامه بالتميز والصدق الطبي، واستخدامه لأحدث التقنيات الجراحية.
قصة 1: عودة رياضي شاب إلى الملاعب
المريض:
أحمد، 24 عامًا، لاعب كرة قدم.
الإصابة:
تعرض أحمد لكسر معقد في هضبة الظنبوب الوحشية (شاتزكر النوع الثاني مع انخساف كبير في السطح المفصلي وتمزق في الغضروف الهلالي الوحشي) أثناء مباراة كرة قدم عنيفة. كان يعاني من ألم شديد، تورم، وعدم قدرة تامة على تحميل الوزن على ساقه.
التدخل من الدكتور هطيف:
بعد التشخيص الدقيق باستخدام الأشعة المقطعية ثلاثية الأبعاد، أوصى الدكتور هطيف بإجراء جراحة الرد المفتوح والتثبيت الداخلي لرفع السطح المفصلي المنخسف وإصلاح الغضروف الهلالي الممزق. استخدم الدكتور هطيف أحدث الصفائح اللولبية لدعم الكسر وتقنية Arthroscopy 4K للمساعدة في تقييم وإصلاح الغضروف الهلالي بدقة فائقة. كان التخطيط الجراحي دقيقًا للغاية لضمان استعادة التشريح الأصلي للمفصل.
التعافي والنتيجة:
بعد جراحة ناجحة، اتبع أحمد برنامج إعادة تأهيل مكثف تحت إشراف الدكتور هطيف وفريقه. التزم أحمد بكل التعليمات، وبدأ بتحميل الوزن تدريجياً، ثم بتمارين القوة والتوازن. بعد 9 أشهر من الجراحة، عاد أحمد إلى التدريبات الكاملة، وبعد عام واحد عاد إلى الملاعب، وهو يشارك في المباريات بكامل طاقته، دون أي قيود وظيفية أو ألم. يقول أحمد: "الدكتور محمد هطيف لم يعالج كسري فحسب، بل أعاد لي شغفي بكرة القدم وحياتي الرياضية. خبرته ودقته لا تضاهى."
قصة 2: استعادة الحركة لسيدة مسنة
المريضة:
الحاجة فاطمة، 68 عامًا، تعاني من هشاشة العظام.
الإصابة:
سقطت الحاجة فاطمة في منزلها، مما أدى إلى كسر اكتئابي في هضبة الظنبوب الوحشية (شاتزكر النوع الثالث). كانت تعاني من ألم مزمن وعدم القدرة على الحركة، مما أثر بشدة على جودة حياتها.
التدخل من الدكتور هطيف:
نظرًا لعمر الحاجة فاطمة وهشاشة عظامها، كان الدكتور هطيف حريصًا جدًا في تقييمها. قرر إجراء جراحة الرد المفتوح والتثبيت الداخلي لرفع السطح المفصلي المنخسف ودعمه بطعم عظمي صناعي، ثم تثبيته بصفائح ومسامير خاصة للعظام الهشة. استخدم الدكتور هطيف تقنيات الجراحة المجهرية (Microsurgery) لتقليل التدخل الجراحي وضمان أقل قدر من الصدمة للأنسجة الضعيفة.
التعافي والنتيجة:
كان تعافي الحاجة فاطمة أبطأ قليلًا بسبب عمرها وحالتها الصحية، لكنها التزمت ببرنامج العلاج الطبيعي بدعم مستمر من الدكتور هطيف. بعد ستة أشهر، كانت الحاجة فاطمة تمشي بمساعدة عصا، وبعد عام واحد استعادت استقلاليتها بالكامل، وباتت قادرة على أداء واجباتها اليومية دون ألم. تعبر الحاجة فاطمة عن امتنانها: "بفضل الدكتور محمد هطيف، عدت أتحرك وأصلي وأعتني بنفسي. لقد كان طبيبًا مخلصًا وماهرًا، ولم يتركني حتى استعدت عافيتي."
قصة 3: إنقاذ طرف بعد حادث سير خطير
المريض:
خالد، 35 عامًا، تعرض لحادث سير مروع.
الإصابة:
وصل خالد إلى قسم الطوارئ مصابًا بكسر مفتت ومعقد في كلتا هضبتي الظنبوب (شاتزكر النوع السادس)، مع إصابة واسعة في الأنسجة الرخوة واشتباه في إصابة وعائية. كانت ساقه في خطر حقيقي.
التدخل من الدكتور هطيف:
أدرك الدكتور هطيف خطورة الحالة فورًا. قام بتقييم سريع ودقيق للأوعية الدموية والأعصاب، واستخدم التثبيت الخارجي كإجراء إنقاذي عاجل لتثبيت الكسر وتوفير الوقت لتقييم الأنسجة الرخوة. بعد استقرار حالة خالد والتحكم في التورم، أجرى الدكتور هطيف جراحة كبرى ومعقدة على مرحلتين، استخدم فيها الرد المفتوح والتثبيت الداخلي لترميم السطح المفصلي وإعادة بناء العظم المتفتت باستخدام صفائح متعددة وطعوم عظمية. استلزمت العملية دقة فائقة نظرًا لتفتت الكسر وتضرر الأنسجة المحيطة.
التعافي والنتيجة:
كانت رحلة تعافي خالد طويلة وصعبة، تخللها مراحل متعددة من العلاج الطبيعي والتأهيلي. بفضل المتابعة الدقيقة للدكتور هطيف وفريقه، والالتزام الصارم لخالد، استعاد خالد تدريجياً وظيفة ساقه. على الرغم من أن الكسر كان شديدًا، إلا أن خالد استطاع المشي دون عكازات بعد عام ونصف، وهو الآن قادر على المشي لمسافات طويلة والقيام بمهامه اليومية. يقول خالد: "لقد أنقذ الدكتور محمد هطيف ساقي، بل أنقذ حياتي. إنه ليس مجرد جراح، بل هو فنان في مجاله. الصدق الطبي والرعاية الشاملة التي تلقيتها كانت استثنائية."
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالتميز في جراحة العظام، واستخدامه لأحدث التقنيات، وتفانيه في مساعدة كل مريض على استعادة الأمل والحركة، مما يجعله الاسم الأول في جراحة العظام والعمود الفقري والمفاصل في صنعاء واليمن.
10. أسئلة شائعة حول كسور هضبة الظنبوب
في هذا القسم، نجيب على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول كسور هضبة الظنبوب، لمساعدتهم على فهم أفضل لرحلة العلاج والتعافي.
س 1: ما هي المدة التي يستغرقها التعافي الكامل من كسر هضبة الظنبوب؟
ج 1:
تختلف مدة التعافي بشكل كبير اعتمادًا على نوع الكسر، شدته، ما إذا كان قد خضع لعملية جراحية، والعمر، والصحة العامة للمريض، ومدى التزامه ببرنامج إعادة التأهيل. بشكل عام، قد يستغرق التئام العظم من 3 إلى 6 أشهر قبل البدء في تحميل الوزن بالكامل. أما استعادة الوظيفة الكاملة والعودة إلى الأنشطة المعتادة، فقد تستغرق من 9 أشهر إلى سنة ونصف، وفي بعض الحالات المعقدة أكثر من ذلك. الصبر والالتزام بالعلاج الطبيعي أمران حاسمان.
س 2: هل يمكنني العودة لممارسة الرياضة بعد التعافي من كسر هضبة الظنبوب؟
ج 2:
يعتمد ذلك على شدة الكسر، ومدى نجاح الجراحة وإعادة التأهيل، ونوع الرياضة التي تمارسها. في العديد من الحالات، يمكن للمرضى العودة لممارسة الرياضات الترفيهية وحتى بعض الرياضات الاحترافية، ولكن ذلك يتطلب برنامج إعادة تأهيل مكثف وموجه للرياضة تحت إشراف أخصائي العلاج الطبيعي، وموافقة
الأستاذ الدكتور محمد هطيف
بعد تقييم كامل لاستعادة القوة والاستقرار.
س 3: ما هي العلامات التي تدل على أن الكسر لا يشفى بشكل صحيح؟
ج 3:
تتضمن العلامات المحتملة لعدم الشفاء الصحيح: استمرار الألم الشديد أو زيادته، التورم المستمر، عدم القدرة على تحمل الوزن بعد الفترة المتوقعة، ظهور تشوه جديد في الساق، أو علامات عدوى مثل الاحمرار والحمى والخراج. يجب إبلاغ طبيبك فورًا في حال ظهور أي من هذه الأعراض.
س 4: هل سأحتاج إلى إزالة الصفائح والمسامير بعد الجراحة؟
ج 4:
ليس دائمًا. يتم ترك الصفائح والمسامير في مكانها بشكل عام ما لم تسبب ألمًا، أو تتهيج الأنسجة، أو تنفك، أو تتسبب في مشكلات أخرى. يقرر
الأستاذ الدكتور محمد هطيف
الحاجة إلى إزالة المعدن بناءً على تقييم فردي لكل حالة. غالبًا ما تتم الإزالة بعد سنة إلى سنتين من الجراحة الأولية إذا كانت هناك ضرورة طبية.
س 5: ما هي تكلفة علاج كسر هضبة الظنبوب في اليمن؟
ج 5:
تختلف التكلفة بشكل كبير حسب نوع الكسر، ما إذا كان العلاج تحفظيًا أم جراحيًا، نوع الجراحة (مثل ORIF، تنظير مفصلي)، مدة الإقامة في المستشفى، نوع المواد المستخدمة (صفائح، مسامير، طُعم عظمي)، وتكلفة العلاج الطبيعي. في عيادات
الأستاذ الدكتور محمد هطيف
بصنعاء، نلتزم بالصدق الطبي والشفافية في الأسعار، ونقدم تقديرات مفصلة لتكاليف العلاج الشاملة، مع التركيز على تقديم رعاية عالية الجودة بأسعار معقولة.
س 6: هل كسور هضبة الظنبوب تؤدي دائمًا إلى التهاب المفاصل في المستقبل؟
ج 6:
للأسف، نظرًا لأن هذه الكسور تشمل السطح المفصلي للركبة، فهناك خطر متزايد للإصابة بالتهاب المفاصل ما بعد الصدمة (Post-Traumatic Arthritis) على المدى الطويل، حتى مع أفضل النتائج الجراحية. ومع ذلك، فإن الرد الدقيق للكسر، والتثبيت المستقر، والعلاج الطبيعي الفعال الذي يقدمه
الأستاذ الدكتور محمد هطيف
وفريقه، يمكن أن يقلل بشكل كبير من هذا الخطر ويؤخر أو يمنع ظهور التهاب المفاصل الشديد.
س 7: ما هي الاحتياطات التي يجب اتخاذها لمنع هذا النوع من الكسور؟
ج 7:
لا يمكن دائمًا منع الحوادث عالية الطاقة، ولكن يمكن اتخاذ بعض الإجراءات الوقائية:
*
في كبار السن:
ممارسة التمارين لتقوية العظام وتحسين التوازن، وتناول مكملات الكالسيوم وفيتامين D، وإزالة مخاطر السقوط في المنزل.
*
للرياضيين:
استخدام معدات الحماية المناسبة، واتباع تقنيات التدريب السليمة، وتقوية عضلات الساق والركبة.
*
للجميع:
القيادة الآمنة واستخدام أحزمة الأمان في السيارات.
س 8: متى يمكنني القيادة بعد إصابتي؟
ج 8:
يعتمد ذلك على الساق المصابة ونوع الكسر ونوع السيارة. إذا كانت الساق اليمنى هي المصابة، فستحتاج إلى انتظار التعافي الكامل وقوة الساق الكافية للتحكم في دواسة الوقود والمكابح، وهذا قد يستغرق عدة أشهر. إذا كانت الساق اليسرى هي المصابة وتستخدم سيارة ذات ناقل حركة أوتوماتيكي، فقد تتمكن من القيادة في وقت أقرب، ولكن يجب دائمًا استشارة
الأستاذ الدكتور محمد هطيف
قبل العودة للقيادة لضمان سلامتك وسلامة الآخرين.
س 9: ما هو الفرق بين كسر هضبة الظنبوب وكسر في عظم الفخذ؟
ج 9:
كسر هضبة الظنبوب هو كسر في الجزء العلوي من عظم الساق (الظنبوب) الذي يشكل السطح السفلي لمفصل الركبة. أما كسر عظم الفخذ فهو كسر في عظم الفخذ نفسه، والذي قد يكون في الجزء العلوي (قرب الورك)، أو في الجسم (منتصف الفخذ)، أو في الجزء السفلي (قرب الركبة). كلاهما إصابات خطيرة، لكن كسور هضبة الظنبوب تتطلب دقة خاصة في إعادة بناء السطح المفصلي.
س 10: لماذا يعتبر اختيار الجراح الماهر حاسمًا في هذه الكسور؟
ج 10:
كسور هضبة الظنبوب هي من أصعب أنواع كسور المفاصل، حيث تتطلب دقة متناهية في إعادة بناء السطح المفصلي لمنع التهاب المفاصل ما بعد الصدمة. الجراح الماهر، مثل
الأستاذ الدكتور محمد هطيف
، يمتلك الخبرة اللازمة لتشخيص هذه الكسور بدقة، وتخطيط الجراحة بأفضل طريقة، وتنفيذها ببراعة باستخدام أحدث التقنيات (مثل Arthroscopy 4K وMicrosurgery وArthroplasty)، وإدارة أي مضاعفات محتملة. خبرته التي تتجاوز العقدين، وكونه أستاذًا في جراحة العظام بجامعة صنعاء، تضمن للمريض أعلى مستويات الرعاية والصدق الطبي، مما يزيد بشكل كبير من فرص تحقيق أفضل النتائج الوظيفية والعودة إلى حياة طبيعية نشطة.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك