قرحة القدم السكرية الملتهبة والحمى: دليل شامل للتشخيص والعلاج في صنعاء
الخلاصة الطبية
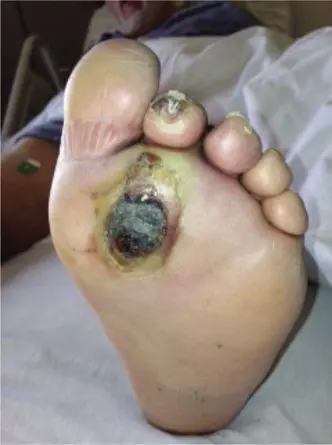
قرحة القدم السكرية الملتهبة مع الحمى هي حالة خطيرة تتطلب تدخلاً عاجلاً لمنع المضاعفات. يشمل العلاج إزالة الأنسجة المصابة، المضادات الحيوية، وأحيانًا الجراحة، مع التركيز على التحكم في السكري والرعاية المستمرة للقدم.
الخلاصة الطبية السريعة: قرحة القدم السكرية الملتهبة مع الحمى هي حالة خطيرة تتطلب تدخلاً عاجلاً لمنع المضاعفات. يشمل العلاج إزالة الأنسجة المصابة، المضادات الحيوية، وأحيانًا الجراحة، مع التركيز على التحكم في السكري والرعاية المستمرة للقدم.
مقدمة عن قرحة القدم السكرية الملتهبة والحمى
تعتبر قرحة القدم، خاصة لدى مرضى السكري، تحديًا صحيًا عالميًا كبيرًا. يمكن أن تؤدي هذه القرحات في كثير من الأحيان إلى التهابات خطيرة، والتهاب العظم والنقي (عدوى العظام)، وفي النهاية إلى بتر الأطراف. يُقدر أن خطر الإصابة بقرحة القدم السكرية (DFU) يتراوح بين 15% و25% خلال حياة المريض، وأن حوالي 50% من هذه القرحات تصاب بالعدوى. تُعد العدوى هي العامل الأكثر شيوعًا الذي يؤدي إلى بتر الأطراف السفلية لدى مرضى السكري.
إن وجود الحمى لدى مريض يعاني من قرحة في القدم هو علامة رئيسية على وجود عدوى جهازية (منتشرة في الجسم)، وتتطلب هذه الحالة فحصًا فوريًا وشاملاً للبحث عن عدوى عميقة أو التهاب في العظام. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في التعامل مع هذه الحالات المعقدة، ويوفر رعاية متقدمة تعتمد على أحدث البروتوكولات العالمية.
ما هي قرحة القدم السكرية الملتهبة
قرحة القدم السكرية هي جرح مفتوح أو تقرح في الجلد يصل إلى الأنسجة العميقة، يحدث عادة في الجزء السفلي من القدم لدى مرضى السكري. عندما تصاب هذه القرحة بالعدوى، فإنها تُعرف بقرحة القدم السكرية الملتهبة. هذه العدوى يمكن أن تكون سطحية (تؤثر على الجلد فقط) أو عميقة (تصل إلى الأوتار، العضلات، أو العظام).
لماذا تعتبر الحمى علامة خطيرة
الحمى هي استجابة طبيعية من الجسم للعدوى. في سياق قرحة القدم السكرية، تشير الحمى إلى أن العدوى قد تجاوزت الأنسجة السطحية وانتشرت لتصبح عدوى جهازية، مما قد يعني وجود:
*
عدوى عميقة:
قد تكون هناك خراجات (تجمعات صديد) تحت الجلد أو بين العضلات.
*
التهاب العظم والنقي:
وهو عدوى خطيرة تصيب عظام القدم، وتتطلب علاجًا مكثفًا وقد تؤدي إلى بتر إذا لم تُعالج بفعالية.
*
تسمم الدم (الإنتان):
في الحالات الشديدة، يمكن أن تنتشر العدوى إلى مجرى الدم وتسبب حالة تهدد الحياة تتطلب رعاية طارئة في المستشفى.
لذلك، يجب التعامل مع الحمى المصاحبة لقرحة القدم السكرية بجدية قصوى والبحث عن المساعدة الطبية فورًا.
التشريح الحيوي للقدم وعلاقته بقرحات السكري
فهم التركيب المعقد للقدم وكيفية عملها ضروري جدًا لإدارة قرحات القدم الملتهبة بفعالية. القدم مصممة لتحمل الوزن، الدفع، والتكيف مع الأسطح غير المستوية.
طبقات الجلد والأنسجة الرخوة
- الجلد: جلد باطن القدم سميك ومتخصص لتوفير الحماية ضد الاحتكاك والضغط. المناطق الأكثر عرضة للتقرح هي تلك التي تتعرض لضغط عالٍ، مثل رؤوس عظام مشط القدم، إبهام القدم، الكعب، والجزء العلوي من الأصابع المطرقية. يؤدي الاعتلال العصبي إلى ضعف سلامة هذا الحاجز الواقي، مما يسبب تكسر الجلد.
- الطبقة تحت الجلد: يمكن أن تسهل هذه الطبقة الانتشار السريع للعدوى، خاصة في الفراغات الأخمصية (باطن القدم).
عظام ومفاصل وعضلات القدم
تتكون القدم من 26 عظمة و33 مفصلاً وأكثر من 100 عضلة وأوتار وأربطة.
*
العظام:
تشمل عظام الرسغ (الكاحل، العقب، الزورقي، المكعبي، الإسفيني)، عظام مشط القدم، والسلاميات. غالبًا ما يصيب التهاب العظم والنقي رؤوس عظام مشط القدم، والسلاميات، وعظم العقب، غالبًا عن طريق الانتشار المباشر من قرحة علوية.
*
المفاصل:
توفر الشبكة المعقدة من المفاصل (مثل الكاحل، تحت الكاحل، منتصف الرسغ، مفصل مشط القدم السلامي، المفاصل بين السلاميات) المرونة وامتصاص الصدمات. يمكن أن يحدث التهاب المفاصل الإنتاني، غالبًا كامتداد لالتهاب العظم والنقي المجاور.
*
العضلات والأوتار:
تنشأ العضلات الخارجية من الساق وتتصل بالقدم (مثل العضلة الظنبوبية الأمامية، وتر أخيل)، بينما توجد العضلات الداخلية بالكامل داخل القدم (مثل العضلات الخراطينية، العضلات بين العظمية). يساهم ضمور العضلات الداخلية الناتج عن الاعتلال العصبي في تشوهات مثل الأصابع المخلبية والمطرقية، مما يحول الوزن إلى رؤوس عظام مشط القدم. يمكن أن تنتشر العدوى في أغمدة الأوتار إلى الأعلى.
الأوعية الدموية والأعصاب في القدم
- الإمداد الشرياني: يأتي بشكل أساسي من الشريان الظنبوبي الخلفي (الشرايين الأخمصية الإنسية والوحشية) والشريان الظنبوبي الأمامي (شريان ظهر القدم). يؤدي مرض الشرايين الطرفية إلى إضعاف قدرة القدم على شفاء الجروح والتخلص من العدوى بشكل كبير. الإمداد الدموي الكافي هو شرط أساسي للتدخل الجراحي الناجح وشفاء الجروح.
- الأعصاب: يوفر العصب الظنبوبي (الأعصاب الأخمصية الإنسية والوحشية) والأعصاب الشظوية العميقة والسطحية الإحساس والوظيفة الحركية. يجعل الاعتلال العصبي القدم فاقدة للإحساس، مما يمنع إدراك الصدمات أو العدوى.
ميكانيكا المشي وتأثيرها على القدم
تؤدي الميكانيكا الحيوية المرضية، والتي غالبًا ما تكون نتيجة للاعتلال العصبي الحركي والتشوهات (مثل اعتلال شاركو العصبي المفصلي)، إلى ضغوط أخمصية عالية بشكل غير طبيعي. هذه الضغوط المستمرة، جنبًا إلى جنب مع قوى القص المتكررة، تسبب نقص تروية الأنسجة وتلفها، مما يبدأ عملية التقرح. يُعد التصحيح الجراحي للتشوهات واستراتيجيات تخفيف الضغط أمرًا بالغ الأهمية لمنع تكرار القرحة.
الأسباب وعوامل الخطر الرئيسية لقرحة القدم السكرية
تتعدد العوامل التي تساهم في تطور قرحات القدم السكرية، وهي غالبًا ما تعمل معًا لزيادة خطر الإصابة بالتقرح والعدوى.
الاعتلال العصبي السكري
يُعد الاعتلال العصبي السكري أحد الأسباب الرئيسية لقرحات القدم. وهو تلف الأعصاب الناتج عن ارتفاع مستويات السكر في الدم على المدى الطويل، ويؤثر على ثلاثة أنواع رئيسية من الأعصاب:
*
الاعتلال العصبي الحسي:
يؤدي إلى فقدان الإحساس الواقي في القدم. هذا يعني أن المريض قد لا يشعر بالألم الناتج عن جرح، حرق، أو ضغط مستمر على القدم، مما يؤدي إلى إصابات متكررة دون أن يدركها.
*
الاعتلال العصبي الحركي:
يسبب ضعفًا وضمورًا في عضلات القدم الداخلية. هذا يؤدي إلى اختلال في توازن العضلات، مما ينتج عنه تشوهات في القدم مثل الأصابع المخلبية أو المطرقية، وتغير في طريقة توزيع الوزن على القدم، مما يخلق نقاط ضغط عالية.
*
الاعتلال العصبي اللاإرادي:
يؤثر على وظائف الغدد العرقية في القدم، مما يجعل الجلد جافًا ومتشققًا وأكثر عرضة للتشقق والجروح، وبالتالي تسهيل دخول البكتيريا.
أمراض الشرايين الطرفية
يُعد مرض الشرايين الطرفية (PAD) شائعًا لدى مرضى السكري، ويؤدي إلى تضييق أو انسداد الشرايين التي توصل الدم إلى القدمين. هذا النقص في تدفق الدم يقلل من وصول الأكسجين والمغذيات إلى الأنسجة، مما يعيق قدرة الجسم على شفاء الجروح ويجعل القدم أكثر عرضة للعدوى وتفاقمها. القدم التي تعاني من نقص التروية الدموية لا تستطيع مكافحة العدوى بفعالية.
تشوهات القدم ومناطق الضغط
كما ذكرنا، يمكن أن تسبب تشوهات القدم الناتجة عن الاعتلال العصبي (مثل قدم شاركو، الأصابع المطرقية) توزيعًا غير طبيعي للضغط على باطن القدم. هذه الضغوط المستمرة، خاصة عند المشي أو الوقوف لفترات طويلة، تؤدي إلى تلف الأنسجة وتكون القرحات في هذه المناطق المعرضة.
ضعف المناعة والعدوى
مرضى السكري غالبًا ما يكون لديهم جهاز مناعي ضعيف، مما يجعلهم أكثر عرضة للإصابة بالعدوى. بمجرد أن تتكون القرحة، تصبح بوابة لدخول البكتيريا. إذا لم يتم التعامل مع العدوى بسرعة وفعالية، يمكن أن تنتشر وتصبح خطيرة.
الأعراض والعلامات التحذيرية لقرحة القدم الملتهبة
إدراك الأعراض المبكرة لقرحة القدم الملتهبة أمر بالغ الأهمية للحصول على العلاج في الوقت المناسب وتجنب المضاعفات الخطيرة.
الحمى والقشعريرة
كما ذكرنا سابقًا، الحمى هي علامة رئيسية على أن العدوى قد انتشرت إلى مجرى الدم أو إلى الأنسجة العميقة. قد يصاحب الحمى قشعريرة أو شعور بالبرودة الشديدة، وهي علامات على استجابة الجسم للعدوى الجهازية.
علامات الالتهاب الموضعي
على الرغم من أن الاعتلال العصبي قد يخفف من بعض هذه العلامات، إلا أنها قد تظهر حول القرحة:
*
الاحمرار والتورم:
تظهر المنطقة المحيطة بالقرحة حمراء ومنتفخة.
*
الألم:
على الرغم من فقدان الإحساس، قد يشعر بعض المرضى بألم إذا كانت العدوى شديدة أو إذا كانت الأنسجة العميقة متأثرة.
*
الدفء:
تكون المنطقة المحيطة بالقرحة دافئة عند لمسها.
*
الصديد أو الإفرازات:
قد تلاحظ خروج صديد أو سائل كريه الرائحة من القرحة، وقد يكون لونه أصفر، أخضر، أو بني.
*
رائحة كريهة:
غالبًا ما تشير الرائحة الكريهة من الجرح إلى وجود عدوى بكتيرية.
علامات العدوى العميقة والعظم
بالإضافة إلى الحمى، قد تشير بعض العلامات إلى عدوى أعمق أو التهاب العظم والنقي:
*
اختبار المسبار للعظم:
إذا تمكن الطبيب من إدخال مسبار رفيع عبر القرحة حتى يصل إلى العظم، فهذه علامة قوية على وجود التهاب العظم والنقي.
*
تغير لون الجلد:
قد يصبح الجلد المحيط بالقرحة داكنًا أو أسود (الغنغرينة) إذا كان هناك نقص شديد في تدفق الدم أو عدوى شديدة.
*
تفاقم الأعراض الجهازية:
مثل التعب الشديد، الارتباك، سرعة ضربات القلب، أو انخفاض ضغط الدم، والتي قد تشير إلى تسمم الدم (الإنتان).
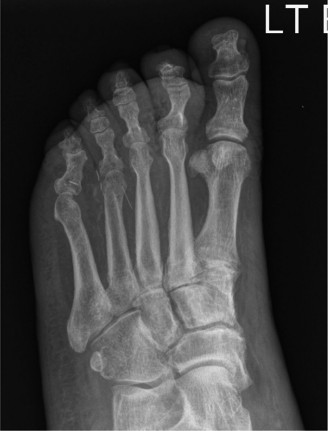
تشخيص قرحة القدم السكرية الملتهبة بدقة
يتطلب تشخيص قرحة القدم السكرية الملتهبة، وخاصة عند وجود حمى، نهجًا دقيقًا وشاملاً لتمييز العدوى السطحية عن العدوى العميقة أو التهاب العظم والنقي. في صنعاء، يعتمد الأستاذ الدكتور محمد هطيف وفريقه على أحدث الأساليب التشخيصية لضمان أفضل النتائج للمرضى.
الفحص السريري الدقيق
يبدأ التشخيص بفحص شامل للقدم المصابة، يشمل:
*
معاينة القرحة:
تقييم حجمها، عمقها، وجود الصديد، ورائحتها.
*
اختبار المسبار للعظم (Probe-to-bone test):
يحاول الطبيب بلطف إدخال مسبار معقم عبر القرحة. إذا لمس العظم، فهذه علامة قوية على احتمال وجود التهاب العظم والنقي.
*
تقييم الإحساس:
اختبار الإحساس في القدم لتحديد مدى الاعتلال العصبي.
*
تقييم الدورة الدموية:
فحص نبضات القدم وتحري علامات نقص التروية.
الفحوصات المخبرية الهامة
تُعد الفحوصات المخبرية حاسمة في تحديد شدة العدوى وتوجيه العلاج:
*
تعداد الدم الكامل (CBC):
قد يظهر ارتفاعًا في عدد كريات الدم البيضاء (الكريات البيضاء) مع "تحول لليسار" (زيادة في الخلايا غير الناضجة)، مما يشير إلى وجود عدوى.
*
معدل ترسيب كرات الدم الحمراء (ESR) والبروتين التفاعلي C (CRP):
تُعد هذه المؤشرات الالتهابية حاسمة. ارتفاع ESR (عادةً أكثر من 70 ملم/ساعة) و/أو CRP (عادةً أكثر من 3.0 ملجم/ديسيلتر) في سياق قرحة قدم ملتهبة مع الحمى يزيد بشكل كبير من احتمالية وجود التهاب العظم والنقي، مما يستدعي المزيد من التصوير وربما أخذ خزعة من العظم. على العكس، يمكن أن تستبعد قيم ESR وCRP الطبيعية التهاب العظم والنقي في غياب مؤشرات سريرية قوية أخرى.
*
مزارع الدم (Blood Cultures):
ضرورية لتحديد البكتيريا المسببة للعدوى الجهازية (تسمم الدم)، خاصة في المرضى الذين يعانون من الحمى.
*
فحوصات التحكم في السكر:
مثل الهيموجلوبين الغليكوزيلاتي (HbA1c) ومستوى الجلوكوز العشوائي.
*
وظائف الكلى والكبد:
لتقييم الصحة العامة وتوجيه جرعات الأدوية.
التصوير الطبي المتقدم
تساعد تقنيات التصوير في تحديد مدى انتشار العدوى وتأثيرها على العظام والأنسجة الرخوة:
*
الأشعة السينية العادية (X-rays):
هي الفحص الأولي. قد تظهر تورمًا في الأنسجة الرخوة، وجود غاز (في الخراج)، فقدان سلامة القشرة العظمية، تفاعل السمحاق (التهاب الغشاء المحيط بالعظم)، أو تغيرات في كثافة العظم. قد تتأخر التغيرات في الأشعة السينية لعدة أسابيع بعد بدء العدوى.
*
التصوير بالرنين المغناطيسي (MRI):
يُعتبر المعيار الذهبي لتشخيص التهاب العظم والنقي. يتميز بحساسية ودقة عالية في التفريق بين عدوى الأنسجة الرخوة وإصابة العظم. يظهر وذمة نخاع العظم، تدمير القشرة، وتجمعات الأنسجة الرخوة. وهو حيوي للتخطيط الجراحي.
*
التصوير المقطعي المحوسب (CT):
مفيد لتصوير تدمير العظم، والقطع العظمية الميتة، والتركيب العظمي المعقد، خاصة في قدم شاركو، ولكنه أقل حساسية من الرنين المغناطيسي في الكشف عن وذمة النخاع المبكرة.
*
مسح العظام (Bone Scintigraphy):
يمكن أن يكون مفيدًا عندما يكون الرنين المغناطيسي ممنوعًا أو غير حاسم، ولكنه أقل تحديدًا من الرنين المغناطيسي.
تقييم الدورة الدموية
يُعد تقييم تدفق الدم أمرًا بالغ الأهمية لتقدير قدرة القدم على الشفاء:
*
مؤشر الكاحل-العضد (ABI) ومؤشر إصبع القدم-العضد (TBI):
فحوصات أولية للكشف عن مرض الشرايين الطرفية.
*
ضغط الأكسجين عبر الجلد (TcPO2):
قياس موضوعي لأكسجة الأنسجة، يتنبأ بقدرة الجرح على الشفاء.
*
دوبلر الأوعية الدموية بالموجات فوق الصوتية (Duplex Ultrasound):
يقيم سلامة الشرايين وتدفق الدم.
*
تصوير الأوعية الدموية (Angiography):
التقييم النهائي لتشريح الشرايين ودرجة التضيق/الانسداد، ويوجه قرارات إعادة الأوعية الدموية.
زراعة العينات لتحديد الميكروب
تُعد زراعة عينات الأنسجة العميقة أو العظام (التي يتم الحصول عليها أثناء الجراحة أو عن طريق الخزعة) حاسمة لتوجيه العلاج بالمضادات الحيوية المستهدف. غالبًا ما تكون زراعة المسحات السطحية غير موثوقة بسبب التلوث البكتيري المتعدد.
خيارات العلاج الشامل لقرحة القدم السكرية الملتهبة
يتطلب علاج قرحة القدم الملتهبة مع الحمى نهجًا متعدد التخصصات وشاملاً، يهدف إلى السيطرة على العدوى، شفاء الجرح، والحفاظ على وظيفة الطرف قدر الإمكان. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة بالتعاون مع فريق من المتخصصين لضمان أفضل النتائج.
العلاج غير الجراحي
يُعد العلاج غير الجراحي هو الخط الأول للعديد من قرحات القدم، خاصة تلك التي لا تعاني من عدوى عميقة أو عظمية واسعة النطاق.
المضادات الحيوية
- البدء الفوري: تُعطى المضادات الحيوية واسعة الطيف وريديًا فورًا بعد أخذ عينات الزراعة، لتغطية البكتيريا الإيجابية والسالبة الغرام واللاهوائية.
- التعديل: يتم تعديل نوع المضاد الحيوي بناءً على نتائج الزراعة وحساسية البكتيريا.
- المدة: تختلف مدة العلاج، فغالبًا ما تكون 2-4 أسابيع للعدوى الأنسجة الرخوة، و4-6 أسابيع أو أكثر لالتهاب العظم والنقي، خاصة بعد إزالة الأنسجة المصابة جراحيًا.
العناية بالجروح وتخفيف الضغط
- تنظيف الجروح: التنظيف المنتظم للجرح وإزالة الأنسجة الميتة أو المتضررة (التنضير).
- الضمادات: استخدام ضمادات خاصة للحفاظ على بيئة رطبة للجرح وتعزيز الشفاء.
-
تخفيف الضغط (Offloading):
يُعد هذا حجر الزاوية في علاج قرحات القدم السكرية. يهدف إلى إزالة الضغط عن منطقة القرحة للسماح لها بالشفاء. يمكن أن يشمل ذلك:
- الجبائر الكلية الملامسة (Total Contact Cast - TCC): تُعتبر المعيار الذهبي لتخفيف الضغط عن قرحات باطن القدم.
- أحذية المشي الخاصة (Removable Cast Walkers): أقل فعالية من TCC ولكنها مفيدة في حالات معينة.
- الكراسي المتحركة أو العكازات: في حالات عدم تحمل الوزن.
التحكم في مستوى السكر
يُعد التحكم الصارم في مستويات السكر في الدم (بين 100-180 ملجم/
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


