الدليل الشامل لعملية الرد المفتوح والتثبيت الداخلي لكسور وخلع مفصل ليزفرانك
الخلاصة الطبية
كسر ليزفرانك هو إصابة معقدة تصيب العظام والأربطة في منتصف القدم، مما يهدد استقرار قوس القدم الطبيعي. يتطلب العلاج الفعال للحالات غير المستقرة إجراء عملية الرد المفتوح والتثبيت الداخلي باستخدام المسامير والشرائح، وذلك لضمان التئام العظام بشكل صحيح ومنع المضاعفات المستقبلية مثل خشونة المفاصل المزمنة.
الخلاصة الطبية السريعة: كسر ليزفرانك هو إصابة معقدة تصيب العظام والأربطة في منتصف القدم، مما يهدد استقرار قوس القدم الطبيعي. يتطلب العلاج الفعال للحالات غير المستقرة إجراء عملية الرد المفتوح والتثبيت الداخلي باستخدام المسامير والشرائح، وذلك لضمان التئام العظام بشكل صحيح ومنع المضاعفات المستقبلية مثل خشونة المفاصل المزمنة.
مقدمة شاملة عن إصابات مفصل ليزفرانك في القدم
تعتبر القدم من أكثر الأجزاء الهندسية تعقيدا في جسم الإنسان، حيث تتحمل وزن الجسم كاملا وتوفر التوازن والمرونة أثناء الحركة. في منتصف هذه البنية المعقدة، يوجد ما يعرف باسم "مفصل ليزفرانك" (Lisfranc Joint)، وهو ليس مفصلا واحدا، بل مجموعة من المفاصل والأربطة التي تربط بين عظام منتصف القدم وعظام مقدمة القدم (عظام المشط).
تتراوح إصابات مفصل ليزفرانك من التواءات بسيطة في الأربطة إلى كسور وخلع شديد التعقيد. ونظرا لأن منطقة منتصف القدم هي المسؤولة عن الحفاظ على استقرار قوس القدم أثناء المشي، فإن إهمال علاج هذه الإصابات أو تشخيصها بشكل خاطئ يؤدي حتما إلى مضاعفات خطيرة، مثل خشونة المفاصل المزمنة، وتشوه القدم المسطحة، والألم المستمر الذي يعيق الحركة اليومية.
نحن نتفهم أن التعرض لإصابة في القدم قد يكون أمرا مقلقا ومربكا، خاصة عندما يخبرك الطبيب أنك تعاني من إصابة تتطلب تدخلا جراحيا. تم إعداد هذا الدليل الطبي الشامل ليكون مرجعك الأول والموثوق، حيث سنأخذك في رحلة مفصلة لفهم طبيعة إصابتك، وكيفية تشخيصها، وتفاصيل عملية الرد المفتوح والتثبيت الداخلي، وصولا إلى مرحلة التعافي التام.
التشريح الحيوي لمفصل ليزفرانك وأهميته
لفهم طبيعة إصابتك بشكل أفضل، من المهم التعرف على كيفية بناء قدمك من الداخل. يعتمد الاستقرار الطبيعي لمفصل ليزفرانك على تصميم هندسي فريد يجمع بين العظام المتداخلة والأربطة القوية.
مفهوم حجر الزاوية في قوس القدم
تتكون قاعدة القدم من خمس عظام مشطية تتصل بثلاث عظام إسفينية وعظمة نردية، لتشكل معا قوسا عرضيا يشبه الأقواس المعمارية الرومانية القديمة. في هذا القوس، تتراجع قاعدة العظمة المشطية الثانية لتستقر بين العظام الإسفينية، مما يجعلها تعمل كـ "حجر الزاوية" (Keystone) الذي يثبت القوس بأكمله. هذا التداخل العظمي يوفر ثباتا هائلا للقدم أثناء الوقوف والمشي. أي خلل أو كسر في حجر الزاوية هذا يعتبر العلامة المميزة لإصابة ليزفرانك الشديدة.
دور الأربطة الداعمة
بينما توفر العظام الثبات الثابت، تلعب الأربطة دورا حيويا في توفير المرونة والثبات الحركي. الأربطة الموجودة في باطن القدم (الجهة الأخمصية) أكثر سمكا وقوة من تلك الموجودة في أعلى القدم، وهذا يفسر سبب حدوث الخلع في الاتجاه العلوي غالبا عند التعرض للإصابة.
من المعلومات الطبية الهامة أنه لا يوجد رباط يربط مباشرة بين قاعدة العظمة المشطية الأولى والثانية. بدلا من ذلك، يعتمد استقرار هذه المنطقة بالكامل على "رباط ليزفرانك"، وهو رباط قوي وسميك يمتد بشكل مائل ليربط بين العظمة الإسفينية الداخلية وقاعدة العظمة المشطية الثانية. في حالات الحوادث القوية، قد ينقطع هذا الرباط أو ينتزع قطعة صغيرة من العظم، وهو ما يظهر في الأشعة السينية كعلامة مؤكدة على الإصابة.
الأسباب الشائعة لكسور وخلع ليزفرانك
لا تحدث إصابات ليزفرانك من فراغ، بل تنتج عادة عن تعرض القدم لقوة ضغط محورية بينما تكون القدم في وضعية الانثناء للأسفل (الوقوف على أطراف الأصابع). تختلف شدة الإصابة بناء على قوة الصدمة، ويمكن تقسيم الأسباب إلى فئتين رئيسيتين.
الإصابات منخفضة الطاقة
تحدث هذه الإصابات عادة في الحياة اليومية أو أثناء ممارسة الأنشطة الرياضية البسيطة. من أمثلتها:
* التعثر أو السقوط أثناء نزول الدرج مع التواء القدم.
* الإصابات الرياضية، خاصة في رياضات مثل كرة القدم، الجمباز، أو الفروسية، حيث قد يعلق حذاء اللاعب بينما يندفع جسمه للأمام.
* السقوط البسيط الذي يؤدي إلى التواء شديد في منتصف القدم.
الإصابات عالية الطاقة
تؤدي هذه الحوادث إلى كسور وخلع شديد التعقيد، وغالبا ما تتطلب تدخلا جراحيا عاجلا. تشمل الأسباب:
* حوادث السيارات أو الدراجات النارية.
* السقوط من ارتفاعات عالية والارتطام بالقدمين.
* إصابات السحق، مثل سقوط جسم ثقيل جدا مباشرة على منتصف القدم.
الأعراض والعلامات التحذيرية
غالبا ما يتم الخلط بين إصابة ليزفرانك والتواء الكاحل البسيط، مما يؤدي إلى تأخير العلاج. ومع ذلك، هناك علامات سريرية واضحة تميز هذه الإصابة المعقدة.
الأعراض المباشرة بعد الإصابة
إذا كنت قد تعرضت لحادث أو التواء وتشعر بالأعراض التالية، فقد تكون مصابا بكسر أو خلع في مفصل ليزفرانك:
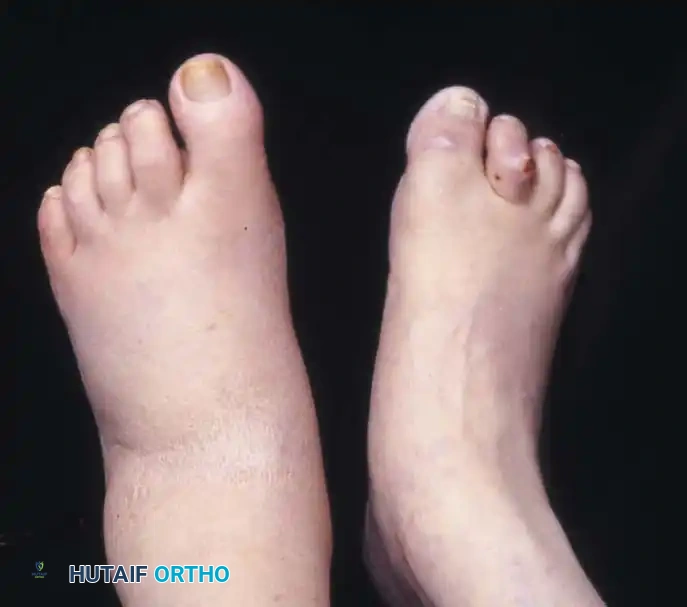
* تورم شديد وملحوظ في منتصف القدم، يظهر عادة بعد الإصابة بوقت قصير.
* ألم حاد يزداد سوءا عند محاولة الوقوف أو تحميل الوزن على القدم المصابة.
* عدم القدرة على المشي بشكل طبيعي.
* ألم يشتد عند قيام الطبيب بتحريك مقدمة القدم أو الضغط عليها.
علامة الكدمة الأخمصية
من أهم العلامات التي يبحث عنها جراح العظام هي ظهور كدمات (تغير في لون الجلد إلى الأزرق أو البنفسجي) في باطن القدم (أسفل القدم). ظهور هذه الكدمة بعد تعرض منتصف القدم لصدمة يعتبر دليلا شبه مؤكد على وجود إصابة في مفصل ليزفرانك حتى يثبت العكس.
كيفية التشخيص الطبي الدقيق
التشخيص المبكر والدقيق هو مفتاح العلاج الناجح. يعتمد أطباء العظام على مزيج من الفحص السريري الدقيق وتقنيات التصوير الطبي المتقدمة لتقييم حجم الضرر.
التقييم السريري الشامل
يبدأ الطبيب بسؤالك عن كيفية حدوث الإصابة وتاريخك الطبي. بعد ذلك، سيقوم بفحص القدم بعناية للبحث عن التورم، الكدمات، وتحديد نقاط الألم بدقة. سيقوم الطبيب أيضا بفحص الدورة الدموية والأعصاب في القدم للتأكد من عدم وجود مضاعفات خطيرة مثل "متلازمة الحيز"، وهي حالة طارئة تحدث نتيجة التورم الشديد الذي يضغط على الأوعية الدموية والأعصاب، وتكثر في إصابات السحق القوية.
التصوير بالأشعة السينية
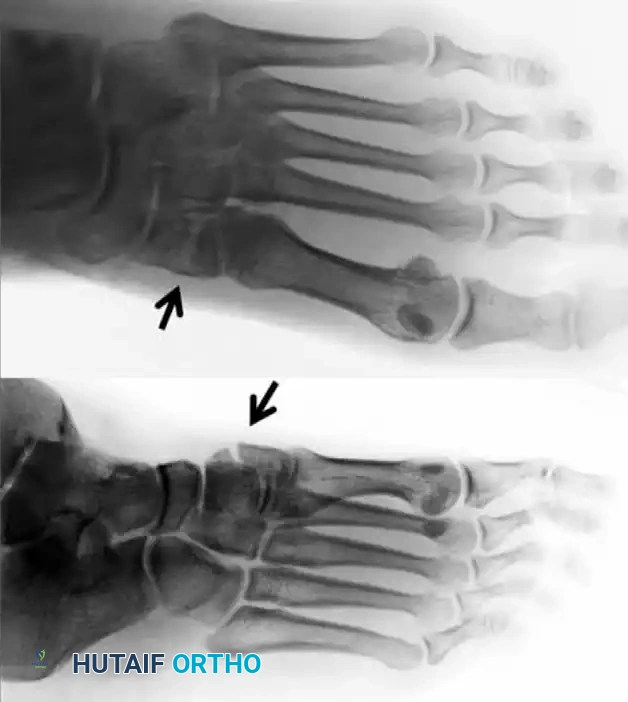
تعتبر الأشعة السينية (X-rays) الخطوة الأولى في التصوير الطبي. يطلب الطبيب عادة أخذ صور من زوايا متعددة (أمامية، جانبية، ومائلة)، ويفضل أن يتم التصوير أثناء وقوف المريض وتحميل الوزن على القدم (إذا كان الألم محتملا)، لأن ذلك يظهر عدم الاستقرار الخفي الذي قد لا يظهر والfoot في وضع الراحة.
يبحث الطبيب في الأشعة السينية عن:
* عدم محاذاة العظام المشطية مع العظام الإسفينية.
* وجود مسافة غير طبيعية بين العظمة المشطية الأولى والثانية.
* وجود شظايا عظمية صغيرة تشير إلى تمزق الأربطة.

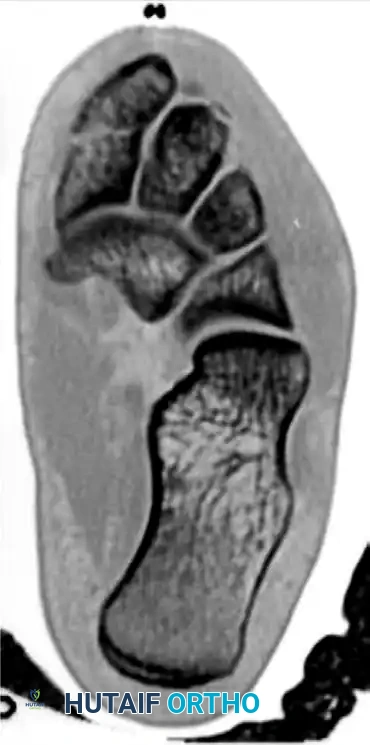
التصوير المقطعي المحوسب
في جميع حالات الاشتباه بإصابة ليزفرانك، يوصى بشدة بإجراء تصوير مقطعي محوسب (CT Scan). يوفر هذا التصوير صورا ثلاثية الأبعاد وعالية الدقة للعظام، مما يساعد الجراح على:
* رؤية الكسور الدقيقة التي قد لا تظهر في الأشعة السينية العادية.
* تقييم مدى تفتت العظام داخل المفصل.
* وضع خطة جراحية دقيقة قبل الدخول إلى غرفة العمليات.
الخيارات العلاجية المتاحة
يتم تحديد خطة العلاج بناء على شدة الإصابة، مدى تباعد العظام، ومستوى نشاط المريض. ينقسم العلاج إلى تحفظي (بدون جراحة) وتدخل جراحي.
متى يكون العلاج التحفظي مناسبا
يقتصر العلاج بدون جراحة على الحالات النادرة التي تكون فيها الإصابة عبارة عن التواء بسيط دون أي تحرك للعظام من مكانها (تباعد أقل من 2 ملم في الأشعة السينية أثناء الوقوف). في هذه الحالة، يتم وضع القدم في جبس أو حذاء طبي صلب (CAM boot) مع منع المريض من المشي على القدم المصابة لمدة 6 أسابيع، تليها فترة من العلاج الطبيعي.
دواعي التدخل الجراحي
في معظم الأحيان، تتطلب إصابات ليزفرانك تدخلا جراحيا لضمان عودة القدم لوظيفتها الطبيعية. تشمل الحالات التي تستدعي الجراحة:
* تحرك أي مفصل في منطقة ليزفرانك بمسافة تزيد عن 2 ملم.
* فقدان قوس القدم الطولي أو العرضي.
* وجود كسور مفتتة تؤثر على "حجر الزاوية" (مفصل المشطية الثانية).
* الكسور المفتوحة (حيث يبرز العظم من الجلد) أو وجود خطر متلازمة الحيز.
ملاحظة طبية: في حالات المرضى كبار السن أو الذين يعانون من إصابات في الأربطة فقط دون كسور عظمية، قد يفضل الجراح إجراء عملية "دمج المفاصل" (Arthrodesis) بدلا من التثبيت الداخلي، لتقليل احتمالية فشل المسامير وتقليل خطر الإصابة بخشونة المفاصل لاحقا.
تفاصيل عملية الرد المفتوح والتثبيت الداخلي
عملية الرد المفتوح والتثبيت الداخلي (ORIF) هي إجراء جراحي دقيق يهدف إلى إعادة العظام إلى مكانها التشريحي الصحيح وتثبيتها باستخدام أدوات معدنية طبية حتى تلتئم. إليك تفاصيل ما يحدث خلال هذه الجراحة خطوة بخطوة لكي تكون على دراية تامة.
التحضير والتخدير
تجرى العملية عادة تحت التخدير النصفي أو التخدير العام. يستلقي المريض على ظهره على طاولة عمليات تسمح بمرور الأشعة السينية. يتم وضع وسادة تحت الورك لتدوير الساق للداخل وجعل القدم في وضعية مستقيمة. كما يتم استخدام عاصبة (Tourniquet) حول الفخذ لمنع تدفق الدم مؤقتا، مما يوفر للجراح رؤية واضحة وخالية من النزيف. يتم إعطاء المريض مضادات حيوية عن طريق الوريد قبل بدء العملية للوقاية من العدوى.
الشقوق الجراحية
للوصول إلى المفاصل المتضررة بشكل آمن، يستخدم الجراح عادة تقنية الشق المزدوج. هذا يمنع عمل شق واحد كبير قد يؤثر على التروية الدموية للجلد.
الشق الأول الداخلي العلوي:
يتم عمل شق طولي أعلى القدم للوصول إلى المفاصل بين العظمة المشطية الأولى والثانية. يتطلب هذا الشق دقة بالغة لأن هذه المنطقة تحتوي على حزمة من الأعصاب والأوعية الدموية الهامة (الشريان الظهري للقدم والعصب الشظوي العميق) التي يجب حمايتها وإبعادها برفق أثناء الجراحة.
الشق الثاني الخارجي العلوي:
إذا كانت الإصابة تمتد إلى الجزء الخارجي من القدم، يتم عمل شق ثان للوصول إلى المفاصل الثالثة والرابعة. يحرص الجراح على ترك مسافة كافية من الجلد السليم بين الشقين لضمان التئام الجروح بشكل ممتاز.
تنظيف المفاصل وإعادة العظام لمكانها
بعد الوصول إلى المفاصل، يقوم الجراح بتنظيفها من التجمعات الدموية، الأنسجة الممزقة، والشظايا العظمية الصغيرة التي قد تعيق عودة العظام إلى مكانها. أحيانا تنحشر بعض الأربطة أو الأوتار بين العظام، ويجب إزالتها بعناية.
تبدأ عملية "الرد" (إعادة العظام لمكانها) بتسلسل تشريحي صارم، من الداخل إلى الخارج:
1. يتم إعادة العظمة المشطية الأولى إلى مكانها وتثبيتها مؤقتا بأسلاك معدنية دقيقة.
2. يتم إرجاع العظمة المشطية الثانية (حجر الزاوية) إلى مكانها بين العظام الإسفينية وتثبيتها بملاقط جراحية.
3. بمجرد استقرار الجزء الداخلي والأوسط، غالبا ما يعود الجزء الخارجي من القدم إلى مكانه تلقائيا، أو يتم تثبيته بأسلاك مؤقتة.
استراتيجية التثبيت الداخلي
بمجرد التأكد من أن جميع العظام في مكانها الصحيح، يبدأ الجراح في التثبيت الدائم.
مسمار ليزفرانك الرئيسي:
هو أهم جزء في عملية التثبيت، حيث يتم إدخال مسمار معدني قوي يحاكي مسار "رباط ليزفرانك" الطبيعي الممزق. يمر هذا المسمار من العظمة الإسفينية الداخلية وصولا إلى قاعدة العظمة المشطية الثانية. يفضل الجراحون استخدام مسامير صلبة غير مجوفة لأنها تتحمل قوى الضغط الهائلة التي تتعرض لها القدم أثناء المشي وتقلل من خطر انكسار المسمار.
تثبيت باقي المفاصل:
* يتم تثبيت المفصل الأول بمسامير إضافية.
* يتم تثبيت المفاصل الأخرى بمسامير تمر عبر المفاصل.
* في بعض التقنيات الحديثة، قد يستخدم الجراح "شرائح معدنية جسرية" (Dorsal Bridge Plates). توضع هذه الشرائح فوق العظام لتعمل كجسر يثبت المفصل دون الحاجة لإدخال مسامير داخل المفصل نفسه، مما يحمي الغضاريف ويقلل من احتمالية حدوث خشونة في المستقبل.
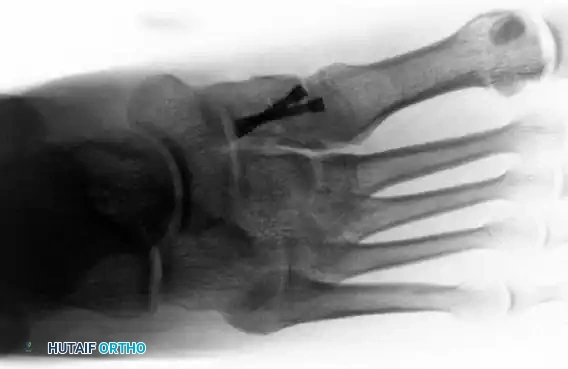
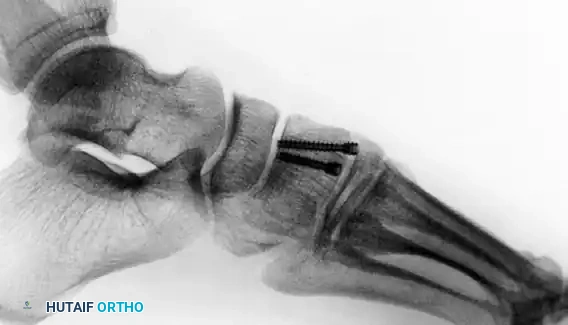
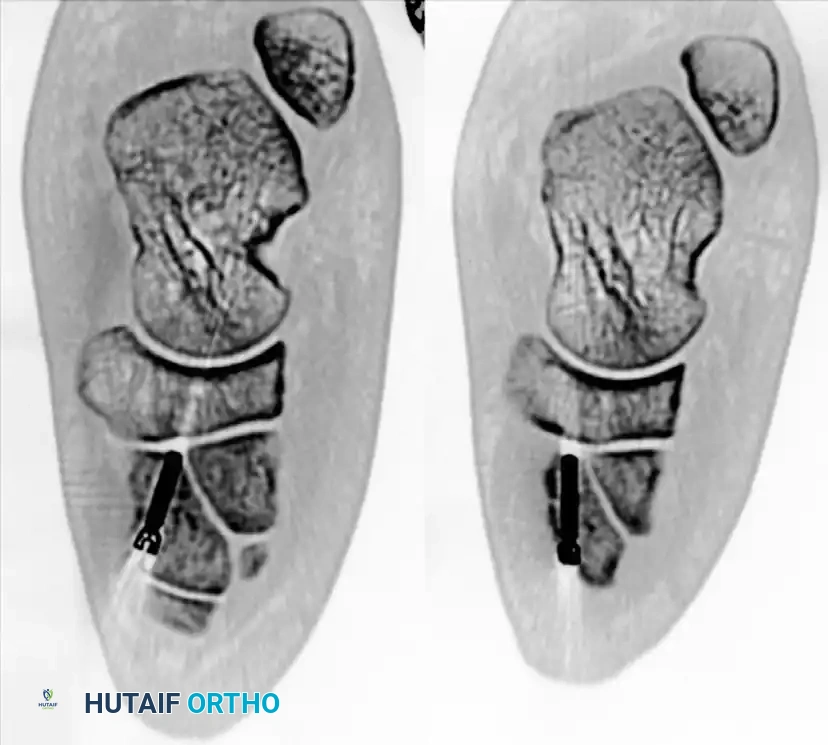
التصوير أثناء العملية وإغلاق الجرح
قبل إنهاء العملية، يستخدم الجراح جهاز الأشعة السينية داخل غرفة العمليات لأخذ صور من زوايا متعددة للتأكد من أن جميع العظام في مكانها المثالي وأن المسامير لا تبرز في المفاصل المجاورة. بعد ذلك، يتم إيقاف النزيف، وإغلاق الأنسجة والجلد بغرز تجميلية، ووضع ضمادات معقمة، ثم توضع القدم في جبيرة خلفية مبطنة جيدا لحمايتها.
بروتوكول التعافي وإعادة التأهيل
نجاح علاج كسر ليزفرانك لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير على التزام المريض ببرنامج التأهيل ما بعد الجراحة. يتطلب التئام الأربطة والعظام وقتا، وأي استعجال في المشي قد يؤدي إلى فشل الجراحة.
| مرحلة التعافي | الإطار الزمني | التعليمات الطبية للمريض |
|---|---|---|
| المرحلة الأولى (الحماية القصوى) | من الأسبوع 0 إلى 6 | يمنع منعا باتا تحميل أي وزن على القدم المصابة. يتم إزالة الغرز بعد أسبوعين واستبدال الجبيرة بحذاء طبي صلب (CAM boot). يجب رفع القدم باستمرار لتقليل التورم. |
| المرحلة الثانية (التحميل التدريجي) | من الأسبوع 6 إلى 12 | يتم إجراء أشعة سينية للتأكد من ثبات العظام. يسمح للمريض بالبدء في المشي التدريجي باستخدام الحذاء الطبي والعكازات. يبدأ العلاج الطبيعي لتحريك الكاحل وتقوية عضلات القدم. |
| المرحلة الثالثة (العودة للنشاط) | من الشهر 4 إلى 6 | قد يتم التخطيط لإزالة بعض المسامير (خاصة تلك التي تعبر المفاصل) لأنها قد تنكسر مع عودة الحركة الطبيعية. يسمح بالعودة التدريجية للأنشطة الرياضية بعد إزالة المسامير. |
المضاعفات المحتملة وكيفية التعامل معها
رغم التقدم الكبير في التقنيات الجراحية، تظل إصابات ليزفرانك من الإصابات المعقدة التي قد تصاحبها بعض المضاعفات على المدى الطويل. من واجبنا الطبي أن نكون شفافين معك بشأن هذه الاحتمالات:
خشونة المفاصل بعد الصدمة
تعتبر خشونة المفاصل (التهاب المفاصل العظمي) المضاعفة الأكثر شيوعا، وتحدث في حوالي 50% من المرضى، خاصة إذا كان الكسر مفتتا أو الإصابة شديدة في الأربطة. تسبب الخشونة ألما مزمنا وتيبسا في القدم. إذا لم تنجح العلاجات التحفظية (مثل المسكنات، الأحذية الطبية، والحقن الموضعية) في تخفيف الألم، قد يوصي الطبيب بإجراء عملية لدمج المفاصل المتضررة كحل نهائي لإيقاف الألم.
فشل المسامير أو كسرها
المسامير المعدنية مصممة لتثبيت العظام حتى تلتئم، وليست مصممة لتحمل وزن الجسم مدى الحياة. إذا قام المريض بالمشي على القدم قبل التئام العظام، أو إذا لم يتم إزالة المسامير التي تعبر المفاصل قبل العودة للرياضة، فقد تنكسر هذه المسامير داخل العظم.
إصابة الأعصاب
أثناء الجراحة، قد تتعرض الأعصاب السطحية الدقيقة في القدم للشد أو الإصابة، مما قد يؤدي إلى الشعور بالتنميل، الوخز، أو ألم عصبي في أعلى القدم. غالبا ما تتحسن هذه الأعراض بمرور الوقت، لكنها تتطلب متابعة طبية.
فقدان قوس القدم
إذا لم يتم تثبيت العظام بشكل صحيح، أو إذا فشلت الأربطة في الالتئام، قد ينهار قوس القدم تدريجيا، مما يؤدي إلى حالة تعرف باسم "القدم المسطحة المكتسبة" والتي تسبب ألما شديدا وتتطلب تدخلا جراحيا تصحيحيا معقدا.
الأسئلة الشائعة
في هذا القسم، نجيب على أكثر الأسئلة التي تشغل بال المرضى حول إصابات وعمليات مفصل ليزفرانك.
مدة الشفاء من كسر ليزفرانك
تستغرق العظام والأربطة في منطقة منتصف القدم وقتا طويلا للالتئام. يحتاج المريض عادة إلى 6 أسابيع بدون تحميل وزن، تليها 6 أسابيع أخرى من المشي التدريجي بالحذاء الطبي. العودة الكاملة للأنشطة الطبيعية والمشي بدون ألم قد تستغرق من 6 إلى 12 شهرا.
هل يمكن المشي على القدم المصابة
يمنع تماما المشي أو تحميل أي وزن على القدم المصابة خلال الأسابيع الستة الأولى بعد العملية الجراحية أو حتى في حالات العلاج التحفظي. المشي المبكر سيؤدي حتما إلى تحرك العظام من مكانها، انكسار المسامير المعدنية، وفشل العلاج بالكامل.
نسبة نجاح عملية ليزفرانك
تعتبر نسبة نجاح عملية الرد المفتوح والتثبيت الداخلي عالية جدا فيما يتعلق بإعادة الهيكل التشريحي للقدم إلى طبيعته. ومع ذلك، يعتمد النجاح الوظيفي (غياب الألم والقدرة على الحركة) على شدة الإصابة الأولية ومدى التزام المريض ببرنامج التأهيل. التدخل الجراحي المبكر والدقيق يقلل بشكل كبير من احتمالية المضاعفات.
متى يتم إزالة مسمار ليزفرانك
يوصي معظم جراحي العظام بإزالة المسامير التي تمر عبر المفاصل بعد مرور 4 إلى 6 أشهر من العملية الجراحية. الهدف من إزالتها هو السماح للمفاصل باستعادة حركتها الطبيعية الدقيقة ومنع انكسار المسامير مع زيادة النشاط البدني والمشي المتكرر.
هل العلاج الطبيعي ضروري
نعم، العلاج الطبيعي جزء لا يتجزأ من خطة العلاج. بعد فترة التثبيت الطويلة، تصبح عضلات الساق والقدم ضعيفة وتتصلب المفاصل. يساعد العلاج الطبيعي على استعادة نطاق الحركة، تقوية العضلات الداعمة لقوس القدم، وتحسين التوازن لتجنب الإصابات المستقبلية.
الفرق بين التواء الكاحل وإصابة ليزفرانك
التواء الكاحل يؤثر على الأربطة الموجودة في
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك