اعتلال شاركو العصبي: دليل شامل لتشخيص وعلاج القدم الوتدية جراحيًا
الخلاصة الطبية
اعتلال شاركو العصبي هو حالة مدمرة تصيب القدم، غالبًا بسبب السكري، وتؤدي لتشوه القدم الوتدية. يتضمن العلاج التشخيص الدقيق، وإزالة الضغط، وقد يتطلب جراحة إعادة بناء القدم لتحقيق الاستقرار ومنع البتر.
الخلاصة الطبية السريعة: اعتلال شاركو العصبي هو حالة مدمرة تصيب القدم، غالبًا بسبب السكري، وتؤدي لتشوه القدم الوتدية. يتضمن العلاج التشخيص الدقيق، وإزالة الضغط، وقد يتطلب جراحة إعادة بناء القدم لتحقيق الاستقرار ومنع البتر.
مقدمة شاملة حول اعتلال شاركو العصبي
يُعد اعتلال شاركو العصبي (Charcot Neuroarthropathy)، المعروف أيضاً باسم "قدم شاركو"، من المضاعفات الخطيرة والمُعيقة التي تصيب القدم والكاحل، وينجم بشكل أساسي عن الاعتلال العصبي المحيطي، والذي يرتبط غالبًا بمرض السكري طويل الأمد. هذه الحالة التقدمية والمدمرة للعظام والمفاصل تنشأ نتيجة الصدمات المتكررة والدقيقة لقدم فقدت إحساسها بالألم والضغط. ومع مرور الوقت، يؤدي ذلك إلى سلسلة من التفاعلات الالتهابية، وامتصاص العظم، والتفتت، والخلع الجزئي، والخلع الكامل، وفي النهاية إلى تشوه جسيم في القدم.
أحد أبرز هذه التشوهات، والذي يُعرف كلاسيكيًا باسم "القدم الوتدية" (Rocker Bottom Foot)، يصف انهيارًا حادًا في منتصف القدم يتميز ببروز أخمصي (باتجاه باطن القدم) مع بروز رأس الكاحل (العظم الكاحلي) أو العظم الزورقي. هذا التشوه يجعل القدم عرضة بشكل كبير للتقرحات المزمنة، والتهاب العظم والنقي (Osteomyelitis)، وفي نهاية المطاف قد يؤدي إلى البتر إذا لم يتم التعامل معه بفعالية وسرعة.
إن التحدي التشخيصي الأساسي في اعتلال شاركو العصبي يكمن في التمييز بين النوبة الحادة لاعتلال شاركو والعدوى النشطة، وخاصة التهاب العظم والنقي. كلا الحالتين تظهران بأعراض متشابهة مثل الدفء، والاحمرار، والتورم، مما يجعل التمييز السريري صعبًا في كثير من الأحيان. قد يؤدي التشخيص الخاطئ إلى علاج غير مناسب، مما يزيد من تفاقم المرض ومضاعفاته.
تتراوح تقديرات حدوث اعتلال شاركو العصبي بين 0.1% و 7.5% لدى مرضى السكري، وتزداد نسبة الانتشار لدى أولئك الذين يعانون من اعتلال عصبي طويل الأمد، واعتلال الشبكية، واعتلال الكلى. بمجرد تطور التشوه، مثل القدم الوتدية، يرتفع خطر التقرحات الأخمصية والعدوى اللاحقة بشكل كبير، حيث تصل معدلات البتر إلى 12-50% في أقدام شاركو المصابة بالعدوى. هذا يؤكد على الأهمية القصوى للتشخيص المبكر والعلاج الفعال، والذي يقدمه خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء، للحفاظ على القدم وتحسين جودة حياة المريض.
فهم التشريح والآلية الحيوية للقدم في سياق شاركو
لفهم اعتلال شاركو العصبي، من الضروري الإلمام بالتركيب التشريحي للقدم وكيفية عملها، وكيف تتأثر هذه الآلية الحيوية بالمرض. إن اعتلال شاركو يؤثر بشكل رئيسي على عظام الرصغ والمشط، والأربطة، والمفاصل، وهي المناطق التي تتعرض لأقصى ضغوط أخمصية أثناء المشي.
التركيب التشريحي للقدم ووظائفها
يمكن تقسيم القدم وظيفيًا إلى ثلاثة أعمدة رئيسية:
- العمود الأنسي (الداخلي): يشمل عظم الكاحل (Talus)، والعظم الزورقي (Navicular)، والعظام الإسفينية (Cuneiforms)، والعظام المشطية الثلاثة الأولى. يوفر هذا العمود دعمًا لقوس القدم وقوة الدفع اللازمة للحركة.
- العمود الوحشي (الخارجي): يتكون من عظم العقب (Calcaneus)، والعظم المكعبي (Cuboid)، والعظام المشطية الرابعة والخامسة. يوفر هذا العمود الاستقرار والقدرة على التكيف مع التضاريس غير المستوية.
- العمود الخلفي: يشمل عظم العقب وعظم الكاحل، ويشكلان معًا مركب مؤخرة القدم.
تأثير اعتلال شاركو على القدم
في اعتلال شاركو العصبي، تتأثر منتصف القدم (مفاصل ليزفرانك وشوبارت) بشكل متكرر (45% من الحالات)، تليها مؤخرة القدم (30%) والكاحل (10%). ويُعد تشوه "القدم الوتدية" المميز نتيجة لانهيار القوس الطولي الأنسي، عادةً عند مفاصل الزورقي الإسفيني والمشط الإسفيني (مفصل ليزفرانك). هذا الانهيار يؤدي إلى:
- هبوط وبروز رأس الكاحل/الزورقي باتجاه باطن القدم: مما يخلق السطح الأخمصي المحدب الذي يميز القدم الوتدية.
- إزاحة العظام المشطية ظهريًا: مما يؤدي إلى تشوهات مثل "إصبع المطرقة" أو انحشار ظهري.
- تبعيد مقدمة القدم: مما ينتج عنه قدم "على شكل قارب".
الآثار البيوميكانيكية للقدم الوتدية
النتيجة البيوميكانيكية لهذه التشوهات هي إعادة توزيع غير طبيعية للضغوط الأخمصية، خاصةً على قمة التشوه. هذه المنطقة ذات الضغط العالي المركّز، بالإضافة إلى القدم التي فقدت الإحساس، تؤدي حتمًا إلى تكسر الجلد، وتقرحات مزمنة، وتوفير بوابة مباشرة لدخول البكتيريا، مما يزيد بشكل كبير من خطر التهاب العظم والنقي.
التغيرات في جودة العظام
تتميز جودة العظام المتأثرة بالاعتلال العصبي بزيادة نشاط الخلايا الآكلة للعظم (Osteoclasts)، وامتصاص العظم، وانخفاض كثافة العظام، مما يجعل التثبيت الداخلي صعبًا وعرضة للفشل. كما أن وجود مرض الشريان المحيطي (Peripheral Arterial Disease - PAD) المصاحب يزيد من صعوبة الشفاء ويرفع خطر العدوى. إن فهم هذه الآليات المعقدة يسمح للأستاذ الدكتور محمد هطيف بوضع خطط علاجية دقيقة ومخصصة لكل مريض في صنعاء، لضمان أفضل النتائج الممكنة.
الأسباب الرئيسية وعوامل الخطر لاعتلال شاركو العصبي
اعتلال شاركو العصبي ليس مجرد حالة عظمية؛ بل هو نتيجة لسلسلة معقدة من الأحداث التي تبدأ بالضرر العصبي. فهم هذه الأسباب وعوامل الخطر ضروري للوقاية والتشخيص المبكر.
الاعتلال العصبي المحيطي السبب الجذري
السبب الرئيسي لاعتلال شاركو العصبي هو الاعتلال العصبي المحيطي ، وهي حالة تؤثر على الأعصاب خارج الدماغ والحبل الشوكي، مما يؤدي إلى فقدان الإحساس في الأطراف، خاصة القدمين.
- مرض السكري: يُعد السكري السبب الأكثر شيوعًا للاعتلال العصبي المحيطي وبالتالي لاعتلال شاركو. يؤدي ارتفاع مستويات السكر في الدم على المدى الطويل إلى تلف الألياف العصبية، مما يقلل من قدرة القدم على الإحساس بالألم والحرارة والضغط.
-
أسباب أخرى للاعتلال العصبي:
على الرغم من أن السكري هو السبب الأبرز، إلا أن هناك حالات أخرى يمكن أن تسبب اعتلال شاركو، وتشمل:
- الجذام (Leprosy).
- الزهري العصبي (Neurosyphilis).
- التكهف النخاعي (Syringomyelia).
- إصابات الحبل الشوكي.
- تعاطي الكحول المزمن.
- بعض الأمراض الوراثية التي تؤثر على الأعصاب.
آلية تطور المرض
بمجرد وجود الاعتلال العصبي، تتطور حالة شاركو من خلال الآلية التالية:
- فقدان الإحساس بالألم: عندما تفقد القدم قدرتها على الشعور بالألم، لا يدرك المريض الإصابات الطفيفة أو الضغوط المتكررة التي تتعرض لها القدم أثناء الأنشطة اليومية، مثل المشي.
- الصدمات المتكررة الدقيقة: تستمر هذه الصدمات الصغيرة غير المحسوسة في إجهاد العظام والمفاصل. في القدم السليمة، تسبب هذه الصدمات ألمًا يدفع الشخص للراحة، لكن في قدم شاركو، يستمر الضغط دون توقف.
- الاستجابة الالتهابية: تؤدي الصدمات المتكررة إلى استجابة التهابية في العظام والمفاصل. هذه الاستجابة تطلق مواد كيميائية تزيد من نشاط الخلايا الآكلة للعظم (Osteoclasts)، وهي الخلايا المسؤولة عن تكسير العظم.
- امتصاص العظم وتفتيته: مع زيادة نشاط الخلايا الآكلة للعظم، تبدأ العظام في الامتصاص والتفتت، وتصبح أضعف وأكثر هشاشة.
- انهيار المفاصل والتشوه: تفقد المفاصل دعمها، وتنهار البنية العظمية الطبيعية للقدم، مما يؤدي إلى الخلع الجزئي أو الكامل، وفي النهاية إلى تشوهات جسيمة مثل "القدم الوتدية".
عوامل الخطر الإضافية
بالإضافة إلى الاعتلال العصبي، هناك عوامل خطر أخرى تزيد من احتمالية تطور اعتلال شاركو أو تفاقمه:
- مدة الإصابة بالسكري: كلما طالت مدة إصابة المريض بالسكري، زاد خطر تطور الاعتلال العصبي واعتلال شاركو.
- ضعف التحكم في سكر الدم: مستويات السكر غير المنضبطة تسرع من تلف الأعصاب والأوعية الدموية.
- مضاعفات السكري الأخرى: وجود اعتلال الشبكية (تلف العين) أو اعتلال الكلى (تلف الكلى) يشير إلى اعتلال عصبي أكثر شدة ويزيد من خطر شاركو.
- مرض الشريان المحيطي (PAD): يؤثر هذا المرض على تدفق الدم إلى الأطراف، مما يضعف قدرة الأنسجة على الشفاء ويزيد من خطر العدوى والمضاعفات.
- السمنة: تزيد السمنة من الضغط الميكانيكي على القدمين، مما يفاقم تأثير الصدمات الدقيقة على القدم العصبية.
- عدم الالتزام بالرعاية الوقائية: عدم فحص القدمين بانتظام، وعدم ارتداء الأحذية الواقية المناسبة، يمكن أن يؤدي إلى تفاقم المشكلة.
يؤكد الأستاذ الدكتور محمد هطيف في صنعاء على أن الوعي بهذه الأسباب وعوامل الخطر هو الخطوة الأولى نحو الوقاية والتدخل المبكر، مما يقلل بشكل كبير من خطر تطور اعتلال شاركو العصبي إلى مراحل متقدمة تتطلب تدخلات جراحية معقدة.
الأعراض والعلامات المميزة لاعتلال شاركو العصبي
إن التعرف على الأعراض والعلامات المبكرة لاعتلال شاركو العصبي أمر بالغ الأهمية للتدخل السريع ومنع تفاقم الحالة. ومع ذلك، فإن الطبيعة المميزة للمرض، وهي فقدان الإحساس، تجعل التشخيص المبكر تحديًا.
الأعراض الأولية (المرحلة الحادة)
في المراحل المبكرة والحادة من اعتلال شاركو (المرحلة الأولى حسب تصنيف إيشينهولتز Eichenholtz Stage I)، غالبًا ما تظهر الأعراض التالية:
- الدفء الشديد والتورم: تُعد القدم المصابة أكثر دفئًا بشكل ملحوظ من القدم الأخرى (بفارق يصل إلى 4-7 درجات مئوية). يصاحب ذلك تورم منتشر واحمرار في القدم أو الكاحل. هذه العلامات الالتهابية قد تظهر قبل أي تشوه مرئي للعظام.
- الألم الخفيف أو غير الموجود: على الرغم من شدة الالتهاب والتلف العظمي الذي يحدث، فإن المرضى غالبًا ما يبلغون عن ألم خفيف جدًا أو لا يوجد ألم على الإطلاق. قد يشعرون بعدم الراحة بسبب التورم أو ضيق الأحذية، ولكن ليس بالألم الشديد المتوقع من إصابة عظمية بهذا الحجم. نقطة حاسمة للتمييز: العدوى غالبًا ما تسبب ألمًا موضعيًا حادًا ما لم يكن الاعتلال العصبي شديدًا جدًا.
- الاحمرار (Erythema): يظهر احمرار ملحوظ في الجلد فوق المنطقة المصابة، والذي قد يُخطأ في تشخيصه على أنه التهاب نسيج خلوي (Cellulitis).
- ليونة المفاصل: قد يلاحظ الطبيب ليونة أو عدم استقرار خفيف في المفاصل المتأثرة أثناء الفحص السريري.
الأعراض في المراحل المتقدمة (تشوه القدم الوتدية)
مع تقدم المرض إلى مراحل التفتت والانهيار (المرحلة الثانية والثالثة)، تتطور التشوهات العظمية وتصبح أكثر وضوحًا:
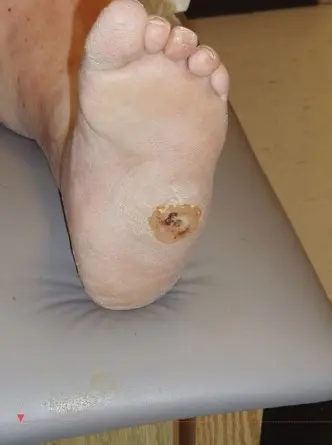
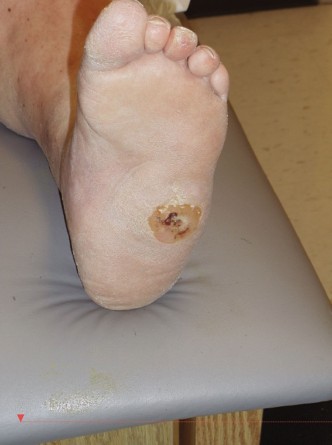
- تشوه القدم الوتدية (Rocker Bottom Deformity): هذا هو التشوه الكلاسيكي الذي يتميز بانهيار القوس الطولي الأنسي للقدم، مما يؤدي إلى بروز عظمي واضح نحو باطن القدم. غالبًا ما يكون رأس عظم الكاحل أو العظم الزورقي هو النقطة البارزة، مما يخلق سطحًا محدبًا يشبه قاع الكرسي الهزاز.
- التقرحات الأخمصية (Plantar Ulceration): نتيجة للضغط المفرط على نقاط البروز العظمي في القدم الوتدية، تتكون تقرحات مزمنة في باطن القدم. هذه التقرحات لا تلتئم بسهولة وتُشكل بوابة لدخول البكتيريا.
- العدوى (Infection): بمجرد حدوث التقرحات، يزداد خطر الإصابة بالعدوى بشكل كبير، بما في ذلك التهاب العظم والنقي. قد تتفاقم علامات الالتهاب (الدفء، الاحمرار، التورم) وتظهر إفرازات قيحية من القرحة.
- عدم استقرار القدم: قد تصبح القدم غير مستقرة بشكل كبير، مما يؤثر على قدرة المريض على المشي واستخدام الأحذية العادية.
- تغير في شكل القدم: قد تبدو القدم "متسعة" أو "على شكل قارب" بسبب تبعيد مقدمة القدم.
علامات جهازية (غيابها أو وجودها)
- في اعتلال شاركو الحاد غير المصحوب بعدوى: عادة ما تكون العلامات الجهازية مثل الحمى أو ارتفاع عدد كريات الدم البيضاء (Leukocytosis) غائبة.
- في حال وجود عدوى مصاحبة: قد تظهر حمى، قشعريرة، وارتفاع في عدد كريات الدم البيضاء، مما يشير إلى عدوى جهازية.
يُشدد الأستاذ الدكتور محمد هطيف في صنعاء على أن أي مريض سكري يعاني من تورم غير مبرر، دفء، أو احمرار في القدم، حتى لو لم يكن هناك ألم، يجب أن يراجع الطبيب فورًا. التشخيص المبكر والتمييز الدقيق بين اعتلال شاركو والعدوى هو حجر الزاوية في خطة العلاج الناجحة ومنع المضاعفات المدمرة.
تشخيص اعتلال شاركو العصبي الدقيق
يُعد التشخيص الدقيق لاعتلال شاركو العصبي أمرًا بالغ الأهمية، خاصةً لتمييزه عن العدوى، وهو ما يتطلب خبرة عالية وفهمًا عميقًا للحالة. يعتمد التشخيص على مزيج من الفحص السريري، والفحوصات التصويرية، والاختبارات المخبرية، وقد يتطلب أخذ خزعة من العظم.
الفحص السريري
يبدأ التشخيص بفحص سريري شامل يقوم به طبيب متخصص مثل الأستاذ الدكتور محمد هطيف. يشمل الفحص:
- تقييم الدفء والتورم والاحمرار: مقارنة القدم المصابة بالقدم السليمة لتقدير درجة الدفء والتورم.
- فحص الإحساس العصبي: تقييم مدى الاعتلال العصبي باستخدام اختبارات مثل اختبار وخز الدبوس، واختبار الاهتزاز (باستخدام الشوكة الرنانة)، واختبار الخيط الأحادي (Monofilament test).
- تقييم التشوه: ملاحظة أي تغييرات في بنية القدم، مثل انهيار القوس، بروز العظام، أو وجود تقرحات أخمصية.
- فحص النبضات الشريانية: لتقييم وجود مرض الشريان المحيطي المصاحب.
الفحوصات التصويرية
تلعب الفحوصات التصويرية دورًا محوريًا في تشخيص اعتلال شاركو ومراقبة تطوره.
الأشعة السينية العادية (Plain Radiographs)
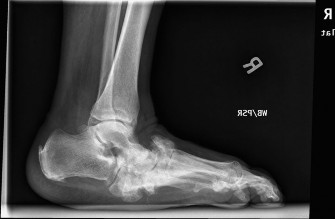
هي الفحص الأولي والأكثر شيوعًا، وتُظهر التغيرات العظمية بوضوح:
- شاركو الحاد (المرحلة الأولى - التطور): قد تُظهر تغيرات طفيفة مثل انصباب المفصل (سوائل داخل المفصل)، أو هشاشة العظام حول المفصل، أو تفتت مبكر (يُعرف أحيانًا بمظهر "كيس العظام"). لا توجد علامات واضحة للعدوى مثل تآكل القشرة العظمية أو تفاعل السمحاق. قد تُظهر صور الإجهاد عدم الاستقرار.
- شاركو شبه الحاد/الالتحام (المرحلة الثانية): يحدث امتصاص لشظايا العظام، وتظهر علامات مبكرة على التئامها. يصبح التشوه الجسيم، والخلع الجزئي، أو الخلع الكامل واضحًا.
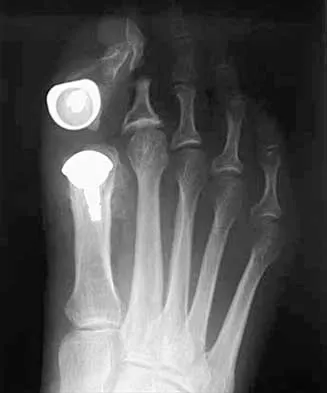
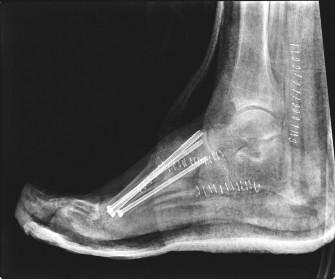
- شاركو المزمن/الالتئام (المرحلة الثالثة - إعادة البناء): تتميز هذه المرحلة بتجمع وإعادة تشكيل العظام المتفتتة، على الرغم من بقاء التشوه (مثل القدم الوتدية). قد يظهر تصلب وتضخم في العظام. هذه هي المرحلة التي غالبًا ما تتطلب التدخل الجراحي لتحقيق الاستقرار واستعادة شكل القدم الوظيفي.
التصوير بالرنين المغناطيسي (MRI)
ممتاز لتقييم الأنسجة الرخوة ووذمة نخاع العظم، وهو حاسم في التمييز بين شاركو والعدوى:
- شاركو الحاد: تُظهر وذمة منتشرة في نخاع العظم عبر عظام ومفاصل متعددة، غالبًا ما تمتد إلى ما هو أبعد من وحدة تشريحية واحدة. يظهر انصباب في المفاصل، وتمدد في المحفظة المفصلية، ووذمة في الأنسجة الرخوة. لا توجد عادةً تجمعات سائلة بؤرية، أو مسارات ناسورية، أو غاز مرتبط بالعدوى.
- العدوى (التهاب العظم والنقي): تُظهر وذمة بؤرية في نخاع العظم تتركز حول قرحة أو مسار ناسوري. يظهر تآكل في القشرة العظمية، وتفاعل السمحاق، أو تكوين خراج. الفارق الرئيسي: نمط الوذمة يكون أكثر موضعية في التهاب العظم والنقي مقارنةً بالانتشار الواسع في مفاصل متعددة في شاركو.
التصوير المقطعي المحوسب (CT)
يتفوق في إظهار تفاصيل البنية العظم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك