إصابة ليزفرانك: دليل شامل للمرضى حول التشخيص والعلاج والتعافي في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابة ليزفرانك هي كسر أو خلع معقد في منتصف القدم، وغالبًا ما تنتج عن صدمة عالية الطاقة. تتطلب التشخيص الدقيق والعلاج الجراحي الفوري لاستعادة استقرار القدم ومنع المضاعفات طويلة الأمد، يليها برنامج تأهيل مكثف.
الخلاصة الطبية السريعة: إصابة ليزفرانك هي كسر أو خلع معقد في منتصف القدم، وغالبًا ما تنتج عن صدمة عالية الطاقة. تتطلب التشخيص الدقيق والعلاج الجراحي الفوري لاستعادة استقرار القدم ومنع المضاعفات طويلة الأمد، يليها برنامج تأهيل مكثف.
مقدمة عن إصابة ليزفرانك: فهم إصابة منتصف القدم المعقدة
تُعد إصابة ليزفرانك (Lisfranc Injury) من الإصابات المعقدة والنادرة نسبيًا التي تصيب منتصف القدم، والتي غالبًا ما يتم تشخيصها بشكل خاطئ أو يستهان بها في البداية. سُميت هذه الإصابة على اسم الجراح الفرنسي جاك ليزفرانك دو سانت مارتن، الذي وصفها لأول مرة عام 1815. تحدث هذه الإصابة عندما تتضرر الأربطة التي تربط عظام مشط القدم (Metatarsals) بعظام الرصغ (Tarsals)، أو عندما يحدث كسر في هذه العظام نفسها، مما يؤدي إلى عدم استقرار أو خلع في المفاصل الرئيسية لمنتصف القدم.
إن منتصف القدم ليس مجرد جزء وسطي في القدم، بل هو منطقة حيوية تعمل كـ "حجر الزاوية" لقوس القدم، مما يوفر الاستقرار والمرونة اللازمتين للمشي والجري والتحمل. أي ضرر في هذه المنطقة، وخاصة في مفصل ليزفرانك، يمكن أن يؤثر بشكل كبير على قدرة الفرد على تحمل الوزن والمشي بشكل طبيعي، وقد يؤدي إلى آلام مزمنة والتهاب مفاصل ما بعد الصدمة إذا لم يتم علاجه بشكل صحيح وفوري.
نظرًا لخطورة هذه الإصابة وتعقيدها، فإن التشخيص الدقيق والعلاج الفعال أمران حاسمان لتحقيق أفضل النتائج طويلة الأمد. في مدينة صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في تشخيص وعلاج إصابات القدم والكاحل، بما في ذلك إصابات ليزفرانك المعقدة. بفضل خبرته الواسعة ومعرفته المتعمقة، يقدم الدكتور هطيف رعاية متخصصة تضمن للمرضى أفضل فرص الشفاء والعودة إلى حياتهم الطبيعية.
يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم عميق لإصابة ليزفرانك، بدءًا من تشريح القدم المعني، مرورًا بالأسباب والأعراض، وصولًا إلى أحدث طرق التشخيص والعلاج وإعادة التأهيل. نحن نؤمن بأن المعرفة هي مفتاح الشفاء، ونتمنى أن يكون هذا الدليل مرجعًا قيمًا لكل من يبحث عن فهم أعمق لهذه الإصابة.

التشريح المعقد لمفصل ليزفرانك
لفهم إصابة ليزفرانك، من الضروري أولاً فهم التشريح المعقد لمنتصف القدم، وتحديداً مفصل ليزفرانك. هذا المفصل ليس مفصلاً واحدًا بسيطًا، بل هو مجموعة من المفاصل والأربطة التي تربط الجزء الأمامي من القدم (مشط القدم) بالجزء الخلفي (الرصغ).
عظام القدم المشاركة في مفصل ليزفرانك
تتكون القدم من 26 عظمة، وتنقسم وظيفيًا إلى ثلاثة أجزاء رئيسية:
*
القدم الخلفية (Hindfoot):
تتكون من عظم الكعب (Calcaneus) وعظم الكاحل (Talus).
*
منتصف القدم (Midfoot):
تتكون من خمس عظام رصغية: العظم الزورقي (Navicular)، العظم المكعبي (Cuboid)، وثلاثة عظام إسفينية (Cuneiforms) (إنسية، وسطى، وحشية).
*
القدم الأمامية (Forefoot):
تتكون من خمسة عظام مشطية (Metatarsals) و14 عظمة سلامية (Phalanges) (عظام الأصابع).
مفصل ليزفرانك هو التقاطع الحيوي بين عظام مشط القدم وعظام الرصغ. على وجه التحديد، يربط هذا المفصل قواعد عظام مشط القدم الخمسة بالعظام الإسفينية الثلاثة والعظم المكعبي. العظم الإسفيني الأوسط هو "حجر الزاوية" الذي تستقر عليه قاعدة مشط القدم الثانية، مما يوفر استقرارًا كبيرًا لقوس القدم.
أربطة ليزفرانك: شبكة الاستقرار
تُعد الأربطة هي المكون الأكثر أهمية في مفصل ليزفرانك، حيث توفر الاستقرار الديناميكي والثابت للقدم. أهم هذه الأربطة هي:
*
الرباط الإنسي ليزفرانك (Medial Lisfranc Ligament):
يربط قاعدة مشط القدم الأولى بالعظم الإسفيني الإنسي.
*
الرباط الوحشي ليزفرانك (Lateral Lisfranc Ligament):
يربط قواعد عظام مشط القدم الرابعة والخامسة بالعظم المكعبي.
*
الرباط بين العظمين ليزفرانك (Interosseous Lisfranc Ligament):
هذا هو الرباط الأكثر أهمية والأقوى في مفصل ليزفرانك. يربط الجانب الإنسي لقاعدة مشط القدم الثانية بالجانب الوحشي للعظم الإسفيني الإنسي. يُعد هذا الرباط حاسمًا للحفاظ على استقرار القوس العرضي للقدم، وغالبًا ما يكون هو الجزء الأكثر تضررًا في إصابات ليزفرانك.
*
الأربطة الظهرية والأخمصية (Dorsal and Plantar Ligaments):
توجد هذه الأربطة على السطح العلوي (الظهري) والسفلي (الأخمصي) للمفاصل، وتوفر دعمًا إضافيًا. الأربطة الأخمصية أقوى بكثير من الأربطة الظهرية.
عندما يحدث تمزق في هذه الأربطة، خاصة الرباط بين العظمين، تفقد القدم استقرارها، مما يؤدي إلى تباعد أو خلع في عظام مشط القدم عن عظام الرصغ. هذا التباعد أو الخلع هو ما يميز إصابة ليزفرانك ويجعلها خطيرة للغاية. فهم هذه الشبكة المعقدة من العظام والأربطة يساعد في تقدير مدى تعقيد الإصابة وضرورة التدخل الدقيق.
الأسباب وعوامل الخطر لإصابة ليزفرانك
تحدث إصابة ليزفرانك عادةً نتيجة لقوى عالية الطاقة تؤثر على منتصف القدم، ولكنها يمكن أن تحدث أيضًا بسبب صدمات أقل شدة. فهم آليات الإصابة أمر بالغ الأهمية للتشخيص المبكر.
آليات الإصابة الشائعة
- حوادث السيارات عالية الطاقة: كما في الحالة التي نقدمها، حيث تعرض المريض لحادث سيارة. غالبًا ما تحدث الإصابة عندما تكون القدم في وضعية "القدم الحصانية" (Equinus Position) على لوحة الأرضية، ويتم تطبيق حمل محوري وقوة انثناء أخمصي مفرط (Hyperplantarflexion) ودوران (Pronation) في نفس الوقت على منتصف القدم. هذا الوضع يضغط على القدم بقوة كبيرة، مما يؤدي إلى تمزق الأربطة وكسور العظام.
- السقوط من ارتفاع: يمكن أن يؤدي السقوط من ارتفاع كبير إلى هبوط القدم بقوة على الأرض، مما يسبب ضغطًا محوريًا شديدًا على منتصف القدم.
-
الإصابات الرياضية:
شائعة بين الرياضيين، خاصة في رياضات مثل كرة القدم وكرة السلة والفروسية.
- السقوط على القدم المثنية أخمصيًا: عندما يسقط رياضي على قدمه وهي في وضعية انثناء أخمصي (الأصابع موجهة للأسفل)، يمكن أن تنضغط عظام مشط القدم على عظام الرصغ، مما يؤدي إلى إصابة ليزفرانك.
- تثبيت القدم والدوران: عندما تكون القدم مثبتة على الأرض (مثل حذاء كرة القدم) ويقوم الجسم بالدوران فوقها، يمكن أن تحدث قوى التواء وتمزق في الأربطة.
- الدهس المباشر: في بعض الأحيان، يمكن أن يؤدي دهس لاعب آخر على منتصف القدم إلى إصابة مباشرة.
- إصابات السحق: سقوط جسم ثقيل على القدم يمكن أن يسبب كسورًا وتمزقات شديدة في مفصل ليزفرانك.
- الصدمات منخفضة الطاقة (أقل شيوعًا): في حالات نادرة، يمكن أن تحدث إصابات ليزفرانك نتيجة لالتواء بسيط أو سقوط غير مؤذٍ، خاصة إذا كانت الأربطة ضعيفة مسبقًا. هذه الحالات غالبًا ما يتم تشخيصها بشكل خاطئ على أنها "التواء في منتصف القدم".
عوامل الخطر
على الرغم من أن أي شخص يمكن أن يتعرض لإصابة ليزفرانك، إلا أن بعض العوامل قد تزيد من خطر الإصابة أو تعقيدها:
*
الأنشطة عالية المخاطر:
المشاركة في الرياضات التي تتضمن الاحتكاك الجسدي، أو القفز، أو الدوران السريع.
*
المهن التي تتطلب جهدًا بدنيًا:
مثل عمال البناء، حيث يتعرضون لمخاطر السقوط أو إصابات السحق.
*
الحالات الطبية الكامنة:
بعض الحالات مثل السكري أو الاعتلال العصبي قد تؤثر على قوة الأربطة أو الإحساس في القدم، مما يزيد من خطر الإصابة أو يؤخر الشفاء.
*
تاريخ إصابات القدم السابقة:
قد تزيد الإصابات السابقة من ضعف المنطقة.
من المهم جدًا أن يكون الأطباء والمرضى على دراية بهذه الآليات وعوامل الخطر لضمان التشخيص المبكر والعلاج المناسب.
الأعراض والعلامات المميزة لإصابة ليزفرانك
تتطلب إصابة ليزفرانك درجة عالية من الشك السريري لأن أعراضها قد تتشابه مع التواءات القدم الأقل خطورة. ومع ذلك، هناك علامات مميزة يمكن أن تشير بقوة إلى هذه الإصابة.
الأعراض التي يبلغ عنها المريض
- ألم شديد ومفاجئ: يشعر المريض بألم حاد ومبرح في منتصف القدم فور وقوع الإصابة. هذا الألم عادة ما يكون غير محتمل ويمنع المريض من المشي.
- عدم القدرة على تحمل الوزن: يصبح من المستحيل أو شديد الصعوبة على المريض وضع أي وزن على القدم المصابة.
- تورم سريع: يحدث تورم ملحوظ وسريع في منتصف القدم، وقد يمتد إلى كامل القدم.
- كدمات: تظهر كدمات (تغير في لون الجلد) بعد فترة وجيزة من الإصابة.
- تشوه ملحوظ (في الحالات الشديدة): في بعض الحالات، قد يلاحظ المريض تشوهًا واضحًا في شكل القدم.
العلامات السريرية خلال الفحص الطبي
عند الفحص الأولي في قسم الطوارئ، سيقوم الطبيب بتقييم دقيق للقدم المصابة. تشمل الملاحظات السريرية الهامة ما يلي:
1. الفحص البصري (Inspection)
- تورم وكدمات منتشرة: يلاحظ تورم شديد وكدمات واضحة على كل من السطح الظهري (العلوي) والأخمصي (السفلي) لمنتصف القدم.
- "علامة الكدمة الأخمصية" أو "علامة بصمة القدم": هذه علامة مميزة جدًا (Pathognomonic) لإصابة ليزفرانك. تشير الكدمات الواضحة على باطن القدم (السطح الأخمصي) إلى نزيف عميق وتلف شديد في الأربطة، وهي مؤشر قوي على تمزق رباط ليزفرانك.
- اختطاف مقدمة القدم: قد تبدو مقدمة القدم مبتعدة عن خط الوسط مقارنة بالجزء الخلفي من القدم.
- عدم وجود جروح مفتوحة أو تمزقات جلدية: في كثير من الحالات، لا تكون هناك إصابات جلدية ظاهرة، ولكن يجب مراقبة الجلد عن كثب بحثًا عن علامات ضغط أو تقرحات.
- توسع منتصف القدم: قد يكون هناك توسع ملحوظ في منتصف القدم، على الرغم من أن التورم الشديد قد يخفي هذه العلامة.
2. الجس (Palpation)
- ألم شديد عند لمس مفاصل مشط القدم والرصغ (TMT Joints): يشعر المريض بألم مبرح عند لمس المفاصل التي تربط عظام مشط القدم بالعظام الإسفينية، خاصة عند قاعدة مشط القدم الثانية والعظم الإسفيني الإنسي.
- ألم على طول رباط ليزفرانك: لمس المنطقة التي يقع فيها رباط ليزفرانك يثير ألمًا شديدًا.
- ألم في العظام المجاورة: قد تسبب عظام المكعب والزورقي والإسفيني أيضًا إزعاجًا عند الجس، مما يشير إلى إصابات محتملة مرتبطة.
- علامة "مفتاح البيانو" (Piano Key Sign): قد يكون من الصعب تقييم هذه العلامة بدقة بسبب الألم والتورم الشديد، ولكنها تشير إلى عدم استقرار في أحد الأشعة (عادةً الشعاع الأول) في القدم.
3. نطاق الحركة (Range of Motion - ROM)
- تقييد وألم في حركة الكاحل: تكون حركة الكاحل نشطة وسلبية محدودة ومؤلمة، ويرجع ذلك إلى حد كبير إلى تورم الأنسجة الرخوة وحماية المريض للقدم.
- ألم شديد عند محاولة تحريك مفاصل TMT: أي محاولة لتحريك مفاصل منتصف القدم تثير ألمًا شديدًا.
- عدم استقرار ملموس: قد يلاحظ الطبيب عدم استقرار ملموس في مفصل TMT الثاني عند محاولة التلاعب اللطيف.
4. التقييم العصبي
- الإحساس سليم: عادة ما يكون الإحساس باللمس الخفيف سليمًا في جميع مناطق القدم.
- الوظيفة الحركية: قد تكون الوظيفة الحركية محدودة بسبب الألم، ولكن عادة ما تكون حركات رفع وخفض الكاحل والأصابع سليمة إجمالاً، وإن كانت ضعيفة.
5. التقييم الوعائي
- نبضات الشرايين البعيدة: تكون نبضات الشرايين الظهرية للقدم والشريان الظنبوبي الخلفي ملموسة، وإن كانت ضعيفة قليلًا بسبب التورم، ويتم تأكيدها بواسطة جهاز دوبلر.
- سرعة امتلاء الشعيرات الدموية: تكون سريعة في جميع الأصابع، مما يشير إلى تدفق دم جيد.
- مراقبة متلازمة الحجرات: نظرًا لآلية الإصابة عالية الطاقة والتورم الكبير، يتم مراقبة المريض عن كثب بحثًا عن علامات متلازمة الحجرات (Compartment Syndrome)، وهي حالة خطيرة تتطلب تدخلًا فوريًا.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الفحص السريري الدقيق وعدم التهاون مع أي ألم أو تورم في منتصف القدم بعد التعرض لصدمة، خاصة مع وجود "علامة الكدمة الأخمصية" التي تستدعي الشك القوي في إصابة ليزفرانك.
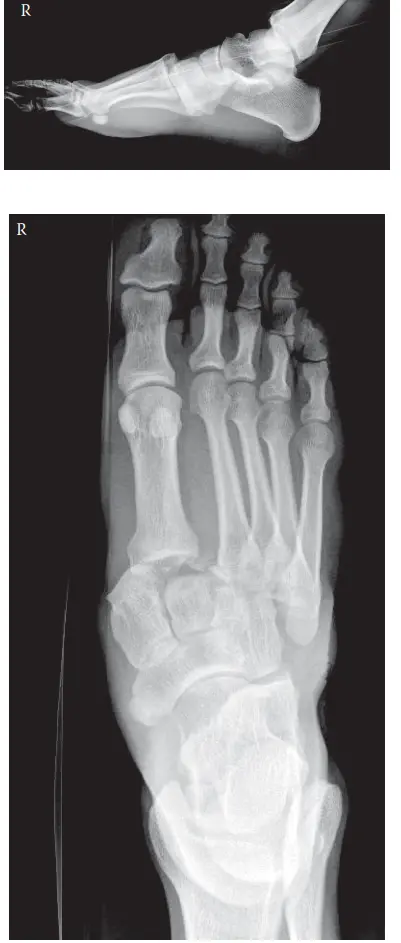
التشخيص الدقيق لإصابة ليزفرانك: رحلة من الأشعة السينية إلى التخطيط الجراحي
نظرًا لتعقيد إصابة ليزفرانك وتأثيرها المحتمل على وظيفة القدم مدى الحياة، فإن التشخيص الدقيق والمفصل هو حجر الزاوية في العلاج الناجح. يعتمد التشخيص على مزيج من الفحص السريري الدقيق والتصوير المتقدم.
1. الأشعة السينية الأولية (Initial Radiographs)
تُعد الأشعة السينية هي الخطوة الأولى في تقييم إصابات القدم. في حالة إصابة ليزفرانك، غالبًا ما لا يمكن الحصول على أشعة سينية مع تحمل الوزن بسبب الألم الشديد وعدم قدرة المريض على الوقوف. لذلك، يتم الحصول على أشعة سينية للقدم المصابة بدون تحمل وزن، بما في ذلك:
*
المنظر الأمامي الخلفي (AP View):
يُظهر القدم من الأمام.
*
المنظر الجانبي (Lateral View):
يُظهر القدم من الجانب.
*
المنظر المائل بزاوية 30 درجة (30-degree Oblique View):
يُظهر القدم بزاوية لمشاهدة المفاصل الجانبية.

ملاحظة: الصورة الأصلية لم تكن موجودة في مسارها، تم استبدالها بصورة توضيحية لإصابة ليزفرانك. الصورة الأصلية كانت
/media/upload/e467c16e-91d5-421c-962b-1129f9fb0a32.png
النتائج الرئيسية التي يبحث عنها الأطباء في الأشعة السينية:
-
في المنظر الأمامي الخلفي (AP View):
- توسع المسافة بين قاعدتي مشط القدم الأول والثاني: إذا زادت هذه المسافة عن 2.5 ملم، فهي علامة قوية على إصابة ليزفرانك.
- فقدان المحاذاة: يجب أن يتطابق الحد الإنسي (الداخلي) لعظم مشط القدم الثاني مع الحد الإنسي للعظم الإسفيني الأوسط. أي انحراف عن هذا التوافق يشير إلى إصابة.
- "علامة فليك" (Fleck Sign): وهي عبارة عن كسر قلعي صغير (قطعة عظمية صغيرة منفصلة) من قاعدة مشط القدم الثاني أو العظم الإسفيني الإنسي. هذه العلامة تدل بوضوح على تمزق رباط ليزفرانك.
- إزاحة جانبية خفيفة: قد يلاحظ إزاحة جانبية لعظام مشط القدم من الثاني إلى الخامس.
-
في المنظر الجانبي (Lateral View):
- إزاحة ظهرية (للأعلى): قد يظهر إزاحة قاعدة مشط القدم الثانية للأعلى مقارنة بالعظم الإسفيني الأوسط.
- اضطراب في قوس منتصف القدم: يمكن استنتاج اضطراب في شكل قوس القدم الطبيعي.
-
في المنظر المائل (Oblique View):
- إزاحة جانبية: يظهر إزاحة جانبية لعظام مشط القدم الثالث والرابع والخامس من مفاصلها مع العظام الإسفينية والمكعبي.
- فقدان المحاذاة: يجب أن يتطابق الحد الإنسي لعظم مشط القدم الرابع مع الحد الإنسي للعظم المكعبي.
2. التصوير المقطعي المحوسب (CT Scan)
نظرًا لتعقيد إصابة ليزفرانك، فإن الأشعة السينية وحدها قد لا تكون كافية لتقييم جميع جوانب الإصابة، خاصة الكسور الصغيرة أو عدم الاستقرار الخفي. لذلك، يُعد التصوير المقطعي المحوسب (CT Scan) ضروريًا في معظم الحالات المشتبه بها.

ملاحظة: الصورة الأصلية لم تكن موجودة في مسارها، تم استبدالها بصورة توضيحية لإصابة ليزفرانك. الصورة الأصلية كانت
/media/upload/5ece0d4a-2d9b-4fb1-a593-3f2e39cc8f89.png
يوفر التصوير المقطعي معلومات ثلاثية الأبعاد لا تقدر بثمن حول:
*
عدم توافق المفاصل:
يؤكد وجود خلع جزئي (Subluxation) وعدم توافق كبير في مفاصل TMT، خاصة تلك التي تشمل عظام مشط القدم من الثاني إلى الخامس.
*
أنماط الكسور:
يكشف بوضوح عن كسور مثل:
* كسر مفتت (Comminuted fracture) في قاعدة مشط القدم الثاني يمتد إلى سطحه المفصلي.
* كسر قلعي صغير من الجانب الأخمصي للعظم الإسفيني الإنسي (يتوافق مع مكان ارتباط رباط ليزفرانك).
* كسر انضغاطي في العظم الإسفيني الأوسط.
* كسر غير مزاح في العظم الإسفيني الوحشي.
*
إصابة الأربطة:
على الرغم من أن التصوير المقطعي يركز بشكل أساسي على الهياكل العظمية، فإن الإزاحة الشديدة والكسور القلعية تشير بقوة إلى تمزق كامل في مركب رباط ليزفرانك (مكوناته الظهرية، بين العظمين، والأخمصية).
*
الإصابات المرتبطة:
يساعد في استبعاد أو تأكيد وجود إصابات عظمية أخرى في الجزء الخلفي من القدم أو الكاحل.
3. التصوير بالرنين المغناطيسي (MRI)
لا يُعتبر التصوير بالرنين المغناطيسي ضروريًا بشكل فوري في الحالات الحادة التي تظهر فيها الأشعة السينية والتصوير المقطعي بوضوح إصابة ليزفرانك العظمية المزاحة التي تتطلب تدخلًا جراحيًا. ومع ذلك، قد يكون التصوير بالرنين المغناطيسي مفيدًا في الحالات التالية:
*
الإصابات الرباطية البحتة الخفية:
عندما تكون الأشعة السينية ولقطات الإجهاد غير حاسمة، ولا تظهر كسورًا واضحة، يمكن للرنين المغناطيسي أن يكشف عن تمزقات الأربطة.
*
تقييم الأنسجة الرخوة:
لتقييم الأضرار المرتبطة بالأنسجة الرخوة مثل الغضاريف أو الأوتار، خاصة في الحالات تحت الحادة أو المزمنة إذا استمرت الأعراض بعد تقليل العظام بشكل كافٍ.
4. التخطيط قبل الجراحة (Pre-operative Templating)
بعد التشخيص الدقيق، يقوم
الأستاذ الدكتور محمد هطيف
بإجراء تخطيط دقيق قبل الجراحة باستخدام صور التصوير المقطعي المحوسب. يتضمن ذلك:
*
تحديد خطوط الكسر:
رسم خرائط دقيقة لخطوط الكسر وأنماط الإزاحة.
*
تحديد استراتيجية الرد:
التخطيط لتسلسل مناورات الرد (مثل معالجة استقرار العمود الإنسي أولاً، ثم الجانبي).
*
التخطيط لتركيبة التثبيت:
اختيار أطوال وأقطار المسامير المناسبة، وتحديد نقاط الدخول والمسارات المثلى للمسامير القشرية لإعادة بناء مركب رباط ليزفرانك وتثبيت مفاصل TMT. يتم النظر في استخدام صفائح تثبيت صغيرة لمزيد من الاستقرار، خاصة لكسور قواعد مشط القدم المفتتة أو العظام الإسفينية. يتم التخطيط بعناية لطول ومسار مسمار ليزفرانك الأساسي (من العظم الإسفيني الإنسي إلى قاعدة مشط القدم الثانية) لضمان الضغط والاستقرار المناسبين دون انتهاك المساحات المفصلية المجاورة أو تعريض عناصر التثبيت الأخرى للخطر.
التشخيص التفريقي: تمييز إصابة ليزفرانك عن الحالات المشابهة
من الضروري وضع تشخيص تفريقي شامل لأي إصابة في منتصف القدم، خاصة عندما تكون الأشعة السينية الأولية غير واضحة. يوضح الجدول التالي مقارنة بين أمراض منتصف القدم الشائعة التي قد تتشابه في العرض مع إصابة ليزفرانك:
| الميزة | إصابة ليزفرانك (عرض الحالة) | التواء منتصف القدم (شديد) | كسر / خلع جزئي في العظم المكعبي | كسر العظم الزورقي (إجهادي أو رضحي) |
|---|---|---|---|---|
| آلية الإصابة | حمل محوري عالي الطاقة مع انثناء أخمصي مفرط ودوران. | التواء/سقوط بطاقة أقل، أو صدمات دقيقة متكررة. | صدمة مباشرة للقدم الجانبية، انقلاب/انقلاب. | إجهاد متكرر (رياضيون)، صدمة مباشرة، كسر قلعي. |
| موقع الألم | منتصف القدم منتشر، يتركز عند مفصل TMT الأول/الثاني، والجانب الأخمصي. | منتصف القدم ظهريًا، منتشر، متغير؛ قد يتمركز عند TMT. | منتصف القدم جانبيًا، فوق العظم المكعبي. | منتصف القدم ظهريًا، غالبًا ما يتمركز فوق العظم الزورقي. |
| التورم/الكدمات | واضح، سريع الظهور؛ "الكدمة الأخمصية" شائعة. | متغير، أقل شدة من ليزفرانك؛ الكدمة الأخمصية نادرة. | متمركزة في منتصف القدم الجانبية، قد تكون منتشرة. | متمركزة فوق العظم الزورقي، متغيرة. |
| تحمل الوزن | مؤلم بشدة، غالبًا مستحيل. | مؤلم، غالبًا ممكن مع عرج. | مؤلم، قد يكون ممكنًا مع عرج. | مؤلم، خاصة عند الدفع؛ قد يكون ممكنًا. |
| الأشعة السينية | توسع في المسافة بين مشط القدم الأول والثاني، علامة فليك، فقدان المحاذاة. | عادة طبيعية؛ قد تظهر صور الإجهاد عدم استقرار خفي (<2 ملم). | خط كسر في العظم المكعبي؛ قد يظهر خلعًا جزئيًا في مفصل الكعب والمكعبي. | خط كسر (غالبًا خفي)؛ قد تتطلب مناظر مائلة. |
| التصوير المقطعي | يؤكد إزاحة العظام، التفتت، عدم توافق المفاصل. | محاذاة عظمية طبيعية؛ قد يظهر آفات غضروفية عظمية خفية. | يحدد نمط الكسر، الإزاحة، مشاركة المفاصل. | يؤكد الكسر، التفتت، |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك