إصابة ليزفرانك: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
إصابة ليزفرانك هي إصابة خطيرة في مفصل مشط القدم، تتراوح من الالتواء إلى الكسور والانخلاعات. يتطلب علاجها تشخيصًا دقيقًا وعادة ما يكون جراحيًا لإعادة المفصل إلى وضعه الطبيعي وتثبيته، لضمان تعافٍ فعال ومنع المضاعفات طويلة الأمد.
الخلاصة الطبية السريعة: إصابة ليزفرانك هي إصابة خطيرة في مفصل مشط القدم، تتراوح من الالتواء إلى الكسور والانخلاعات. يتطلب علاجها تشخيصًا دقيقًا وعادة ما يكون جراحيًا لإعادة المفصل إلى وضعه الطبيعي وتثبيته، لضمان تعافٍ فعال ومنع المضاعفات طويلة الأمد.
مقدمة: فهم إصابة ليزفرانك وأهمية التشخيص المبكر
تُعد إصابة ليزفرانك (Lisfranc Injury) من الإصابات المعقدة التي تصيب مفصل مهم في منتصف القدم، والذي يُعرف بمفصل مشط القدم الرسغي (Tarsometatarsal - TMT). تتراوح هذه الإصابات في شدتها من التواءات بسيطة في الأربطة إلى كسور وانخلاعات خطيرة في العظام. وعلى الرغم من أن هذه الإصابة قد تبدو في البداية مجرد التواء بسيط، إلا أنها تحمل في طياتها عواقب وخيمة وطويلة الأمد إذا لم يتم تشخيصها وعلاجها بشكل صحيح وفي الوقت المناسب.
للأسف، تُعد إصابات ليزفرانك من الإصابات التي غالبًا ما تُشخص بشكل خاطئ أو يتم إغفالها في البداية، حيث تصل نسبة التشخيص الخاطئ إلى 20% وحتى 40%. ويرجع ذلك إلى عدة عوامل، منها دقة وصعوبة ملاحظة العلامات الأولية في صور الأشعة العادية، خاصة في حالات الإصابات الناتجة عن طاقة منخفضة أو لدى المرضى الذين يعانون من إصابات متعددة. إن التأخر في تشخيص إصابة ليزفرانك قد يؤدي إلى آلام مزمنة، تشوهات تدريجية في القدم، إعاقة وظيفية، والتهاب مفاصل ما بعد الصدمة، مما يجعل التشخيص الدقيق والسريع أمرًا بالغ الأهمية.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الخبير الأول في تشخيص وعلاج إصابات القدم المعقدة مثل إصابة ليزفرانك. بفضل خبرته الواسعة ومعرفته العميقة بالتشريح الدقيق للقدم، يضمن الدكتور هطيف حصول مرضاه على أعلى مستويات الرعاية والتشخيص الدقيق الذي يجنبهم المضاعفات المحتملة.
يُعتبر مفصل ليزفرانك مفتاح استقرار القدم ووظيفتها الحيوية، حيث يربط الجزء الأوسط من القدم بالجزء الأمامي. تحدث هذه الإصابات عادة نتيجة لصدمة مباشرة، مثل السقوط الثقيل على القدم، أو آليات غير مباشرة تتضمن تحميلًا محوريًا مع قوى دورانية، وهو أمر شائع في الإصابات الرياضية أو حوادث السيارات. يُعتبر عظم مشط القدم الثاني بمثابة "الحجر الأساس" أو "الوتد" الذي يثبت مفصل مشط القدم الرسغي، حيث يستقر في تجويف يتكون من عظمي الإسفين الإنسي والمتوسط. إن موقعه التشريحي الفريد وارتباطاته القوية بالأربطة، وخاصة رباط ليزفرانك الذي يربط عظم الإسفين الإنسي بقاعدة عظم مشط القدم الثاني، يجعله محور استقرار منتصف القدم.
لذلك، فإن أي خلل في قاعدة عظم مشط القدم الثاني، سواء كان كسرًا أو تباعدًا طفيفًا بين عظم الإسفين الإنسي وعظم مشط القدم الثاني، يجب أن يثير الشك فورًا في وجود إصابة ليزفرانك حتى يثبت العكس. إن وجود مستوى عالٍ من الشك، إلى جانب التقييم السريري الشامل والفحص الإشعاعي الدقيق، أمر ضروري لمنع إغفال هذه الإصابات.
التشريح الوظيفي للقدم: مفصل ليزفرانك ودوره الحيوي
لفهم إصابة ليزفرانك، من الضروري أولاً فهم التشريح المعقد للقدم وكيف يعمل هذا المفصل الحيوي. تتكون القدم من 26 عظمة، مقسمة إلى ثلاثة أجزاء رئيسية: القدم الخلفية (الكاحل)، القدم الوسطى، والقدم الأمامية (مشط القدم والأصابع). مفصل ليزفرانك يقع في منطقة القدم الوسطى، وهو حلقة الوصل بين الجزء الأوسط من القدم والجزء الأمامي (مشط القدم).
من الناحية الميكانيكية الحيوية، يعمل مفصل ليزفرانك كمنطقة انتقالية حرجة، مما يسمح بحركة محدودة بين منتصف القدم الصلب والجزء الأمامي الأكثر مرونة. هذه المرونة المحدودة تساهم في قدرة القدم على التكيف مع التضاريس غير المستوية، بينما توفر أيضًا ذراعًا رافعة ثابتة للدفع أثناء المشي والجري.
الهياكل التشريحية الرئيسية:
-
العظام:
- عظم الإسفين الإنسي (Medial Cuneiform - MC): يتصل بعظم مشط القدم الأول.
- عظم الإسفين المتوسط (Intermediate Cuneiform - IC): يتصل بعظم مشط القدم الثاني. يُعد عظم الإسفين المتوسط أقصر عظام الإسفين.
- عظم الإسفين الوحشي (Lateral Cuneiform - LC): يتصل بعظم مشط القدم الثالث.
- العظم المكعبي (Cuboid): يتصل بعظمي مشط القدم الرابع والخامس.
- قواعد عظام مشط القدم: على وجه الخصوص، عظم مشط القدم الثاني، الذي يتراجع بشكل قريب بين عظمي الإسفين الإنسي والوحشي، مكونًا "الحجر الأساس" الذي وصفه هاردكاسل (Hardcastle).
-
الأربطة:
توفر هذه الأربطة الاستقرار الأساسي للمفصل.
- رباط ليزفرانك (الرباط بين العظمي): يُعد هذا الرباط الأكثر أهمية للاستقرار. ينشأ من الجانب الأخمصي (السفلي) لعظم الإسفين الإنسي ويدخل في الجانب الأخمصي لقاعدة عظم مشط القدم الثاني. يمنع هذا الرباط الإزاحة الظهرية (للأعلى) والجانبية لعظم مشط القدم الثاني بالنسبة لعظم الإسفين الإنسي. عادة ما تنطوي إصابة ليزفرانك الرباطية البحتة على تمزق في هذا الرباط.
- الأربطة الظهرية: أضعف وأقل أهمية للاستقرار، تربط مفاصل مشط القدم الرسغية ببعضها.
- الأربطة الأخمصية: أقوى من الأربطة الظهرية وتساهم بشكل كبير في الاستقرار.
- الأربطة بين العظمية: تربط عظام الإسفين ببعضها وبقواعد عظام مشط القدم.
الأهمية الميكانيكية الحيوية لقاعدة عظم مشط القدم الثاني:
يوفر الترتيب التشريحي لقاعدة عظم مشط القدم الثاني، المتراجع بين عظمي الإسفين الإنسي والوحشي، استقرارًا عظميًا متأصلًا. يمنع رباط ليزفرانك، الذي يربط عظم الإسفين الإنسي بعظم مشط القدم الثاني، الانفصال ويحافظ على قوس القدم. يؤدي تمزق هذا الرباط، سواء من خلال كسر قلعي من قاعدة عظم مشط القدم الثاني أو تمزق رباطي بحت، إلى عدم استقرار منتصف القدم.
تُعتبر الشعاع الأول (عظم الإسفين الإنسي ومشط القدم الأول) والشعاع الثاني (عظم الإسفين المتوسط ومشط القدم الثاني) الأكثر استقرارًا ضمن مفصل مشط القدم الرسغي بفضل الارتباطات الرباطية القوية والطبيعة المتراجعة لعظم مشط القدم الثاني. ونتيجة لذلك، غالبًا ما تتضمن أنماط الإصابة إزاحة الأشعة الجانبية (3-5) و/أو إزاحة ظهرية/جانبية لعظم مشط القدم الثاني، مما يشير مباشرة إلى سلامة رباط ليزفرانك وقاعدة عظم مشط القدم الثاني.
إن إدراك هذه النقطة التشريحية والميكانيكية الحيوية الحرجة يؤكد لماذا يُعد الكسر في قاعدة عظم مشط القدم الثاني، والذي غالبًا ما يكون كسرًا قلعيًا من الجانب الأخمصي، علامة مميزة لإصابة ليزفرانك ومؤشرًا مطلقًا للتدخل الجراحي.
أسباب إصابة ليزفرانك وعوامل الخطر
تحدث إصابات ليزفرانك نتيجة لقوى شديدة تؤثر على منطقة منتصف القدم، ويمكن تصنيف هذه القوى بشكل عام إلى آليات مباشرة وغير مباشرة. فهم هذه الأسباب يساعد في الوقاية والتعرف المبكر على الإصابة.
الأسباب الرئيسية لإصابة ليزفرانك:
-
الصدمة المباشرة (Direct Trauma):
- تحدث عندما يتعرض الجزء العلوي من القدم لضربة قوية أو سحق مباشر.
- أمثلة: سقوط جسم ثقيل على القدم، دهس القدم بعجلة سيارة، أو إصابات العمل التي تتضمن سقوط مواد ثقيلة.
- غالبًا ما تكون هذه الإصابات ذات طاقة عالية وتترافق مع كسور متعددة وتلف كبير في الأنسجة الرخوة.
-
الصدمة غير المباشرة (Indirect Trauma):
- تحدث نتيجة لقوى التواء أو تحميل محوري على القدم المثنية. هذه هي الآلية الأكثر شيوعًا لإصابات ليزفرانك.
-
أمثلة:
- الإصابات الرياضية: شائعة بشكل خاص في رياضات مثل كرة القدم الأمريكية، كرة القدم، كرة السلة، وركوب الخيل. قد تحدث عندما يسقط رياضي على قدم زميل له المثنية، أو عندما يدور اللاعب على قدمه الثابتة بينما يكون الجزء الأمامي من القدم مثبتًا على الأرض.
- حوادث السيارات: قد تحدث عند الاصطدام، حيث تكون القدم مثبتة على دواسة الفرامل أو دعامة القدم أثناء الاصطدام، وتنتقل قوة الصدمة عبر القدم.
- السقوط من ارتفاع: عند الهبوط على القدم بشكل غير صحيح، مما يؤدي إلى تحميل محوري وقوى التواء.
عوامل الخطر:
تزيد بعض العوامل من خطر التعرض لإصابة ليزفرانك:
- الرياضات عالية التأثير: المشاركة في رياضات تتضمن الاحتكاك الجسدي، القفز، أو التغييرات المفاجئة في الاتجاه (مثل كرة القدم، كرة السلة، الجمباز).
- حوادث السيارات: التعرض لحوادث المرور، خاصة تلك التي تكون فيها القدم مثبتة.
- السقوط من ارتفاعات عالية: يزيد من خطر الإصابات المعقدة في القدم.
- بيئات العمل الخطرة: العمال الذين يتعرضون لخطر سقوط الأجسام الثقيلة على أقدامهم.
- ضعف العضلات أو الأربطة: على الرغم من أن إصابات ليزفرانك غالبًا ما تحدث بسبب قوى خارجية شديدة، إلا أن أي ضعف سابق في القدم قد يزيد من قابليتها للإصابة.
- المرضى المصابون بالصدمات المتعددة (Polytrauma Patients): في حالات الإصابات المتعددة، قد لا تكون إصابة القدم هي الشغل الشاغل الأولي، مما يزيد من خطر إغفال إصابة ليزفرانك.
من المهم جدًا فهم هذه الأسباب وعوامل الخطر لزيادة الوعي بأهمية التشخيص المبكر. إذا كنت قد تعرضت لأي من هذه السيناريوهات وتشعر بألم في منتصف القدم، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم دقيق وشامل.
أعراض إصابة ليزفرانك ومتى يجب استشارة الطبيب
يمكن أن تتراوح أعراض إصابة ليزفرانك من خفيفة إلى شديدة، وتعتمد على مدى الإصابة. ومع ذلك، هناك بعض العلامات التحذيرية التي يجب الانتباه إليها، والتي تتطلب استشارة طبية فورية، خاصة وأن هذه الإصابة غالبًا ما تُشخص بشكل خاطئ.
الأعراض الشائعة لإصابة ليزفرانك:
- ألم شديد في منتصف القدم: هذا هو العرض الأكثر شيوعًا. يكون الألم عادةً موضعيًا في الجزء العلوي أو الأوسط من القدم، ويزداد سوءًا عند الوقوف أو المشي أو تحميل الوزن على القدم المصابة. قد يكون الألم نابضًا أو حارقًا.
- تورم ملحوظ في القدم: يحدث التورم عادةً في الجزء العلوي من القدم وقد يمتد إلى الكاحل والأصابع.
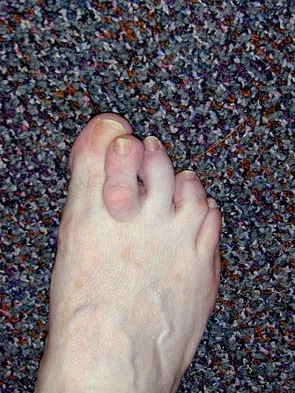
- كدمات: قد تظهر كدمات على الجزء العلوي والسفلي (الأخمصي) من القدم. تُعتبر الكدمات في الجانب الأخمصي (الأسفل) من القدم، خاصة في منطقة منتصف القدم، علامة قوية جدًا ومميزة لإصابة ليزفرانك، حتى لو كانت الإصابة تبدو بسيطة.
- عدم القدرة على تحمل الوزن: يجد العديد من المرضى صعوبة بالغة في الوقوف أو المشي على القدم المصابة بسبب الألم الشديد وعدم الاستقرار.
- ألم عند لمس منتصف القدم: تكون المنطقة فوق مفصل ليزفرانك حساسة جدًا للمس.
- تشوه في القدم (في الحالات الشديدة): في حالات الانخلاع الكامل أو الكسور الشديدة، قد يظهر تشوه واضح في شكل القدم.
-
ألم عند إجراء اختبارات بسيطة:
- "اختبار سحب الأصابع" (Toe raise test): الشعور بألم حاد عند محاولة الوقوف على رؤوس الأصابع.
- "اختبار التواء القدم" (Midfoot twist test): الشعور بألم عند محاولة لف القدم أو تحريك الجزء الأمامي من القدم بالنسبة للجزء الخلفي.
- وجود فجوة بين إصبع القدم الكبير والإصبع الثاني: في بعض الحالات النادرة، قد تلاحظ اتساعًا غير طبيعي بين إصبع القدم الكبير والإصبع الثاني بسبب تباعد العظام.
متى يجب استشارة الطبيب فورًا؟
نظرًا لأن إصابة ليزفرانك يمكن أن تكون خطيرة وتؤدي إلى مضاعفات طويلة الأمد إذا لم يتم علاجها، فمن الضروري طلب الرعاية الطبية الفورية إذا:
- تعرضت لإصابة في القدم (خاصة إذا كانت صدمة مباشرة أو التواء شديد).
- تشعر بألم شديد في منتصف القدم يزداد سوءًا عند محاولة المشي.
- تلاحظ تورمًا أو كدمات ملحوظة، خاصة الكدمات على الجانب السفلي من القدم.
- لا يمكنك تحمل الوزن على قدمك المصابة.
- لديك أي شك في أن إصابتك قد تكون أكثر من مجرد التواء بسيط.
في مثل هذه الحالات، لا تتردد في زيارة الأستاذ الدكتور محمد هطيف في صنعاء. فخبرته الطويلة في تشخيص وإدارة إصابات القدم المعقدة تضمن لك الحصول على التقييم الدقيق والعلاج المناسب في الوقت المناسب، مما يقلل بشكل كبير من خطر حدوث مضاعفات ويساعدك على استعادة وظيفة قدمك بالكامل. التشخيص المبكر هو مفتاح التعافي الناجح من إصابة ليزفرانك.
تشخيص إصابة ليزفرانك الدقيق: رحلة نحو الوضوح
يُعد التشخيص الدقيق لإصابة ليزفرانك حجر الزاوية في خطة العلاج الناجحة. نظرًا للطبيعة الخادعة لهذه الإصابة، يتطلب الأمر نهجًا منهجيًا وشاملًا يجمع بين الفحص السريري الدقيق والتصوير المتقدم. يتميز الأستاذ الدكتور محمد هطيف في صنعاء بقدرته الفائقة على تفسير هذه النتائج ووضع التشخيص الصحيح، حتى في الحالات الأكثر دقة.
1. الفحص السريري الشامل:
يبدأ الدكتور هطيف بتقييم شامل للقدم المصابة، والذي يتضمن:
- مراجعة التاريخ المرضي: سؤال المريض عن كيفية حدوث الإصابة، شدة الألم، وأي أعراض أخرى.
- فحص بصري: البحث عن التورم، الكدمات (خاصة الكدمات الأخمصية المميزة)، أو أي تشوهات واضحة.
- الجس (Palpation): تحديد مناطق الألم والحساسية عند اللمس، خاصة حول مفصل ليزفرانك وقاعدة عظم مشط القدم الثاني.
- اختبارات الاستقرار: يقوم الدكتور هطيف بإجراء حركات معينة للقدم لتقييم استقرار المفصل وتحديد مدى الألم، مثل محاولة ثني القدم أو لفها.
2. التقييم الإشعاعي:
تُعد الأشعة التصويرية ضرورية لتأكيد التشخيص وتحديد مدى الإصابة.
-
الأشعة السينية (X-rays):
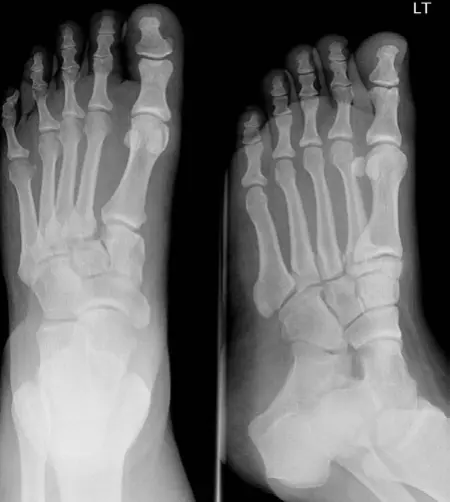
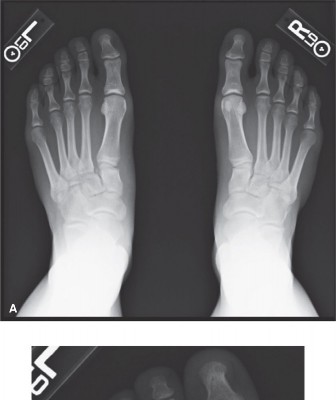
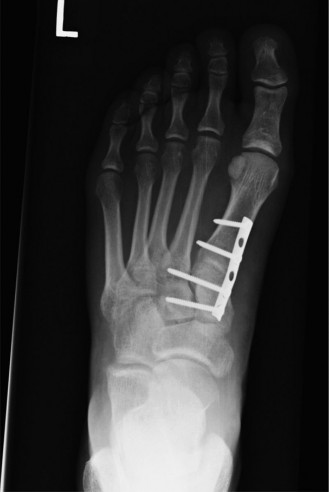
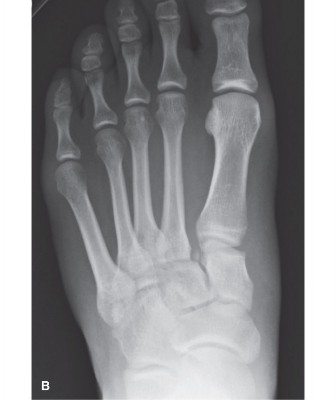
- الصور القياسية: تُؤخذ ثلاث صور رئيسية للقدم (الأمامية الخلفية AP، الجانبية Lateral، والمائلة 30 درجة Oblique). يبحث الدكتور هطيف عن فقدان التوافق في العظام، عدم التناسق في المفاصل، أو وجود كسور قلعية صغيرة (علامة الفليك "Fleck Sign")، والتي قد تشير إلى تمزق رباط ليزفرانك.
- صور تحمل الوزن (Weight-bearing Views): هذه الصور حيوية للتقييم الديناميكي للمفصل. إن وجود تباعد بين عظم الإسفين الإنسي وقاعدة عظم مشط القدم الثاني يزيد عن 2 ملم في هذه الصور يُعد علامة قاطعة على عدم الاستقرار ويشير بقوة إلى إصابة ليزفرانك.
- صور الإجهاد (Stress Views): إذا كانت صور تحمل الوزن غير حاسمة ولكن الشك لا يزال مرتفعًا، يمكن للدكتور هطيف إجراء صور إجهاد يدوية (مثل إجهاد الانقلاب-الاختطاف) تحت جهاز الفلوروسكوبي (الأشعة السينية الحية) بعد التخدير الموضعي، للكشف عن عدم الاستقرار الخفي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك