إصابة ليزفرانك: دليل شامل للتشخيص والعلاج الجراحي الدقيق في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابة ليزفرانك هي إصابة معقدة في منتصف القدم تتطلب تشخيصًا دقيقًا وعلاجًا جراحيًا متخصصًا لاستعادة الاستقرار والوظيفة. يهدف العلاج إلى إعادة محاذاة العظام والأربطة لضمان تعافٍ كامل وتجنب المضاعفات طويلة الأمد، مقدمًا الأمل للمرضى في صنعاء.
الخلاصة الطبية السريعة: إصابة ليزفرانك هي إصابة معقدة في منتصف القدم تتطلب تشخيصًا دقيقًا وعلاجًا جراحيًا متخصصًا لاستعادة الاستقرار والوظيفة. يهدف العلاج إلى إعادة محاذاة العظام والأربطة لضمان تعافٍ كامل وتجنب المضاعفات طويلة الأمد، مقدمًا الأمل للمرضى في صنعاء تحت إشراف الأستاذ الدكتور محمد هطيف.

مقدمة شاملة: الخطر الخفي في منتصف القدم
تُعد إصابة ليزفرانك (Lisfranc injury) واحدة من أكثر إصابات القدم تعقيدًا ودقة، بل وتُصنف في الأوساط الطبية العالمية كواحدة من أكثر الإصابات عرضة للتشخيص الخاطئ أو الإهمال في أقسام الطوارئ. فهي تصيب منتصف القدم، وهي المنطقة الحيوية والمحورية التي تربط عظام الكاحل بأصابع القدم، وتتحمل كامل وزن الجسم أثناء الوقوف والمشي والركض.
غالبًا ما تكون هذه الإصابات خفية ويصعب تشخيصها من خلال الأشعة السينية التقليدية، ولكن إهمالها أو علاجها بشكل غير صحيح يمكن أن يؤدي إلى عواقب وخيمة طويلة الأمد، بما في ذلك الألم المزمن المنهك، والتهاب المفاصل التنكسي المبكر (الخشونة)، وتفلطح القدم المكتسب، والفقدان الدائم لوظيفة القدم الطبيعية.
في هذا الدليل الطبي الشامل والموسوعي، سنستعرض كل ما يتعلق بإصابة ليزفرانك بتفصيل دقيق، بدءًا من فهم تشريح القدم المعقد والميكانيكا الحيوية، وصولًا إلى أحدث تقنيات التشخيص المتقدمة والعلاج الجراحي الدقيق. يتمحور هذا الدليل حول الخبرة الرائدة والموثوقة للأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والرائد الأول في جراحة العظام والإصابات المعقدة في اليمن، والذي يمتلك خبرة تتجاوز 20 عامًا في التعامل مع أعتى الإصابات الرياضية وحوادث السير.
إن فهم هذه الإصابة أمر بالغ الأهمية لكل من المرضى والأطباء على حد سواء. يتطلب علاجها نهجًا دقيقًا، وتقييماً ميكانيكياً حيوياً، وخطوات جراحية متأنية لضمان استعادة القدم لوظيفتها الطبيعية وتجنب المضاعفات المستقبلية. مع الأستاذ الدكتور محمد هطيف، يمكنك الاطمئنان إلى أنك في أيدٍ أمينة، حيث يجمع بين المعرفة الأكاديمية العميقة، والمهارة الجراحية الفائقة المدعومة بأحدث التقنيات (مثل الجراحة المجهرية ومناظير المفاصل 4K)، لتقديم أفضل رعاية طبية مبنية على الأمانة العلمية الصارمة.
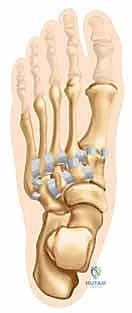
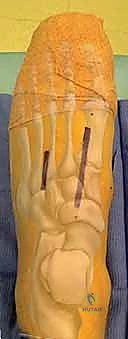
التشريح الميكانيكي الحيوي: فهم مركب ليزفرانك المعقد
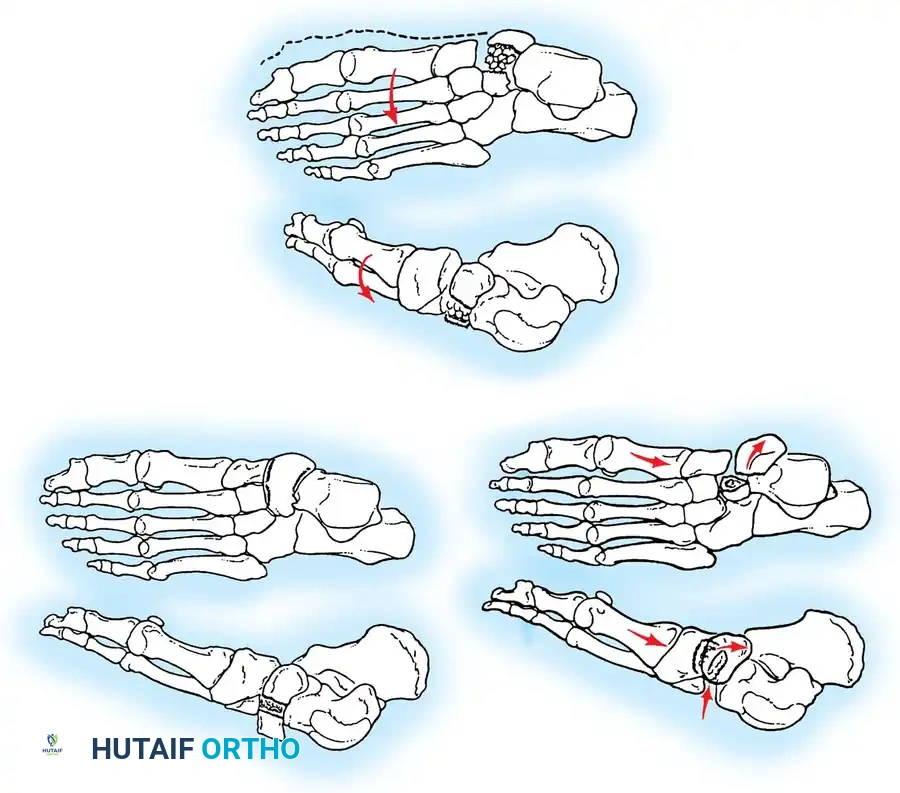
قبل الخوض في تفاصيل العلاج والتدخل الجراحي، من الضروري والمحوري فهم بنية منتصف القدم المعقدة وكيفية حدوث إصابة ليزفرانك. هذه الإصابة لا تقتصر على نوع واحد، بل هي طيف واسع يتراوح من التواء جزئي مستقر في الأربطة، إلى خلع كسري كامل وغير مستقر يهدد حيوية القدم بأكملها.
مركب مفاصل رسغ القدم (TMT)
تُشير إصابة ليزفرانك إلى أي ضرر يصيب العظام أو الأربطة في مركب مفاصل رسغ القدم (Tarsometatarsal Joints) والمفاصل بين العظمات المسمارية (Intercuneiform Joints). سُمي هذا المفصل على اسم الجراح الفرنسي "جاك ليزفرانك دي سان مارتن" الذي خدم في جيش نابليون، والذي لاحظ هذا النمط من الإصابات لدى الفرسان الذين يسقطون من خيولهم بينما تبقى أقدامهم عالقة في الركاب.
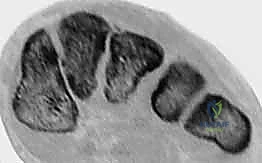
القوس الروماني وحجر الزاوية (The Roman Arch and Keystone)
تتكون المفاصل الرسغية المشطية الثلاثة الإنسية (الداخلية) من العظمات المسمارية الإنسية والمتوسطة والوحشية، التي تتمفصل مع قواعد الأمشاط الأول والثاني والثالث.
في المقطع العرضي، تشكل هذه العظام شكلاً شبه منحرف فريدًا، مكونة ترتيبًا مقعرًا من الناحية الأخمصية (السفلية)، يشبه إلى حد كبير القوس الروماني الكلاسيكي في الهندسة المعمارية. توفر هذه البنية العظمية المتأصلة ثباتًا كبيرًا للقدم وتسمح لها بتحمل أضعاف وزن الجسم.
يُعتبر عظم المشط الثاني هو "حجر الزاوية" (Keystone) المطلق لهذا القوس؛ فهو يقع محشوراً بين العظمات المسمارية الإنسية والوحشية في المستوى المحوري، ويقع في قمة القوس في المستوى الإكليلي. إن ثبات هذا العظم (المشط الثاني) حاسم لمركب منتصف القدم بأكمله. أي إزاحة ولو بمليمترات قليلة في هذا المشط تؤدي إلى انهيار القوس بأكمله.
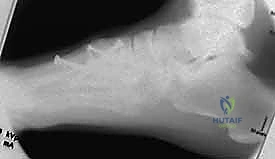
المثبتات الرباطية القوية (Ligamentous Stabilizers)
لا يعتمد ثبات منتصف القدم على العظام فحسب، بل يتم تثبيت مفاصل رسغ القدم بواسطة شبكة معقدة من الأربطة القوية الظهرية (العلوية) والأخمصية (السفلية). في الإصابات الرباطية البحتة، يعتمد الثبات على سلامة الأربطة الرسغية المشطية الأخمصية. إذا تمزقت هذه الهياكل القوية، فإن الإصابة تكون غير مستقرة بطبيعتها وتتطلب تدخلاً جراحياً.
- رباط ليزفرانك (Lisfranc Ligament): هذا هو النجم الرئيسي والمحور الأساسي في هذه الإصابة. هو رباط قوي جداً، يمتد بشكل مائل من الجزء الأخمصي (السفلي) للعظم المسماري الإنسي إلى قاعدة المشط الثاني. تعتبر سلامته عاملًا حاسمًا في تحديد ثبات منتصف القدم. إذا تمزق هذا الرباط، تنفصل قاعدة المشط الثاني عن العظم المسماري، مما يؤدي إلى عدم استقرار القدم بالكامل.
- الأربطة بين الأمشاط (Intermetatarsal Ligaments): توفر الأربطة بين الأمشاط الظهرية والأخمصية مزيدًا من الثبات بين قواعد الأمشاط من الثاني إلى الخامس.
- نقطة الضعف التشريحية: الأهم من ذلك، لا توجد أربطة بين الأمشاط الأول والثاني، وهي نقطة ضعف تشريحية رئيسية تجعل هذه المنطقة عرضة للانفصال والإصابة عند التعرض لضغط شديد.
وظيفة الأعمدة الثلاثة في القدم (The Three Columns)
من الناحية الوظيفية والجراحية، يقسم الأستاذ الدكتور محمد هطيف منتصف القدم إلى ثلاثة أعمدة ميكانيكية حيوية:
- العمود الإنسي (الداخلي): يتمثل في مفصل رسغ القدم الأول والمفاصل الزورقية-المسمارية الإنسية. يتحكم في حركة إصبع القدم الكبير وهو حيوي لعملية الدفع أثناء المشي.
- العمود الأوسط: يتمثل في مفاصل رسغ القدم الثاني والثالث، والمفاصل بين الزورقي والعظمات المسمارية المتوسطة والوحشية. هذا العمود صلب للغاية ومصمم لنقل القوة.
- ملاحظة جراحية هامة: يتمتع العمودان الإنسي والأوسط بحركة محدودة متأصلة ويُعتبران غير أساسيين لوظيفة الحركة المرنة للقدم، مما يجعلهما مناسبين لعملية دمج المفصل (التحام أو Arthrodesis) كخيار علاجي ممتاز إذا لزم الأمر دون التأثير بشكل كبير على مشية المريض.
- العمود الوحشي (الخارجي): يتمثل في مفاصل رسغ القدم الرابع والخامس (المتصلة بمكعب القدم). تتمتع هذه المفاصل بحركة متأصلة أكثر بكثير، وهي ضرورية لتكيف القدم مع الأسطح غير المستوية. لذلك، يتجنب الجراحون الماهرون مثل الدكتور هطيف دمج هذا العمود إلا في الحالات القصوى جداً، ويفضلون التثبيت المرن.
الأسباب والآليات الميكانيكية لحدوث إصابة ليزفرانك
تتنوع أسباب إصابة ليزفرانك بشكل كبير، ويمكن تصنيفها إلى إصابات عالية الطاقة وإصابات منخفضة الطاقة. فهم آلية الإصابة يساعد الدكتور محمد هطيف في تحديد شدة الضرر المتوقع للأنسجة الرخوة والعظام.
1. الإصابات غير المباشرة (منخفضة الطاقة)
وهي الأكثر شيوعاً، وخاصة بين الرياضيين. تحدث نتيجة التواء مفاجئ أو قوة دورانية تُطبق على القدم بينما تكون في وضعية الثني الأخمصي (Plantar flexion) - أي عندما يكون الكعب مرتفعاً عن الأرض والوزن محمل على مقدمة القدم.
* الرياضة: شائعة جداً في كرة القدم، كرة السلة، والجمباز. على سبيل المثال، عندما يتعثر اللاعب وتلتوي قدمه بينما يقع وزن جسمه أو وزن لاعب آخر على كعبه.
* السقوط البسيط: مجرد التعثر أو الانزلاق والسقوط على مستوى الأرض، أو تفويت درجة من السلم، يمكن أن يولد قوة كافية لتمزيق رباط ليزفرانك إذا كانت زاوية السقوط سيئة.
2. الإصابات المباشرة (عالية الطاقة)
تنتج عن قوة سحق مباشرة تقع على ظهر القدم (الجزء العلوي). هذه الإصابات غالباً ما تكون مدمرة وتصاحبها كسور متعددة وأضرار جسيمة للأنسجة الرخوة.
* حوادث السيارات والدراجات النارية: شائعة جداً في اليمن، حيث يؤدي الاصطدام إلى انحشار القدم وضغطها بقوة هائلة.
* سقوط جسم ثقيل: سقوط معدات ثقيلة أو حجارة على ظهر القدم في بيئات العمل أو البناء.
* السقوط من ارتفاع: الهبوط بقوة على القدمين من مسافة عالية يؤدي إلى انهيار قوس القدم تحت تأثير الحمل المحوري الشديد.
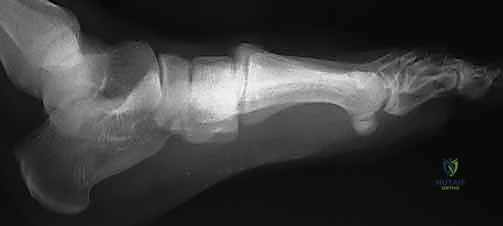
العلامات والأعراض: كيف تعرف أنك مصاب؟
أحد أكبر التحديات في إصابة ليزفرانك هو أن الأعراض الأولية قد تحاكي التواء الكاحل البسيط أو التواء القدم العادي. ومع ذلك، هناك علامات تحذيرية حاسمة يبحث عنها الأستاذ الدكتور محمد هطيف أثناء الفحص السريري في عيادته بصنعاء:
- ألم شديد في منتصف القدم: ألم حاد يتمركز في الجزء العلوي من منتصف القدم، وليس في الكاحل. يزداد الألم بشكل لا يطاق عند محاولة الوقوف أو تحميل الوزن على القدم.
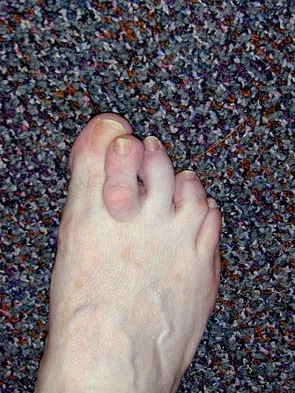
- تورم ملحوظ: تورم سريع في ظهر القدم (الجزء العلوي).
- الكدمات الأخمصية (Plantar Ecchymosis): هذه هي العلامة المميزة (Pathognomonic sign) لإصابة ليزفرانك. ظهور كدمات زرقاء أو أرجوانية في قوس القدم من الأسفل (باطن القدم) هو مؤشر قوي جداً على تمزق الأربطة في منتصف القدم.
- اتساع القدم: قد تبدو القدم المصابة أعرض أو مفلطحة أكثر من القدم السليمة بسبب انفصال العظام.
- ألم عند الجس: ألم شديد عند قيام الطبيب بالضغط على المفاصل بين عظام رسغ القدم والأمشاط.
- اختبار الضغط (Piano Key Test): ألم عند قيام الطبيب بتحريك أصابع القدم (خاصة الإصبعين الأول والثاني) للأعلى والأسفل.
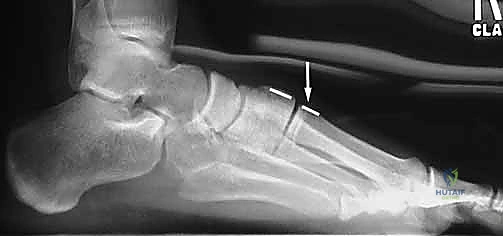
رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يُقدر أن حوالي 20% إلى 30% من إصابات ليزفرانك يتم تفويتها أو تشخيصها بشكل خاطئ في أقسام الطوارئ الأولية كـ "التواء بسيط". هذا هو السبب في أن استشارة خبير متخصص مثل الأستاذ الدكتور محمد هطيف تعتبر خطوة فارقة في إنقاذ القدم.
يعتمد الدكتور هطيف بروتوكولاً تشخيصياً صارماً لضمان عدم تفويت أي تفصيل:
1. الفحص السريري الدقيق
يبدأ التقييم بأخذ التاريخ الطبي المفصل لمعرفة آلية الإصابة بالضبط. يتبع ذلك فحص سريري دقيق للقدم، ومقارنتها بالقدم السليمة، والبحث عن علامات عدم الاستقرار والكدمات الأخمصية.
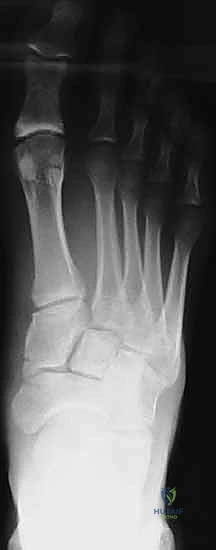
2. التصوير بالأشعة السينية (X-Rays) مع تحميل الوزن
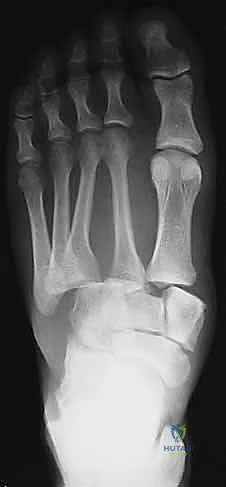
الأشعة السينية العادية قد لا تظهر الإصابة إذا لم تكن العظام مزاحة بشكل كبير. السر يكمن في طلب أشعة سينية أثناء وقوف المريض وتحميل وزنه على القدم المصابة (Weight-bearing X-rays).
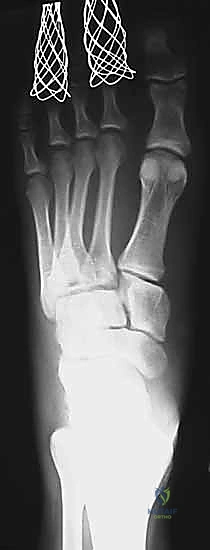
* يبحث الدكتور هطيف عن "علامة الفليك" (Fleck Sign)، وهي قطعة عظمية صغيرة مكسورة ومسحوبة من قاعدة المشط الثاني أو العظم المسماري الإنسي، وهي دليل قاطع على تمزق رباط ليزفرانك.
* كما يتم قياس المسافة بين قاعدة المشط الأول والمشط الثاني. أي اتساع يزيد عن 2 ملم يُعتبر غير طبيعي ويشير إلى عدم الاستقرار.
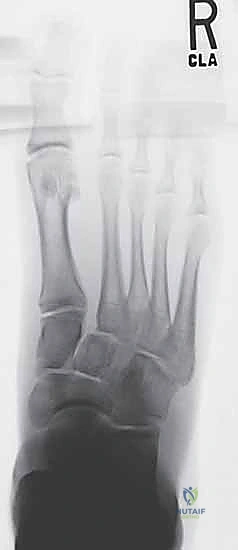
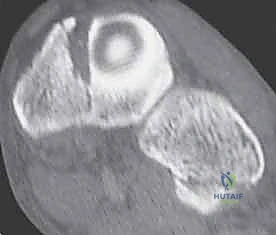
3. التصوير المقطعي المحوسب (CT Scan)
في الحالات المعقدة، أو عند التخطيط للجراحة، يُعد التصوير المقطعي أداة لا غنى عنها. فهو يوفر صوراً ثلاثية الأبعاد تفصيلية للعظام، مما يسمح باكتشاف الكسور الدقيقة جداً (Micro-fractures) وتقييم مدى الإزاحة في المفاصل، وهو أمر حيوي لنجاح أي تدخل جراحي.
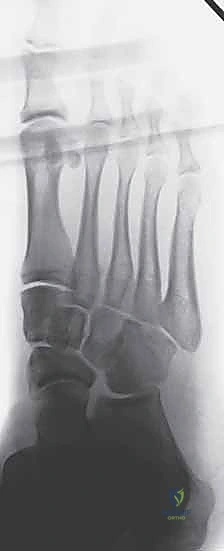
4. التصوير بالرنين المغناطيسي (MRI)
يُستخدم التصوير بالرنين المغناطيسي لتقييم الحالات التي يُشتبه فيها بوجود إصابة رباطية بحتة (تمزق في رباط ليزفرانك دون وجود كسور عظمية). الـ MRI قادر على إظهار الأنسجة الرخوة بوضوح وتأكيد التمزق.
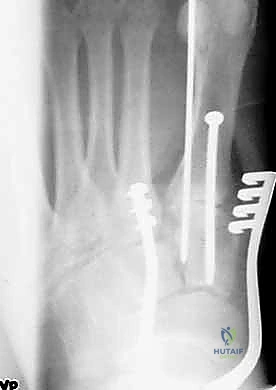
تصنيف إصابات ليزفرانك (Classification)
لفهم مدى خطورة الإصابة وتحديد خطة العلاج، يعتمد الأطباء على تصنيفات طبية، أشهرها تصنيف (Hardcastle and Myerson)، والذي يقسم الإصابات إلى:
- النوع أ (Type A - Total Incongruity): عدم تطابق كلي. يتم إزاحة جميع الأمشاط الخمسة في نفس الاتجاه (عادة نحو الخارج).
- النوع ب (Type B - Partial Incongruity): عدم تطابق جزئي. إما أن يتم إزاحة المشط الأول للداخل بمفرده، أو يتم إزاحة الأمشاط من الثاني للخامس للخارج.
- النوع ج (Type C - Divergent): النمط المتباعد. يتم إزاحة المشط الأول للداخل، بينما يتم إزاحة الأمشاط الأخرى للخارج، مما يؤدي إلى تباعد العظام وتدمير قوس القدم بشكل كامل.
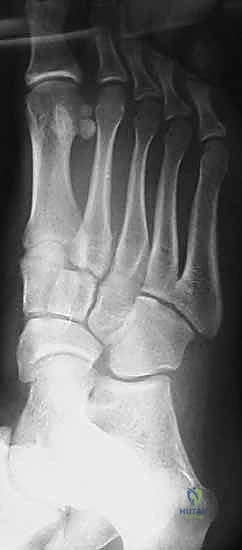
خيارات العلاج: متى نلجأ للعلاج التحفظي ومتى تجب الجراحة؟
الهدف الأساسي من علاج إصابة ليزفرانك هو استعادة التشريح الطبيعي للقدم (Alignment) وتوفير الاستقرار التام للمفاصل لضمان التئام الأربطة والعظام في مكانها الصحيح، مما يمنع حدوث التهاب المفاصل التنكسي لاحقاً.
يتم تحديد خطة العلاج من قبل الأستاذ الدكتور محمد هطيف بناءً على درجة الإصابة، مقدار الإزاحة، ومستوى نشاط المريض.
أولاً: العلاج التحفظي (غير الجراحي)
يقتصر هذا الخيار حصرياً على الإصابات الطفيفة جداً، حيث تكون الأربطة ممتدة ولكن غير ممزقة بالكامل (التواء من الدرجة الأولى)، وحيث تثبت الأشعة السينية (أثناء تحميل الوزن) عدم وجود أي إزاحة أو تباعد بين العظام (أقل من 2 ملم).
- البروتوكول: يتضمن وضع القدم في جبيرة أو حذاء طبي صلب (CAM Boot) لمدة 6 أسابيع تقريباً.
- الشرط الأساسي: يُمنع المريض تماماً من تحميل أي وزن على القدم المصابة (Non-weight bearing) طوال هذه الفترة باستخدام العكازات.
- المتابعة: تتطلب هذه الطريقة متابعة حثيثة وأشعة سينية متكررة كل أسبوعين للتأكد من عدم حدوث أي إزاحة متأخرة للعظام بعد زوال التورم.
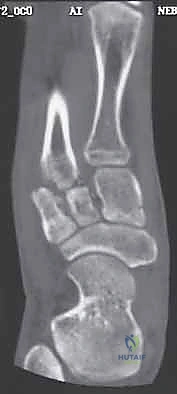
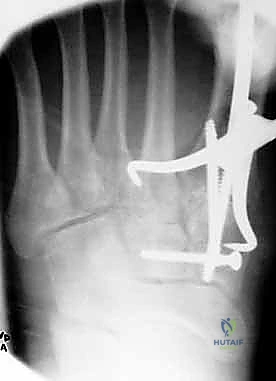
ثانياً: التدخل الجراحي (المعيار الذهبي لمعظم الحالات)
إذا كان هناك أي دليل على عدم الاستقرار، أو تمزق كامل للأربطة، أو كسور مع إزاحة (تباعد العظام بأكثر من 2 ملم)، فإن الجراحة تصبح ضرورة حتمية لإنقاذ القدم. ترك هذه الحالات دون جراحة سيؤدي حتماً إلى قدم مفلطحة، ألم مزمن، وعجز عن المشي الطبيعي.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي في إصابات ليزفرانك
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (بإشراف د. محمد هطيف) |
|---|---|---|
| دواعي الاستعمال | إصابات مستقرة تماماً، إزاحة أقل من 2 ملم، لا يوجد تمزق كامل. | تمزق أربطة، كسور نازحة، إزاحة أكبر من 2 ملم، عدم استقرار. |
| المدة في الجبيرة/الحذاء | 6 - 8 أسابيع (بدون تحميل وزن). | 6 - 8 أسابيع (بدون تحميل وزن)، ثم تدرج في التحميل. |
| الهدف الرئيسي | التئام الأربطة في مكانها بشكل طبيعي. | إعادة العظام لمكانها التشريحي الدقيق وتثبيتها ميكانيكياً. |
| خطر التهاب المفاصل | منخفض (إذا تم اختياره للحالات الصحيحة). | منخفض إلى متوسط (يعتمد على دقة التثبيت وشدة الإصابة الأصلية). |
| التدخل المطلوب | جبيرة، عكازات، متابعة بالأشعة. | عملية جراحية، مسامير/شرائح، علاج طبيعي مكثف. |
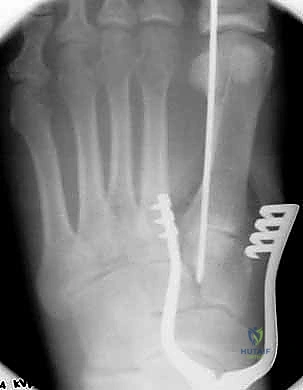
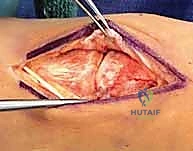
الخطوات الجراحية الدقيقة مع الأستاذ الدكتور محمد هطيف
تُعد جراحة ليزفرانك واحدة من أكثر الجراحات الدقيقة في مجال جراحة العظام، وتتطلب جراحاً متمرساً يمتلك فهماً عميقاً للتشريح ثلاثي الأبعاد للقدم. الأستاذ الدكتور محمد هطيف يوظف خبرته الطويلة وأحدث التقنيات لضمان أعلى معدلات النجاح.
هناك تقنيتان جراحيتان رئيسيتان يعتمدهما الدكتور هطيف بناءً على حالة المريض:
1. الرد المفتوح والتثبيت الداخلي (ORIF - Open Reduction and Internal Fixation)
هذا هو الإجراء الكلاسيكي والأكثر شيوعاً. يهدف إلى إعادة العظام إلى مكانها الطبيعي (الرد) وتثبيتها باستخدام معدات طبية (مسامير، شرائح، أو أسلاك) حتى تلتئم الأربطة والعظام.
خطوات العملية:
1. التخدير: يتم إجراء الجراحة تحت التخدير الموضعي (النصفي) أو العام.
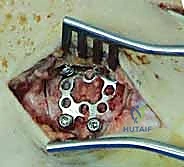
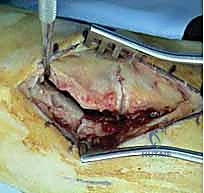
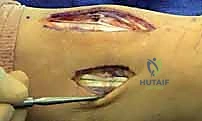
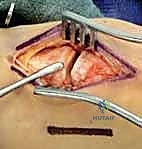
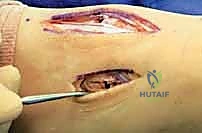
2. الشق الجراحي: يقوم الدكتور هطيف بعمل شق جراحي دقيق (أو شقين) على ظهر القدم للوصول إلى المفاصل المصابة، مع الحرص الشديد على حماية الأعصاب والأوعية الدموية الدقيقة في تلك المنطقة باستخدام مبادئ الجراحة المجهرية.
3. التنظيف والرد: يتم تنظيف المفاصل من أي شظايا عظمية أو أنسجة محشورة تمنع عودة العظام لمكانها. ثم يتم إعادة العظام بحذر شديد إلى محاذاتها التشريحية الدقيقة (القوس الروماني).
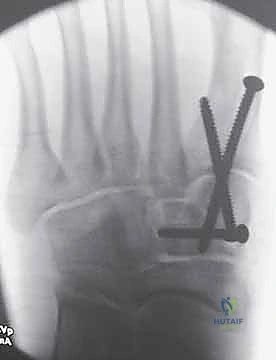
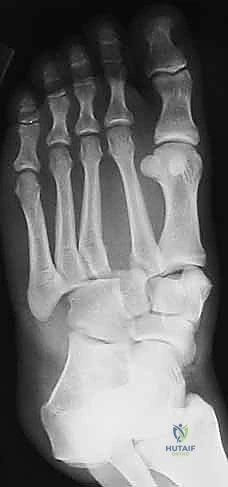
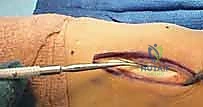
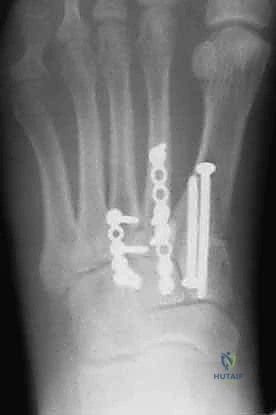
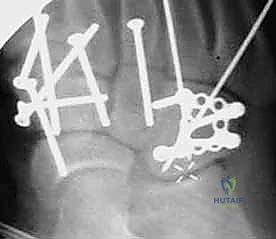
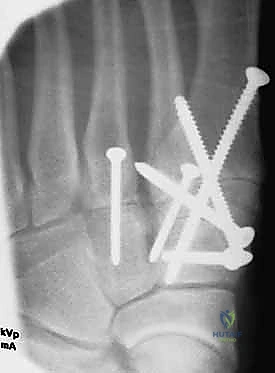
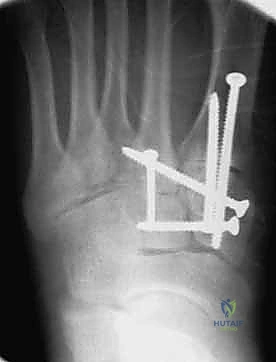
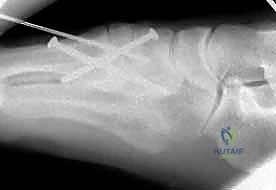
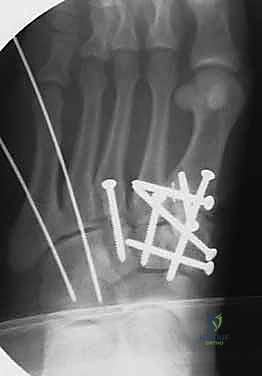
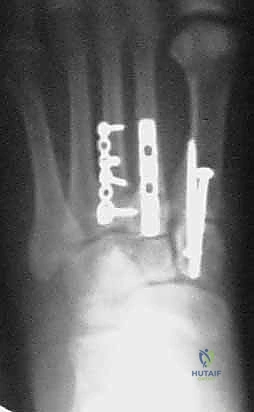
4. التثبيت (Fixation): يتم تثبيت العظام باستخدام مسامير معدنية خاصة (Solid or Cannulated Screws) تعبر المفاصل لتثبيتها بإحكام. في بعض الحالات، يتم استخدام شرائح معدنية صغيرة للحفاظ على الاستقرار.
5. مسمار ليزفرانك: الخطوة الأهم هي وضع "مسمار ليزفرانك" (Lisfranc Screw) الذي يمر من العظم المسماري الإنسي إلى قاعدة المشط الثاني، لتعويض وظيفة الرباط الممزق.
6. الإغلاق: يتم إغلاق الشقوق الجراحية بعناية تجميلية ووضع القدم في جبيرة لحمايتها.
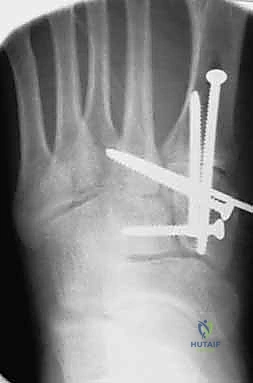

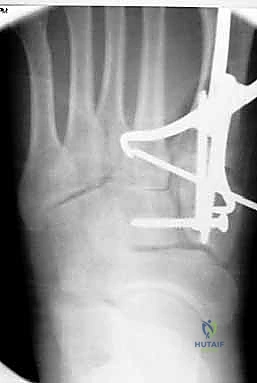
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك