الدليل الشامل لعلاج عدم التئام العظمة الزورقية وعملية الترقيع العظمي
الخلاصة الطبية
عدم التئام العظمة الزورقية حالة تحدث عندما يفشل كسر الرسغ في الشفاء بسبب ضعف التروية الدموية. يتم العلاج جراحيا عبر عملية الترقيع العظمي باستخدام رقعة من الحوض وتثبيتها بمسامير دقيقة لتصحيح التشوه ومنع خشونة المفصل واستعادة وظيفة اليد بالكامل.
الخلاصة الطبية السريعة: عدم التئام العظمة الزورقية حالة تحدث عندما يفشل كسر الرسغ في الشفاء بسبب ضعف التروية الدموية. يتم العلاج جراحيا عبر عملية الترقيع العظمي باستخدام رقعة من الحوض وتثبيتها بمسامير دقيقة لتصحيح التشوه ومنع خشونة المفصل واستعادة وظيفة اليد بالكامل.
مقدمة عن العظمة الزورقية في الرسغ
تعتبر كسور العظمة الزورقية من أكثر كسور عظام الرسغ شيوعا، وغالبا ما تحدث نتيجة السقوط على يد ممدودة. ورغم أن العديد من هذه الكسور يلتئم بشكل طبيعي مع التثبيت المناسب، إلا أن نسبة كبيرة منها تواجه صعوبات بالغة في الالتئام، مما يؤدي إلى حالة طبية معقدة تُعرف باسم "عدم التئام العظمة الزورقية".
عندما يفشل الكسر في الشفاء، تتأثر ميكانيكا وحركة مفصل الرسغ بأكمله بشكل جذري. لا يقتصر الأمر على استمرار الألم وضعف قبضة اليد، بل يمتد ليشمل تغيرات هيكلية تؤدي بمرور الوقت إلى تدمير الغضاريف والإصابة بخشونة مبكرة وشديدة في مفصل الرسغ. يهدف هذا الدليل الطبي الشامل إلى تقديم رؤية مفصلة ودقيقة للمرضى حول طبيعة هذه المشكلة، وكيفية تشخيصها، والحل الجراحي الأمثل المتمثل في عملية ترقيع العظمة الزورقية باستخدام تقنية "فيرنانديز" المتقدمة.
التشريح وأهمية العظمة الزورقية
لفهم سبب صعوبة التئام هذه العظمة تحديدا، يجب أن ننظر إلى موقعها التشريحي الفريد وطبيعة التروية الدموية الخاصة بها. تعمل العظمة الزورقية كجسر أو دعامة أساسية تربط بين الصفين القريب والبعيد من عظام الرسغ، مما يمنح المفصل استقراره وقدرته على الحركة في اتجاهات متعددة.
تكمن المشكلة الكبرى في التروية الدموية للعظمة الزورقية. على عكس معظم عظام الجسم التي تتلقى الدم من عدة اتجاهات، تتلقى العظمة الزورقية إمدادها الدموي بشكل "تراجعي". هذا يعني أن الأوعية الدموية تدخل العظمة من طرفها البعيد ثم تتجه عائدة لتغذي الطرف القريب. عندما يحدث كسر في منتصف العظمة، ينقطع هذا الشريان الدقيق، مما يحرم الجزء القريب من العظمة من الدم والأكسجين. هذا النقص في التروية الدموية يضع المريض أمام خطرين رئيسيين وهما تأخر الالتئام أو عدم الالتئام، وموت الأنسجة العظمية بسبب نقص التروية.
أسباب عدم التئام العظمة الزورقية
تتعدد العوامل التي قد تؤدي إلى فشل التئام كسر العظمة الزورقية، وتتداخل هذه العوامل لتجعل من هذه الحالة تحديا طبيا يتطلب تدخلا جراحيا دقيقا. من أبرز هذه الأسباب ما يلي.
أولا تأخر التشخيص، حيث يعتقد الكثير من المرضى أن الإصابة مجرد التواء بسيط في الرسغ ولا يسعون للحصول على رعاية طبية فورية، مما يؤدي إلى حركة الكسر المستمرة ومنع تكون النسيج العظمي الجديد. ثانيا طبيعة التروية الدموية الضعيفة التي ذكرناها سابقا. ثالثا عدم استقرار الكسر، فإذا كان الكسر متحركا أو متباعدا ولم يتم تثبيته بجبس أو عملية جراحية في الوقت المناسب، فلن يلتحم. رابعا التدخين، حيث أثبتت الدراسات الطبية بشكل قاطع أن النيكوتين يضيق الأوعية الدموية الدقيقة ويقلل من تدفق الدم، مما يضاعف من خطر عدم الالتئام.
الأعراض والمضاعفات المحتملة
في حالة عدم التئام الكسر، تنشأ ديناميكية حركية غير طبيعية في الرسغ. يميل الجزء البعيد من العظمة الزورقية إلى الانثناء للأمام، بينما يميل الجزء القريب للخلف. هذا الدوران المتباعد ينتج عنه تشوه كلاسيكي يُعرف باسم "تشوه السنام"، ويؤدي إلى عدم استقرار في باقي عظام الرسغ.
إذا تُركت هذه الحالة دون علاج، فإنها تتطور حتما إلى مرحلة متقدمة تُعرف باسم "الانهيار المتقدم لعدم التئام الزورقية". وتتميز هذه المرحلة بالأعراض التالية.
- ألم مزمن وعميق في منطقة الرسغ يزداد مع المجهود أو حمل الأشياء الثقيلة.
- انخفاض ملحوظ في قوة قبضة اليد مقارنة باليد السليمة.
- تيبس في مفصل الرسغ وفقدان القدرة على ثني أو مد اليد بشكل كامل.
- تورم متكرر في قاعدة الإبهام.
- تطور خشونة المفاصل بشكل تدريجي ومؤلم لا يمكن عكسه إذا وصل لمراحل متأخرة.
الهدف الأساسي من التدخل الجراحي لا يقتصر فقط على جعل العظمة تلتئم، بل الأهم هو استعادة الشكل الهندسي الطبيعي للعظمة، وتصحيح تشوه السنام، واستعادة الطول الأصلي للعظمة لمنع حدوث الخشونة المستقبلية.
التشخيص والتحضير قبل الجراحة
التخطيط الدقيق قبل الجراحة هو حجر الزاوية لنجاح عملية ترقيع العظمة الزورقية. يقوم الجراح المتخصص بإجراء تقييم شامل لتحديد حجم العظم المفقود، وأبعاد الرقعة العظمية المطلوبة، ودرجة التشوه الزاوي الذي يجب تصحيحه.
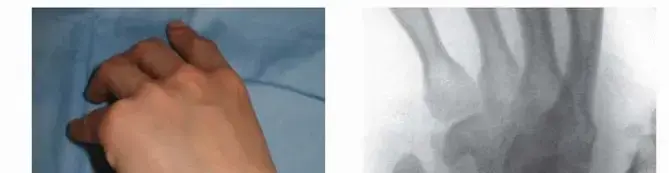
يعتمد التشخيص على الفحص السريري الدقيق بالإضافة إلى مجموعة من الصور الإشعاعية المتقدمة. يطلب الطبيب صورا بالأشعة السينية العادية في وضعيات متعددة، ولكن الأهم هو إجراء تصوير مقطعي محوري عالي الدقة. يساعد التصوير المقطعي في تقييم مدى فقدان العظام، ووجود تكيسات عظمية، وتحديد ما إذا كان الجزء القريب من العظمة لا يزال حيا أم أنه تعرض لموت الأنسجة.
تعتمد تقنية "فيرنانديز" المتقدمة على استخدام الرسغ السليم في اليد الأخرى كقالب مرجعي دقيق.

يقوم الجراح برسم مخطط للعظمة الزورقية السليمة وقياس زواياها وطولها الطبيعي. ثم يتم وضع هذا المخطط فوق صورة الرسغ المصاب لحساب درجة التشوه بدقة وتحديد حجم وشكل الرقعة العظمية المطلوبة لملء الفراغ وإعادة العظمة إلى شكلها التشريحي الأصلي.
خطوات عملية ترقيع العظمة الزورقية
تعتبر هذه الجراحة من العمليات الدقيقة في جراحة العظام واليد، وتتطلب مهارة عالية وخبرة في التعامل مع الأنسجة الدقيقة. يتم إجراء العملية عادة باستخدام المدخل الجراحي الأمامي أو الراحي، وهو المدخل المثالي للوصول إلى العظمة الزورقية وتصحيح التشوه.
التخدير والتحضير
تبدأ العملية بتجهيز المريض في غرفة العمليات. يمكن إجراء الجراحة تحت التخدير العام أو التخدير الموضعي للذراع بأكملها. يتم وضع المريض على ظهره مع تمديد الذراع المصابة على طاولة جراحية شفافة للأشعة. يتم استخدام جهاز الأشعة السينية المتحرك داخل غرفة العمليات لضمان المراقبة المستمرة لموقع العظام أثناء الجراحة. كما يتم استخدام عاصبة هوائية حول الذراع لمنع تدفق الدم مؤقتا وتوفير رؤية واضحة للجراح.
الشق الجراحي والوصول للعظمة
يقوم الجراح بعمل شق طولي أو منحني قليلا على الجزء الأمامي من الرسغ، بالقرب من قاعدة الإبهام. يتم إبعاد الأوتار والأعصاب والأوعية الدموية بحذر شديد، وخاصة الشريان الكعبري والعصب المتوسط، للوصول إلى كبسولة مفصل الرسغ. يتم فتح الكبسولة لكشف موقع الكسر غير الملتئم.
تنظيف موقع الكسر
عند الوصول إلى موقع عدم الالتئام، يجد الجراح عادة أن الفراغ بين جزئي العظمة ممتلئ بنسيج ليفي صلب وعظام متصلبة ميتة.
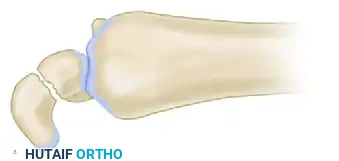
يتم استخدام منشار جراحي دقيق جدا لإزالة هذا النسيج الليفي وقطع الأطراف المتصلبة للعظمة حتى يتم الوصول إلى عظام صحية ونازفة. إذا كان الجزء القريب من العظمة يعاني من تصلب شديد، يقوم الجراح بعمل ثقوب دقيقة جدا باستخدام أسلاك معدنية رفيعة لتحفيز تدفق الدم ونمو الأوعية الدموية الجديدة، وهو ما يُعرف طبيا باسم علامة البابريكا.
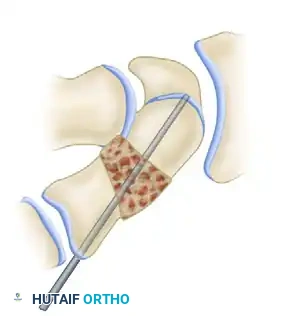
تصحيح تشوه الرسغ
هذه هي الخطوة الميكانيكية الأكثر أهمية في العملية. يجب تصحيح انثناء العظمة الزورقية ودوران عظام الرسغ الأخرى في نفس الوقت.

يستخدم الجراح أدوات شد دقيقة لفتح الفراغ بين جزئي العظمة الزورقية، مما يعيد العظمة إلى طولها الطبيعي ويفتح الفجوة الأمامية. في الوقت نفسه، يتم تصحيح وضعية العظام المجاورة لضمان استعادة التوازن الكامل للرسغ.
للحفاظ على هذا الوضع المصحح أثناء تجهيز الرقعة العظمية، قد يقوم الجراح بتثبيت عظام الرسغ مؤقتا باستخدام سلك معدني دقيق يمر عبر العظام.
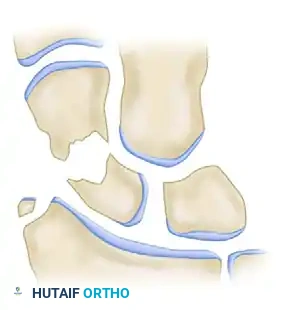
أخذ الرقعة العظمية وتشكيلها
لجسر الفجوة الناتجة عن تنظيف الكسر وتصحيح التشوه، يحتاج المريض إلى رقعة عظمية قوية. يعتبر عظم الحوض هو المصدر الذهبي والأفضل لأخذ هذه الرقعة، حيث يحتوي على قشرة خارجية صلبة توفر الدعم الميكانيكي، ولب داخلي إسفنجي غني بالخلايا الجذعية التي تسرع من عملية الشفاء.
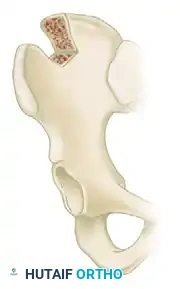
يتم عمل شق صغير في منطقة الحوض لأخذ كتلة عظمية صغيرة. بعد ذلك، يقوم الجراح بنحت وتشكيل هذه الرقعة بدقة متناهية لتتطابق تماما مع الفجوة الموجودة في العظمة الزورقية. يتم تشكيل الرقعة على هيئة شبه منحرف لضمان تصحيح الانحناء الأمامي للعظمة.
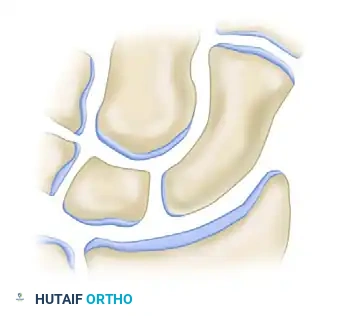
زراعة الرقعة العظمية
يتم إدخال الرقعة العظمية المشكلة بعناية في الفجوة المفتوحة بين جزئي العظمة الزورقية. يتم توجيه الجزء الصلب من الرقعة ليكون في الواجهة الأمامية ليعمل كدعامة تمنع عودة التشوه، بينما يتلامس الجزء الإسفنجي مع العظام الأصلية لتحفيز الالتئام السريع.
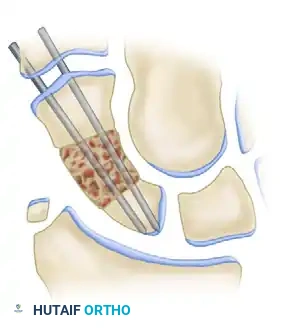
عند تحرير أدوات الشد، تقوم الأربطة الطبيعية للرسغ بالضغط على أجزاء العظمة، مما يثبت الرقعة بقوة في مكانها. يتم تسوية أي حواف بارزة لضمان عدم احتكاكها بالأنسجة المحيطة أثناء حركة الرسغ.
التثبيت الداخلي للكسر
لضمان التئام العظام بشكل صحيح، يجب تثبيت الرقعة والكسر تثبيتا داخليا صلبا. يمكن تحقيق ذلك باستخدام طريقتين رئيسيتين.
الطريقة الأولى هي التثبيت باستخدام أسلاك كيرشنر المعدنية، وهي الطريقة الكلاسيكية. يتم إدخال سلكين أو ثلاثة أسلاك دقيقة عبر العظمة لتثبيت الأجزاء ببعضها البعض.
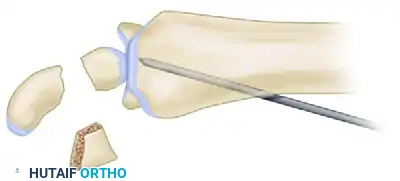
الطريقة الثانية والأكثر حداثة هي استخدام مسمار ضغط بدون رأس. يتم أولا إدخال سلك توجيهي دقيق لتحديد المسار الصحيح للمسمار.
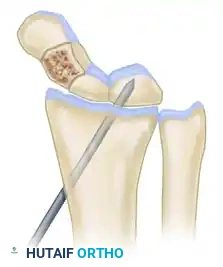
بعد التأكد من المسار عبر جهاز الأشعة، يتم إدخال المسمار المجوف فوق سلك التوجيه ليمر عبر الجزء البعيد، ثم الرقعة، وصولا إلى الجزء القريب من العظمة، مما يولد ضغطا قويا يساعد على الالتئام.
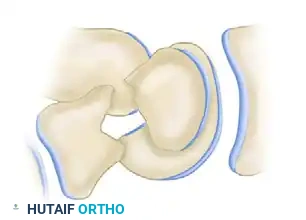
يتم غرس المسمار بالكامل داخل العظمة بحيث لا يبرز أي جزء منه ليحتك بمفصل الرسغ.

إغلاق الجرح
بعد التأكد من الوضع المثالي للعظام والمثبتات عبر الأشعة، يتم غسل الجرح جيدا بمحاليل معقمة. يقوم الجراح بخياطة كبسولة المفصل بعناية فائقة لاستعادة استقرار الرسغ، ثم يتم إغلاق طبقات الجلد ووضع ضمادات معقمة وجبيرة أولية.
التعافي بعد الجراحة وإعادة التأهيل
يتطلب التعافي من عملية ترقيع العظمة الزورقية صبرا والتزاما صارما بتعليمات الطبيب. يجب الموازنة بدقة بين الحاجة إلى تثبيت الرسغ للسماح للعظام بالالتئام، وبين الحاجة إلى بدء الحركة في الوقت المناسب لمنع تيبس المفصل. ينقسم برنامج التعافي إلى عدة مراحل أساسية.
المرحلة الأولى بعد الجراحة مباشرة
تمتد هذه المرحلة لأول أسبوعين بعد الجراحة. يخرج المريض من غرفة العمليات بجبيرة جبسية ضخمة تشمل الإبهام. يتم توجيه المريض بإبقاء يده مرفوعة فوق مستوى القلب لتقليل التورم، ويُنصح بتحريك أصابع اليد الحرة باستمرار لتنشيط الدورة الدموية. بعد أسبوعين، يتم فحص الجرح وإزالة الغرز الجراحية.
المرحلة الثانية فترة الجبس
تستمر هذه المرحلة من الأسبوع الثاني وحتى الأسبوع الثامن. يتم وضع ذراع المريض في جبس طبي صلب يشمل الرسغ والإبهام لمنع أي حركة قد تؤثر على الرقعة العظمية. يجب الحفاظ على الجبس جافا ونظيفا، ويُسمح للمريض بممارسة حركات خفيفة للكتف والمرفق لمنع تيبسهما.
المرحلة الثالثة الجبيرة المتحركة
تبدأ من الأسبوع الثامن وحتى الأسبوع العاشر. يتم إزالة الجبس الصلب واستبداله بجبيرة بلاستيكية مخصصة يمكن إزالتها. يُسمح للمريض بفك الجبيرة لعمل تمارين حركية خفيفة للرسغ والإبهام دون استخدام أي أوزان أو مقاومة، وذلك لعدة مرات في اليوم. يُمنع منعا باتا حمل الأشياء الثقيلة أو الشد العنيف في هذه المرحلة.
المرحلة الرابعة إزالة المثبتات والعلاج الطبيعي
بعد مرور حوالي عشرة أسابيع، يتم إجراء تصوير مقطعي جديد للتأكد من التئام العظام بشكل كامل واندماج الرقعة العظمية. إذا أظهرت الأشعة التئاما ناجحا، يتم الاستغناء عن الجبيرة تدريجيا. إذا تم استخدام أسلاك معدنية للتثبيت، يتم إزالتها في العيادة بتخدير موضعي بسيط. أما المسامير الداخلية فتُترك عادة مدى الحياة ما لم تسبب إزعاجا للمريض. يبدأ المريض بعد ذلك جلسات علاج طبيعي مكثفة لاستعادة المدى الحركي الكامل وقوة القبضة الطبيعية.
المخاطر والمضاعفات المحتملة
كأي تدخل جراحي معقد، تحمل عملية ترقيع العظمة الزورقية بعض المخاطر التي يجب أن يكون المريض على دراية بها، رغم أن نسب حدوثها منخفضة مع الجراحين المتمرسين. من أهم هذه المضاعفات استمرار عدم الالتئام، والذي قد يحدث إذا كانت التروية الدموية ضعيفة جدا أو إذا لم يلتزم المريض بالجبس أو كان مدخنا.
كذلك قد يحدث نخر انعدام الدم، وهو موت الجزء القريب من العظمة بسبب فشل وصول الدم إليه، وفي هذه الحالة قد يتطلب الأمر جراحة أكثر تعقيدا لنقل رقعة عظمية دموية. تشمل المخاطر الأخرى بروز المسامير أو الأسلاك واحتكاكها بالغضاريف مما يسبب ألما، أو حدوث تيبس في مفصل الرسغ نتيجة طول فترة التثبيت، وهو ما يمكن التغلب عليه بالعلاج الطبيعي المكثف.
الأسئلة الشائعة حول العظمة الزورقية
نسبة نجاح عملية ترقيع العظمة الزورقية
تعتبر نسبة نجاح هذه العملية مرتفعة جدا وتتجاوز 85% إلى 90% في الحالات التي يتم تشخيصها وعلاجها في الوقت المناسب وبواسطة جراح يد متخصص. تعتمد النسبة بشكل كبير على حيوية العظام ومدى التزام المريض بتعليمات ما بعد الجراحة.
مدة الشفاء الكامل بعد الجراحة
يستغرق الالتئام العظمي الأولي من 8 إلى 12 أسبوعا. ومع ذلك، فإن العودة الكاملة للأنشطة الطبيعية واستعادة القوة القصوى لليد قد تستغرق من 4 إلى 6 أشهر، وتتطلب التزاما بجلسات العلاج الطبيعي.
تأثير التدخين على التئام العظام
يعتبر التدخين العدو الأول لالتئام العظام. النيكوتين يقلل من تدفق الدم إلى العظمة الزورقية التي تعاني أصلا من ضعف التروية، مما يضاعف من احتمالية فشل العملية. يشدد الأطباء على ضرورة التوقف عن التدخين تماما قبل وبعد الجراحة بأسابيع.
الشعور بالألم في منطقة الحوض بعد أخذ الرقعة
من الطبيعي الشعور بألم في منطقة الحوض التي تم أخذ الرقعة العظمية منها. غالبا ما يكون هذا الألم مزعجا في الأيام الأولى ويزول تدريجيا خلال أسابيع قليلة. يتم وصف مسكنات الألم للسيطرة عليه خلال فترة التعافي.
الحاجة إلى إزالة المسامير مستقبلا
إذا تم استخدام مسمار ضغط داخلي، فإنه يُدفن بالكامل داخل العظمة ولا يتم إزالته عادة إلا إذا تسبب في ألم أو احتكاك بالمفصل. أما إذا تم استخدام أسلاك معدنية، فيتم إزالتها روتينيا بعد التأكد من التئام الكسر في العيادة.
العلاج الطبيعي وأهميته بعد فك الجبس
العلاج الطبيعي ليس خيارا بل ضرورة حتمية. بعد أسابيع من التثبيت، يصبح الرسغ متيبسا وضعيفا. يساعد أخصائي العلاج الطبيعي في تفكيك الالتصاقات، واستعادة مرونة المفصل، وتقوية العضلات تدريجيا لتجنب الإصابات المستقبلية.
إمكانية ممارسة الرياضة بعد التعافي
يمكن العودة لممارسة الرياضة بعد التأكد التام من التئام العظام واستعادة قوة اليد، وهو ما يحدده الطبيب المعالج. قد يُنصح بارتداء دعامة واقية للرسغ عند ممارسة الرياضات التي تتطلب احتكاكا جسديا أو تحميل أوزان ثقيلة في الأشهر الأولى.
البدائل المتاحة في حال فشل الجراحة
في الحالات النادرة التي تفشل فيها عملية الترقيع العظمي التقليدية، قد يلجأ الجراح إلى تقنيات أكثر تعقيدا مثل زراعة رقعة عظمية دموية (تحتوي على شريان خاص بها لتغذية العظمة)، أو إجراء عمليات لدمج بعض عظام الرسغ لتخفيف الألم إذا حدثت خشونة متقدمة.
الفرق بين التثبيت بالأسلاك والمسامير
الأسلاك المعدنية هي الطريقة التقليدية وتوفر تثبيتا جيدا ولكنها تتطلب إزالة لاحقا. أما المسامير الحديثة (بدون رأس) فتوفر ضغطا أقوى بين أجزاء العظمة وتُدفن بداخلها ولا تتطلب إزالة، مما يجعلها الخيار المفضل في معظم المراكز الطبية المتقدمة حاليا.
علامات الخطر التي تستدعي زيارة الطبيب
يجب مراجعة الطبيب فورا إذا لاحظ المريض ألما شديدا ومفاجئا لا يستجيب للمسكنات، أو تورما غير طبيعي في اليد مع تغير في لون الأصابع، أو ارتفاعا في درجة حرارة الجسم، أو خروج إفرازات غريبة من الجرح، أو إذا انكسر الجبس أو أصبح رخوا.