كسر عظم العضد فوق اللقمة عند الأطفال الأسباب الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم العضد فوق اللقمة عند الأطفال هو إصابة شائعة وخطيرة تتطلب تدخلاً جراحياً دقيقاً. يتضمن العلاج عادةً الرد المغلق والتثبيت بالأسلاك (CRPP) لاستعادة الوضع التشريحي وتجنب المضاعفات، مع التركيز على حماية الأعصاب والأوعية الدموية لضمان التعافي الكامل.
الخلاصة الطبية السريعة: كسر عظم العضد فوق اللقمة عند الأطفال هو إصابة شائعة وخطيرة تتطلب تدخلاً جراحياً دقيقاً. يتضمن العلاج عادةً الرد المغلق والتثبيت بالأسلاك (CRPP) لاستعادة الوضع التشريحي وتجنب المضاعفات، مع التركيز على حماية الأعصاب والأوعية الدموية لضمان التعافي الكامل.
مقدمة
يُعد كسر عظم العضد فوق اللقمة عند الأطفال (Supracondylar Humerus Fracture) من أكثر كسور المرفق شيوعًا وخطورة في مرحلة الطفولة. هذه الإصابة، التي تحدث غالبًا نتيجة السقوط على يد ممدودة، يمكن أن تكون بسيطة أو معقدة، وتتطلب فهمًا دقيقًا وتشخيصًا سريعًا وعلاجًا متخصصًا لضمان أفضل النتائج وتجنب المضاعفات طويلة الأمد. في هذا الدليل الشامل، سنستعرض كل ما تحتاج لمعرفته حول هذا النوع من الكسور، بدءًا من التشريح والأسباب، وصولًا إلى الأعراض، طرق التشخيص، خيارات العلاج المتاحة، ومسار التعافي.
يؤكد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، على أن التعامل مع كسور عظم العضد فوق اللقمة يتطلب خبرة عالية ودقة متناهية، خاصةً وأنها قد تؤثر على الأوعية الدموية والأعصاب المحيطة بالمرفق. في عيادته بصنعاء، يتم تقديم رعاية شاملة ومتخصصة للأطفال المصابين بهذه الكسور، مع التركيز على استعادة الوظيفة الكاملة للمرفق وضمان نمو صحي للذراع.
التشريح ووظيفة المرفق
لفهم كسر عظم العضد فوق اللقمة، من المهم أن نتعرف على التشريح الأساسي للمرفق وكيف يعمل. المرفق هو مفصل معقد يربط بين ثلاثة عظام رئيسية:
- عظم العضد (Humerus): وهو العظم الطويل في الذراع العلوي.
- عظم الزند (Ulna): وهو أحد العظمين في الساعد، ويقع على الجانب الداخلي (جهة الخنصر).
- عظم الكعبرة (Radius): وهو العظم الآخر في الساعد، ويقع على الجانب الخارجي (جهة الإبهام).
منطقة فوق اللقمة
تُشير منطقة "فوق اللقمة" إلى الجزء السفلي من عظم العضد، justo فوق المفصل الفعلي للمرفق. هذه المنطقة هي نقطة ضعف طبيعية في عظم العضد لدى الأطفال، حيث تكون أقل كثافة وأكثر عرضة للكسر. الكسر في هذه المنطقة يعني أن الجزء السفلي من عظم العضد (الذي يشكل جزءًا من مفصل المرفق) ينفصل عن الجزء العلوي.
الأوعية الدموية والأعصاب المحيطة
تكمن خطورة كسور فوق اللقمة في قربها الشديد من مجموعة حيوية من الأوعية الدموية والأعصاب التي تمر عبر المرفق لتغذية وتحريك اليد والساعد. تشمل هذه:
- الشريان العضدي (Brachial Artery): وهو الشريان الرئيسي الذي يزود الساعد واليد بالدم.
- العصب المتوسط (Median Nerve): يتحكم في حركة بعض عضلات الساعد واليد والإحساس في أجزاء من اليد.
- العصب الزندي (Ulnar Nerve): يتحكم في حركة وإحساس أجزاء أخرى من اليد والأصابع.
- العصب الكعبري (Radial Nerve): يتحكم في حركة عضلات الساعد المسؤولة عن بسط المعصم والأصابع.
أي كسر في هذه المنطقة، خاصة إذا كان مصحوبًا بإزاحة كبيرة، يمكن أن يضغط على هذه الهياكل الحيوية أو يتلفها، مما يؤدي إلى مضاعفات خطيرة إذا لم يتم التعامل معه بسرعة ودقة. هذا ما يجعل التشخيص والعلاج الفوري أمرًا بالغ الأهمية، وهو ما يركز عليه الأستاذ الدكتور محمد هطيف في كل حالة.
الأسباب وعوامل الخطر
تُعد كسور عظم العضد فوق اللقمة من الإصابات الشائعة لدى الأطفال، خاصةً في الفئة العمرية من 5 إلى 8 سنوات. السبب الرئيسي لهذه الكسور هو السقوط، ولكن هناك آليات محددة تزيد من احتمالية حدوثها.
آلية الإصابة الشائعة
الآلية الأكثر شيوعًا هي:
- السقوط على يد ممدودة مع المرفق في حالة فرط بسط (Hyperextension): عندما يسقط الطفل ويحاول حماية نفسه بمد يده إلى الأمام، يمكن أن ينتقل قوة الصدمة عبر الساعد إلى المرفق، مما يؤدي إلى كسر في منطقة فوق اللقمة من عظم العضد. هذا النوع يمثل حوالي 95% من كسور فوق اللقمة.
- السقوط المباشر على المرفق أو السقوط على يد ممدودة مع المرفق في حالة انثناء (Flexion): هذا النوع أقل شيوعًا ويحدث عندما يسقط الطفل مباشرة على مرفقه المثني أو على يده الممدودة والمرفق مثنيًا.
الأنشطة الشائعة المرتبطة بالإصابة
تحدث هذه الكسور غالبًا أثناء الأنشطة اليومية للأطفال، مثل:
- اللعب في الملاعب (مثل السقوط من قضبان القرود أو الأراجيح).
- القفز من ارتفاعات بسيطة.
- السقوط أثناء ممارسة الرياضة.
- حوادث الدراجات الهوائية.
عوامل الخطر
على الرغم من أن أي طفل يمكن أن يتعرض لهذا الكسر، إلا أن هناك بعض العوامل التي قد تزيد من الخطر:
- العمر: الأطفال بين 5 و 8 سنوات هم الأكثر عرضة، حيث أن عظامهم لا تزال في طور النمو وتكون أقل صلابة من عظام البالغين، خاصة في مناطق النمو (صفائح النمو).
- الأنشطة البدنية العالية: الأطفال الذين يشاركون في ألعاب تتضمن الجري والقفز والتسلق يكونون أكثر عرضة للسقوط.
- نقص التوعية بالسلامة: عدم الإشراف الكافي أو عدم استخدام معدات السلامة المناسبة يمكن أن يزيد من خطر الإصابات.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية توعية الآباء والأمهات بآليات الإصابة الشائعة وكيفية حماية أطفالهم أثناء اللعب، ولكن في حال حدوث الإصابة، فإن سرعة التوجه إلى الطبيب المتخصص هي مفتاح العلاج الناجح.
الأعراض والعلامات
عندما يتعرض طفل لكسر في عظم العضد فوق اللقمة، تظهر مجموعة من الأعراض والعلامات التي تدل على طبيعة الإصابة وخطورتها. من الضروري للوالدين والمقدمين للرعاية الصحية التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
الأعراض الفورية
- ألم شديد ومفاجئ: يشعر الطفل بألم حاد في المرفق والذراع مباشرة بعد السقوط.
- تشوه واضح في المرفق: قد يظهر المرفق بشكل غير طبيعي، غالبًا ما يكون على شكل حرف "S" مميز، أو قد يكون هناك انحراف واضح في الذراع.
- تورم وكدمات: يبدأ التورم في الظهور بسرعة حول منطقة المرفق، وقد يتبعه ظهور كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بسبب النزيف الداخلي.
- عدم القدرة على تحريك المرفق: يرفض الطفل تحريك المرفق بسبب الألم الشديد، أو قد يكون غير قادر على ذلك بسبب الكسر.
- ألم عند اللمس: أي محاولة للمس المنطقة المصابة تسبب ألمًا شديدًا.
علامات مضاعفات خطيرة
نظرًا لقرب الكسر من الأوعية الدموية والأعصاب، قد تظهر علامات تدل على وجود إصابة عصبية أو وعائية، وهي حالات طارئة تتطلب تدخلاً فوريًا:
- تغيرات في الإحساس (التنميل أو الخدر): قد يشعر الطفل بتنميل أو خدر في اليد أو الأصابع، مما يشير إلى احتمال إصابة أحد الأعصاب.
- ضعف في حركة الأصابع أو المعصم: صعوبة في تحريك الأصابع أو المعصم، أو عدم القدرة على عمل إشارة "OK" بالإبهام والسبابة، قد تشير إلى إصابة عصبية.
- شحوب أو برودة اليد: إذا بدت يد الطفل شاحبة أو باردة مقارنة باليد الأخرى، فهذا يشير إلى ضعف تدفق الدم بسبب إصابة الشريان العضدي.
- ضعف أو غياب النبض: قد يكون النبض في الرسغ (الشريان الكعبري أو الزندي) ضعيفًا أو غائبًا، مما يدل على انسداد أو ضغط على الشريان.
- تباطؤ امتلاء الشعيرات الدموية: عند الضغط على طرف إصبع الطفل ثم إزالته، يجب أن يعود اللون الوردي بسرعة (أقل من ثانيتين). إذا استغرق الأمر وقتًا أطول، فهذا يشير إلى ضعف الدورة الدموية.
- ألم لا يتناسب مع الإصابة: ألم شديد ومستمر لا يستجيب للمسكنات، وقد يزداد سوءًا مع حركة الأصابع السلبية، قد يكون علامة على متلازمة الحيز (Compartment Syndrome)، وهي حالة طارئة تهدد الأطراف.
يؤكد الأستاذ الدكتور محمد هطيف على أن أي من هذه العلامات الأخيرة تتطلب تقييمًا طبيًا طارئًا وفوريًا. في عيادته بصنعاء، يتم إيلاء اهتمام خاص لتقييم الحالة العصبية والوعائية لضمان التدخل السريع والفعال وحماية ذراع الطفل من أي أضرار دائمة.
التشخيص الدقيق
التشخيص الدقيق لكسر عظم العضد فوق اللقمة هو الخطوة الأولى نحو العلاج الناجح. يتضمن ذلك مزيجًا من الفحص السريري الشامل والتصوير الطبي.
الفحص السريري
عند وصول الطفل إلى قسم الطوارئ أو عيادة الأستاذ الدكتور محمد هطيف، سيقوم الطبيب بإجراء فحص سريري مفصل يتضمن:
- تقييم الألم والحالة العامة: ملاحظة مستوى الألم الذي يعاني منه الطفل ومدى استجابته.
- المعاينة (Inspection):
- البحث عن أي تشوهات واضحة في المرفق، مثل الشكل المميز على شكل حرف "S".
- تقييم مدى التورم والكدمات.
- التأكد من عدم وجود جروح مفتوحة (كسر مغلق).
- الجس (Palpation):
- تحديد مناطق الألم باللمس حول المرفق.
- تقييم العلاقة بين النتوءات العظمية (مثل اللقمتين والنواتئ الزندية) لتحديد مدى الإزاحة.
- تقييم الدورة الدموية (Neurovascular Assessment): هذا هو الجزء الأكثر أهمية في الفحص، حيث يتم تقييم:
- النبض: جس النبض في الشريان الكعبري والزندي في الرسغ ومقارنته بالذراع السليمة.
- امتلاء الشعيرات الدموية: الضغط على أطراف الأصابع وملاحظة سرعة عودة اللون.
- لون وحرارة اليد: ملاحظة ما إذا كانت اليد شاحبة أو باردة.
- التقييم العصبي (Neurological Assessment): تقييم وظيفة الأعصاب الرئيسية:
- العصب الكعبري: اختبار الإحساس في المنطقة بين الإبهام والسبابة، وقدرة الطفل على بسط المعصم والإبهام.
- العصب المتوسط: اختبار الإحساس في طرف السبابة، وقدرة الطفل على ضم الإبهام إلى الخنصر (علامة "OK").
- العصب الزندي: اختبار الإحساس في طرف الخنصر، وقدرة الطفل على ضم وتباعد الأصابع.
يؤكد الأستاذ الدكتور محمد هطيف على أن هذا التقييم الشامل هو الأساس لتحديد مدى خطورة الكسر ووجود أي مضاعفات عصبية أو وعائية تستدعي تدخلاً عاجلاً.
التصوير التشخيصي
بعد الفحص السريري، يتم إجراء التصوير الشعاعي لتأكيد التشخيص وتحديد نوع الكسر ودرجة إزاحته.
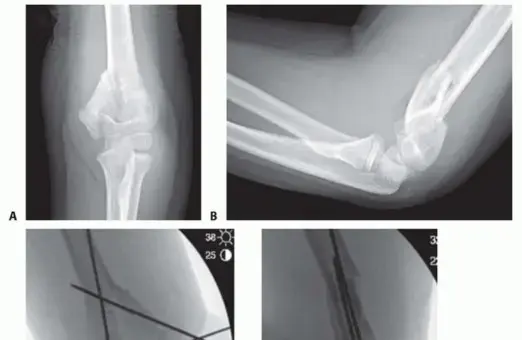
- الأشعة السينية (X-rays): هي الفحص الأساسي والوحيد المطلوب في معظم الحالات. يتم أخذ صور من زوايا مختلفة (أمامية خلفية وجانبية) للمرفق المصاب. يبحث الأستاذ الدكتور محمد هطيف عن علامات مميزة مثل:
- خط الكسر: تحديد موقعه في منطقة فوق اللقمة.
- الإزاحة: تحديد مدى تحرك الجزء السفلي من العظم (خلفيًا، أماميًا، جانبيًا، أو دورانيًا).
- زاوية باومان (Baumann's Angle): وهي زاوية تُقاس على الصورة الأمامية الخلفية للمرفق، وتساعد في تقييم مدى التشوه الزاوي للكسر.
- الخط العضدي الأمامي (Anterior Humeral Line): وهو خط يُرسم على الصورة الجانبية، ويجب أن يمر عبر رأس عظم الكعبرة. يساعد في تحديد مدى الإزاحة الخلفية.
- علامات الوسادة الدهنية (Fat Pad Signs): وجود سوائل في المفصل (دم غالبًا) يظهر كعلامة غير مباشرة على وجود كسر.
تصنيف جارتلاند
بناءً على الأشعة السينية، يتم تصنيف الكسر باستخدام نظام جارتلاند، الذي يساعد في توجيه قرار العلاج:
- النوع الأول (Type I): كسر غير مُزاح، حيث تظل العظام في مكانها الصحيح.
- النوع الثاني (Type II): كسر مُزاح جزئيًا، مع وجود اتصال جزئي بين أجزاء العظم.
- النوع الثالث (Type III): كسر مُزاح بالكامل، حيث لا يوجد أي اتصال بين أجزاء العظم. هذا هو النوع الأكثر خطورة ويتطلب تدخلًا جراحيًا عاجلاً.
- النوع الرابع (Type IV): (مُضاف حديثًا) كسر مُزاح بالكامل مع عدم استقرار في جميع الاتجاهات بعد الرد.
في حالة طفلنا المذكور، أظهرت الأشعة السينية إزاحة كاملة للجزء السفلي من عظم العضد مع عدم وجود اتصال بين أجزاء العظم، مما صنفها على أنها كسر من النوع الثالث حسب جارتلاند. بالإضافة إلى ذلك، وجود ضعف في النبض وتباطؤ في امتلاء الشعيرات الدموية أكد الحاجة الملحة للتدخل الجراحي.
- الأشعة المقطعية (CT) أو الرنين المغناطيسي (MRI): نادرًا ما تكون ضرورية في حالات الكسور الحادة فوق اللقمة. تُستخدم في حالات الكسور المعقدة جدًا أو عند الشك في إصابات أخرى.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في قراءة وتفسير هذه الصور الشعاعية، ويستخدم معرفته العميقة لتحديد أفضل خطة علاجية لكل طفل، مع إعطاء الأولوية للسلامة واستعادة الوظيفة.
العلاج والتدخلات الطبية
يعتمد علاج كسر عظم العضد فوق اللقمة على نوع الكسر ودرجة إزاحته، بالإضافة إلى وجود أي إصابات عصبية أو وعائية مصاحبة. الهدف الأساسي هو استعادة الوضع التشريحي للعظم، تثبيت الكسر، وحماية الهياكل الحيوية المحيطة.
خيارات العلاج حسب تصنيف جارتلاند
- النوع الأول (Gartland Type I):
- الوصف: كسر غير مُزاح.
- العلاج: عادةً ما يكون غير جراحي. يتم تثبيت المرفق بجبيرة طويلة للذراع أو جبس لمدة 3-4 أسابيع.
- النوع الثاني (Gartland Type II):
- الوصف: كسر مُزاح جزئيًا مع بقاء القشرة الخلفية للعظم سليمة.
- العلاج: قد يتطلب الرد المغلق (إعادة العظام إلى مكانها يدويًا) ثم التثبيت بجبيرة، أو في بعض الحالات، الرد المغلق والتثبيت بالأسلاك (CRPP) إذا كان الكسر غير مستقر.
- النوع الثالث (Gartland Type III):
- الوصف: إزاحة كاملة للكسر مع عدم وجود اتصال بين أجزاء العظم. هذا النوع يحمل أعلى خطر لإصابة الأوعية الدموية والأعصاب.
- العلاج: يتطلب دائمًا تدخلاً جراحيًا. الخيار المفضل هو الرد المغلق والتثبيت بالأسلاك (CRPP). في حالات نادرة، قد يتطلب الرد المفتوح والتثبيت الداخلي (ORIF).
- النوع الرابع (Gartland Type IV):
- الوصف: كسر مُزاح بالكامل مع عدم استقرار متعدد الاتجاهات بعد الرد.
- العلاج: يتطلب تدخلاً جراحيًا، غالبًا الرد المغلق والتثبيت بالأسلاك (CRPP)، وقد يحتاج إلى الرد المفتوح في حال فشل الرد المغلق.
في حالة طفلنا، نظرًا لأنه كسر من النوع الثالث مع وجود علامات على ضعف الدورة الدموية، كان القرار هو التدخل الجراحي العاجل باستخدام تقنية الرد المغلق والتثبيت بالأسلاك (CRPP).
الرد المغلق والتثبيت بالأسلاك
تُعد هذه التقنية هي المعيار الذهبي لعلاج كسور عظم العضد فوق اللقمة من النوع الثالث. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه العملية بدقة متناهية لضمان أفضل النتائج:
- التخدير: يتم تخدير الطفل تخديرًا عامًا لضمان ارتخاء العضلات الكامل وعدم شعوره بالألم أثناء العملية.
- وضع المريض: يُوضع الطفل على طاولة العمليات بحيث تكون الذراع المصابة حرة ويمكن الوصول إليها بسهولة.
- الرد (Reduction): هذه هي الخطوة الأكثر أهمية وحساسية. يقوم الأستاذ الدكتور محمد هطيف بسلسلة من المناورات اللطيفة لإعادة العظام المكسورة إلى وضعها التشريحي الصحيح:
- الشد اللطيف: سحب الذراع بلطف لفك أجزاء الكسر المتداخلة وتخفيف تشنج العضلات.
- تصحيح الإزاحة والدوران: يتم تطبيق قوى محددة لتصحيح أي إزاحة جانبية أو دوران غير طبيعي في الجزء السفلي من عظم العضد. في حالة الإزاحة الخلفية الداخلية (Posteromedial displacement)، يتم تدوير الساعد إلى وضع الكب (Pronation) وتطبيق قوة لتقويم الكسر.
- تصحيح الإزاحة الخلفية: يتم ثني المرفق بشدة مع الضغط المباشر على الجزء الخلفي من عظم العضد لدفع الجزء السفلي إلى الأمام.
- التوجيه بالفلوروسكوب (Fluoroscopy): يتم استخدام جهاز الأشعة السينية المتنقل (جهاز C-arm) طوال عملية الرد لمراقبة حركة العظام في الوقت الفعلي والتأكد من استعادة المحاذاة التشريحية الدقيقة. يتم التأكد من عودة الخط العضدي الأمامي وزاوية باومان إلى طبيعتها.
- إعادة تقييم النبض: بعد الرد الناجح، يتم إعادة فحص النبض في الرسغ. في حالة طفلنا، عادت النبضات قوية وطبيعية بعد الرد، مما يؤكد استعادة تدفق الدم.
- التثبيت بالأسلاك (Pinning): بمجرد تحقيق الرد التشريحي المستقر، يتم تثبيت الكسر باستخدام أسلاك كيرشنر (K-wires)، وهي أسلاك معدنية رفيعة تُدخل عبر الجلد:
- إدخال السلك الجانبي: يتم إدخال سلك رفيع عبر الجلد من الجانب الخارجي للمرفق (اللقمة الجانبية)، ويتم توجيهه عبر الكسر إلى الجزء العلوي من عظم العضد. يتم اختيار نقطة الدخول بعناية لتجنب العصب الكعبري.
- إدخال السلك الإنسي (الداخلي): يتم إدخال سلك ثانٍ من الجانب الداخلي للمرفق (اللقمة الإنسية). لتقليل خطر إصابة العصب الزندي (الذي يمر خلف اللقمة الإنسية)، يستخدم الأستاذ الدكتور محمد هطيف تقنية الفتح المصغر (Mini-open technique). يتم عمل شق صغير جدًا (1-2 سم) لتحديد مكان العصب الزندي وحمايته بصورة مباشرة قبل إدخال السلك. هذا يضمن حماية العصب ويقلل بشكل كبير من مخاطر الإصابة العصبية.
- تكوين التثبيت المتقاطع (Crossed-pin Configuration): توفر الأسلاك المتقاطعة (سلك من الجانب الخارجي وسلك من الجانب الداخلي) ثباتًا ميكانيكيًا ممتازًا، خاصة للكسور غير المستقرة من النوع الثالث، حيث تمنع الدوران والإزاحة بشكل فعال.
- التأكد من وضع الأسلاك: يتم التأكد من الوضع الصحيح للأسلاك باستخدام الفلوروسكوب، لضمان اختراقها للقشرتين العظميتين وتجنب اختراق المفصل.
- اختبار الثبات: بعد تثبيت الأسلاك، يتم تحريك المرفق بلطف ضمن نطاق حركي آمن للتأكد من ثبات الكسر وعدم تحرك الأسلاك.
- إدارة الأسلاك: تُثنى الأسلاك وتُقص بحيث تبرز حوالي 1 سم خارج الجلد، ثم تُغطى بأغطية معقمة وضمادات.
الرد المفتوح والتثبيت الداخلي
في حالات نادرة، قد يفشل الرد المغلق في استعادة الوضع التشريحي، أو قد يكون هناك اشتباه قوي في إصابة وعائية تتطلب استكشافًا مباشرًا. في هذه الحالات، قد يختار الأستاذ الدكتور محمد هطيف إجراء الرد المفتوح، حيث يتم عمل شق جراحي أكبر للوصول المباشر إلى الكسر، وإعادة العظام إلى مكانها تحت الرؤية المباشرة، ثم تثبيتها بالأسلاك أو الصفائح والبراغي. في هذه الحالات، يتم أيضًا استكشاف الأوعية الدموية والأعصاب وإصلاح أي ضرر إن وجد.
يُعد اختيار التقنية المناسبة قرارًا حاسمًا يتخذه الأستاذ الدكتور محمد هطيف بناءً على خبرته الواسعة وتقييمه الدقيق لكل حالة، مع وضع سلامة الطفل ووظيفة المرفق على رأس الأولويات.
التعافي وإعادة التأهيل
بعد الجراحة، تبدأ رحلة التعافي التي تهدف إلى شفاء الكسر واستعادة الوظيفة الكاملة للمرفق. يتطلب هذا التعاون بين الأهل، الطفل، والفريق الطبي، بقيادة الأستاذ الدكتور محمد هطيف.
الفترة ما بعد الجراحة مباشرة
- التثبيت: بعد العملية، تُوضع جبيرة خلفية طويلة للذراع مع ثني المرفق بزاوية تتراوح بين 70-80 درجة. هذا الوضع يحافظ على ثبات الكسر ويقلل الضغط على الأعصاب والأوعية الدموية.
- مراقبة الأعصاب والأوعية الدموية: يتم إجراء فحوصات عصبية ووعائية صارمة (نبض، امتلاء شعري، إحساس، حركة الأصابع) بشكل منتظم (كل ساعة في البداية، ثم كل 4-8 ساعات). أي تدهور في هذه العلامات يستدعي إعادة تقييم فوري وقد يتطلب العودة إلى غرفة العمليات.
- إدارة الألم: يتم توفير مسكنات الألم المناسبة لضمان راحة الطفل وتسهيل التعاون أثناء الفحوصات.
- رفع الذراع: تُرفع الذراع المصابة على وسائد لتقليل التورم.
الإقامة في المستشفى والخروج
- عادةً ما يبقى الطفل في المستشفى لمدة يوم أو يومين بعد العملية لمراقبة حالته العصبية والوعائية.
- عند الخروج، يتلقى الأهل تعليمات مفصلة حول علامات الخطر التي تتطلب العودة الفورية إلى المستشفى (مثل زيادة الألم، التنميل، الشحوب، برودة اليد، عدم القدرة على تحريك الأصابع، أو علامات التهاب حول أسلاك التثبيت).
جدول المتابعة وإزالة الأسلاك
- بعد أسبوع واحد: يتم إجراء أول متابعة. تُزال الجبيرة، ويتم فحص موقع الجرح (إذا كان هناك فتح مصغر) ومواقع الأسلاك. تُوضع جبيرة جديدة ومحكمة للذراع مع الحفاظ على زاوية الثني. تُؤخذ أشعة سينية للتأكد من بقاء الكسر في وضعه الصحيح.
- **بعد 3-4 أس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك