كسر سالتر هاريس من النوع الثاني في الكعبرة البعيدة لدى الأطفال دليل شامل للتشخيص والعلاج
الخلاصة الطبية
كسر سالتر هاريس النوع الثاني هو كسر يصيب صفيحة النمو في عظم الكعبرة البعيدة لدى الأطفال، ويُعد من أكثر كسور الأطفال شيوعًا. يتضمن العلاج عادةً الرد المغلق والتثبيت بالأسلاك لضمان الشفاء التام والحفاظ على نمو العظم.
الخلاصة الطبية السريعة: كسر سالتر هاريس النوع الثاني هو كسر يصيب صفيحة النمو في عظم الكعبرة البعيدة لدى الأطفال، ويُعد من أكثر كسور الأطفال شيوعًا. يتضمن العلاج عادةً الرد المغلق والتثبيت بالأسلاك لضمان الشفاء التام والحفاظ على نمو العظم.
مقدمة عن كسور صفيحة النمو لدى الأطفال
تُعد إصابات الأطفال مصدر قلق كبير للآباء، خاصةً تلك التي تصيب العظام. من بين هذه الإصابات، تُعتبر كسور صفيحة النمو (Growth Plate Fractures) في عظم الكعبرة البعيدة من أكثر الكسور شيوعًا لدى الأطفال والمراهقين. صفيحة النمو، والمعروفة أيضًا بالغضروف النمائي، هي منطقة من الغضاريف تقع بالقرب من نهايات العظام الطويلة، وهي المسؤولة عن نمو العظم في الطول. نظرًا لأنها أضعف جزء في عظم الطفل النامي، فإنها تكون عرضة للكسر أكثر من الأربطة أو الأوتار المحيطة.
في هذا الدليل الشامل، سنتناول بالتفصيل كسر سالتر هاريس من النوع الثاني (Salter-Harris Type II Fracture) الذي يصيب عظم الكعبرة البعيدة (Distal Radius) – وهو العظم الأكبر في الساعد من جهة الإبهام والذي يتصل بالرسغ. سنستكشف أسباب هذا النوع من الكسور، وكيف يتم تشخيصه، وما هي خيارات العلاج المتاحة، وكيف يمكن للوالدين دعم أطفالهم خلال فترة التعافي.
يهدف هذا الدليل إلى تزويدكم بالمعلومات الدقيقة والموثوقة، مستندًا إلى الخبرة السريرية الواسعة للأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، والذي يُعد من أبرز المراجع في علاج كسور الأطفال في صنعاء واليمن. إن فهم طبيعة هذه الإصابة وكيفية إدارتها بشكل صحيح أمر بالغ الأهمية لضمان تعافي الطفل بشكل كامل وتجنب أي مضاعفات محتملة قد تؤثر على نموه المستقبلي.
التشريح الأساسي للساعد والرسغ لدى الأطفال
لفهم كسر سالتر هاريس من النوع الثاني، من الضروري أن يكون لدينا فهم بسيط لتشريح الساعد والرسغ، خاصةً لدى الأطفال.
عظام الساعد والرسغ
يتكون الساعد من عظمتين رئيسيتين:
*
عظم الكعبرة (Radius):
وهو العظم الأكبر في الساعد ويقع على جانب الإبهام. يلعب دورًا رئيسيًا في حركة الرسغ ودوران الساعد.
*
عظم الزند (Ulna):
وهو العظم الأصغر ويقع على جانب الخنصر.
في نهاية عظم الكعبرة القريبة من الرسغ (الكعبرة البعيدة)، توجد منطقة حيوية تُعرف باسم صفيحة النمو.
صفيحة النمو الغضروف النمائي
صفيحة النمو (Physis أو Growth Plate) هي طبقة من الغضاريف تقع بالقرب من نهايات العظام الطويلة في الأطفال والمراهقين. هذه المنطقة هي المسؤولة عن نمو العظم في الطول. على عكس العظام البالغة، التي تكون عظامها صلبة تمامًا، تحتوي عظام الأطفال على هذه الصفائح الغضروفية التي تكون أضعف من بقية العظم أو الأربطة المحيطة بالمفصل. هذا يعني أنه عند التعرض لإصابة، غالبًا ما تنكسر العظام عند صفيحة النمو بدلاً من تضرر الأربطة أو كسر أجزاء أخرى من العظم.
أنواع كسور صفيحة النمو سالتر هاريس
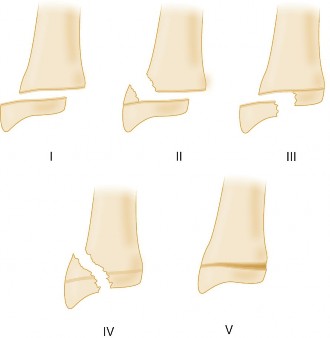
قام الأطباء بتصنيف كسور صفيحة النمو إلى خمسة أنواع رئيسية بناءً على نمط الكسر، ويُعرف هذا التصنيف بنظام سالتر هاريس (Salter-Harris Classification):
- النوع الأول (Type I): كسر يمر عبر صفيحة النمو بالكامل، وغالبًا ما يكون من الصعب رؤيته في الأشعة السينية.
- النوع الثاني (Type II): كسر يمر عبر صفيحة النمو ويمتد إلى جزء من العظم المجاور (المشاشة Metaphysis)، مع بقاء الجزء المفصلي (اللقمة Epiphysis) سليمًا. هذا هو النوع الأكثر شيوعًا.
- النوع الثالث (Type III): كسر يمر عبر صفيحة النمو ويمتد إلى الجزء المفصلي (اللقمة)، مما يؤثر على سطح المفصل.
- النوع الرابع (Type IV): كسر يمر عبر المشاشة وصفيحة النمو واللقمة، ويؤثر أيضًا على سطح المفصل.
- النوع الخامس (Type V): إصابة سحقية لصفيحة النمو، وغالبًا ما تكون صعبة التشخيص في البداية ولها أعلى خطر للتسبب في توقف النمو.
الكسر الذي نناقشه في هذا الدليل، وهو كسر سالتر هاريس من النوع الثاني، هو الأكثر شيوعًا ويتميز بوجود جزء مثلثي من المشاشة (يُسمى "شظية ثورستون هولاند" Thurston Holland fragment) متصل باللقمة. فهم هذا التشريح والتصنيف يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد أفضل خطة علاجية لضمان تعافي طفلك بشكل كامل.
الأسباب وعوامل الخطر لكسور صفيحة النمو
تحدث كسور صفيحة النمو، بما في ذلك كسر سالتر هاريس من النوع الثاني في الكعبرة البعيدة، نتيجة لقوى خارجية تؤثر على الرسغ والساعد. نظرًا لضعف صفيحة النمو مقارنة بالعظم المحيط، فإنها غالبًا ما تكون نقطة الضعف التي تستسلم للإجهاد.
آلية الإصابة الشائعة السقوط على يد ممدودة
السبب الأكثر شيوعًا لهذا النوع من الكسور هو السقوط على يد ممدودة (FOOSH - Fall Onto Outstretched Hand). عندما يسقط الطفل ويحاول حماية نفسه بمد يده، تنتقل قوة الصدمة عبر الرسغ إلى عظم الكعبرة. هذه القوة يمكن أن تسبب كسرًا في صفيحة النمو.
أمثلة على مواقف تؤدي إلى السقوط على يد ممدودة:
- الأنشطة الرياضية: كرة القدم، كرة السلة، التزلج، الجمباز، ركوب الدراجات، أو أي رياضة تتضمن الجري والقفز والسقوط.
- اللعب في الملاعب: السقوط من الأراجيح، الزلاقات، أو أجهزة التسلق.
- الحوادث المنزلية: السقوط من السلالم، الأسرّة، أو أثناء اللعب العادي.
- حوادث السيارات: على الرغم من أنها أقل شيوعًا، إلا أن الصدمات المباشرة يمكن أن تسبب كسورًا.
في الحالة التي نناقشها، تعرض طفل يبلغ من العمر 10 سنوات لإصابة أثناء مباراة كرة قدم، حيث سقط على رسغه ثم على يده الممدودة، مما أدى إلى الكسر.
عوامل الخطر التي تزيد من احتمالية الإصابة
على الرغم من أن أي طفل يمكن أن يتعرض لكسر في صفيحة النمو، إلا أن هناك بعض العوامل التي قد تزيد من احتمالية حدوث ذلك:
- العمر: الأطفال والمراهقون الذين يمرون بفترات نمو سريعة (عادةً بين 8-14 سنة) يكونون أكثر عرضة لهذه الكسور، حيث تكون صفائح النمو لديهم نشطة وأكثر ضعفًا.
- النشاط البدني المكثف: الأطفال الذين يشاركون في رياضات تتضمن الاحتكاك الجسدي أو مخاطر السقوط العالية يكونون أكثر عرضة للإصابة.
- ضعف العظام الأساسي: في حالات نادرة، قد تكون هناك حالات طبية كامنة تؤثر على قوة العظام، مثل اضطرابات التمثيل الغذائي للعظام أو خلل التنسج الهيكلي، ولكن في معظم الحالات، يكون الأطفال المصابون أصحاء تمامًا.
- التغذية: نقص بعض الفيتامينات والمعادن الهامة لنمو العظام قد يؤثر على قوتها، على الرغم من أن هذا ليس سببًا مباشرًا للكسور في معظم الحالات.
من المهم للآباء والمشرفين على الأطفال إدراك هذه المخاطر واتخاذ الاحتياطات اللازمة، مثل ارتداء معدات الحماية المناسبة أثناء ممارسة الرياضة، والإشراف على الأطفال أثناء اللعب. ومع ذلك، لا يمكن منع جميع الحوادث، وعندما تحدث، فإن الحصول على رعاية طبية فورية ومتخصصة أمر حيوي.
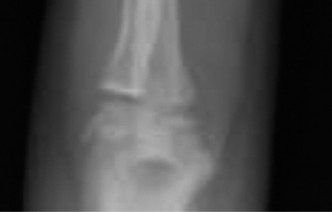
الأعراض والتشخيص الدقيق لكسر الكعبرة البعيدة
عندما يتعرض الطفل لكسر في صفيحة النمو بالكعبرة البعيدة، تظهر مجموعة من الأعراض الواضحة التي تتطلب اهتمامًا طبيًا فوريًا. التشخيص الدقيق والسريع هو مفتاح العلاج الفعال.
الأعراض الشائعة لكسر الكعبرة البعيدة
بعد الإصابة مباشرة، غالبًا ما يلاحظ الآباء والأطفال الأعراض التالية:
- ألم شديد ومفاجئ: يشعر الطفل بألم فوري وحاد في الرسغ أو الساعد بعد السقوط أو الصدمة.
- تشوه واضح: قد يظهر تشوه مرئي في منطقة الرسغ والساعد، وقد يوصف أحيانًا بأنه "تشوه شوكة العشاء" (Dinner Fork Deformity) حيث يبدو الرسغ وكأنه مائل أو منثني بشكل غير طبيعي.
- تورم: يحدث تورم ملحوظ حول الرسغ والساعد نتيجة للنزيف الداخلي والالتهاب.
- عدم القدرة على تحريك الرسغ: يجد الطفل صعوبة بالغة في تحريك رسغه أو ساعده بسبب الألم الشديد.
- كدمات: قد تظهر كدمات في المنطقة المصابة بعد فترة قصيرة من الإصابة.
- حساسية عند اللمس: تكون المنطقة المصابة حساسة جدًا للمس.
في حالة الطفل الذي نناقشه، أبلغ عن ألم شديد وتشوه فوري في رسغه الأيسر بعد السقوط.
الفحص السريري الدقيق
عند وصول الطفل إلى قسم الطوارئ أو عيادة الأستاذ الدكتور محمد هطيف، سيقوم الطبيب بإجراء فحص سريري شامل لتقييم الإصابة:
- المعاينة (Inspection): يبحث الطبيب عن أي تشوهات واضحة، تورم، كدمات، أو جروح مفتوحة. في هذه الحالة، كان التشوه واضحًا مع ميل الرسغ نحو الأمام وإزاحة الجزء البعيد من العظم نحو الخلف.
- الجس (Palpation): يقوم الطبيب بلمس المنطقة المصابة بلطف لتحديد مكان الألم الأقصى. في كسور صفيحة النمو، يكون الألم عادةً في منطقة صفيحة النمو والمشاشة البعيدة للكعبرة.
- نطاق الحركة (Range of Motion): يتم تقييم قدرة الطفل على تحريك الرسغ والساعد. عادة ما تكون الحركة محدودة جدًا ومؤلمة.
- التقييم العصبي الوعائي (Neurovascular Assessment): هذا جزء حيوي من الفحص. يتأكد الطبيب من أن الدورة الدموية والأعصاب في اليد والأصابع سليمة. يشمل ذلك فحص النبض، سرعة إعادة امتلاء الشعيرات الدموية، والإحساس في الأصابع، ووظيفة العضلات. هذا يضمن عدم وجود ضغط على الأعصاب أو الأوعية الدموية.
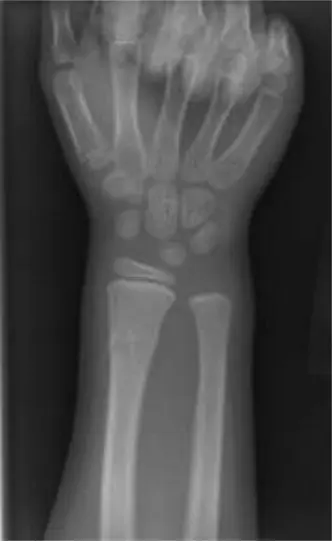
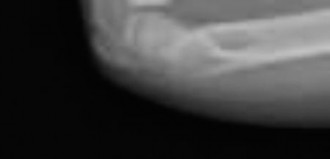
التصوير التشخيصي بالأشعة السينية
تُعد الأشعة السينية (X-rays) الأداة التشخيصية الرئيسية لتأكيد وجود الكسر وتحديد نوعه ومداه.
-
الأشعة السينية القياسية: يتم التقاط صور للرسغ المصاب من زوايا مختلفة (أمامية خلفية، جانبية، مائلة) لتقديم رؤية شاملة للكسر.
-
المنظر الأمامي الخلفي (PA View):
يظهر خط الكسر العرضي عبر المشاشة البعيدة للكعبرة، ويمتد إلى صفيحة النمو من الجانب الزندي. هذا النمط يؤكد كسر سالتر هاريس من النوع الثاني. يظهر أيضًا إزاحة الجزء البعيد من العظم نحو الخلف.
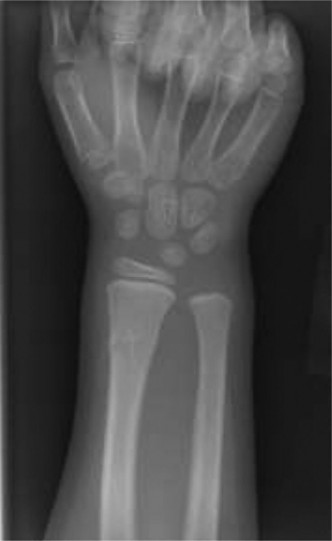
-
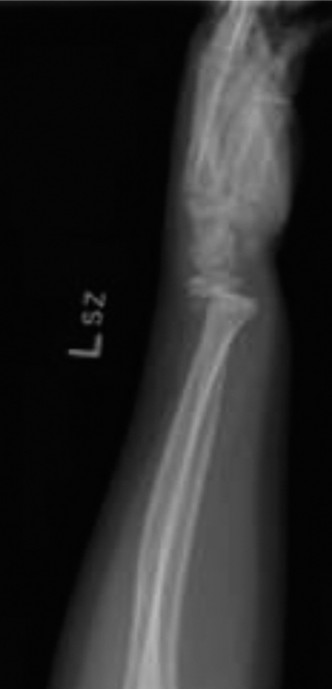
المنظر الجانبي (Lateral View):
يؤكد هذا المنظر كسر سالتر هاريس من النوع الثاني مع إزاحة كبيرة للجزء البعيد من العظم نحو الخلف وزاوية انحراف نحو الأمام.

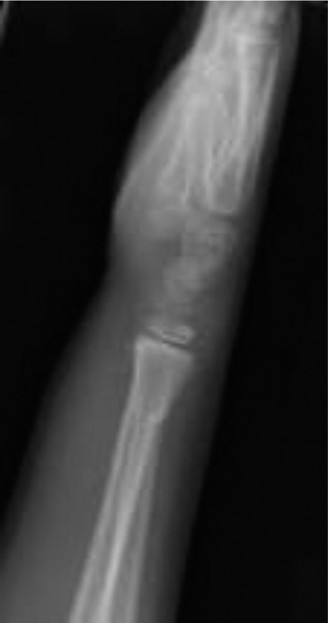
- المنظر المائل (Oblique View): يوضح هذا المنظر بشكل أفضل المكون المشاشي للكسر وامتداده إلى صفيحة النمو، ويبرز "شظية ثورستون هولاند" المميزة لكسور سالتر هاريس من النوع الثاني.
-
المنظر الأمامي الخلفي (PA View):
يظهر خط الكسر العرضي عبر المشاشة البعيدة للكعبرة، ويمتد إلى صفيحة النمو من الجانب الزندي. هذا النمط يؤكد كسر سالتر هاريس من النوع الثاني. يظهر أيضًا إزاحة الجزء البعيد من العظم نحو الخلف.
-
متى قد نحتاج إلى تصوير إضافي (الأشعة المقطعية أو الرنين المغناطيسي)؟
- في معظم كسور صفيحة النمو غير المعقدة، لا تكون الأشعة المقطعية (CT) أو الرنين المغناطيسي (MRI) ضرورية.
- الأشعة المقطعية (CT): قد تستخدم في حالات الاشتباه بكسور داخل المفصل (مثل النوع الثالث أو الرابع)، أو الكسور المعقدة جدًا التي لا يمكن تقييمها جيدًا بالأشعة السينية، أو لتخطيط الجراحة في الحالات المعقدة.
- الرنين المغناطيسي (MRI): نادرًا ما يستخدم في الحالات الحادة، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة (مثل الأربطة) أو في حالات الاشتباه بتوقف النمو على المدى الطويل.
- في حالة الطفل الذي نناقشه، كانت الأشعة السينية كافية لتحديد نمط الكسر بوضوح، مما جعل الأشعة المقطعية أو الرنين المغناطيسي غير ضروريين.
التشخيص التفريقي
من المهم للأستاذ الدكتور محمد هطيف وفريقه التمييز بين كسر صفيحة النمو وإصابات أخرى قد تسبب أعراضًا مشابهة. هذا يضمن العلاج الصحيح.
| الميزة | كسر صفيحة النمو في الكعبرة البعيدة (سالتر هاريس النوع الثاني) | كسر المشاشة في الكعبرة البعيدة (كسر الغصن الأخضر/الكامل) | كسر عظم الرسغ (مثل كسر الزورقي) | كسر خلع غاليآزي |
|---|---|---|---|---|
| السبب | السقوط على يد ممدودة، صدمة مباشرة. صفيحة النمو هي الأضعف. | السقوط على يد ممدودة، صدمة مباشرة. فشل العظم قبل صفيحة النمو. | السقوط على يد ممدودة، فرط بسط الرسغ. شائع في المراهقين. | ضربة مباشرة للجانب الزندي للساعد، السقوط على يد ممدودة مع الكب. |
| الأعراض | ألم موضعي، تورم، حساسية فوق صفيحة النمو. تشوه شائع. | ألم موضعي، تورم، حساسية فوق مشاشة الكعبرة. تشوه شائع. | ألم في جانب الرسغ باتجاه الإبهام، حساسية في حفرة السعوط. | ألم في الساعد، بروز رأس الزند (خلع مفصل الزند الكعبري البعيد). |
| التصوير | كسر يمر عبر صفيحة النمو وجزء من المشاشة. | خط كسر عبر المشاشة (قد يكون القشرة سليمة من جانب). | صور خاصة للزورقي. قد لا يظهر في البداية. | كسر في جسم الكعبرة (عادة الثلث البعيد) مع خلع مفصل الزند الكعبري البعيد. |
| اعتبارات العلاج | رد مغلق، جبس أو تثبيت بالأسلاك. الأولوية لمحاذاة صفيحة النمو. | رد مغلق، جبس. قدرة عالية على إعادة التشكيل. | جبيرة إبهامية لمدة 6-12 أسبوعًا. جراحة للمزاحة/غير المستقرة. | تثبيت جراحي للكعبرة، رد مفصل الزند الكعبري البعيد. |
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة لطفلك، مع الأخذ في الاعتبار عمره، نوع الكسر، ومدى الإزاحة.
خيارات العلاج لكسر سالتر هاريس من النوع الثاني
يعتمد علاج كسر سالتر هاريس من النوع الثاني في الكعبرة البعيدة على عدة عوامل، بما في ذلك عمر الطفل، مدى الإزاحة، وزاوية الانحراف للكسر. الهدف الرئيسي من العلاج هو إعادة العظم إلى وضعه الطبيعي (الرد) وتثبيته لضمان الشفاء التام والحفاظ على وظيفة صفيحة النمو لتجنب أي مشاكل في النمو المستقبلي.
مبادئ العلاج الأساسية
- الرد (Reduction): إعادة قطع العظم المكسور إلى محاذاتها الطبيعية.
- التثبيت (Stabilization): الحفاظ على العظم في وضعه الصحيح أثناء فترة الشفاء، عادةً باستخدام الجبس أو الأسلاك الجراحية.
- الحفاظ على صفيحة النمو: تقليل أي ضرر محتمل لصفيحة النمو لضمان استمرار النمو الطبيعي للعظم.
متى يكون التدخل الجراحي ضروريًا
بينما تتمتع عظام الأطفال بقدرة كبيرة على الشفاء وإعادة التشكيل، إلا أن هناك حدودًا لما يمكن أن يتعافى تلقائيًا. يُحدد الأستاذ الدكتور محمد هطيف الحاجة إلى التدخل الجراحي بناءً على المعايير التالية:
-
عمر الطفل:
- الأطفال الأصغر من 10 سنوات: لديهم قدرة عالية على إعادة التشكيل، وقد يتم قبول زاوية انحراف تصل إلى 20-25 درجة وإزاحة كاملة إذا كان الكسر مستقرًا بعد الرد.
- الأطفال الأكبر من 10 سنوات (أو قرب اكتمال النمو): تقل قدرة العظم على إعادة التشكيل بشكل كبير. لذا، يجب أن تكون زاوية الانحراف أقل من 10-15 درجة والإزاحة أقل من 50%.
- الدوران (Rotation): أي درجة من الدوران غير مقبولة في أي عمر، لأن العظم لا يعيد تشكيل الدوران تلقائيًا.
- مدى الإزاحة وزاوية الانحراف: في حالة الطفل الذي نناقشه، كان عمره 10 سنوات ولديه زاوية انحراف 35 درجة وإزاحة كبيرة نحو الخلف. هذه المعايير تتجاوز الحدود المقبولة للعلاج غير الجراحي، مما استدعى التدخل الجراحي.
تقنية الرد المغلق والتثبيت بالأسلاك (CRPP)
يُعد الرد المغلق والتثبيت بالأسلاك (Closed Reduction and Percutaneous Pinning - CRPP) هو الخيار الجراحي المفضل لكسور صفيحة النمو من النوع الثاني، خاصةً عندما تكون الإزاحة كبيرة. تهدف هذه التقنية إلى تحقيق تثبيت مستقر مع تقليل التدخل الجراحي وحماية صفيحة النمو.
خطوات الإجراء الجراحي
-
تحضير المريض والتخدير:
- يتم وضع الطفل على طاولة العمليات في وضع الاستلقاء.
- يتم استخدام طاولة يد خاصة لدعم الطرف المصاب.
- يتم تطبيق رباط ضاغط (تورنيكيه) على الذراع العلوي لتقليل النزيف أثناء الجراحة.
- يتم إعطاء تخدير عام للطفل. قد يتم أيضًا استخدام تخدير موضعي كإجراء إضافي للتحكم في الألم بعد الجراحة.
- يتم تعقيم الذراع بالكامل وتغطيته بقطعة قماش معقمة.
-
الرد المغلق (Closed Reduction):
- الشد والشد المضاد: يتم تطبيق شد لطيف على الأصابع مع ثني الكوع بزاوية 90 درجة لفصل أجزاء الكسر واستعادة طول العظم. يتم تطبيق شد مضاد على الذراع العلوي.
- المناورة: بمجرد تطبيق الشد، يتم رد الجزء البعيد من العظم الذي كان مزاحًا نحو الخلف ومنحرفًا نحو الأمام. يتضمن ذلك تضخيم التشوه أولاً، ثم تطبيق ضغط على الجزء البعيد من العظم نحو الخلف وضغط متزامن على الجزء القريب من العظم نحو الأمام، مع تصحيح أي تشوه دوراني.
-
التأكيد بالأشعة السينية الحية (Fluoroscopy):
يتم تأكيد نجاح الرد باستخدام الأشعة السينية الحية (جهاز الفلوروسكوبي) في مناظر مختلفة. يُعتبر الرد مقبولاً إذا كانت زاوية الانحراف أقل من 10 درجات، والإزاحة أقل من 2 مم، ولا يوجد تشوه دوراني.

-
التثبيت بالأسلاك (Percutaneous Pinning):
- بعد تحقيق الرد المقبول وتثبيته يدويًا، يتم استخدام أسلاك كيرشنر (K-wires) ناعمة من الفولاذ المقاوم للصدأ، عادةً بقطر 1.6 مم أو 2.0 مم.
-
استراتيجية وضع الأسلاك:
- الأسلاك المتقاطعة: يتم عادةً إدخال سلكين من الجانب الكعبري للرسغ (بالقرب من الناتئ الإبري الكعبري) وتوجيههما عبر موقع الكسر إلى المشاشة القريبة. يتم إدخال الأسلاك تحت إشراف الأشعة السينية الحية لتجنب صفيحة النمو قدر الإمكان.
- تقنية كاباندجي (Kapandji Technique): قد يتم استخدامها كتقنية بديلة أو تكميلية، حيث يتم إدخال سلك مباشرة في موقع الكسر من الجانب الظهري الكعبري واستخدامه كعصا تحكم للمساعدة في رد الإزاحة قبل تمريره عبر الكسر. في هذه الحالة، تم اختيار تقنية الأسلاك المتقاطعة لضمان تثبيت قوي.
-
إدخال الأسلاك:
- يتم إدخال السلك الأول من الناتئ الإبري الكعبري، مستهدفًا الجزء القريب من العظم، لضمان تثبيت جيد.
- يتم إدخال السلك الثاني من الجانب الظهري الزندي للكعبرة البعيدة، ليعبر موقع الكسر بشكل مائل ويثبت في الجزء المقابل من العظم القريب، مما يخلق هيكلًا مستقرًا.
-
التحقق بالأشعة السينية الحية:
تؤكد الصور النهائية بالأشعة السينية الحية وضع الأسلاك بشكل مُرضٍ، ونجاح رد الكسر، واستقراره.

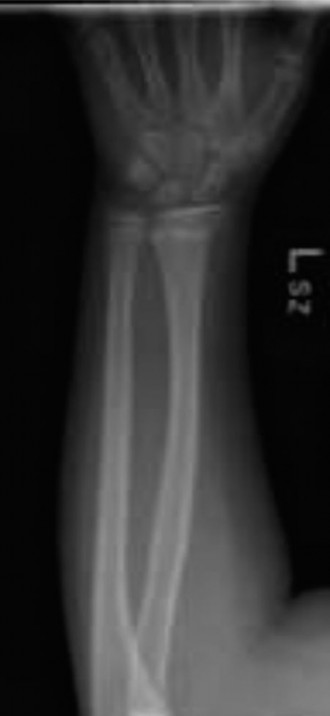
- إدارة الأسلاك: يتم ثني الأسلاك وقصها خارج الجلد، مع ترك طول كافٍ لسهولة إزالتها لاحقًا. يتم تغطية مواقع دخول الأسلاك بضمادات معقمة.
-
التثبيت بالجبيرة:
- بعد التثبيت بالأسلاك، يتم تطبيق جبيرة "سكر تونج" (Sugar-tong splint) مبطنة جيدًا للحفاظ على الرد وتوفير دعم إضافي. يفضل هذا النوع من الجبائر في البداية لاستيعاب أي تورم ما بعد الجراحة.
-
يتم التقاط صور أشعة سينية نهائية للتأكد من استمرار الرد الجيد وموضع الأسلاك بعد تطبيق الجبيرة.
يضمن الأستاذ الدكتور محمد هطيف وفريقه أن كل خطوة من خطوات العلاج تتم بأقصى درجات الدقة والعناية، مع التركيز على سلامة الطفل ونتائج التعافي على المدى الطويل.
فترة التعافي وإعادة التأهيل بعد كسر الكعبرة البعيدة
رحلة التعافي بعد كسر سالتر هاريس من النوع الثاني في الكعبرة البعيدة هي عملية متعددة المراحل تتطلب صبرًا والتزامًا من الطفل والوالدين، بالإضافة إلى إشراف طبي دقيق. يحرص الأستاذ الدكتور محمد هطيف على توجيه العائلات خلال كل مرحلة لضمان أفضل النتائج الممكنة.
الرعاية الفورية بعد الجراحة (اليوم 0-7)
- إدارة الألم: يتم وصف مسكنات الألم الفموية (مثل الباراسيتامول والإيبوبروفين، وقد يُستخدم الأفيونيات لفترة قصيرة إذا لزم الأمر) للتحكم في أي ألم بعد الجراحة.
- رفع اليد: يُطلب من الطفل إبقاء اليد المصابة مرفوعة فوق مستوى القلب لتق
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك