نقص الشظية الخلقي (قصر الشظية): دليلك الشامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
نقص الشظية الخلقي هو غياب جزئي أو كلي لعظم الشظية عند الأطفال، مما يسبب تفاوتًا في طول الطرف وتشوهات في الكاحل والقدم. يتضمن العلاج استطالة الطرف، تصحيح التشوهات، أو البتر في الحالات الشديدة، بهدف استعادة وظيفة الطرف والمشي الطبيعي.
الخلاصة الطبية السريعة: نقص الشظية الخلقي هو غياب جزئي أو كلي لعظم الشظية عند الأطفال، مما يسبب تفاوتًا في طول الطرف وتشوهات في الكاحل والقدم. يتضمن العلاج استطالة الطرف، تصحيح التشوهات، أو البتر في الحالات الشديدة، بهدف استعادة وظيفة الطرف والمشي الطبيعي.
مقدمة عن نقص الشظية الخلقي
يُعد نقص الشظية الخلقي، والذي يُعرف أيضًا بقصر الشظية الخلقي أو غياب الشظية، من أكثر التشوهات الخلقية شيوعًا التي تصيب الطرف السفلي. يتميز هذا التشوه بغياب جزئي أو كلي لعظم الشظية، وهو العظم الرفيع الذي يقع بجانب عظم الساق (الظنبوب) في الجزء السفلي من الساق. لا يقتصر تأثير هذا النقص على عظم الشظية فحسب، بل يترافق غالبًا مع مجموعة واسعة من التشوهات المؤثرة على عظم الساق نفسه، ومفصل الكاحل، والقدم.
تتراوح شدة نقص الشظية من نقص خفيف في نمو العظم (نقص تنسج) إلى غياب كامل للشظية (انعدام التخلق)، وهذا التباين هو ما يحدد مدى تفاوت طول الطرف المصاب مقارنة بالطرف السليم، ودرجة التشوهات الزاوية، ومستوى التأثير على الوظيفة الحركية للطفل. يُقدر معدل حدوث هذه الحالة بين 1 من كل 50,000 إلى 1 من كل 100,000 ولادة حية، وهي غالبًا ما تحدث بشكل متقطع (غير وراثي) مع ميل بسيط لأن تكون أكثر شيوعًا عند الذكور. على الرغم من أن نقص الشظية عادة ما يكون تشوهًا منعزلًا، إلا أنه في حالات نادرة قد يرتبط بمتلازمات معينة أو عيوب خلقية أخرى في الأطراف، مما يستدعي تقييمًا شاملًا للطفل.
إن فهم هذه الحالة المعقدة وتشخيصها المبكر أمر بالغ الأهمية لوضع خطة علاج فعالة. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، الرائد في تشخيص وعلاج حالات نقص الشظية الخلقي، حيث يقدم خبرته الواسعة لضمان أفضل النتائج الممكنة للأطفال المصابين بهذه الحالة.
تُستخدم أنظمة التصنيف المتخصصة لتقييم نقص الشظية وتوجيه القرارات العلاجية. من أبرز هذه الأنظمة تصنيف بالي (Paley)، الذي يقسم نقص الشظية إلى ثلاثة أنواع رئيسية (1A، 1B، 2) بناءً على وجود وحجم مركز التعظم البعيد للشظية ومدى غيابها. يرتبط هذا التصنيف بشكل مباشر بشدة قصر الطرف وعدم استقرار الكاحل:
- النوع 1A: تكون الشظية موجودة ولكنها أقصر من الطبيعي، مع وجود مركز تعظم وظيفي في نهايتها البعيدة. عادة ما يكون تفاوت طول الطرف معتدلًا، ويحافظ مفصل الكاحل على استقرار نسبي، على الرغم من شيوع تقوس الكاحل للخارج (القدم الروحاء).
- النوع 1B: يكون جزء من الشظية موجودًا، لكن مركز التعظم البعيد غائب. يؤدي هذا إلى تفاوت متزايد في طول الطرف وعدم استقرار كبير في الكاحل بسبب غياب الدعامة الجانبية التي يوفرها الكعب الخارجي.
- النوع 2: يتميز بالغياب الكامل للشظية. يُعد هذا النوع هو الأكثر شدة، ويرتبط بتفاوت شديد في طول الطرف، وعدم استقرار عميق في الكاحل، وتشوهات واضحة في القدم.
كما يساهم تصنيف باباس (Pappas)، الذي يتضمن ثماني درجات بناءً على مدى تأثر الشظية وتقوس عظم الساق المصاحب، في فهم التنوع الكبير لهذه الحالة. بغض النظر عن نظام التصنيف المستخدم، فإن السمات المميزة لنقص الشظية تشمل تفاوتًا متزايدًا في طول الطرف، وتقوسًا أماميًا داخليًا لعظم الساق، وتقوسًا خارجيًا للكاحل (القدم الروحاء) مع أو بدون التحام عظام الرسغ، وغياب أو نقص تنسج الأصابع الجانبية للقدم (عادة الأصبع الرابع والخامس، أو غياب أكثر شمولًا للأشعة الجانبية). يكمن التحدي العلاجي الأساسي في استعادة طول الطرف الوظيفي، والمحاذاة الميكانيكية الصحيحة، وتوفير قدم ثابتة ومسطحة للمشي بشكل مستقل.
التشريح المتأثر بنقص الشظية
يؤدي الغياب الخلقي أو نقص تنسج عظم الشظية إلى تغييرات عميقة في العلاقات التشريحية والوظيفة الميكانيكية الحيوية للطرف السفلي. إن فهم هذه الانحرافات أمر بالغ الأهمية للتخطيط الجراحي الدقيق والفعال.
تشوهات عظم الساق
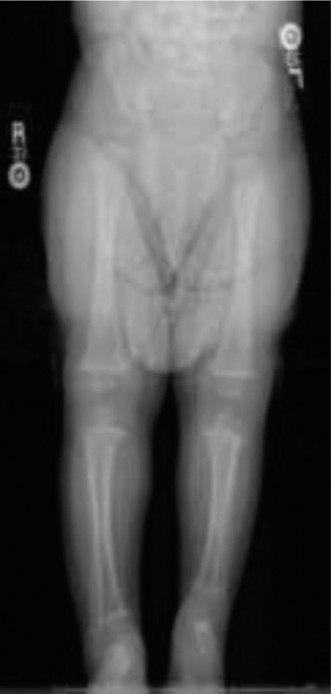
في غياب الدعامة التي يوفرها عظم الشظية، غالبًا ما يظهر عظم الساق (الظنبوب) تقوسًا أماميًا داخليًا (procurvatum and varus deformity). يمكن أن يتراوح هذا التقوس من انحناء طفيف إلى زاوية شديدة، مما قد يؤثر على سلامة الجلد المغطي أو يزيد من خطر حدوث عدم التحام كاذب للعظم. قد يتأثر النمو الطبيعي لعظم الساق نفسه، مما يساهم في تفاقم تفاوت طول الطرف. غالبًا ما تبدو صفيحة النمو البعيدة لعظم الساق غير منتظمة أو مشوهة، وقد تكون قدرتها على النمو متناقصة بشكل غير متناسب، مما يزيد من تفاقم تفاوت الطول والتشوهات الزاوية مع نمو الطفل.
تشوهات مفصل الكاحل
يُعد مفصل الكاحل باستمرار أحد أكثر المفاصل تأثرًا بهذه الحالة. تلعب الشظية دورًا حاسمًا ككعب خارجي (lateral malleolus) في تشكيل محفظة الكاحل وتوفير الاستقرار لعظم الكاحل (talus). في حالات نقص الشظية:
- تقوس الكاحل للخارج (Ankle Valgus): هذا التشوه شبه عالمي، ويتراوح من خفيف إلى شديد، ويُعزى مباشرة إلى غياب الدعامة الجانبية الكافية، وغالبًا ما يتفاقم بسبب ميلان عظم الكاحل جانبيًا.
- نقص تنسج/تشوه عظم الكاحل (Talar Hypoplasia/Dysplasia): قد يكون عظم الكاحل نفسه ناقص التنسج، أو مسطحًا، أو مشوه الشكل، مما يزيد من عدم توافق المفصل وعدم استقراره. يُعد هجرة عظم الكاحل باتجاه الأعلى (proximally) بالنسبة لعظم الساق البعيد أمرًا شائعًا، مما يزيد من تفاوت طول الطرف وتقوس الكاحل للخارج.
- اتساع محفظة الكاحل (Mortise Widening): في نقص الشظية من النوع 2، يؤدي الغياب الكامل للشظية إلى اتساع محفظة الكاحل، مما يسمح بحركة مفرطة لعظم الكاحل وعدم استقرار شديد. حتى في النوع 1B، غالبًا ما تكون الشظية البدائية قصيرة جدًا أو مشوهة بحيث لا توفر استقرارًا وظيفيًا.
- قصور الأربطة (Ligamentous Insufficiency): عادة ما تكون الأربطة الجانبية للكاحل غائبة، أو ضعيفة جدًا، أو غير كفؤة وظيفيًا. قد يكون الرباط الدالي على الجانب الإنسي مفرط التنسج أو متقلصًا.
- اختلال توازن العضلات (Muscle Imbalance): يؤدي نقص تنسج أو غياب عضلات الحجرة الجانبية (عضلات الشظية) إلى تفاقم تشوه القدم الروحاء ويضر بالاستقرار الديناميكي للكاحل. غالبًا ما يكون وتر أخيل متقلصًا، مما يساهم في تشوه القدم الحنفاء (equinus).
تشوهات القدم
تتميز القدم في نقص الشظية بمجموعة مميزة من التشوهات:
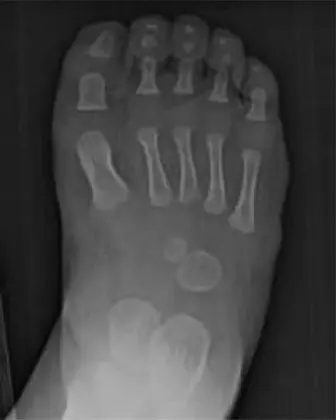
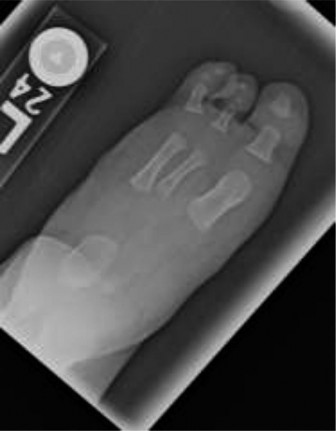
- غياب الأشعة الجانبية (Lateral Ray Deficiency): هذه سمة مميزة، وتشمل نقص تنسج، أو عدم تخلق، أو غياب الأشعة الجانبية للقدم، وأكثرها شيوعًا الأصبع الرابع والخامس. يمكن أن يحدث أيضًا غياب أكثر شمولًا لأصابع إضافية (oligodactyly). يؤثر هذا مباشرة على عرض القدم واستقرارها.
- تشوه القدم الحنفاء الروحاء (Equinovalgus Deformity): وهو تشوه معقد ثلاثي الأبعاد يتكون من تقوس مؤخر القدم للخارج (hindfoot valgus) ودرجات متفاوتة من تشوه القدم الحنفاء (equinus) في الكاحل. وهذا يجعل القدم صعبة وظيفيًا لتحمل الوزن واستيعاب الأحذية.
- التحام عظام الرسغ (Tarsal Coalition): وهو عبارة عن جسر ليفي، أو غضروفي، أو عظمي بين عظمتين أو أكثر من عظام الرسغ، وأكثرها شيوعًا بين عظم العقب والعظم الزورقي (calcaneo-navicular) أو بين عظم الكاحل وعظم العقب (talo-calcaneal). يمكن أن يؤدي التحام العظام إلى تصلب كبير في القدم، وألم، ويساهم في تشوه متزايد، مما يحد من فعالية العلاج التحفظي.
- تباعد مقدمة القدم (Forefoot Abduction): غالبًا ما يكون موجودًا بالتزامن مع تقوس مؤخر القدم للخارج، مما يزيد من تعقيد ميكانيكا المشي والأحذية.
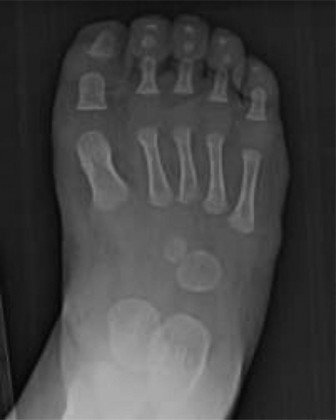
هذه الصورة، التي تُظهر على الأرجح أشعة سينية أو تقييمًا سريريًا قبل الجراحة، تؤكد أهمية التقييم الأولي الشامل في نقص الشظية.
العواقب الميكانيكية الحيوية
تؤدي هذه التشوهات التشريحية مجتمعة إلى ضعف ميكانيكي حيوي عميق:
- تغير توزيع تحمل الوزن (Altered Load Bearing): يؤدي غياب الشظية إلى تحويل قوى تحمل الوزن المحورية بشكل أساسي عبر عظم الساق، والذي يكون بالفعل معرضًا للخطر هيكليًا. وهذا يؤدي إلى توزيع غير طبيعي وغير متساوٍ للضغط عبر الكاحل والقدم، مما قد يسرع من التغيرات التنكسية.
- نمط المشي المرضي (Pathologic Gait): يؤدي الجمع بين تفاوت طول الطرف، وعدم استقرار الكاحل، وتشوهات القدم إلى نمط مشي تعويضي، مثل المشي الدائري (circumduction)، أو المشي المتدرج (steppage gait)، أو المشي المفرط على أصابع القدم. وهذا يؤدي إلى زيادة استهلاك الطاقة، وضعف التوازن، وغالبًا ألم مزمن.
- التشوه المتزايد (Progressive Deformity): بدون تدخل جراحي، يميل كل من تفاوت طول الطرف والتشوهات الزاوية إلى التفاقم مع النمو الهيكلي بسبب استمرار مساهمات صفيحة النمو غير المتساوية، وسحب العضلات غير المتماثل، والتحميل غير الطبيعي.
إن معالجة هذه التشوهات المعقدة والمتعددة المستويات تتطلب استراتيجية جراحية متعددة المراحل وفردية للغاية، تركز على استعادة المحاذاة التشريحية، والطول الوظيفي، وقدم ثابتة ومسطحة لتسهيل المشي الخالي من الألم والفعال.
أسباب وعوامل خطر نقص الشظية
إن فهم أسباب نقص الشظية الخلقي يمثل خطوة أساسية للأسر المتأثرة بهذه الحالة. من المهم التأكيد على أن نقص الشظية هو تشوه خلقي، مما يعني أنه موجود منذ الولادة، ويتطور خلال مراحل مبكرة من الحمل.
الأسباب الرئيسية
- يحدث بشكل متقطع (Sporadic Occurrence): في الغالبية العظمى من الحالات، يحدث نقص الشظية الخلقي بشكل متقطع، أي أنه لا يوجد نمط وراثي واضح أو سبب بيئي محدد يمكن تحديده. يُعتقد أن السبب يكمن في خلل عشوائي في نمو الجنين خلال الأسابيع الأولى من الحمل، عادةً بين الأسبوع الرابع والسابع، وهي الفترة التي تتشكل فيها الأطراف السفلية. هذا الخلل قد يكون نتيجة لعوامل متعددة ومعقدة، وليس بالضرورة خطأ من جانب الوالدين.
- عوامل وراثية نادرة: على الرغم من أنه غير شائع، إلا أن هناك تقارير نادرة عن حالات نقص الشظية الخلقي التي تظهر فيها نمطًا وراثيًا عائليًا. في هذه الحالات، قد يكون هناك جين معين مسؤول عن الحالة، ولكن هذا يمثل أقلية صغيرة جدًا من مجموع الحالات.
-
ارتباط بمتلازمات معينة:
في بعض الحالات النادرة، قد يكون نقص الشظية جزءًا من متلازمة أوسع تؤثر على أجزاء أخرى من الجسم. من الأمثلة على ذلك:
- نقص الفخذ البؤري القريب (Proximal Femoral Focal Deficiency - PFFD): وهو تشوه يؤثر على عظم الفخذ، وقد يترافق مع نقص الشظية.
- عيوب حقل النمو التنموي (Developmental Field Defects): وهي مجموعة من التشوهات التي تحدث عندما تتأثر منطقة معينة من النمو الجنيني.
- تشوهات الأطراف الأخرى: قد يترافق نقص الشظية مع تشوهات أخرى في الأطراف العلوية أو السفلية.
عوامل الخطر
من الصعب تحديد عوامل خطر واضحة ومباشرة لنقص الشظية الخلقي نظرًا لطبيعته المتقطعة في معظم الأحيان. ومع ذلك، تشير بعض الدراسات إلى:
- ميل طفيف للذكور: لوحظ أن نقص الشظية الخلقي أكثر شيوعًا بقليل عند الذكور مقارنة بالإناث.
- عوامل بيئية غير مؤكدة: على الرغم من عدم وجود دليل قاطع، إلا أن بعض الباحثين يستكشفون دور العوامل البيئية المحتملة أو التعرض لبعض المواد خلال فترة الحمل المبكرة، ولكن لا توجد نتائج حاسمة في هذا الصدد.
من المهم جدًا للأهل أن يفهموا أن نقص الشظية الخلقي ليس عادةً نتيجة لشيء فعلوه أو لم يفعلوه أثناء الحمل. إنه يحدث بشكل عام كحدث عشوائي خلال عملية النمو المعقدة للجنين. في حال وجود طفل مصاب بنقص الشظية الخلقي، يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل لاستبعاد أي متلازمات مصاحبة أو تشوهات أخرى، وتقديم الدعم والمشورة للأهل حول طبيعة الحالة.
أعراض وعلامات نقص الشظية الخلقي
تتنوع أعراض وعلامات نقص الشظية الخلقي بشكل كبير حسب شدة الحالة ونوعها، ولكن هناك مجموعة من السمات المميزة التي يمكن ملاحظتها منذ الولادة أو خلال مراحل النمو الأولى للطفل. إن التعرف على هذه الأعراض مبكرًا يسهل التشخيص والعلاج الفعال.
العلامات والأعراض الرئيسية
-
تفاوت طول الطرف السفلي (Limb Length Discrepancy - LLD):
- هذه هي السمة الأكثر وضوحًا وشيوعًا. يلاحظ الأهل أن إحدى ساقي الطفل أقصر من الأخرى.
- يتفاقم هذا التفاوت مع نمو الطفل، حيث ينمو الطرف المصاب بمعدل أبطأ من الطرف السليم.
- يمكن أن يؤدي تفاوت الطول إلى مشاكل في المشي (العرج)، وآلام في الظهر أو الورك، وتقوس ثانوي في العمود الفقري (الجنف التعويضي) مع مرور الوقت.
-
تشوهات في عظم الساق (الظنبوب):
- تقوس أمامي داخلي (Anterior-medial bowing): يظهر عظم الساق انحناءً واضحًا إلى الأمام وإلى الداخل.
- قصر عظم الساق: غالبًا ما يكون عظم الساق أقصر من الطبيعي، مما يساهم في تفاوت طول الطرف.
- جلد مشدود أو رقيق: قد يكون الجلد فوق منطقة التقوس مشدودًا أو رقيقًا، مما يزيد من خطر التقرحات أو المشاكل الجلدية.
-
تشوهات مفصل الكاحل:
- تقوس الكاحل للخارج (Ankle Valgus / القدم الروحاء): ينحرف الكاحل والقدم إلى الخارج بشكل واضح، مما يؤثر على استقرار المشي ويجعل اختيار الأحذية صعبًا.
- عدم استقرار الكاحل: بسبب غياب أو ضعف الشظية، يفقد مفصل الكاحل دعامته الجانبية، مما يجعله غير مستقر وعرضة للالتواءات المتكررة.
- تشوه القدم الحنفاء (Equinus): قد تكون القدم في وضعية انثناء أخمصي دائم (متجهة للأسفل)، مما يجعل وضع القدم مسطحة على الأرض صعبًا.
-
تشوهات القدم:
- غياب أو نقص تنسج الأصابع الجانبية (Lateral Ray Deficiency): غالبًا ما يلاحظ غياب أو قصر الأصبع الرابع والخامس (أصابع القدم الصغيرة)، أو حتى غياب أصابع إضافية.
- تشوه القدم الحنفاء الروحاء (Equinovalgus): مزيج من انحراف القدم للخارج وللأسفل، مما يؤثر بشكل كبير على وظيفة القدم والمشي.
- التحام عظام الرسغ (Tarsal Coalition): قد تكون عظام الرسغ في القدم ملتحمة ببعضها البعض، مما يسبب تصلبًا وألمًا في القدم ويحد من حركتها.
- تباعد مقدمة القدم (Forefoot Abduction): تنحرف مقدمة القدم إلى الخارج، مما يزيد من صعوبة المشي وتثبيت القدم.
-
مشاكل في المشي (Gait Abnormalities):
- العرج: بسبب تفاوت طول الطرف.
- المشي الدائري (Circumduction): يضطر الطفل إلى تحريك الساق المصابة في قوس كبير أثناء المشي لتجنب سحب القدم على الأرض.
- المشي المتدرج (Steppage Gait): يرفع الطفل الساق المصابة عالياً لتعويض ضعف عضلات رفع القدم.
- المشي على أصابع القدم: نتيجة لتقوس القدم الحنفاء.
- زيادة استهلاك الطاقة: يحتاج الطفل إلى بذل جهد أكبر للمشي، مما يؤدي إلى التعب السريع.
-
صعوبات وظيفية:
- صعوبة في ارتداء الأحذية العادية.
- قيود على المشاركة في الأنشطة الرياضية أو اللعب.
- ألم مزمن في الساق أو القدم مع التقدم في العمر.
عند ملاحظة أي من هذه العلامات، من الضروري استشارة طبيب متخصص في جراحة عظام الأطفال. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف خبرته العميقة في تقييم هذه الأعراض بدقة ووضع خطة علاجية شاملة ومناسبة لكل طفل.
تشخيص نقص الشظية الخلقي
يُعد التشخيص الدقيق لنقص الشظية الخلقي الخطوة الأولى والأكثر أهمية نحو وضع خطة علاج ناجحة. يتطلب هذا التشخيص تقييمًا شاملًا يجمع بين الفحص السريري الدقيق ومجموعة من الفحوصات التصويرية المتخصصة.
التقييم السريري الشامل
يبدأ التشخيص بأخذ تاريخ مرضي مفصل وإجراء فحص سريري دقيق يقوم به جراح عظام الأطفال المتخصص، مثل الأستاذ الدكتور محمد هطيف في صنعاء.
-
التاريخ المرضي المفصل:
- تاريخ الميلاد: معلومات حول الولادة وأي مضاعفات.
- التطور الحركي: متى بدأ الطفل في الجلوس، الحبو، والمشي، وأي تأخر في هذه المراحل.
- التاريخ العائلي: هل هناك حالات مشابهة في العائلة؟
- التدخلات السابقة: هل خضع الطفل لأي علاجات أو جراحات سابقة؟
- القيود الوظيفية والألم: ما هي الصعوبات التي يواجهها الطفل في الأنشطة اليومية؟ هل يعاني من ألم؟
-
الفحص البدني الدقيق:
- تفاوت طول الطرف (LLD): يتم قياس طول الطرفين سريريًا (مثل اختبار الكتل) ومقارنته بمنحنيات النمو المتوقعة للطفل.
- التشوهات الزاوية والدورانية: تقييم تقوس عظم الساق (أمامي داخلي)، وتقوس الكاحل للخارج (القدم الروحاء)، وتقوس مؤخر القدم للخارج، وتباعد مقدمة القدم.
- مدى الحركة: تقييم مدى حركة مفاصل الركبة والكاحل والقدم، وتحديد أي تقلصات (مثل تقلص وتر أخيل).
- تقييم القدم: ملاحظة عدد وشكل الأصابع (غياب الأشعة الجانبية)، ووجود أي تجاعيد جلدية، أو مسامير لحم، وتقييم مرونة/تصلب القدم (الاشتباه في التحام عظام الرسغ).
- الحالة العصبية الوعائية: تقييم شامل للإحساس والوظيفة الحركية والنبضات الطرفية. على الرغم من أن التشوهات العصبية الوعائية الكبيرة نادرة، إلا أن الأعصاب قد تتعرض للتمدد أو الضغط بسبب التشوهات الشديدة.
- تحليل المشي: ملاحظة نمط مشي الطفل لتحديد آليات التعويض، والاستقرار، وكفاءة المشي.
- التشوهات المصاحبة: البحث عن أي تشوهات أخرى مثل خلع الورك، أو تقوس الركبتين للداخل، أو عدم استقرار الرضفة، أو تشوهات العمود الفقري (مثل الجنف).
الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تأكيد التشخيص وتحديد مدى التشوهات بدقة.
-
الأشعة السينية (X-rays):
- صور كاملة للطرفين السفليين وقوفًا (LLDograms): ضرورية لقياس تفاوت طول الطرف بدقة وتقييم المحاذاة الميكانيكية العامة للطرف السفلي. هذه الأشعة حاسمة لتحديد كمية التشوهات الزاوية والتخطيط للقطع العظمي (osteotomies).
- صور الكاحل والقدم (AP/Lateral/Oblique Views): لتحديد تفاصيل تشريح محفظة الكاحل، وشكل عظم الكاحل، والتشوهات المحددة في القدم، بما في ذلك غياب الأشعة الجانبية والتحام عظام الرسغ المحتمل.
-
الأشعة المقطعية (Computed Tomography - CT Scan):
- مفيدة للتقييم ثلاثي الأبعاد المفصل للتشريح العظمي، وتوافق المفصل (خاصة الكاحل وتحت الكاحل)، وتحديد التحام عظام الرسغ، الذي يصعب في كثير من الأحيان تشخيصه بالكامل بالأشعة السينية العادية. يمكن لتخطيط الأشعة المقطعية قبل الجراحة أن يحدد بدقة مستويات وزوايا القطع العظمي.
-
الرنين المغناطيسي (Magnetic Resonance Imaging - MRI):
- مفيد لتقييم الأنسجة الرخوة (نقص تنسج العضلات، سلامة الأرب
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


