الدليل الشامل لعملية المسمار النخاعي لعظمة الفخذ
الخلاصة الطبية
عملية المسمار النخاعي لعظمة الفخذ هي الإجراء الجراحي الأفضل لعلاج كسور الفخذ. تعتمد على إدخال قضيب معدني داخل تجويف العظم لتثبيت الكسر، مما يسرع التئام العظام ويسمح للمريض بالحركة المبكرة والعودة السريعة لممارسة حياته الطبيعية بأمان تام.
الخلاصة الطبية السريعة: عملية المسمار النخاعي لعظمة الفخذ هي الإجراء الجراحي الأفضل لعلاج كسور الفخذ. تعتمد على إدخال قضيب معدني داخل تجويف العظم لتثبيت الكسر، مما يسرع التئام العظام ويسمح للمريض بالحركة المبكرة والعودة السريعة لممارسة حياته الطبيعية بأمان تام.
مقدمة عن كسر الفخذ وعملية المسمار النخاعي
تعتبر عظمة الفخذ أطول وأقوى عظمة في جسم الإنسان، ولذلك فإن تعرضها للكسر يتطلب قوة هائلة، وغالباً ما يصاحب هذا الكسر ألم شديد وعدم قدرة على الحركة. في عالم جراحة العظام الحديث، تُعد عملية المسمار النخاعي لعظمة الفخذ (Antegrade Femoral Nailing) المعيار الذهبي والأفضل عالمياً لعلاج كسور منتصف عظمة الفخذ (الكسور المفتعلة أو العرضية).
يعمل المسمار النخاعي كدعامة داخلية تشارك العظم في تحمل وزن الجسم، مما يوفر استقراراً ممتازاً ويحفز عملية الالتئام الطبيعي للعظام عن طريق تكوين الدشبذ العظمي (Callus). من خلال هذا الدليل الطبي الشامل، سنأخذ بيدك خطوة بخطوة لفهم كل ما يتعلق بهذه الجراحة، بدءاً من التحضير لها، مروراً بخطواتها الدقيقة داخل غرفة العمليات، وصولاً إلى مرحلة التعافي والعودة إلى حياتك الطبيعية.
تشريح عظمة الفخذ وأهميتها
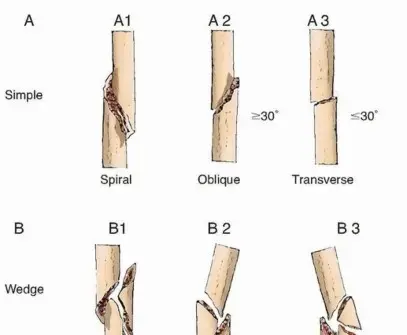
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على بنية عظمة الفخذ. تتكون عظمة الفخذ من ثلاثة أجزاء رئيسية، وهي الجزء العلوي الذي يتصل بالحوض مفصلياً، والجزء السفلي الذي يتصل بالركبة، والجزء الأوسط وهو جسم العظمة (Diaphysis) الذي يحتوي على قناة مجوفة تُعرف بالقناة النخاعية.
تُحاط هذه العظمة بشبكة معقدة وقوية جداً من العضلات والأوعية الدموية والأعصاب. عندما يحدث الكسر، تقوم هذه العضلات القوية بالانقباض اللاإرادي، مما يؤدي إلى تداخل أطراف العظم المكسور وقصر طول الساق. هنا يأتي دور الجراح في إعادة العظمة إلى طولها واستقامتها الطبيعية وتثبيتها من الداخل باستخدام المسمار النخاعي دون الحاجة إلى إجراء شقوق جراحية كبيرة تمزق هذه العضلات.
أسباب كسور الفخذ الشائعة
لا تنكسر عظمة الفخذ بسهولة، وعادة ما تكون هناك أسباب واضحة وقوية تؤدي إلى هذا النوع من الإصابات، ومن أبرزها:
- حوادث السير والسيارات وهي السبب الأكثر شيوعاً.
- السقوط من ارتفاعات عالية.
- الإصابات الرياضية العنيفة.
- حوادث الدراجات النارية.
- هشاشة العظام لدى كبار السن، حيث يمكن أن تنكسر العظمة نتيجة سقوط بسيط.
- الأورام العظمية التي تضعف بنية العظم وتجعله عرضة للكسر (الكسور المرضية).
الأعراض التي تستدعي التدخل الطبي
إذا تعرضت أنت أو أحد أحبائك لحادث أدى إلى إصابة في الفخذ، فإن الأعراض التي تدل على وجود كسر تشمل:
- ألم مبرح وحاد في منطقة الفخذ يزداد مع أي محاولة للحركة.
- عدم القدرة تماماً على الوقوف أو تحميل الوزن على الساق المصابة.
- تشوه واضح في شكل الفخذ أو قصر في طول الساق مقارنة بالساق السليمة.
- تورم شديد وكدمات زرقاء أو حمراء تظهر تدريجياً في منطقة الإصابة.
- بروز العظم من الجلد في حالات الكسور المفتوحة (وهي حالة طوارئ قصوى).
كيفية تشخيص كسور الفخذ
عند وصول المريض إلى قسم الطوارئ، يقوم الفريق الطبي بإجراء تقييم شامل لضمان استقرار العلامات الحيوية أولاً، ثم يتم التركيز على الطرف المصاب. التشخيص الدقيق هو حجر الأساس لنجاح الجراحة:
- الفحص السريري لتقييم النبض والأعصاب في القدم للتأكد من عدم وجود إصابات وعائية أو عصبية مصاحبة.
- الأشعة السينية العادية وهي الأداة الأساسية لتأكيد الكسر وتحديد مكانه ونوعه. يحرص الطبيب على تصوير الفخذ بالكامل بالإضافة إلى مفصلي الورك والركبة.
- التخطيط قبل الجراحة حيث يستخدم الجراح صور الأشعة للساق السليمة (غير المصابة) كمرجع لقياس وتحديد طول وقطر المسمار النخاعي المناسب الذي سيتم استخدامه في العملية.
التحضير قبل عملية المسمار النخاعي
قبل الدخول إلى غرفة العمليات، هناك تحضيرات دقيقة يقوم بها الفريق الجراحي لضمان أعلى نسب النجاح وأقل قدر من المضاعفات.
وضعية المريض على طاولة العمليات
يختار الجراح وضعية المريض بناء على نوع الكسر، وزن المريض، والإصابات الأخرى المصاحبة. هناك وضعيتان رئيسيتان:
- الاستلقاء على الظهر وهي الوضعية الأكثر شيوعاً، خاصة للمرضى الذين يعانون من إصابات متعددة. تتيح هذه الوضعية لطبيب التخدير وصولاً سهلاً لمجرى التنفس، وتسمح بعلاج أي كسور أخرى في نفس الوقت. يتم وضع الساق السليمة في وضعية مقصية لتسهيل حركة جهاز الأشعة السينية (C-arm) أثناء الجراحة.
- الاستلقاء على الجانب وتعتبر هذه الوضعية ممتازة للمرضى الذين يعانون من السمنة المفرطة، حيث تساعد الجاذبية في إبعاد الأنسجة الرخوة عن منطقة الدخول الجراحي في الورك، مما يسهل عمل الجراح.
استعادة الدوران والاتجاه الصحيح للعظم
من أصعب التحديات في هذه الجراحة هي التأكد من أن الساق لن تكون ملتوية للداخل أو للخارج بعد التثبيت. يقوم الجراح باستخدام جهاز الأشعة داخل غرفة العمليات لأخذ صور مرجعية للساق السليمة، وبناء عليها يتم حساب زاوية الدوران الدقيقة للساق المصابة لضمان تطابقها التام مع التكوين الطبيعي لجسم المريض.
خطوات عملية المسمار النخاعي بالتفصيل
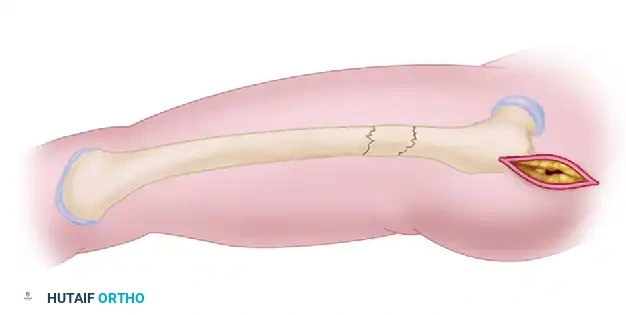
تتم هذه الجراحة تحت التخدير الكلي أو النصفي، وتعتمد على تقنية التدخل المحدود (Minimally Invasive)، حيث يتم إدخال المسمار عبر جرح صغير أعلى الفخذ بدلاً من فتح الفخذ بالكامل. إليك الخطوات الطبية كما تحدث داخل غرفة العمليات:
تحديد موضع الدخول
يبدأ الجراح بعمل شق جلدي صغير (حوالي 3 إلى 5 سم) أعلى الفخذ بالقرب من مفصل الورك. يتم إبعاد العضلات بلطف للوصول إلى قمة عظمة الفخذ (المدور الكبير أو الحفرة الكمثرية).

باستخدام سلك توجيهي دقيق وتحت المراقبة المستمرة بجهاز الأشعة، يحدد الجراح نقطة الدخول المثالية التي تضمن مرور المسمار في منتصف القناة النخاعية تماماً دون التسبب في أي اعوجاج للعظم.
تحضير القناة النخاعية
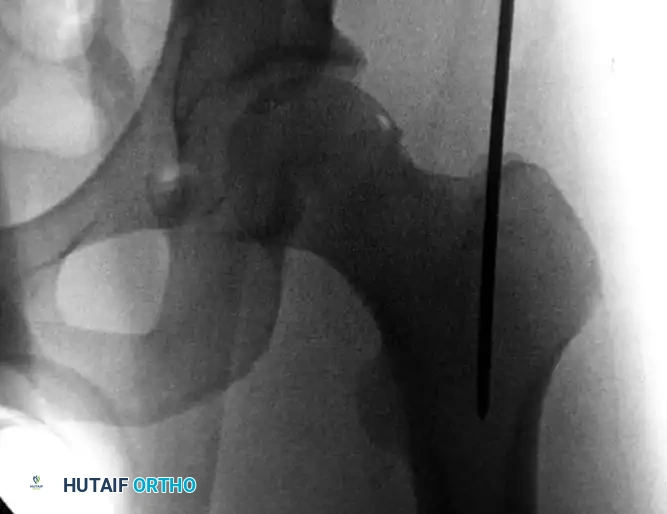
بمجرد تأكيد نقطة الدخول، يتم استخدام أداة خاصة لفتح مسار أولي في الجزء العلوي من العظمة.
يتم إدخال أداة التوسيع بحذر شديد لإنشاء قناة قوية ومستقيمة تسمح بمرور الأدوات اللاحقة والمسمار النهائي.
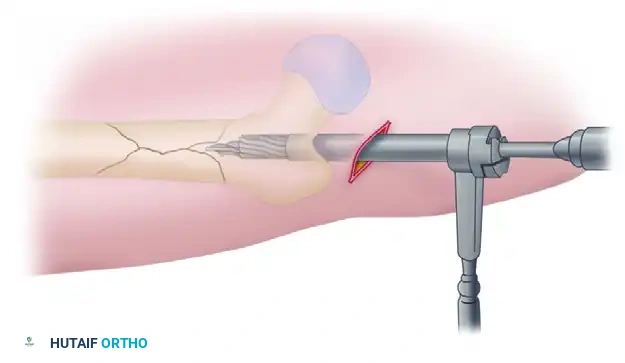
إدخال السلك الدليلي ورد الكسر
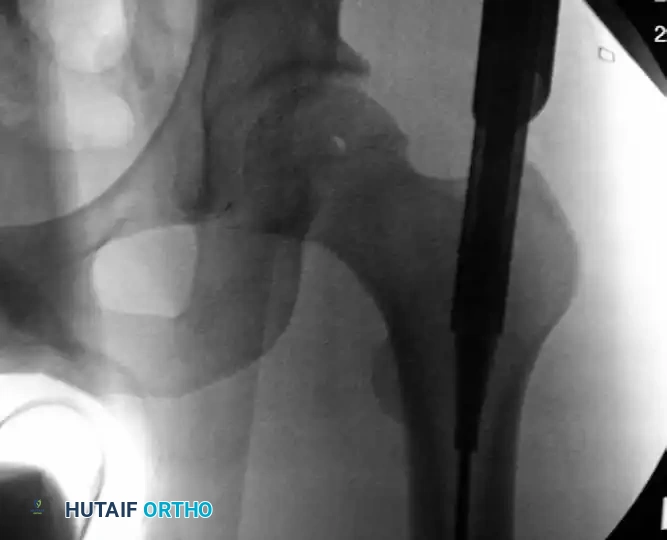
الخطوة الأهم هي إعادة العظم المكسور إلى استقامته الطبيعية (رد الكسر). يتم إدخال أداة متخصصة داخل القناة النخاعية للجزء العلوي من العظم.
يتم دفع هذه الأداة بلطف حتى تصل إلى منطقة الكسر.

يقوم الجراح باستخدام هذه الأداة لتحريك الجزء العلوي من العظم والتغلب على قوة شد العضلات، ثم يقوم بمحاذاة الجزء العلوي مع الجزء السفلي. بمجرد تحقيق المحاذاة، يتم تمرير سلك دليلي رفيع ذو نهاية كروية عبر منطقة الكسر.

يتم دفع السلك الدليلي بمهارة ليعبر منطقة الكسر ويدخل في الجزء السفلي من العظمة.
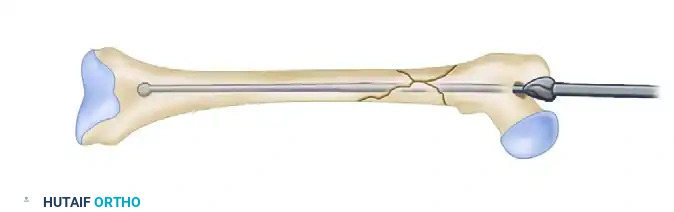
يستمر الجراح في دفع السلك حتى يستقر بعمق في نهاية عظمة الفخذ بالقرب من الركبة، ليكون بمثابة سكة حديدية سيمر عليها المسمار لاحقاً.
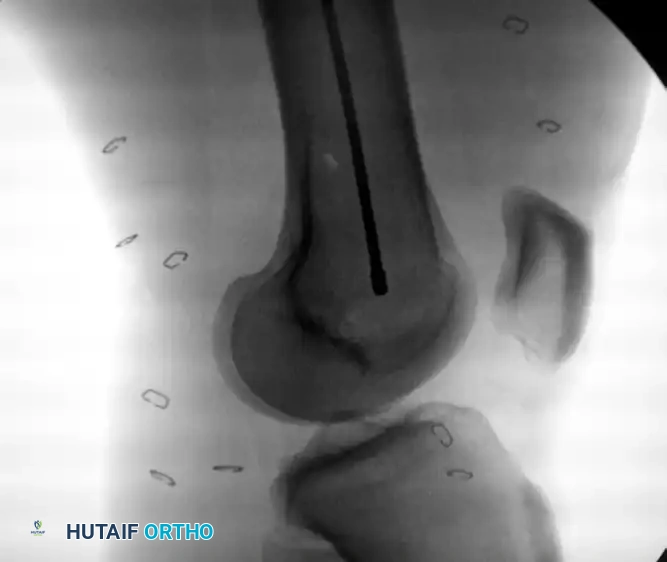
يتم التقاط صور أشعة للتأكد من أن السلك يقع في منتصف العظمة تماماً.
توسيع القناة وقياس المسمار
لضمان دخول المسمار بسلاسة ولتحفيز التئام العظم (حيث يعمل ناتج التوسيع كطُعم عظمي طبيعي)، يتم تمرير أداة توسيع مرنة فوق السلك الدليلي.
يتم التوسيع تدريجياً بزيادات صغيرة جداً (0.5 مم) حتى يصل الجراح إلى القطر المناسب. بعد ذلك، يتم قياس طول السلك الدليلي داخل العظم بدقة متناهية لتحديد طول المسمار النهائي المطلوب.
إدخال المسمار النخاعي
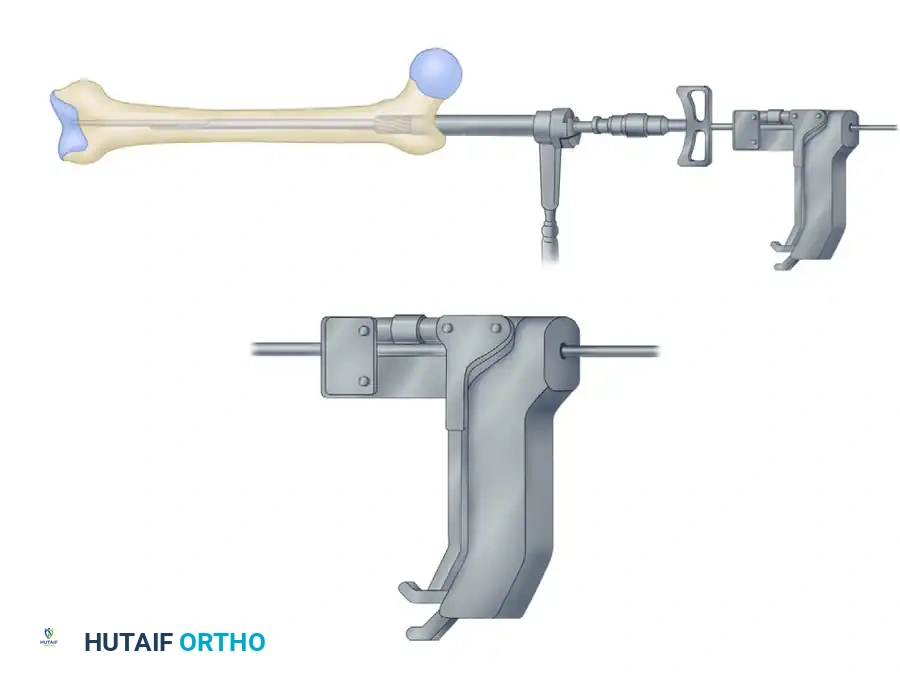
يتم إزالة أدوات التوسيع وترك السلك الدليلي في مكانه. يُثبت المسمار النخاعي (المصنوع غالباً من التيتانيوم القوي والخفيف) في مقبض توجيه خاص، ويتم تمريره فوق السلك الدليلي داخل العظمة. يتم دفع المسمار بلطف بحركات دائرية، وقد يستخدم الجراح مطرقة طبية صغيرة لتثبيته في مكانه النهائي بحيث يكون مستقراً تماماً أسفل سطح العظم العلوي لمنع أي احتكاك مع العضلات مستقبلاً.
التثبيت بالمسامير العرضية
لمنع العظمة من الدوران حول المسمار النخاعي أو الانكماش، يجب قفل المسمار من الأعلى والأسفل باستخدام براغي (مسامير عرضية) تمر عبر العظم وتخترق ثقوباً مخصصة في المسمار النخاعي.
التثبيت العلوي يتم بسهولة باستخدام ذراع التوجيه المتصل بالمسمار. أما التثبيت السفلي (بالقرب من الركبة) فيتطلب دقة ومهارة عالية، حيث يتم باستخدام تقنية اليد الحرة تحت توجيه الأشعة.
يقوم الجراح بضبط جهاز الأشعة حتى تظهر ثقوب المسمار كدوائر مثالية. يتم عمل شق جلدي صغير جداً، وتوضع أداة التثقيب بزاوية معينة لحماية يد الجراح من الأشعة.
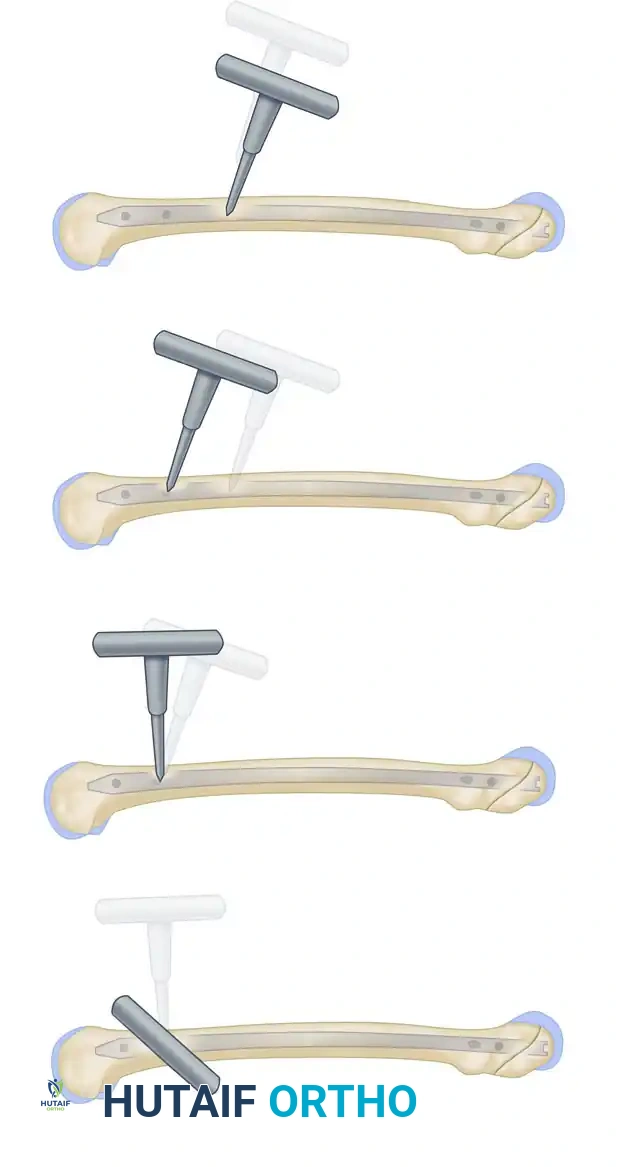
يتم تعديل اتجاه الأداة تحت المراقبة المستمرة حتى تتمركز تماماً فوق الثقب.
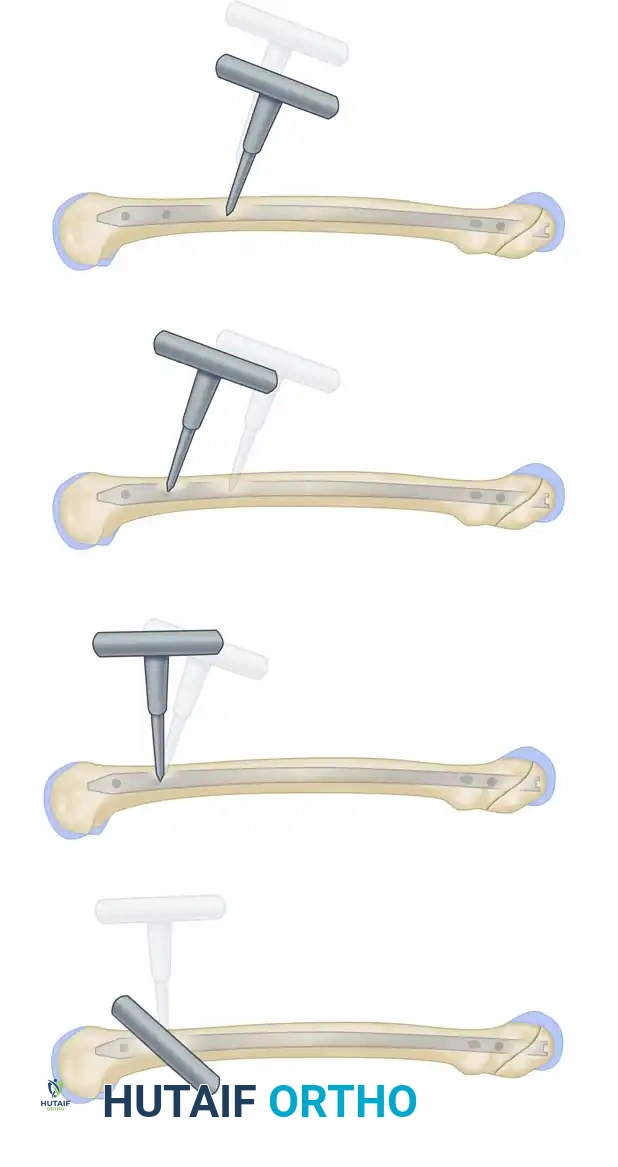
ثم يتم توجيه الأداة بشكل عمودي تماماً على العظم.
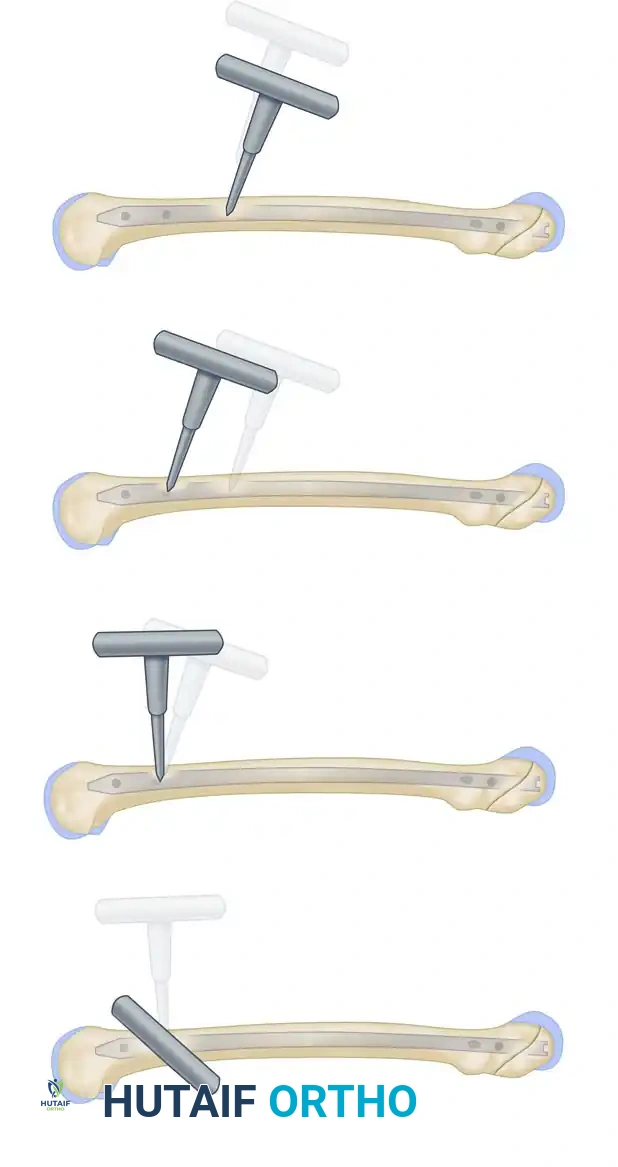
يتم اختراق العظم بدقة للوصول إلى الثقب الموجود في المسمار النخاعي.
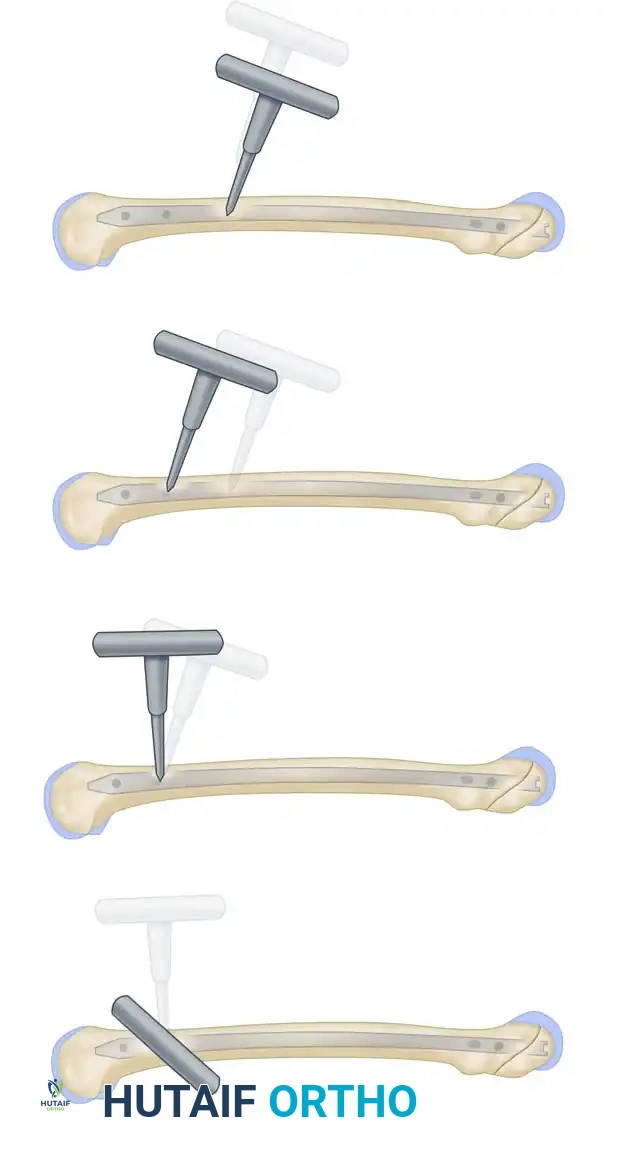
بعد التأكد من المسار، يتم إدخال البراغي السفلية وتأكيد موقعها بالأشعة.
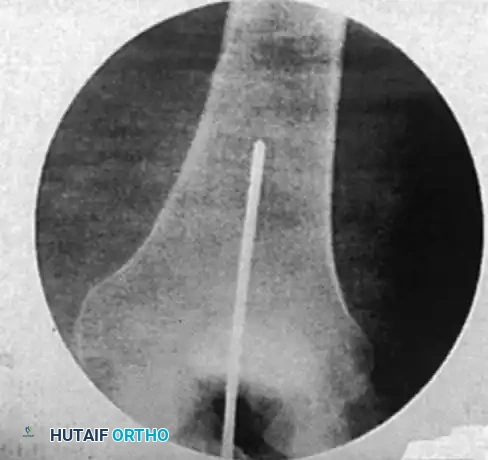
في النهاية، يتم أخذ صور أشعة شاملة للتأكد من استقامة العظم، وموقع المسمار، والتثبيت المحكم للكسر.
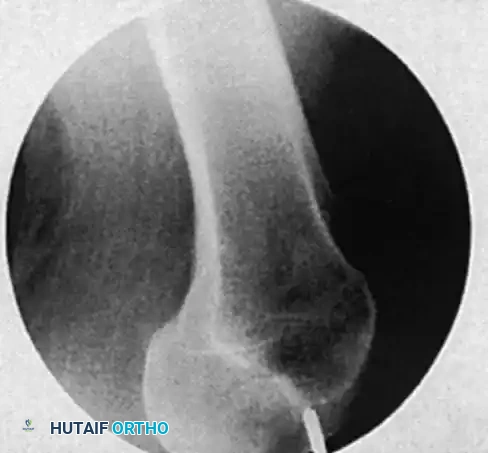
مرحلة التعافي بعد عملية المسمار النخاعي
تعتبر فترة ما بعد الجراحة حاسمة لضمان عودة الوظيفة الطبيعية للساق. بفضل قوة المسمار النخاعي، يكون التعافي أسرع بكثير مقارنة بالطرق القديمة.
| مرحلة التعافي | الإجراءات والتوصيات الطبية |
|---|---|
| اليوم الأول بعد الجراحة | البدء الفوري في الحركة. سيقوم أخصائي العلاج الطبيعي بمساعدتك على الجلوس والوقوف. |
| تحميل الوزن | في معظم الكسور المستقرة، يُسمح للمريض بالمشي مع تحميل الوزن بالكامل حسب تحمله للألم. في الكسور المفتتة جداً، قد ينصح الطبيب بتحميل وزن جزئي (لمس الأرض بأصابع القدم فقط) لمدة 4 إلى 6 أسابيع. |
| الأدوية | تناول مسكنات الألم الموصوفة، والالتزام التام بأدوية سيولة الدم (مضادات التخثر) لمنع حدوث جلطات الساق. |
| العلاج الطبيعي | تمارين لتقوية عضلات الفخذ واستعادة المدى الحركي الكامل لمفصلي الورك والركبة. |
| المتابعة الطبية | زيارات دورية للعيادة لإجراء أشعة سينية ومتابعة تكون الدشبذ العظمي (التئام الكسر). |
الحالات التي تتطلب المسمار النخاعي العكسي
على الرغم من أن إدخال المسمار من أعلى الفخذ (Antegrade) هو المعيار الأساسي، إلا أن هناك حالات طبية محددة يفضل فيها الجراح إدخال المسمار من أسفل الفخذ (من جهة الركبة صعوداً)، ويُعرف هذا بالإجراء العكسي (Retrograde Nailing). تشمل هذه الحالات:
- المرضى الذين يعانون من السمنة المفرطة جداً، حيث تجعل طبقات الدهون الكثيفة في منطقة الورك من الصعب جداً الوصول إلى نقطة الدخول العلوية.
- وجود كسر مزدوج في نفس العظمة (كسر في عنق الفخذ وكسر في جسم الفخذ)، مما يتطلب مساحة لتثبيت عنق الفخذ بمسامير منفصلة دون تعارض مع المسمار النخاعي.
- حالة "الركبة العائمة" (Floating Knee)، وهي حدوث كسر في عظمة الفخذ وعظمة الساق (القصبة) في نفس الوقت. يتيح الإجراء العكسي للجراح تثبيت كلا الكسرين من خلال جرح واحد حول الركبة.
الأسئلة الشائعة حول المسمار النخاعي للفخذ
ما هي نسبة نجاح عملية المسمار النخاعي لعظمة الفخذ
تعتبر هذه العملية من أكثر جراحات العظام نجاحاً وأماناً، حيث تتجاوز نسبة نجاح التئام الكسر وعودة المريض لحياته الطبيعية 95% في معظم الحالات.
كم تستغرق عملية المسمار النخاعي في غرفة العمليات
عادة ما تستغرق الجراحة من ساعة إلى ساعتين، ويعتمد ذلك على مدى تعقيد الكسر وما إذا كانت هناك إصابات أخرى مصاحبة تحتاج إلى تدخل جراحي.
هل سأشعر بوجود المسمار داخل قدمي بعد التعافي
لا، المسمار النخاعي يتم إدخاله بالكامل داخل التجويف العظمي ولا يلامس العضلات أو الأعصاب الخارجية. الغالبية العظمى من المرضى لا يشعرون بوجوده على الإطلاق بعد التئام الكسر.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر
في معظم الحالات، يُترك المسمار النخاعي في الجسم مدى الحياة ولا حاجة لإزالته. لا يتم التفكير في إزالته إلا إذا تسبب في ألم موضعي مزمن (نادر الحدوث) أو في حالة حدوث التهاب، وذلك بعد مرور عام ونصف إلى عامين على الأقل لضمان التئام العظم تماماً.
متى يمكنني المشي بشكل طبيعي بعد العملية
يعتمد ذلك على نوع الكسر. في الكسور العرضية البسيطة، يمكن للمريض البدء في المشي بمساعدة عكازات في اليوم التالي للعملية. أما العودة للمشي الطبيعي بدون مساعدات فتستغرق عادة من 3 إلى 6 أشهر حسب سرعة التئام العظم وقوة العضلات.
متى يمكنني العودة لقيادة السيارة
يمكن العودة للقيادة عندما تستعيد القوة العضلية الكافية للضغط على الدواسات بقوة وبدون ألم، وعادة ما يكون ذلك بعد 6 إلى 8 أسابيع من الجراحة، ويجب استشارة الطبيب المعالج قبل اتخاذ هذا القرار.
هل العملية مؤلمة جدا
تتم العملية تحت التخدير الكلي أو النصفي فلا تشعر بشيء. بعد العملية، من الطبيعي الشعور بألم، ولكن يتم السيطرة عليه بفعالية من خلال مسكنات الألم القوية التي يصفها الطبيب، ويقل الألم تدريجياً وبشكل ملحوظ خلال الأيام الأولى.
ما هي المخاطر أو المضاعفات المحتملة للعملية
مثل أي تدخل جراحي، هناك احتمالية نادرة لحدوث مضاعفات مثل العدوى، جلطات الساق، أو تأخر التئام العظم. يتبع الفريق الطبي بروتوكولات صارمة (مثل المضادات الحيوية الوقائية ومسيلات الدم) لتقليل هذه المخاطر إلى أدنى حد ممكن.
هل ستصبح ساقي أقصر بعد عملية
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك