الدليل الشامل لعلاج كسور عظمة الفخذ والورك باستخدام المسمار النخاعي إنترتان
الخلاصة الطبية
جراحة تثبيت كسور عظمة الفخذ بين المدورين باستخدام المسمار النخاعي إنترتان هي إجراء طبي متقدم يهدف إلى استعادة استقرار الورك بعد التعرض لكسر. يتميز هذا النظام ببراغي مزدوجة مدمجة تمنع انزلاق العظام، مما يسمح للمريض بالحركة المبكرة وتسريع عملية الالتئام والتعافي التام.
الخلاصة الطبية السريعة: جراحة تثبيت كسور عظمة الفخذ بين المدورين باستخدام المسمار النخاعي إنترتان هي إجراء طبي متقدم يهدف إلى استعادة استقرار الورك بعد التعرض لكسر. يتميز هذا النظام ببراغي مزدوجة مدمجة تمنع انزلاق العظام، مما يسمح للمريض بالحركة المبكرة وتسريع عملية الالتئام والتعافي التام.
مقدمة عن كسور الورك والمسمار النخاعي
تعتبر كسور عظمة الفخذ، وتحديداً الكسور التي تقع في منطقة ما بين المدورين، من أكثر الإصابات شيوعاً التي يواجهها أطباء جراحة العظام، خاصة لدى كبار السن والأشخاص الذين يعانون من هشاشة العظام. تمثل هذه الكسور تحدياً طبياً كبيراً نظراً لتأثيرها المباشر على قدرة المريض على الحركة وممارسة حياته اليومية بشكل طبيعي. في الماضي، كانت خيارات العلاج محدودة وتتطلب فترات راحة طويلة في السرير، مما كان يؤدي إلى مضاعفات صحية خطيرة.
ومع التطور المذهل في مجال جراحة العظام، ظهرت تقنيات حديثة أحدثت ثورة في طرق العلاج، وعلى رأسها التثبيت باستخدام المسمار النخاعي. يعتبر نظام إنترتان طفرة نوعية في هذا المجال، حيث تم تصميمه خصيصاً للتعامل مع الكسور غير المستقرة والمعقدة. يوفر هذا النظام دعماً ميكانيكياً فائقاً، مما يسمح للمرضى بالوقوف والمشي في وقت مبكر جداً بعد الجراحة، وهو ما ينعكس إيجاباً على سرعة التعافي وتقليل المضاعفات المحتملة. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة الطبية وطريقة علاجها بأحدث التقنيات.
التشريح وفهم منطقة الكسر
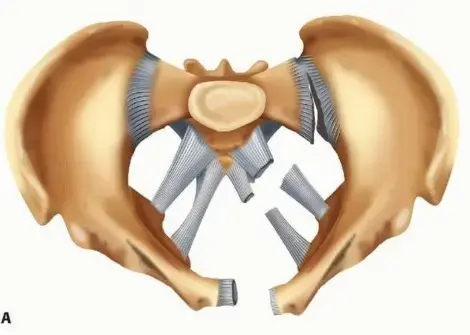
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على البنية التشريحية لمفصل الورك وعظمة الفخذ. يتكون مفصل الورك من التقاء رأس عظمة الفخذ الكروي مع التجويف الحقي في عظمة الحوض. أسفل رأس عظمة الفخذ توجد منطقة الرقبة، تليها منطقة تحتوي على بروزين عظميين هامين هما المدور الكبير والمدور الصغير.
المنطقة الواقعة بين هذين البروزين تسمى منطقة ما بين المدورين. تتصل بهذه المنطقة مجموعة من العضلات القوية جداً التي تتحكم في حركة الفخذ والمشي. عندما يحدث كسر في هذه المنطقة، فإن قوة هذه العضلات تؤدي إلى سحب أجزاء العظم المكسور في اتجاهات مختلفة، مما يجعل الكسر غير مستقر ويصعب التئامه دون تدخل جراحي دقيق يثبت العظام في مكانها الصحيح ويقاوم هذه القوى العضلية الشديدة.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى حدوث كسور في منطقة ما بين المدورين في عظمة الفخذ، ويمكن تقسيمها بناءً على الفئة العمرية والحالة الصحية للمريض. فهم هذه الأسباب يساعد في الوقاية واتخاذ التدابير اللازمة لتجنب الإصابة.
- هشاشة العظام وضعف الكثافة العظمية وهو السبب الأكثر شيوعاً لدى كبار السن.
- السقوط البسيط من مستوى الوقوف، والذي غالباً ما يكون كافياً لإحداث كسر لدى مرضى هشاشة العظام.
- الحوادث المرورية وحوادث السير التي تولد قوة صدمة عالية تؤثر على عظمة الفخذ.
- الإصابات الرياضية العنيفة أو السقوط من ارتفاعات عالية، وهي الأسباب الشائعة لدى فئة الشباب.
- نقص فيتامين د والكالسيوم مما يؤدي إلى ضعف البنية الأساسية للعظام.
- الاضطرابات العصبية أو مشاكل التوازن التي تزيد من احتمالية التعرض للسقوط المتكرر.
- الآثار الجانبية لبعض الأدوية التي قد تسبب الدوار أو تؤثر على كثافة العظام على المدى الطويل.
الأعراض والعلامات التحذيرية
عند حدوث كسر في عظمة الفخذ أو الورك، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي تدخلاً طبياً عاجلاً. تتفاوت شدة هذه الأعراض بناءً على نوع الكسر ومدى تحرك العظام من مكانها.
- ألم حاد ومفاجئ في منطقة الورك أو الفخذ يزداد سوءاً عند محاولة الحركة.
- عدم القدرة التامة على الوقوف أو تحميل الوزن على الساق المصابة.
- قصر في طول الساق المصابة مقارنة بالساق السليمة، نتيجة لتداخل حواف العظم المكسور.
- التفاف الساق المصابة والقدم نحو الخارج بشكل غير طبيعي.
- تورم ملحوظ وكدمات تظهر حول منطقة مفصل الورك والفخذ.
- تصلب وتشنج في العضلات المحيطة بمنطقة الإصابة.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بمجرد وصول المريض إلى قسم الطوارئ. يقوم طبيب جراحة العظام بإجراء تقييم شامل لتحديد نوع الكسر ووضع خطة العلاج الأنسب.
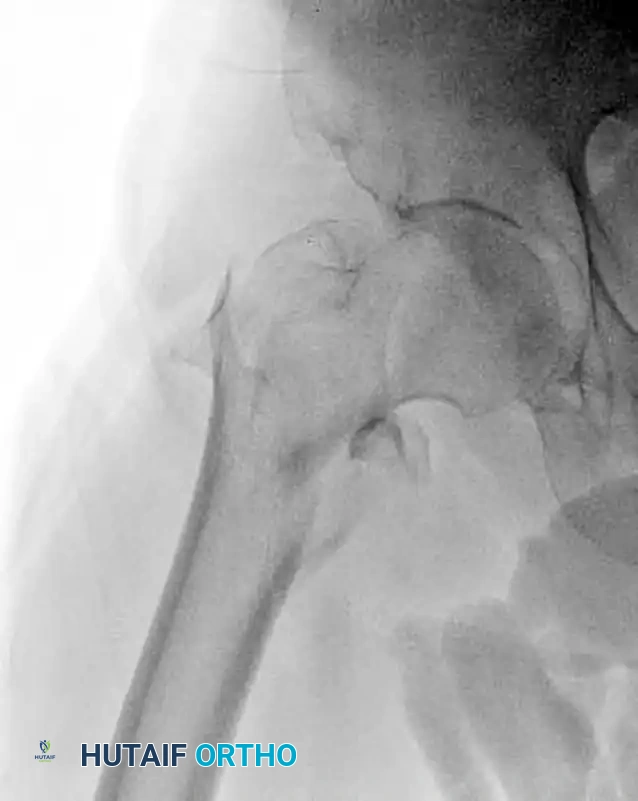
يعتمد التشخيص بشكل أساسي على التصوير بالأشعة السينية، حيث يتم أخذ صور من زوايا متعددة لمفصل الورك وعظمة الفخذ بالكامل. تساعد هذه الصور في تحديد موقع الكسر بدقة، ومدى تفتت العظام، وما إذا كان الكسر يمتد إلى مناطق أخرى من الفخذ. في بعض الحالات المعقدة، قد يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على تفاصيل ثلاثية الأبعاد للكسر، مما يساعد في التخطيط الدقيق للجراحة.
بالإضافة إلى تقييم الكسر، يتم إجراء فحوصات شاملة للدم وتخطيط للقلب وتقييم للحالة الصحية العامة للمريض، خاصة لكبار السن، لضمان استعدادهم التام للخضوع للتخدير والتدخل الجراحي بأمان.
العلاج الجراحي باستخدام نظام إنترتان
يعتبر التدخل الجراحي هو المعيار الذهبي لعلاج كسور ما بين المدورين، والهدف الأساسي منه هو إعادة العظام إلى وضعها التشريحي الطبيعي وتثبيتها بقوة للسماح للمريض بالحركة في أسرع وقت ممكن.
ما هو المسمار النخاعي إنترتان
نظام إنترتان هو تقنية متقدمة جداً في مجال المسامير النخاعية. المسمار النخاعي هو قضيب معدني مصنوع من التيتانيوم القوي والمتوافق حيوياً مع الجسم، يتم إدخاله داخل التجويف النخاعي لعظمة الفخذ. ما يميز نظام إنترتان عن الأجيال السابقة من المسامير هو تصميمه الفريد في الجزء العلوي الذي يثبت رأس عظمة الفخذ.
في الماضي، كانت المسامير التقليدية تستخدم برغياً واحداً أو برغيين منفصلين، مما كان يؤدي أحياناً إلى مشكلة تعرف باسم "تأثير زد"، حيث ينزلق أحد البراغي أو يخترق مفصل الورك. نظام إنترتان حل هذه المشكلة جذرياً من خلال استخدام برغيين مدمجين يعملان ككتلة ميكانيكية واحدة.

المزايا الميكانيكية والطبية للنظام
يوفر هذا النظام المتطور مجموعة من الفوائد التي تجعله الخيار المفضل للجراحين في جميع أنحاء العالم:
- منع انزلاق البراغي: بفضل التصميم المدمج للبراغي العلوية، يتم القضاء تماماً على خطر هجرة البراغي أو اختراقها لمفصل الورك.
- ثبات دوراني استثنائي: يوفر البرغيان المدمجان نقطتي تثبيت قويتين داخل رأس عظمة الفخذ، مما يمنع العظم المكسور من الدوران حول نفسه أثناء حركة المريض.
- تصميم شبه منحرف: الجزء العلوي من المسمار مصمم بشكل شبه منحرف ليتناسب مع الشكل الطبيعي للتجويف العظمي، مما يحافظ على الأوتار والعضلات المحيطة ويزيد من قوة تحمل المسمار.
- الضغط الخاضع للتحكم: يسمح النظام للجراح بضغط حواف الكسر معاً أثناء الجراحة، وهو عامل حاسم لتسريع عملية التئام العظام وتقليل خطر فشل الجراحة.
| وجه المقارنة | المسامير النخاعية التقليدية | نظام المسمار النخاعي إنترتان |
|---|---|---|
| تصميم البراغي العلوية | برغي واحد أو برغيين منفصلين | برغيان مدمجان يعملان ككتلة واحدة |
| خطر انزلاق البراغي | وارد الحدوث (تأثير زد) | شبه معدوم بفضل التصميم المدمج |
| الثبات الدوراني | متوسط | ممتاز وعالي جداً |
| القدرة على ضغط الكسر | محدودة | عالية جداً وقابلة للتحكم الدقيق |
| الحفاظ على الأنسجة | يتطلب إزالة جزء أكبر من العظم | تصميم شبه منحرف يحافظ على العظم والأوتار |
التحضير قبل الجراحة
التخطيط الدقيق قبل الجراحة هو مفتاح النجاح. يقوم الجراح بدراسة صور الأشعة بعناية لتحديد حجم وطول المسمار المناسب لتشريح المريض. يتم وضع المريض على طاولة عمليات خاصة تسمى طاولة الكسور، والتي تسمح للجراح بسحب الساق بلطف لإعادة العظام إلى طولها ووضعها الطبيعي قبل البدء في الشق الجراحي. يتم استخدام جهاز أشعة سينية متحرك داخل غرفة العمليات للتأكد من وضعية العظام بدقة متناهية.
خطوات العملية الجراحية بالتفصيل
تتم الجراحة بخطوات دقيقة ومدروسة لضمان أفضل النتائج بأقل قدر من التدخل الجراحي.
تحديد نقطة الدخول
يبدأ الجراح بعمل شق جلدي صغير جداً (حوالي 3 إلى 5 سنتيمترات) أعلى منطقة الفخذ الجانبية. يتم إدخال سلك دليلي رفيع للوصول إلى قمة عظمة الفخذ، ويتم التأكد من موقعه الدقيق باستخدام الأشعة السينية المباشرة.
تجهيز القناة النخاعية
بعد التأكد من الموقع الصحيح، يتم استخدام أدوات خاصة لتوسيع المدخل وتجهيز القناة النخاعية داخل العظمة لتستوعب المسمار.
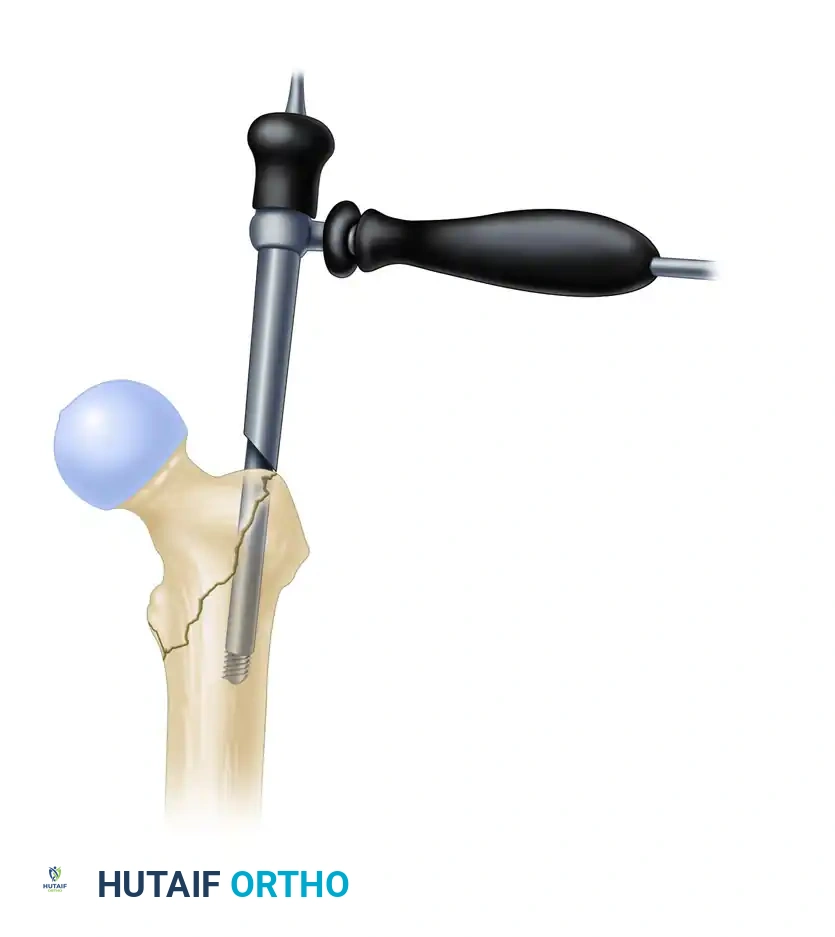
يتم إدخال أداة التوسيع بحذر شديد لحماية الأنسجة الرخوة المحيطة بالعظم.
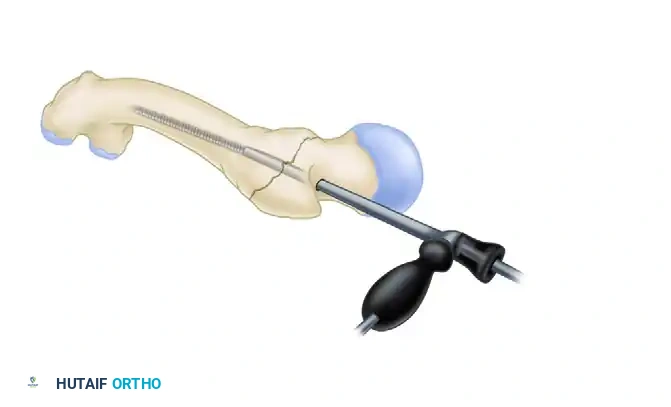
تتم عملية التوسيع بشكل متسلسل وتدريجي لضمان عدم إحداث أي شروخ إضافية في العظم، ولتوفير مسار سلس لدخول المسمار التيتانيوم.
إدخال المسمار النخاعي
يتم توصيل المسمار بمقبض توجيه خاص، ويتم إدخاله برفق داخل القناة النخاعية. يراعي الجراح الانحناء الطبيعي لعظمة الفخذ أثناء هذه الخطوة لتجنب أي ضغط غير طبيعي على جدار العظم.

التثبيت العلوي بنظام البراغي المدمجة
هذه هي الخطوة الأكثر أهمية وتميزاً في تقنية إنترتان. من خلال شق جانبي صغير آخر، يتم إدخال أداة توجيه دقيقة.

يتم وضع سلك دليلي في المركز الدقيق لرأس عظمة الفخذ. يجب أن يكون هذا السلك في المنتصف تماماً لضمان توزيع الأحمال بشكل مثالي عند وقوف المريض.
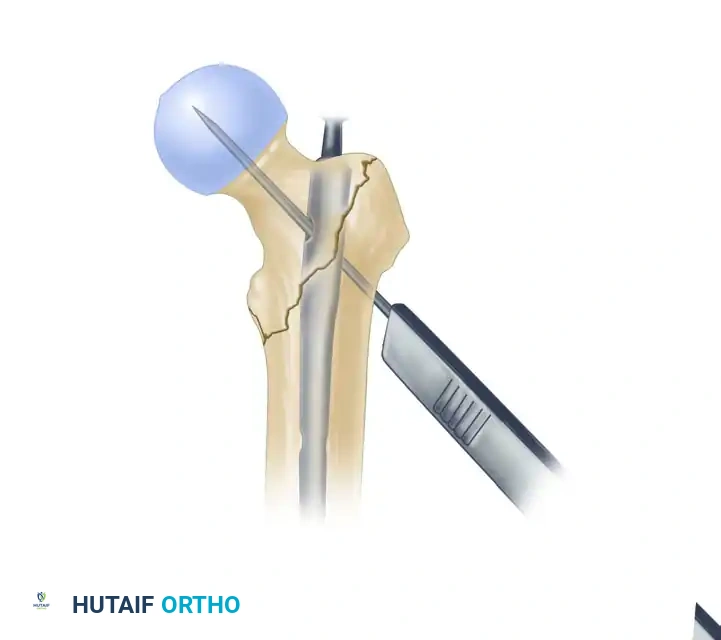
لمنع دوران رأس عظمة الفخذ أثناء إدخال البرغي الرئيسي، يتم حفر مسار سفلي مؤقت وتثبيت قضيب مانع للدوران.
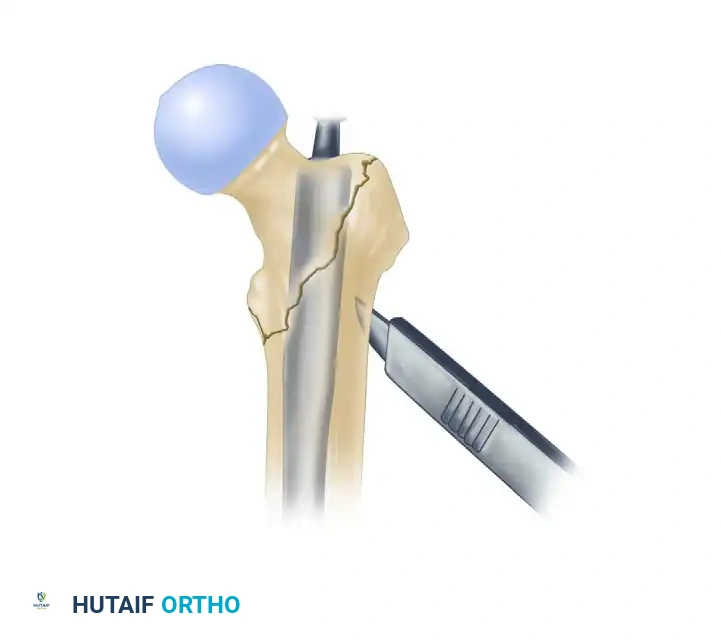
بعد ذلك، يتم تجهيز المسار للبرغي الرئيسي باستخدام مثقاب خاص يتوافق مع حجم البرغي المختار.

يتم إدخال البرغي الرئيسي، يليه إدخال برغي الضغط المدمج في المسار السفلي. تعمل هذه البراغي معاً بتقنية تشبه التروس، مما يسمح بضغط حواف الكسر بقوة وثبات.
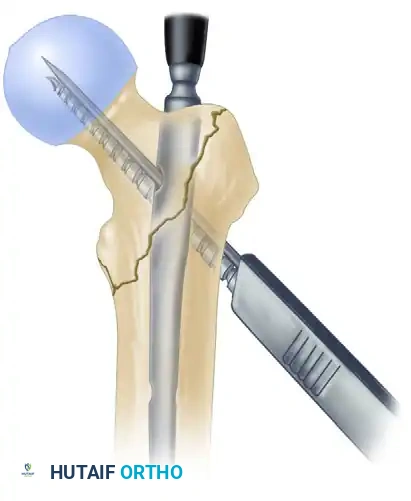
التثبيت السفلي
أخيراً، يتم إدخال برغي أو برغيين في الجزء السفلي من المسمار النخاعي لضمان استقرار المسمار بالكامل داخل عظمة الفخذ ومنع أي حركة دورانية للأسفل.
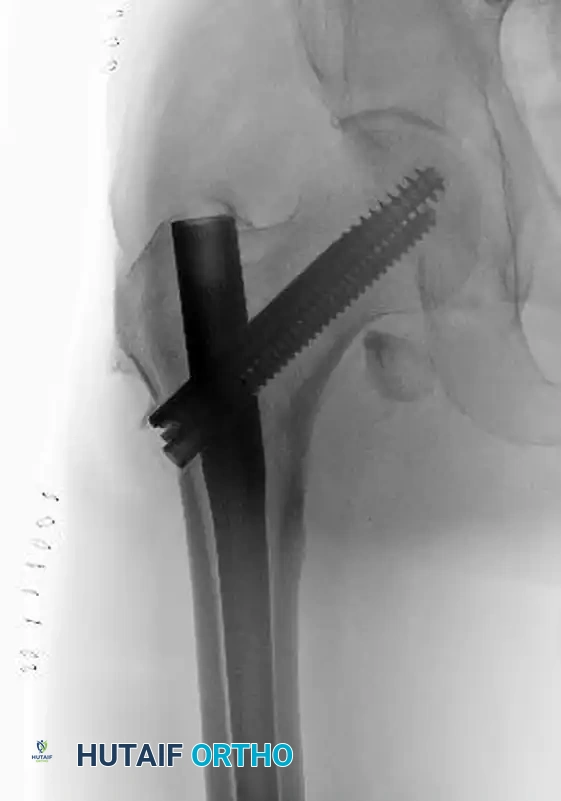
التعافي وإعادة التأهيل
الهدف الأساسي من استخدام نظام متطور مثل إنترتان هو تسريع عودة المريض لحياته الطبيعية وتجنب مضاعفات البقاء الطويل في الفراش.
بروتوكول ما بعد الجراحة
بفضل الثبات الميكانيكي الفائق الذي يوفره نظام إنترتان، يُسمح للمرضى عادةً بالبدء في تحمل الوزن على الساق المصابة مباشرة بعد الجراحة، وذلك باستخدام مشاية أو عكازين، وبناءً على تقييم الجراح لقوة العظام ونوع الكسر.
يتم إعطاء المريض أدوية مسكنة للألم للسيطرة على الانزعاج بعد الجراحة. كما يعتبر استخدام الأدوية المميعة للدم (مضادات التخثر) وارتداء الجوارب الضاغطة أمراً بالغ الأهمية للوقاية من الجلطات الدموية في الساقين، وهو بروتوكول يستمر لعدة أسابيع بعد الجراحة.
العلاج الطبيعي والحركة
يبدأ دور أخصائي العلاج الطبيعي في اليوم الأول بعد الجراحة. تشمل المرحلة الأولى تمارين بسيطة لتحريك الكاحل والركبة لتحسين الدورة الدموية. يتم تدريب المريض على كيفية الجلوس والوقوف والمشي بطريقة صحيحة وآمنة باستخدام الأدوات المساعدة.
مع مرور الأسابيع، تتطور جلسات العلاج الطبيعي لتشمل تمارين لتقوية عضلات الفخذ والحوض، وتحسين التوازن، واستعادة المدى الحركي الكامل لمفصل الورك. الالتزام ببرنامج العلاج الطبيعي هو عامل حاسم في نجاح الجراحة واستعادة القدرة على المشي بشكل طبيعي دون ألم.
المضاعفات المحتملة وكيفية تجنبها
على الرغم من أن جراحة تثبيت الكسور بالمسمار النخاعي إنترتان تعتبر آمنة وذات نسب نجاح عالية جداً، إلا أن أي تدخل جراحي يحمل بعض المخاطر المحتملة. يقوم الجراح المتمرس باتخاذ كافة التدابير التقنية والطبية لتجنب هذه المضاعفات.
من المضاعفات النادرة اختراق البراغي لرأس عظمة الفخذ، ولكن بفضل التصميم المدمج لنظام إنترتان والدقة في وضع السلك الدليلي في المركز تماماً، تم تقليل هذا الخطر إلى أدنى مستوياته. كما قد يحدث التئام للكسر في وضعية غير مثالية إذا لم يتم إرجاع العظام لوضعها التشريحي قبل التثبيت، وهو ما يتجنبه الجراح من خلال التقييم الدقيق بالأشعة أثناء العملية.
العدوى الجراحية هي خطر محتمل في أي عملية، ويتم الوقاية منها من خلال إعطاء المضادات الحيوية قبل وبعد الجراحة، والتعقيم الصارم لغرفة العمليات والأدوات الجراحية.
الأسئلة الشائعة
ما هو الفرق بين المسمار النخاعي والشرائح المعدنية
المسمار النخاعي يتم إدخاله داخل تجويف العظمة نفسها، مما يجعله أقوى ميكانيكياً ويتحمل وزن الجسم بشكل أفضل، خاصة في كسور الفخذ، ويحتاج لشقوق جراحية أصغر. أما الشرائح فتثبت على السطح الخارجي للعظم وتستخدم في أنواع معينة من الكسور.
متى يمكن المشي بعد الجراحة
بفضل قوة تثبيت نظام إنترتان، يُسمح لمعظم المرضى بالوقوف والمشي الجزئي أو الكلي بمساعدة مشاية في اليوم التالي للجراحة، وذلك بناءً على تقييم الطبيب المعالج لحالة العظام.
هل يجب إزالة المسمار بعد التئام الكسر
في معظم الحالات، لا حاجة لإزالة المسمار النخاعي إنترتان ويبقى في الجسم مدى الحياة دون التسبب في أي مشاكل، لأنه مصنوع من التيتانيوم المتوافق حيوياً. يتم التفكير في إزالته فقط إذا تسبب في ألم مستمر أو تهيج للأنسجة المحيطة بعد سنوات.
ما هي مدة الشفاء التام من العملية
يلتئم العظم بشكل أولي خلال 6 إلى 8 أسابيع، ولكن الشفاء التام واستعادة القوة العضلية الكاملة والعودة للنشاط الطبيعي قد يستغرق من 3 إلى 6 أشهر، ويعتمد ذلك بشكل كبير على الالتزام بالعلاج الطبيعي.
هل تسبب العملية ألما شديدا
يتم السيطرة على الألم أثناء الجراحة بالتخدير المناسب. بعد الجراحة، يتم وصف أدوية مسكنة قوية وفعالة لضمان راحة المريض وقدرته على أداء تمارين العلاج الطبيعي بدون ألم مبرح.
هل يمكن إجراء الجراحة لكبار السن
نعم، بل إن كبار السن هم الفئة الأكثر استفادة من هذه الجراحة. التدخل الجراحي السريع باستخدام المسمار النخاعي ينقذ كبار السن من مضاعفات البقاء في الفراش مثل الجلطات وتقرحات الفراش والتهابات الرئة.
كيف يتم العناية بالجرح في المنزل
يجب الحفاظ على الجرح نظيفاً وجافاً. سيقوم الطبيب بتوجيهك حول متى يمكن الاستحمام وكيفية تغيير الضمادات. يجب مراجعة الطبيب فوراً إذا ظهرت علامات احمرار شديد، تورم متزايد، أو إفرازات من الجرح.
ما هو دور النظام الغذائي في التعافي
تلعب التغذية السليمة دوراً هاماً في التئام العظام. ينصح بتناول وجبات غنية بالكالسيوم، وفيتامين د، والبروتينات. قد يصف الطبيب مكملات غذائية لدعم صحة العظام وتسريع عملية الشفاء.
متى يمكن العودة لقيادة السيارة
تعتمد العودة للقيادة على الساق المصابة ونوع ناقل الحركة في السيارة. بشكل عام، يمكن العودة للقيادة عندما يستعيد المريض القوة الكافية للضغط على الدواسات بسرعة وبدون ألم، وغالباً ما يكون ذلك بعد 6 إلى 8 أسابيع من الجراحة.
هل سيؤثر المسمار المعدني على بوابات التفتيش بالمطار
المسامير الطبية الحديثة مصنوعة من التيتانيوم، وفي كثير من الأحيان لا تطلق أجهزة الإنذار في المطارات. ومع ذلك، من الجيد دائماً إبلاغ موظف الأمن بوجود زرع معدني طبي، ويمكنك طلب بطاقة طبية من جراحك تثبت ذلك لتسهيل الإجراءات.
مواضيع أخرى قد تهمك