الدليل الشامل لعلاج كسور جسم عظمة الفخذ والتعافي منها
الخلاصة الطبية
كسور عظمة الفخذ هي إصابات بالغة تحدث غالبا نتيجة حوادث شديدة. يتطلب علاجها تدخلا جراحيا عاجلا باستخدام المسامير النخاعية أو الشرائح المعدنية لضمان التثبيت القوي، مما يسمح للمريض باستعادة الحركة والعودة لممارسة حياته الطبيعية تدريجيا تحت إشراف طبي متخصص.
الخلاصة الطبية السريعة: كسور عظمة الفخذ هي إصابات بالغة تحدث غالبا نتيجة حوادث شديدة. يتطلب علاجها تدخلا جراحيا عاجلا باستخدام المسامير النخاعية أو الشرائح المعدنية لضمان التثبيت القوي، مما يسمح للمريض باستعادة الحركة والعودة لممارسة حياته الطبيعية تدريجيا تحت إشراف طبي متخصص.
مقدمة عن كسور عظمة الفخذ
تعتبر كسور جسم عظمة الفخذ من أكثر الإصابات التي تتطلب تدخلا طبيا دقيقا وعاجلا في مجال جراحة العظام والكسور. نظرا لأن عظمة الفخذ هي العظمة الأكبر والأطول والأقوى في جسم الإنسان، فإنها تعمل كدعامة أساسية تحمل وزن الجسم وتسهل حركة الأطراف السفلية. ولأن كسر هذه العظمة القوية يتطلب قوة هائلة، فإن هذه الإصابات غالبا ما ترتبط بالحوادث الشديدة وتصنف ضمن حالات الطوارئ الطبية التي قد تترافق مع إصابات أخرى في الجسم.
بدون تدخل جراحي سريع ومبني على أسس ميكانيكية حيوية سليمة، يمكن أن تؤدي هذه الكسور إلى مضاعفات خطيرة تهدد الحياة، مثل متلازمة الانصمام الدهني ومتلازمة الضائقة التنفسية الحادة، بالإضافة إلى احتمالية التعرض لإعاقة حركية طويلة الأمد. لذلك، يهدف الطب الحديث إلى تقديم حلول جراحية متطورة تضمن استعادة المريض لقدرته على الحركة في أسرع وقت ممكن وبأعلى درجات الأمان.
الأهمية التشريحية لعظمة الفخذ
لفهم طبيعة كسور عظمة الفخذ، يجب أولا إدراك الدور الحيوي الذي تلعبه هذه العظمة في جسم الإنسان. يمتد جسم عظمة الفخذ من أسفل مفصل الورك وصولا إلى أعلى مفصل الركبة. وتتميز هذه المنطقة بأنها محاطة بكتلة عضلية ضخمة جدا تشمل عضلات الفخذ الأمامية والخلفية، وتمر بجوارها أوعية دموية وأعصاب رئيسية تغذي الطرف السفلي بأكمله.
هذا الغلاف النسيجي العضلي الكثيف يوفر حماية كبيرة للعظمة، ولكنه في الوقت نفسه يعني أن حدوث كسر في هذه المنطقة سيؤدي إلى نزيف داخلي كبير داخل العضلات، مما يتطلب تعويضا سريعا للسوائل والدم في قسم الطوارئ. كما أن قوة العضلات المحيطة تؤدي إلى سحب أجزاء العظمة المكسورة وتداخلها، مما يفسر قصر طول الساق الملحوظ عند المصابين بهذا الكسر.
الأسباب الشائعة وعوامل الخطر
تحدث كسور جسم عظمة الفخذ عادة نتيجة التعرض لطاقة حركية عالية جدا. وتختلف الأسباب باختلاف الفئة العمرية ونمط الحياة، ولكن يمكن تلخيص أهم الأسباب فيما يلي
- حوادث السيارات والاصطدامات المرورية العنيفة
- حوادث الدراجات النارية
- السقوط من ارتفاعات شاهقة
- الإصابات الرياضية العنيفة جدا
- حوادث الدهس للمشاة
في بعض الحالات النادرة، قد تحدث كسور عظمة الفخذ نتيجة طاقة منخفضة، وذلك لدى كبار السن الذين يعانون من هشاشة العظام المتقدمة، أو في حالات الأورام العظمية التي تضعف بنية العظمة وتجعلها عرضة للكسر عند القيام بأبسط الحركات.
الأعراض والعلامات التحذيرية
عند التعرض لكسر في جسم عظمة الفخذ، تكون الأعراض فورية وشديدة الوضوح، ولا يمكن للمريض تجاهلها أو محاولة المشي على الساق المصابة. تشمل الأعراض الأساسية ما يلي
- ألم مبرح وحاد في منطقة الفخذ يزداد مع أي محاولة للحركة
- عدم القدرة التامة على تحمل الوزن أو الوقوف على الساق المصابة
- تشوه مرئي في شكل الفخذ، حيث قد تبدو الساق أقصر من الساق السليمة أو ملتوية بزاوية غير طبيعية
- تورم ضخم وسريع في منطقة الفخذ نتيجة النزيف الداخلي
- ظهور كدمات وتغير في لون الجلد حول منطقة الإصابة
- في حالات الكسور المفتوحة، قد يبرز جزء من العظمة المكسورة عبر الجلد، وهي حالة طوارئ قصوى تتطلب تدخلا جراحيا فوريا لمنع التلوث والعدوى
الإسعافات الأولية والتشخيص الطبي
تبدأ رحلة العلاج من لحظة وقوع الحادث. يجب عدم محاولة تحريك المريض أو تعديل وضعية الساق المكسورة من قبل أشخاص غير مختصين لتجنب إحداث أضرار إضافية للأوعية الدموية والأعصاب. يقوم فريق الإسعاف بتثبيت الساق باستخدام جبائر خاصة ونقل المريض فورا إلى مركز الصدمات.
في المستشفى، يخضع المريض لتقييم شامل وسريع للتأكد من استقرار العلامات الحيوية، حيث أن كسور الفخذ قد تسبب فقدانا كبيرا للدم. بعد استقرار الحالة العامة، يعتمد التشخيص على
- الفحص السريري الدقيق لتقييم النبض والأعصاب في القدم للتأكد من عدم وجود إصابات وعائية أو عصبية
- التصوير بالأشعة السينية للحوض وعظمة الفخذ بالكامل ومفصل الركبة لتحديد موقع الكسر ونوعه ودرجة تفتت العظام
- الأشعة المقطعية في حال وجود اشتباه في كسور أخرى مرافقة في الحوض أو الركبة، أو لتقييم الكسور المعقدة بدقة أكبر
المبادئ الأساسية لعلاج كسور الفخذ
بغض النظر عن التقنية الجراحية المستخدمة، يعتمد أطباء جراحة العظام على ثلاثة مبادئ عالمية صارمة لضمان نجاح العلاج وعودة المريض لحياته الطبيعية
- استعادة التشريح الطبيعي من خلال إعادة العظمة إلى استقامتها الصحيحة وتصحيح الدوران واستعادة الطول الأصلي للساق
- الحفاظ على الحيوية البيولوجية عبر التعامل الرقيق مع الأنسجة الرقيقة المحيطة بالكسر للحفاظ على التروية الدموية، مما يسرع من عملية التئام العظام ويقلل من خطر العدوى
- التأهيل الحركي المبكر من خلال استخدام وسائل تثبيت قوية تسمح للمريض بالتحرك والجلوس والمشي في أسرع وقت ممكن، لتجنب مضاعفات البقاء الطويل في السرير
التطور التاريخي وطرق العلاج القديمة
في الماضي، كان علاج كسور عظمة الفخذ يعتمد بشكل كبير على الطرق غير الجراحية، مثل استخدام الشد العظمي والجبس الكامل الذي يغطي نصف الجسم. كانت هذه الطرق تتطلب بقاء المريض في السرير لعدة أشهر متواصلة.
أثبتت الدراسات الحديثة أن هذه الطرق القديمة تحمل مخاطر غير مقبولة للبالغين، مثل الإصابة بجلطات الأوردة العميقة، والانسداد الرئوي، وتقرحات الفراش، وضعف وظائف الرئتين، بالإضافة إلى التيبس الشديد في المفاصل والضمور العضلي. لذلك، أصبحت هذه الطرق غير الجراحية تعتبر من الماضي، ولا تستخدم حاليا إلا كإجراء مؤقت جدا في قسم الطوارئ لتخفيف الألم والحفاظ على طول الساق حتى موعد الجراحة، أو في حالات خاصة جدا للأطفال الصغار.
التثبيت الخارجي لحالات الطوارئ القصوى
في بعض الحالات المعقدة، خاصة عندما يكون المريض مصابا بإصابات متعددة تهدد حياته ويكون غير مستقر من الناحية القلبية والتنفسية، أو في حالات الكسور المفتوحة شديدة التلوث، لا يكون المريض قادرا على تحمل جراحة طويلة ومعقدة.
هنا يتدخل جراح العظام باستخدام مبدأ السيطرة على الأضرار المتمثل في جهاز التثبيت الخارجي. يتم تركيب إطار معدني خارج الساق يتصل بالعظمة عبر دبابيس معدنية تخترق الجلد. يستغرق هذا الإجراء دقائق معدودة، ويوفر تثبيتا فوريا للعظمة يوقف النزيف ويقلل الألم، مما يتيح لأطباء العناية المركزة فرصة لإنقاذ حياة المريض واستقرار وظائفه الحيوية. وبمجرد تحسن حالة المريض خلال أسبوع إلى أسبوعين، يتم تحويل التثبيت الخارجي إلى تثبيت داخلي دائم.
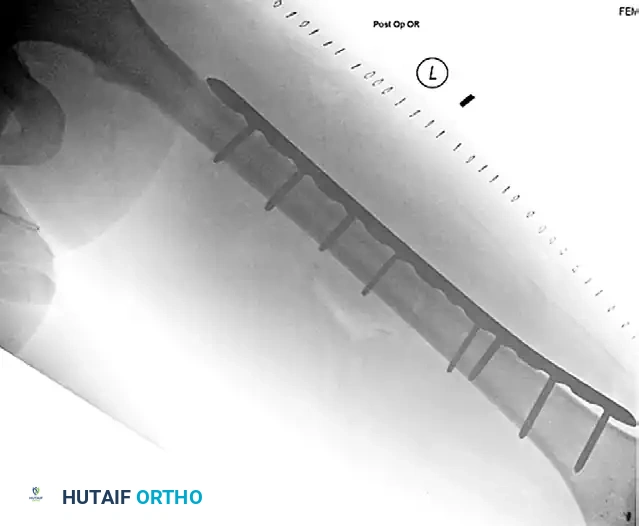
المسمار النخاعي المعيار الذهبي للعلاج
يعتبر التثبيت باستخدام المسمار النخاعي المغلق هو العلاج المفضل والأكثر شيوعا ونجاحا للغالبية العظمى من كسور جسم عظمة الفخذ.
كيف يعمل المسمار النخاعي
المسمار النخاعي هو قضيب معدني قوي مصنوع من التيتانيوم أو الفولاذ الطبي المقاوم للصدأ، يتم إدخاله داخل التجويف النخاعي الأجوف لعظمة الفخذ. يعمل هذا المسمار كدعامة داخلية تشارك العظمة في تحمل وزن الجسم.
نظرا لأن المسمار يوضع في المحور المركزي للعظمة، فإنه يتحمل الضغوط الميكانيكية بكفاءة عالية جدا مقارنة بالشرائح المعدنية. والأهم من ذلك، أن عملية إدخال المسمار تتم عبر شقوق جراحية صغيرة جدا دون الحاجة لفتح منطقة الكسر بالكامل، مما يحافظ على التجمع الدموي المحيط بالكسر والذي يحتوي على الخلايا الجذعية وعوامل النمو الضرورية لتكوين الدشبذ العظمي والتئام الكسر بشكل طبيعي وسريع.
خيارات إدخال المسمار النخاعي
- الإدخال من الأعلى يتم إدخال المسمار من منطقة الورك نزولا نحو الركبة، وهي الطريقة الأكثر استخداما.
- الإدخال من الأسفل يتم إدخال المسمار من منطقة الركبة صعودا نحو الورك، وتكون هذه الطريقة مفيدة جدا للمرضى الذين يعانون من السمنة المفرطة، أو إذا كان هناك كسر مزدوج في عظمة الفخذ والركبة معا.
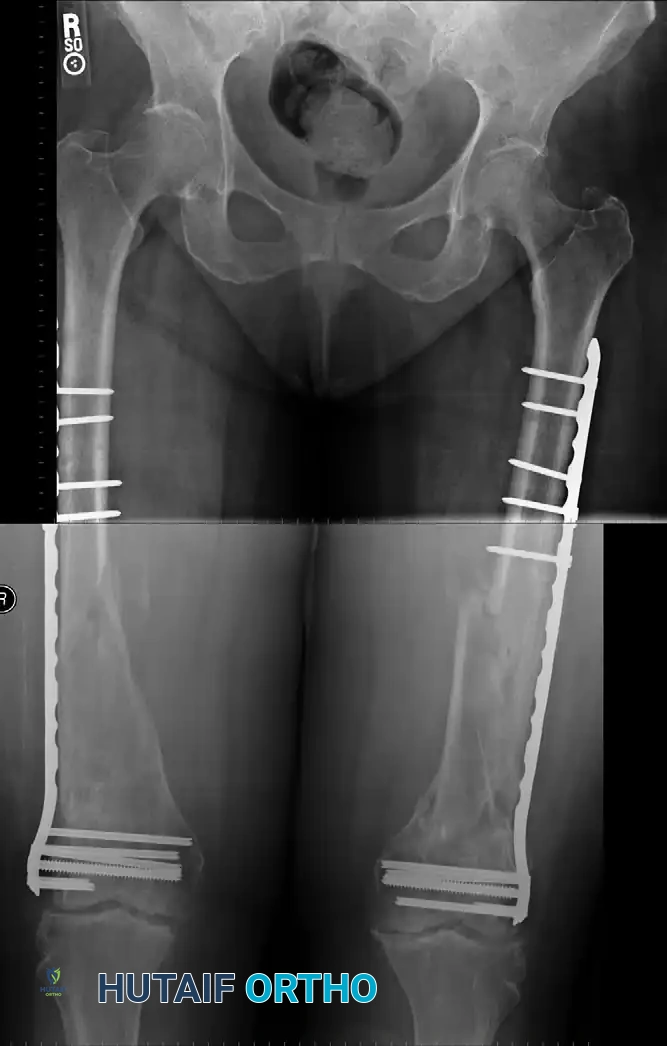
التثبيت الداخلي باستخدام الشرائح والمسامير
على الرغم من أن المسمار النخاعي هو الخيار الأول، إلا أن التثبيت الداخلي باستخدام الشرائح والمسامير المعدنية يظل تقنية حيوية لا غنى عنها في حالات طبية محددة تتطلب هذا النوع من التدخل.
متى نلجأ للشرائح المعدنية
يقرر الجراح استخدام الشرائح المعدنية بدلا من المسمار النخاعي في الحالات التالية
- المرضى المصابون برضوض متعددة وإصابات رئوية شديدة عملية إدخال المسمار النخاعي تؤدي إلى زيادة الضغط داخل تجويف العظمة، مما قد يدفع بعض الدهون والوسائط الالتهابية إلى الدورة الدموية. في المرضى الذين يعانون من كدمات رئوية شديدة، قد يؤدي هذا إلى متلازمة الضائقة التنفسية الحادة التي تهدد الحياة. في هذه الحالات، يعتبر استخدام الشرائح أكثر أمانا على الرئتين.
- ضيق التجويف النخاعي بعض المرضى لديهم تجويف عظمي ضيق جدا لا يتسع لإدخال المسمار النخاعي.
- الكسور حول المفاصل الصناعية إذا كان المريض يمتلك مفصلا صناعيا في الورك أو الركبة، فإن وجود جذع المفصل داخل العظمة يمنع إدخال المسمار النخاعي، مما يستوجب استخدام شرائح خاصة تلتف حول العظمة.
- الإصابات الوعائية المرافقة إذا كان الكسر مصحوبا بقطع في الشريان الرئيسي للفخذ، يحتاج الجراحون إلى فتح جراحي واسع لإصلاح الشريان، وفي هذه الحالة يتم استخدام الشريحة المعدنية لتثبيت العظمة في نفس الوقت.

الميكانيكا الحيوية للشرائح المعدنية
على عكس المسمار النخاعي الذي يشارك العظمة في تحمل الوزن، تعتبر الشريحة المعدنية جهازا حاملا للوزن بالكامل حتى يلتئم الكسر. يتم تثبيت الشريحة على السطح الخارجي للعظمة باستخدام مسامير تخترق القشرة العظمية.
يحرص الجراحون على استخدام شرائح حديثة مصممة بطريقة تقلل من احتكاكها المباشر بسطح العظمة للحفاظ على التروية الدموية الدقيقة للقشرة العظمية، مما يقلل من مخاطر عدم الالتئام أو الالتهابات. كما يجب أن تكون الشريحة طويلة بما يكفي لتوزيع الضغط الميكانيكي على مساحة واسعة من العظمة.

المضاعفات المحتملة وطرق إدارتها
مثل أي تدخل جراحي كبير، يحمل علاج كسور الفخذ بعض المخاطر المحتملة، والتي يعمل الفريق الطبي جاهدا لتجنبها عبر التخطيط الدقيق والتقنيات الحديثة.
- تأخر أو عدم التئام الكسر يحدث هذا أحيانا إذا كانت التروية الدموية ضعيفة أو إذا كان التثبيت غير كاف. قد يتطلب الأمر تدخلا جراحيا إضافيا لوضع طعوم عظمية أو تغيير نوع التثبيت.
- العدوى والالتهابات تعتبر نادرة جدا في الكسور المغلقة بفضل التعقيم الحديث والمضادات الحيوية الوقائية، ولكن نسبتها ترتفع في الكسور المفتوحة شديدة التلوث.
- حجب الإجهاد وضعف العظام تحدث هذه الظاهرة عند استخدام الشرائح المعدنية الصلبة جدا، حيث تتحمل الشريحة كل الضغط بدلا من العظمة. وحسب القوانين الطبية، تحتاج العظمة إلى الشعور ببعض الضغط لكي تبني نفسها وتصبح أقوى. إذا تحملت الشريحة كل الضغط، قد تضعف العظمة تحتها بمرور الوقت.
إزالة الشرائح المعدنية والمسامير
يتساءل الكثير من المرضى عن ضرورة إزالة الشرائح أو المسامير بعد التئام الكسر. القاعدة الطبية العامة هي عدم إزالة الدعامات المعدنية ما لم تكن تسبب أعراضا مزعجة للمريض، مثل الألم الموضعي، أو الشعور بالبرودة، أو تهيج الأنسجة المحيطة.
إذا تقرر إزالة الشريحة المعدنية، يجب أن يتم ذلك بعد مرور عامين إلى ثلاثة أعوام من الإصابة، وبعد التأكد التام من الالتئام العظمي عبر الأشعة السينية. تتطلب فترة ما بعد إزالة الشريحة حذرا شديدا، حيث تكون العظمة ضعيفة نسبيا بسبب الثقوب التي خلفتها المسامير، ويجب على المريض تجنب الحركات العنيفة أو الرياضات الشاقة لمدة لا تقل عن ستة أسابيع لتجنب حدوث كسر جديد في نفس المكان.
بروتوكول التعافي وإعادة التأهيل
تختلف رحلة التعافي بشكل جذري بناء على نوع الجراحة التي خضع لها المريض. يهدف العلاج الطبيعي إلى استعادة المدى الحركي لمفاصل الورك والركبة ومنع ضمور العضلات.
| نوع الجراحة | القدرة على تحمل الوزن والمشي | العلاج الطبيعي والمتابعة |
|---|---|---|
| المسمار النخاعي | يسمح للمريض عادة بالمشي وتحميل الوزن الكامل على الساق تدريجيا وبحسب قدرته على تحمل الألم في الأيام الأولى بعد الجراحة. | يبدأ فورا لتحريك الركبة والورك. المشي المبكر يحفز تكوين العظام الجديدة ويسرع الشفاء. |
| الشرائح المعدنية | يمنع المريض من تحميل الوزن الكامل على الساق المريضة لمدة تتراوح بين 6 إلى 12 أسبوعا، ويستخدم العكازات أو المشاية، حيث أن الشريحة قد تنثني أو تنكسر إذا تحملت وزن الجسم بالكامل قبل التئام العظم. | التركيز على تحريك المفاصل دون تحميل وزن. يتم السماح بالمشي التدريجي فقط بعد ظهور علامات التئام الكسر في الأشعة السينية. |
الأسئلة الشائعة
ما هي المدة المتوقعة لالتئام كسر عظمة الفخذ بشكل كامل
يستغرق التئام كسر عظمة الفخذ بيولوجيا من 3 إلى 6 أشهر في المتوسط، ولكن العودة الكاملة للنشاطات الرياضية الشاقة قد تتطلب وقتا أطول يصل إلى عام كامل، ويعتمد ذلك على نوع الكسر ومدى التزام المريض ببرنامج العلاج الطبيعي.
هل عملية المسمار النخاعي خطيرة
تعتبر عملية المسمار النخاعي آمنة جدا وذات نسب نجاح عالية تتجاوز 95%. وهي المعيار الذهبي المعتمد عالميا، ومضاعفاتها نادرة الحدوث إذا تم إجراؤها بواسطة جراح عظام متمرس.
متى يمكن المشي بعد جراحة كسر الفخذ
إذا تم التثبيت باستخدام المسمار النخاعي، يمكن للمريض البدء بالمشي بمساعدة العكازات في اليوم التالي للجراحة غالبا. أما في حالة الشرائح المعدنية، فقد يحتاج المريض للانتظار لعدة أسابيع قبل السماح له بوضع وزنه على الساق.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر
لا ينصح طبيا بإزالة المسمار النخاعي أو الشرائح المعدنية إلا إذا كانت تسبب ألما أو إزعاجا واضحا للمريض. تركها داخل الجسم آمن تماما ولا يسبب مشاكل في المستقبل.
هل يمكنني قيادة السيارة بعد كسر الفخذ
يمنع قيادة السيارة حتى يستعيد المريض القوة العضلية الكافية للتحكم بدواسات السيارة بسرعة وبدون ألم، وعادة ما يستغرق ذلك من 6 إلى 12 أسبوعا، ويجب أن يتم بموافقة الطبيب المعالج.
ما هو سبب قصر الساق بعد كسر الفخذ
في بعض الأحيان، بسبب قوة العضلات المحيطة بالفخذ، قد يحدث تداخل في أجزاء العظمة المكسورة قبل الجراحة. يعمل الجراح على استعادة الطول الطبيعي بدقة، ولكن قد يحدث قصر طفيف جدا لا يؤثر على المشي أو الوظيفة الحركية.
هل العلاج الطبيعي ضروري بعد العملية
نعم، العلاج الطبيعي جزء لا يتجزأ من خطة العلاج. يساعد في تقوية عضلات الفخذ، واستعادة حركة مفصل الركبة التي قد تتيبس بعد الإصابة، ويعلم المريض كيفية استخدام العكازات بشكل صحيح.
ما هي علامات التهاب الجرح بعد العملية
يجب مراجعة الطبيب فورا إذا لاحظ المريض احمرارا شديدا، أو تورما متزايدا، أو خروج إفرازات صديدية من الجرح، أو ارتفاعا في درجة حرارة الجسم، فهذه قد تكون علامات مبكرة لالتهاب بكتيري.
هل يؤثر التدخين على التئام الكسر
نعم وبشكل كبير. النيكوتين الموجود في السجائر يقلل من تدفق الدم إلى العظام، مما يبطئ من عملية الالتئام بشكل ملحوظ ويزيد من خطر عدم التئام الكسر وحاجته لجراحات إضافية.
كيف يمكنني النوم بشكل مريح بعد العملية
ينصح بالنوم على الظهر مع وضع وسادة مريحة تحت الساق المصابة لرفعها قليلا وتقليل التورم. يجب تجنب النوم على الجانب المصاب في الأسابيع الأولى لتجنب الضغط على الجرح والشعور بالألم.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك