الدليل الشامل لعلاج كسور عنق عظمة الفخذ دليلك الطبي للتشخيص والجراحة والتعافي
الخلاصة الطبية
كسر عنق عظمة الفخذ هو إصابة بالغة تحدث أسفل مفصل الورك مباشرة، وتنتج غالباً عن هشاشة العظام لدى كبار السن أو الحوادث الشديدة لدى الشباب. يعتمد العلاج على العمر ودرجة تحرك العظم، ويشمل التثبيت الجراحي بالمسامير أو جراحة استبدال مفصل الورك لضمان استعادة القدرة على الحركة.
الخلاصة الطبية السريعة: كسر عنق عظمة الفخذ هو إصابة بالغة تحدث أسفل مفصل الورك مباشرة، وتنتج غالباً عن هشاشة العظام لدى كبار السن أو الحوادث الشديدة لدى الشباب. يعتمد العلاج على العمر ودرجة تحرك العظم، ويشمل التثبيت الجراحي بالمسامير أو جراحة استبدال مفصل الورك لضمان استعادة القدرة على الحركة.
مقدمة شاملة عن كسور عنق عظمة الفخذ
تعتبر كسور عنق عظمة الفخذ من أبرز التحديات في مجال جراحة العظام والمفاصل، وهي إصابة تتطلب فهماً عميقاً للميكانيكا الحيوية لمفصل الورك وطبيعة التروية الدموية المعقدة في هذه المنطقة. يمثل هذا النوع من الكسور نقطة تحول في حياة المريض، مما يستدعي تدخلاً طبياً دقيقاً وسريعاً لضمان استعادة الوظيفة الحركية وتقليل المضاعفات.
من الناحية الطبية والإحصائية، تنقسم هذه الكسور إلى فئتين رئيسيتين بناءً على الفئة العمرية وطبيعة الإصابة. في كبار السن، تحدث هذه الكسور غالباً نتيجة صدمات خفيفة أو طاقة منخفضة، مثل السقوط من مستوى الوقوف، وترتبط ارتباطاً وثيقاً بانخفاض كثافة العظام (هشاشة العظام) وضعف الكتلة العضلية. على النقيض من ذلك، عندما تحدث هذه الكسور لدى الشباب والأشخاص الأصحاء بدنياً، فإنها تمثل حالة سريرية مختلفة تماماً، حيث تنتج عادة عن حوادث ذات طاقة عالية، مثل حوادث السيارات أو السقوط من ارتفاعات شاهقة، وغالباً ما تترافق مع إصابات متعددة في أجهزة الجسم الأخرى.
السمة الأبرز التي تجعل هذه الكسور معقدة هي موقعها التشريحي. نظراً لأن معظم كسور عنق الفخذ تحدث داخل كبسولة المفصل (مملوءة بالسائل الزليلي وتفتقر إلى الطبقة الخارجية المغلفة للعظم)، فإن عملية الالتئام الطبيعي وتكوين الدشبذ العظمي تكون صعبة للغاية. علاوة على ذلك، يؤدي تحرك العظام من مكانها إلى قطع الإمداد الدموي الحساس الذي يغذي رأس عظمة الفخذ، مما يعرض المريض لخطر الإصابة بالنخر اللاوعائي (موت أنسجة العظم) وعدم التئام الكسر.
التشريح وفهم طبيعة مفصل الورك
لفهم مدى خطورة هذه الإصابة وطرق علاجها، يجب أن نتعرف على الطبيعة التشريحية الدقيقة لمفصل الورك. مفصل الورك هو مفصل كروي حقي، حيث يمثل رأس عظمة الفخذ "الكرة" التي تستقر داخل "التجويف" الموجود في عظام الحوض. الجزء الذي يربط هذا الرأس الكروي بباقي عظمة الفخذ الطويلة يسمى "عنق عظمة الفخذ".
التروية الدموية (الإمداد الدموي) في هذه المنطقة تعتبر من أهم العوامل التي تحدد مصير الكسر وطريقة العلاج. يتلقى رأس عظمة الفخذ دمه من مصادر دقيقة وحساسة للغاية، أهمها شبكة من الأوعية الدموية الصغيرة التي تصعد على طول عنق الفخذ. عندما يحدث كسر داخل كبسولة المفصل، تتمزق هذه الأوعية الدموية الدقيقة.
في حالات الكسور المنزاحة (حيث تتحرك العظام من مكانها)، ينقطع الدم تماماً عن رأس عظمة الفخذ. إضافة إلى ذلك، النزيف الداخلي داخل كبسولة المفصل المغلقة يولد ضغطاً شديداً على ما تبقى من أوعية دموية سليمة، مما يخنق الإمداد الدموي. هذا هو السبب الرئيسي الذي يجعل الأطباء يعتبرون هذه الكسور في فئة الشباب حالة طوارئ قصوى تتطلب تدخلاً جراحياً عاجلاً لإعادة العظام إلى مكانها وتخفيف الضغط داخل المفصل لإنقاذ رأس العظمة من الموت.
الأسباب وعوامل الخطر المؤدية للإصابة
تتعدد الأسباب التي تؤدي إلى حدوث هذه الإصابة، وتختلف باختلاف المرحلة العمرية والحالة الصحية العامة للمريض. يمكن تقسيم الأسباب وعوامل الخطر إلى ما يلي.
أسباب الإصابة لدى كبار السن تشمل السقوط البسيط داخل المنزل، التعثر بالسجاد، أو الانزلاق في الحمام. العوامل التي تزيد من احتمالية حدوث ذلك تشمل:
* هشاشة العظام التي تجعل العظام هشة وقابلة للكسر بأقل مجهود.
* ضعف العضلات المحيطة بمفصل الورك والذي يقلل من حماية العظام.
* مشاكل التوازن والدوخة الناتجة عن التقدم في العمر أو تناول أدوية معينة.
* ضعف الرؤية الذي يزيد من احتمالية التعثر.
* الأمراض المزمنة التي تؤثر على الأعصاب الطرفية مثل السكري.
أسباب الإصابة لدى الشباب وصغار السن ترتبط دائماً بحوادث عنيفة، وتشمل:
* حوادث السير والاصطدامات القوية.
* السقوط من أماكن مرتفعة أثناء العمل أو ممارسة الرياضات الخطرة.
* الإصابات الرياضية العنيفة التي تتضمن التواءات شديدة أو ضربات مباشرة على منطقة الورك.
الأعراض والعلامات التحذيرية
تظهر أعراض هذه الإصابة بشكل مفاجئ وواضح في معظم الحالات، وتتطلب تقييماً طبياً فورياً. من أهم الأعراض التي يلاحظها المريض أو المسعفون:
- ألم حاد ومفاجئ في منطقة الفخذ (أعلى الفخذ من الداخل) يمتد أحياناً إلى الركبة.
- عدم القدرة التامة على الوقوف أو تحميل الوزن على الساق المصابة.
- في حالات الكسور المنزاحة، تبدو الساق المصابة أقصر بوضوح من الساق السليمة.
- استدارة القدم والساق المصابة إلى الخارج بشكل غير طبيعي ولا إرادي.
- تورم وكدمات قد تظهر في منطقة الورك، رغم أنها قد لا تكون واضحة فوراً بسبب عمق المفصل.
في بعض الحالات النادرة، خاصة في الكسور غير المنزاحة أو الكسور الإجهادية، قد تكون الأعراض خفيفة ومقتصرة على ألم بسيط في منطقة الفخذ يزداد عند المشي أو عند تدوير الساق للداخل، دون وجود تشوه واضح في شكل الساق. هذه الحالات تتطلب انتباهاً خاصاً لأن إهمالها قد يؤدي إلى تحرك الكسر لاحقاً.
التشخيص والفحوصات الطبية المطلوبة
يعتمد الطبيب المختص في جراحة العظام على مجموعة متكاملة من الفحوصات لتحديد نوع الكسر وموقعه بدقة، مما يساعد في وضع خطة العلاج الأنسب.
يبدأ التشخيص بالفحص السريري، حيث يلاحظ الطبيب وضعية الساق (القصر والاستدارة للخارج) ويقيم مستوى الألم والقدرة على الحركة. بعد ذلك، يتم اللجوء إلى التصوير الطبي الدقيق:
- التصوير بالأشعة السينية العادية وهو الخطوة الأولى والأساسية. يطلب الطبيب صوراً من زوايا متعددة (أمامية وجانبية) لمقارنة الورك المصاب بالورك السليم وتقييم زاوية الكسر ومدى تحرك العظام.
- التصوير بالرنين المغناطيسي ويعتبر المعيار الذهبي في الحالات التي يشتكي فيها المريض من ألم شديد وتاريخ من السقوط، ولكن الأشعة السينية لا تظهر كسراً واضحاً (الكسور الخفية). الرنين المغناطيسي قادر على كشف أدق الشقوق العظمية والتورم داخل نخاع العظم.
- التصوير المقطعي المحوسب ويستخدم كبديل للرنين المغناطيسي إذا كان هناك مانع طبي لإجرائه، حيث يوفر صوراً ثلاثية الأبعاد تفيد الجراح في التخطيط للعملية.
تصنيف كسور عنق عظمة الفخذ
يستخدم جراحو العظام أنظمة تصنيف عالمية لتحديد مدى خطورة الكسر واختيار العلاج الأمثل. يتم تصنيف هذه الكسور بناءً على موقعها التشريحي، درجة تحركها، والزاوية الميكانيكية للكسر.
التصنيف حسب الموقع التشريحي يشمل كسوراً تقع مباشرة أسفل الغضروف المفصلي، وكسوراً تعبر منتصف عنق العظمة، وكسوراً تقع في قاعدة العنق. كلما كان الكسر أقرب إلى رأس العظمة، زادت احتمالية تضرر الأوعية الدموية.
التصنيف حسب درجة التحرك ويعد التصنيف الأكثر استخداماً، حيث يقسم الكسور إلى كسور غير منزاحة (العظام لا تزال في مكانها الصحيح أو متداخلة بشكل ثابت) وكسور منزاحة (انفصال تام بين طرفي الكسر وتحرك العظام من مكانها). هذا التصنيف يحدد بشكل كبير ما إذا كان المريض يحتاج إلى تثبيت الكسر أو استبدال المفصل.
التصنيف حسب الزاوية الميكانيكية ويقيم القوى المؤثرة على الكسر. الكسور ذات الزوايا الأفقية تميل إلى الالتئام بشكل أفضل لأن وزن الجسم يضغط العظام معاً. أما الكسور ذات الزوايا العمودية الحادة (والتي تكثر لدى الشباب)، فتتعرض لقوى قص تجعلها غير مستقرة للغاية وعرضة للانزلاق، مما يتطلب تقنيات تثبيت جراحية أكثر تعقيداً وقوة.
الخيارات العلاجية والتدخل الجراحي
إن علاج هذه الحالة يعتمد بشكل شبه كلي على التدخل الجراحي. العلاج التحفظي (بدون جراحة) نادر جداً ويقتصر على المرضى الذين يعانون من حالات طبية حرجة تمنعهم من الخضوع للتخدير بأي شكل من الأشكال. الهدف الأساسي من العلاج هو تخفيف الألم، السماح للمريض بالحركة في أسرع وقت ممكن، ومنع المضاعفات الخطيرة الناتجة عن البقاء في السرير.
يتم تحديد نوع الجراحة بناءً على عمر المريض، مستوى نشاطه قبل الإصابة، جودة عظامه، ونوع الكسر.
علاج الشباب وصغار السن
الهدف الأسمى في هذه الفئة العمرية هو الحفاظ على مفصل الورك الطبيعي. يعتبر التدخل الجراحي هنا حالة طوارئ، حيث يفضل إجراء الجراحة في أسرع وقت ممكن لإنقاذ رأس عظمة الفخذ من النخر اللاوعائي.
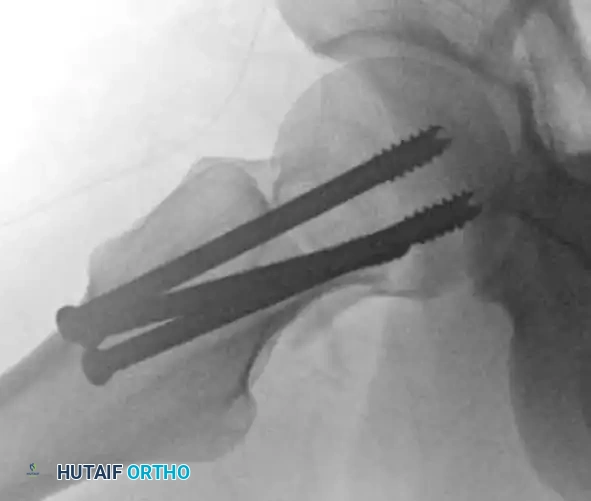
يقوم الجراح بإجراء عملية رد الكسر (إعادة العظام إلى وضعها التشريحي الدقيق) إما بطريقة مغلقة (بدون فتح جراحي كبير) أو بطريقة مفتوحة إذا لزم الأمر. بعد التأكد من عودة العظام لمكانها، يتم تثبيتها بقوة باستخدام مسامير معدنية مجوفة أو شرائح ومسامير ديناميكية مصممة لمقاومة القوى الميكانيكية العالية والسماح للعظم بالالتئام.
علاج كبار السن للكسور غير المنزاحة
إذا كان المريض مسناً ولكن الكسر ثابت ولم يتحرك من مكانه، فإن الخيار المفضل هو تثبيت الكسر في مكانه باستخدام مسامير معدنية. يتم إدخال هذه المسامير عبر شق جراحي صغير جداً. تهدف هذه العملية إلى منع الكسر من التحرك مستقبلاً والسماح للمريض بالبدء في المشي مبكراً.
علاج كبار السن للكسور المنزاحة
عندما يتحرك الكسر من مكانه لدى مريض مسن، فإن محاولة تثبيت العظام بالمسامير تحمل نسبة فشل عالية جداً بسبب ضعف التروية الدموية وهشاشة العظام. لذلك، يعتبر استبدال مفصل الورك هو المعيار الذهبي للعلاج في هذه الحالات، وينقسم إلى نوعين:
الاستبدال النصفي لمفصل الورك ويتم فيه إزالة رأس وعنق الفخذ المكسور واستبدالهما بجذع معدني ورأس صناعي يتحرك داخل تجويف الحوض الطبيعي. هذا الخيار مثالي للمرضى الأقل نشاطاً والذين يقضون معظم وقتهم داخل المنزل.
الاستبدال الكلي لمفصل الورك ويتم فيه استبدال كل من رأس الفخذ وتجويف الحوض بأجزاء صناعية. يوصى بهذا الخيار للمسنين النشطين والمستقلين حركياً، أو أولئك الذين يعانون مسبقاً من خشونة في مفصل الورك، حيث يوفر نتائج وظيفية ممتازة وعمراً افتراضياً أطول للمفصل.
التحضير للجراحة وما يجب توقعه
بمجرد وصول المريض إلى المستشفى وتأكيد التشخيص، يبدأ فريق طبي متكامل في تجهيزه للجراحة. يتم إجراء فحوصات شاملة للدم، تخطيط للقلب، وأشعة للصدر لتقييم الحالة الصحية العامة.
إذا كان المريض يتناول أدوية مسيلة للدم، سيقوم الأطباء بتعديل الجرعات أو إيقافها مؤقتاً لتجنب النزيف أثناء الجراحة. يتم مناقشة خيارات التخدير مع طبيب التخدير، حيث يمكن إجراء هذه العمليات تحت التخدير العام (نوم كامل) أو التخدير النصفي (تخدير الجزء السفلي من الجسم فقط)، وهو الخيار المفضل غالباً لكبار السن لتقليل المضاعفات التنفسية.
التعافي وإعادة التأهيل بعد الجراحة
تبدأ مرحلة التعافي فور انتهاء العملية الجراحية، وتعتبر فترة حاسمة لضمان نجاح العلاج وعودة المريض لحياته الطبيعية.
في اليوم الأول بعد الجراحة، يبدأ فريق العلاج الطبيعي في مساعدة المريض على الجلوس على حافة السرير والوقوف. في حالات استبدال المفصل أو التثبيت القوي، يُسمح للمريض عادةً بتحميل الوزن الكامل على الساق المصابة حسب قدرته على تحمل الألم، وذلك باستخدام مشاية أو عكازات. أما في حالات الكسور المعقدة لدى الشباب، قد يطلب الجراح عدم تحميل الوزن على الساق لفترة تتراوح بين ستة إلى ثمانية أسابيع لحماية التثبيت حتى يلتئم العظم.
تستمر الإقامة في المستشفى لعدة أيام يتم خلالها السيطرة على الألم، تعليم المريض كيفية أداء الأنشطة اليومية بأمان، وإعطاؤه أدوية مسيلة للدم (لمدة تتراوح بين أربعة إلى خمسة أسابيع) للوقاية من جلطات الساق العميقة، وهي خطوة وقائية في غاية الأهمية.
بعد الخروج من المستشفى، يجب على المريض الالتزام ببرنامج علاج طبيعي لتقوية العضلات المحيطة بالورك وتحسين التوازن. كما يجب على كبار السن الخضوع لتقييم شامل لهشاشة العظام والبدء في تناول العلاجات المناسبة (مثل الكالسيوم، فيتامين د، والأدوية البانية للعظام) لمنع حدوث كسور مستقبلية.
المضاعفات المحتملة وكيفية الوقاية منها
رغم التطور الكبير في التقنيات الجراحية، تظل هناك بعض المضاعفات المحتملة التي يسعى الفريق الطبي لتجنبها، ويجب على المريض أن يكون على دراية بها:
النخر اللاوعائي وهو موت أنسجة رأس عظمة الفخذ بسبب انقطاع الدم. يحدث بنسبة معينة في الكسور التي يتم تثبيتها بالمسامير، خاصة إذا كان الكسر منزاحاً بشدة. يظهر على شكل ألم متأخر في الفخذ وقد يتطلب جراحة استبدال مفصل في المستقبل.
عدم التئام الكسر ويحدث نتيجة عدم استقرار التثبيت أو ضعف الجودة البيولوجية للعظم. علاجه يتطلب تدخلاً جراحياً إضافياً لتعديل وضعية العظام أو استبدال المفصل.
خلع المفصل الصناعي وهو خطر قائم بعد جراحات استبدال المفصل. للوقاية منه، يوجه الأطباء المريض لتجنب حركات معينة (مثل الانحناء الشديد للأمام أو تقاطع الساقين) خلال الأسابيع الأولى بعد الجراحة.
العدوى والالتهابات وتعتبر من المضاعفات الخطيرة. يتم الوقاية منها بإعطاء المضادات الحيوية قبل وبعد الجراحة، والاعتناء بنظافة الجرح. يجب مراجعة الطبيب فوراً إذا ظهر احمرار شديد، تورم، أو إفرازات من الجرح مصحوبة بارتفاع في درجة الحرارة.
التغذية ونمط الحياة لتعزيز التئام العظام
يلعب النظام الغذائي ونمط الحياة دوراً محورياً في تسريع عملية الشفاء وضمان قوة العظام على المدى الطويل. يحتاج الجسم إلى طاقة إضافية وعناصر غذائية محددة لإصلاح الأنسجة التالفة.
يجب التركيز على تناول كميات كافية من البروتين الموجود في اللحوم، الأسماك، البيض، والبقوليات، حيث يمثل البروتين اللبنة الأساسية لبناء الأنسجة والعضلات. كما يعتبر الكالسيوم وفيتامين د من العناصر الأساسية لصحة العظام، ويمكن الحصول عليهما من منتجات الألبان، الأسماك الدهنية، والتعرض الآمن لأشعة الشمس، بالإضافة إلى المكملات الغذائية التي يصفها الطبيب.
الإقلاع عن التدخين يعتبر خطوة إجبارية للمرضى الذين يتعافون من كسور العظام. النيكوتين والمواد الكيميائية الموجودة في السجائر تسبب انقباض الأوعية الدموية، مما يقلل من وصول الدم والأكسجين إلى منطقة الكسر، ويضاعف من خطر عدم الالتئام والعدوى.
كما ينصح بإجراء تعديلات في بيئة المنزل لكبار السن لمنع السقوط المتكرر، مثل إزالة السجاد غير المثبت، توفير إضاءة جيدة في الممرات، وتركيب مقابض داعمة في الحمام.
الأسئلة الشائعة
إمكانية الشفاء بدون تدخل جراحي
في الغالبية العظمى من الحالات، الجراحة هي العلاج الوحيد والأساسي. محاولة العلاج بدون جراحة تتطلب البقاء في السرير لأسابيع طويلة، مما يؤدي إلى مضاعفات مميتة مثل جلطات الدم، تقرحات الفراش، والتهابات الرئة، خاصة لدى كبار السن.
مدة البقاء في المستشفى بعد العملية
تتراوح مدة الإقامة في المستشفى عادة بين يومين إلى أربعة أيام، وتعتمد على نوع الجراحة، الحالة الصحية العامة للمريض، ومدى استجابته للعلاج الطبيعي وقدرته على الحركة المبدئية بأمان.
التوقيت المتوقع للمشي بعد الجراحة
يشجع الأطباء المرضى على الوقوف والمشي بمساعدة أخصائي العلاج الطبيعي في اليوم التالي للجراحة مباشرة. الحركة المبكرة تقلل من المضاعفات وتسرع من عملية الشفاء المستدامة.
الفرق بين تثبيت الكسر واستبدال المفصل
التثبيت يعني الاحتفاظ بعظام المريض الطبيعية واستخدام مسامير معدنية لضم الكسر حتى يلتئم، وهو الخيار المفضل للشباب. أما الاستبدال فيعني إزالة الجزء المكسور التالف ووضع مفصل صناعي، وهو الخيار الأفضل والأكثر أماناً لكبار السن ذوي الكسور المنزاحة.
نسبة نجاح جراحات كسور مفصل الورك
نسبة النجاح عالية جداً، خاصة في جراحات استبدال المفصل التي تتيح للمريض العودة للمشي والتخلص من الألم بشكل شبه فوري. تعتمد النتائج النهائية على الالتزام ببرنامج التأهيل والعلاج الطبيعي.
الطريقة الآمنة للاستحمام بعد العملية
يجب الحفاظ على الجرح جافاً تماماً حتى يسمح الطبيب بذلك (غالباً بعد إزالة الغرز أو الدبابيس الجراحية بعد أسبوعين). يمكن استخدام الإسفنج المبلل لتنظيف الجسم مع تغطية منطقة الجرح بغطاء مقاوم للماء.
الوقت المناسب للعودة إلى قيادة السيارة
يختلف الأمر حسب الساق المصابة ونوع الجراحة. بشكل عام، يمكن العودة للقيادة بعد أربعة إلى ستة أسابيع، بشرط التوقف عن تناول المسكنات القوية واستعادة القوة العضلية الكافية للضغط على الدواسات بسرعة وأمان.
علامات الخطر التي تستدعي زيارة الطبيب
يجب التوجه للطوارئ أو الطبيب المعالج فوراً في حال ظهور ألم شديد ومفاجئ لا يستجيب للمسكنات، تورم مفاجئ في الساق، ضيق في التنفس، ألم في الصدر، أو علامات التهاب في الجرح مثل الاحمرار الشديد والحرارة.
أهمية العلاج الطبيعي في مرحلة التعافي
العلاج الطبيعي ليس خطوة اختيارية، بل هو جزء أساسي من العلاج. يساعد في استعادة المدى الحركي للمفصل، تقوية العضلات الضعيفة، تحسين التوازن لمنع السقوط، وتدريب المريض على العودة لأنشطته اليومية باستقلالية.
طرق الوقاية من التعرض لكسور مستقبلية
تشمل الوقاية علاج هشاشة العظام بالأدوية المناسبة، ممارسة تمارين تقوية العضلات والتوازن، فحص النظر بانتظام، مراجعة الأدوية التي قد تسبب الدوخة مع الطبيب، وتأمين بيئة المنزل لتجنب التعثر والسقوط.
محتويات الفصل
- مقدمة شاملة عن كسور عنق عظمة الفخذ
- التشريح وفهم طبيعة مفصل الورك
- الأسباب وعوامل الخطر المؤدية للإصابة
- الأعراض والعلامات التحذيرية
- التشخيص والفحوصات الطبية المطلوبة
- تصنيف كسور عنق عظمة الفخذ
- الخيارات العلاجية والتدخل الجراحي
- التحضير للجراحة وما يجب توقعه
- التعافي وإعادة التأهيل بعد الجراحة
- المضاعفات المحتملة وكيفية الوقاية منها
- التغذية ونمط الحياة لتعزيز التئام العظام
- الأسئلة الشائعة
- إمكانية الشفاء بدون تدخل جراحي
- مدة البقاء في المستشفى بعد العملية
- التوقيت المتوقع للمشي بعد الجراحة
- الفرق بين تثبيت الكسر واستبدال المفصل
- نسبة نجاح جراحات كسور مفصل الورك
- الطريقة الآمنة للاستحمام بعد العملية
- الوقت المناسب للعودة إلى قيادة السيارة
- علامات الخطر التي تستدعي زيارة الطبيب
- أهمية العلاج الطبيعي في مرحلة التعافي
- طرق الوقاية من التعرض لكسور مستقبلية
العودة للدليل الرئيسي