علاج عدم التئام كسور القصبة دليلك الشامل للشفاء والعمليات الجراحية
الخلاصة الطبية
يُعرف عدم التئام كسور القصبة بفشل العظم في الشفاء بعد مرور الوقت المتوقع. يعتمد العلاج على تحفيز النمو العظمي عبر حقن النخاع العظمي الغني بالخلايا الجذعية، أو التدخل الجراحي باستخدام التثبيت الداخلي كالمسمار النخاعي، أو التثبيت الخارجي لضمان استقرار الكسر وشفائه التام.
الخلاصة الطبية السريعة: يُعرف عدم التئام كسور القصبة بفشل العظم في الشفاء بعد مرور الوقت المتوقع. يعتمد العلاج على تحفيز النمو العظمي عبر حقن النخاع العظمي الغني بالخلايا الجذعية، أو التدخل الجراحي باستخدام التثبيت الداخلي كالمسمار النخاعي، أو التثبيت الخارجي لضمان استقرار الكسر وشفائه التام.
مقدمة حول عدم التئام كسور القصبة
إن التعرض لكسر في الساق هو تجربة مؤلمة وصعبة، ولكن التحدي الأكبر يظهر عندما يمر الوقت المتوقع للشفاء دون أن تلتئم العظام كما ينبغي. يُعد علاج عدم التئام كسور القصبة وتأخر التئامها واحداً من أكثر التحديات تعقيداً في جراحة العظام والكسور. يرجع ذلك إلى طبيعة هذه العظمة وموقعها، حيث تكون عرضة للإصابات الشديدة والحوادث القوية التي قد تؤدي إلى كسور مفتوحة ومعقدة.
لتحقيق الشفاء التام والنجاح في علاج هذه الحالات، يعتمد أطباء العظام على مفهوم شامل يُعرف باسم الماسة البيولوجية لالتئام الكسور. يعتمد هذا المفهوم على أربعة أركان أساسية وهي توفير الخلايا العظمية الجذعية، ووجود دعامة عظمية تنمو عليها الخلايا، وتوفر الإشارات الكيميائية المحفزة للنمو، وأخيراً ضمان بيئة ميكانيكية مستقرة تماماً تمنع حركة الكسر أثناء فترة الشفاء. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم حالتك والخيارات العلاجية المتاحة لك للعودة إلى حياتك الطبيعية.
التشريح وأهمية عظمة القصبة
عظمة القصبة هي العظمة الأكبر في الساق وتقع في الجزء الأمامي منها. تلعب هذه العظمة دوراً محورياً في تحمل وزن الجسم بالكامل أثناء الوقوف والمشي. ولكن، من الناحية التشريحية، تمتلك عظمة القصبة نقطة ضعف بارزة، وهي أن الجزء الأمامي والداخلي منها يقع مباشرة تحت الجلد، ولا يغطيه سوى نسيج رخو رقيق جداً.
هذا الافتقار إلى التغطية العضلية الكثيفة يعني أن التروية الدموية التي تصل إلى هذه العظمة أقل بكثير مقارنة بعظمة الفخذ على سبيل المثال. وبما أن الدم هو الناقل الأساسي للأكسجين والمغذيات والخلايا اللازمة للشفاء، فإن أي ضرر يلحق بالأوعية الدموية الدقيقة المحيطة بالعظمة نتيجة الكسر سيؤدي إلى ارتفاع ملحوظ في معدلات تأخر الشفاء أو عدم الالتئام التام.
الأسباب وعوامل الخطر
هناك العديد من العوامل التي قد تؤدي إلى توقف عملية الشفاء الطبيعية للعظام. فهم هذه الأسباب يساعد الطبيب والمريض على وضع الخطة العلاجية الأنسب لتجاوز هذه العقبة.
- طبيعة الإصابة الكسور الناتجة عن حوادث السيارات أو السقوط من ارتفاعات عالية غالباً ما تصاحبها أضرار جسيمة للأنسجة الرخوة والأوعية الدموية المحيطة بالعظم.
- الكسور المفتوحة عندما يخترق العظم المكسور الجلد، يزداد خطر الإصابة بالعدوى البكتيرية بشكل كبير، والعدوى هي العدو الأول لالتئام العظام.
- التدخين يُعد النيكوتين من أقوى المواد القابضة للأوعية الدموية. يقلل التدخين من تدفق الدم إلى منطقة الكسر ويقتل الخلايا الجذعية المسؤولة عن بناء العظم الجديد.
- الأمراض المزمنة مرض السكري غير المنتظم، نقص فيتامين د، وسوء التغذية، كلها عوامل تضعف قدرة الجسم على ترميم نفسه.
- عدم الاستقرار الميكانيكي إذا لم يتم تثبيت الكسر بشكل جيد في البداية، فإن الحركة المستمرة بين طرفي العظم المكسور ستمنع تكون الجسر العظمي الصلب.
- استخدام بعض الأدوية الاستخدام المزمن لأدوية الكورتيزون أو مضادات الالتهاب غير الستيرويدية قد يعيق المراحل الأولى من الالتهاب الصحي المطلوب لبدء عملية التئام الكسر.
الأعراض والعلامات التحذيرية
كيف تعرف أن الكسر الذي تعاني منه لم يلتئم بشكل صحيح؟ هناك مجموعة من العلامات التي يجب الانتباه إليها ومراجعة طبيبك فور الشعور بها بعد انقضاء فترة الشفاء المتوقعة والتي تتراوح عادة بين ثلاثة إلى ستة أشهر.
- ألم مستمر في موقع الكسر يزداد سوءاً عند محاولة المشي أو تحميل الوزن على الساق.
- تورم واحمرار مزمن في الساق لا يزول مع الراحة.
- الشعور بحركة غير طبيعية أو عدم استقرار في منتصف الساق.
- الاعتماد المستمر على العكازات وعدم القدرة على التخلي عنها.
- في بعض الحالات، قد تلاحظ انحناءً أو تغيراً في شكل الساق.
التشخيص الدقيق لحالة الكسر
التشخيص السليم هو حجر الأساس في اختيار العلاج المناسب. يبدأ الطبيب بالفحص السريري الدقيق لتقييم الألم، الاستقرار، وحالة الجلد والأنسجة المحيطة. يتم بعد ذلك إجراء صور الأشعة السينية التقليدية من عدة زوايا لتقييم مدى تقدم الشفاء.
دور التصوير المقطعي المحوسب
يُعد التصوير المقطعي أداة بالغة الأهمية لتحديد وجود عدم الالتئام وشكل الكسر بدقة، خاصة في حالات الكسور المعقدة أو عندما تحجب الشرائح والمسامير المعدنية الرؤية في الأشعة العادية. من الضروري جداً أن يفرق الطبيب بين تأخر الالتئام والذي قد يشفى بمرور الوقت دون تدخل جراحي كبير، وبين عدم الالتئام الحقيقي الذي يتطلب عملية جراحية.
على الرغم من الدقة العالية للتصوير المقطعي، إلا أن هناك نقطة طبية هامة يجب إدراكها. في بعض الأحيان، قد يُظهر التصوير المقطعي أن الكسر لم يلتئم بالكامل، بينما يكون المريض قادراً على المشي بدون ألم والكسر مستقر سريرياً. لذلك، لا يعتمد الطبيب الجراح على الصور فقط، بل يدمج نتائج الأشعة مع الفحص السريري للمريض لاتخاذ القرار الصائب. في الحالات المعقدة جداً، قد يكون الاستكشاف الجراحي المباشر هو الطريقة الوحيدة لتأكيد الحالة.
العلاج البيولوجي وحقن النخاع العظمي
أحدث استخدام النخاع العظمي الذاتي للمريض ثورة حقيقية في الإدارة البيولوجية لعدم التئام العظام. يُعد الحقن عبر الجلد للنخاع العظمي طريقة طفيفة التوغل لإجراء الترقيع العظمي، حيث يوفر للمريض فرصة ممتازة للشفاء مع تجنب الألم والمضاعفات المرتبطة بالعمليات الجراحية المفتوحة الكبيرة لأخذ طعوم عظمية من الحوض.
ومع ذلك، من المهم جداً ملاحظة أن التحفيز البيولوجي ليس بديلاً عن التثبيت الميكانيكي الجيد. إذا كان الكسر غير مستقر ويتحرك، فلن تنجح الخلايا الجذعية في بناء العظم. يجب أن يترافق الحقن مع تثبيت قوي سواء بجبس، أو دعامة، أو تثبيت خارجي، أو مسمار نخاعي. عندما يتم دمج الدعم الميكانيكي المناسب مع حقن النخاع، تصل معدلات الشفاء إلى نسب مبشرة جداً تقارب الثمانين بالمائة.
آلية عمل الخلايا الجذعية
تعتمد فعالية حقن النخاع العظمي المركز على وجود الخلايا الجذعية الوسيطة والمكونة للدم، والتي تمتلك قدرة هائلة على التحول إلى خلايا عظمية جديدة. لكن يجب الانتباه إلى أن العدد الإجمالي لهذه الخلايا وحيويتها ينخفضان بشكل كبير لدى المرضى المدخنين، أو الذين يتناولون الكحول، أو يستخدمون أدوية الكورتيزون لفترات طويلة.
لتعظيم القدرة على بناء العظم، يتم سحب النخاع العظمي من المريض ووضعه في جهاز طرد مركزي مخصص. يقوم هذا الجهاز بفصل مكونات الدم وعزل طبقة غنية جداً بالخلايا الجذعية. نجاح هذه العملية يعتمد بشكل مباشر على عدد وتركيز الخلايا الجذعية التي يتم حقنها في موقع الكسر. حَقن النخاع العظمي بدون تركيزه يعطي نتائج ضعيفة، لذلك يحرص الأطباء على استخدام أنظمة متطورة لتركيز الخلايا، وقد يتم دمجها مع مصفوفة عظمية منزوعة المعادن لتوفير سقالة ممتازة تنمو عليها هذه الخلايا.
خطوات عملية حقن النخاع العظمي
تُجرى هذه العملية عادة كجراحة يوم واحد تحت التخدير العام أو التخدير النصفي العميق، وتتضمن الخطوات التالية:
- يتم وضع المريض على بطنه على طاولة عمليات شفافة للأشعة للسماح بالوصول إلى عظام الحوض الخلفية والساق في نفس الوقت.
- يتم تعقيم منطقة الحوض والساق وتغطيتها بالستائر الجراحية المعقمة.
- يُدخل الجراح إبرة سحب مخصصة وقوية في مناطق مختلفة من عظمة الحوض الخلفية.
- يتم سحب كمية من النخاع العظمي ببطء وبكميات صغيرة لتجنب تخفيف العينة بالدم المحيطي.
- تُعالج العينة المسحوبة في جهاز الطرد المركزي لاستخلاص الخلايا الجذعية المركزة.
- تحت التوجيه المستمر بالأشعة السينية داخل غرفة العمليات، يتم إدخال إبرة دقيقة مباشرة إلى موقع الكسر الذي لم يلتئم.
- يُحقن النخاع المركز ببطء شديد في المنطقة الخلفية لعظمة القصبة، وهي المنطقة الأفضل من حيث التروية الدموية، مما يسمح للأنسجة بالتمدد واستيعاب الخلايا الجديدة لبدء عملية البناء العظمي.
الترقيع العظمي المفتوح
في بعض الحالات التي تتطلب تدخلاً جراحياً مفتوحاً لوضع طعم عظمي، يُفضل الأطباء عادة الوصول إلى العظمة من الجهة الخلفية الجانبية. ولكن، إذا كان المريض قد تعرض لإصابة شديدة أدت إلى تلف الجلد والأنسجة في تلك المنطقة، أو خضع لعمليات ترقيع جلدي سابقة، فإن هذا النهج يصبح خطيراً.
في هذه الحالات، يلجأ الجراحون إلى تقنية بديلة ومبتكرة تُعرف بالترقيع العظمي الأمامي المركزي. تعتمد هذه التقنية على الدخول من المسافة التشريحية بين العضلات الأمامية والعضلات الجانبية للساق. يتم وضع الطعم العظمي لإنشاء جسر عظمي قوي يربط بين عظمة القصبة وعظمة الشظية المجاورة لها. أثبتت الدراسات أن هذه الطريقة تؤدي إلى شفاء أسرع وتوفر استقراراً ممتازاً ومساحة سطحية كبيرة لاندماج العظم الجديد، خاصة للمرضى الذين يعانون من إصابات معقدة في الأنسجة الرخوة.
استراتيجيات التثبيت الداخلي
الميزة الأساسية للتثبيت الداخلي في حالات عدم التئام الكسور هي قدرته على تصحيح التشوهات والانحرافات في العظم بشكل فوري، وتوفير الاستقرار المطلق أو النسبي المطلوب لتحفيز الشفاء. يعتمد اختيار نوع التثبيت على حجم التشوه، وجود فجوة عظمية، التاريخ المرضي للالتهابات، ومدى حيوية تدفق الدم في أطراف الكسر.
المسمار النخاعي التشابكي
يُعتبر المسمار النخاعي التشابكي المغلق الخيار الجراحي الأول والأفضل لمعظم حالات عدم التئام كسور منتصف عظمة القصبة. يتميز هذا الإجراء بمعدلات نجاح عالية جداً تصل إلى ثلاثة وتسعين بالمائة.
من الناحية الميكانيكية، يوفر المسمار النخاعي تثبيتاً قوياً ومحكماً من داخل تجويف العظم، ويسمح في نفس الوقت بانضغاط خفيف ومحسوب للكسر عند وقوف المريض ومحاولة المشي، وهذا الانضغاط يحفز العظم على الالتئام. من الناحية البيولوجية، وبما أن العملية تتم غالباً دون فتح شق جراحي كبير فوق الكسر، فإن الأوعية الدموية الدقيقة المحيطة بالعظم لا تتضرر. إضافة إلى ذلك، فإن عملية توسيع تجويف العظم من الداخل قبل إدخال المسمار تنتج برادة عظمية طبيعية تعمل كطعم عظمي ذاتي ممتاز يحفز الشفاء من الداخل.
يُفضل استخدام هذه الطريقة للكسور التي كانت مغلقة في الأصل ولم تتعرض لتلوث خارجي. ويجب توخي الحذر الشديد إذا كان المريض قد استخدم جهاز تثبيت خارجي لفترة طويلة سابقاً، حيث يزداد خطر الإصابة بعدوى عميقة داخل العظم.
تبديل المسمار النخاعي
في الحالات التي تم فيها علاج الكسر في البداية باستخدام مسمار نخاعي غير موسع، وفشل الكسر في الالتئام، قد يلاحظ المريض أو الطبيب انكساراً في المسامير الصغيرة (المسامير التشابكية) التي تثبت المسمار الرئيسي، وهو دليل قاطع على عدم الالتئام والحركة المستمرة.
في هذه الحالة، تكون عملية تبديل المسمار ذات فعالية عالية جداً. يقوم الجراح بإزالة المسمار القديم المكسور، ثم يقوم بتوسيع تجويف العظم بمقدار ملليمترين إضافيين لتنظيف الأنسجة الليفية وتحفيز النزيف الصحي، ومن ثم إدخال مسمار جديد بقطر أكبر وأكثر صلابة.
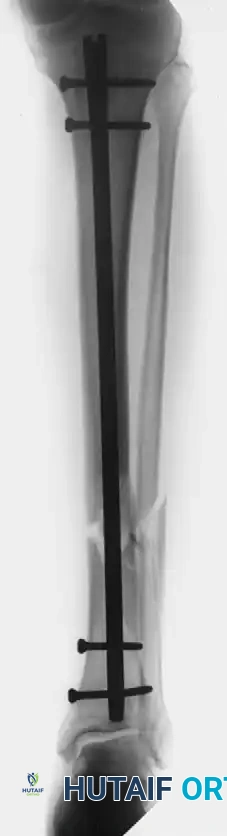
توضح هذه الصورة حالة لمريض يعاني من كسر مفتوح في القصبة تم علاجه مبدئياً بمسمار نخاعي. يشير انكسار المسمار التشابكي السفلي بوضوح في الأشعة إلى عدم التئام الكسر واستمرار عدم الاستقرار الميكانيكي على الرغم من المحاولات السابقة لتحفيز الشفاء.
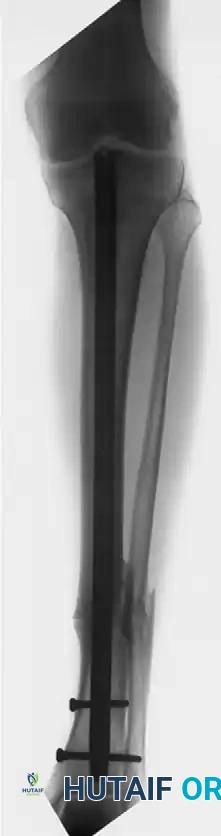
تُظهر هذه الصورة النجاح الباهر في التئام العظم بعد إجراء عملية تبديل المسمار النخاعي. تم توسيع القناة العظمية وإدخال مسمار بقطر أكبر مع مسامير تشابكية جديدة، مما وفر الاستقرار الميكانيكي والتحفيز البيولوجي اللازمين للشفاء التام.
التثبيت باستخدام الشرائح والمسامير
تظل الشرائح المعدنية والمسامير أداة قوية وفعالة، خاصة عندما يتم وضعها على الجانب المحدب من التشوه لتحقيق الشفاء من خلال الضغط الديناميكي. تتطلب هذه العملية فتحاً جراحياً لإعادة العظام إلى وضعها التشريحي الصحيح، وتوفر فرصة ممتازة لوضع طعم عظمي ذاتي مباشرة في موقع الكسر.
تتميز الشرائح بأنها الخيار الأفضل للمرضى الذين استخدموا مثبتات خارجية سابقاً، حيث يمكن للجراح وضع الشريحة في مكان بعيد تماماً عن مسارات دبابيس التثبيت الخارجي القديمة لتجنب أي تلوث محتمل. كما أنها الخيار الأمثل عندما يكون الكسر قريباً جداً من مفصل الكاحل ولا توجد مساحة كافية لإدخال مسمار نخاعي. ومع ذلك، تتطلب هذه الجراحة مهارة عالية للحفاظ على التروية الدموية للعظم وتجنب كشط الغشاء المحيط بالعظم بشكل مفرط.
التثبيت الخارجي للكسور المعقدة
نظراً لارتفاع معدلات الإصابة بالعدوى والالتهابات المرتبطة بكسور القصبة المعقدة، يظل التثبيت الخارجي خياراً جذاباً ومتعدد الاستخدامات. تعتمد هذه التقنية على وضع حلقات معدنية أو دعامات خارج الساق، متصلة بالعظم بواسطة أسلاك ودبابيس تخترق الجلد بعيداً عن منطقة الكسر الرئيسية.
يحافظ التثبيت الخارجي على البيئة البيولوجية الهشة للكسر دون أي تدخل جراحي مباشر في موقع الإصابة. كما يسمح بالتصحيح التدريجي للتشوهات المعقدة والانحناءات. وفي حالات فقدان جزء كبير من العظم نتيجة الحوادث أو الالتهابات، يمكن استخدام أجهزة التثبيت الخارجي (مثل جهاز إليزاروف أو إطار تايلور المكاني) لتطويل العظم وتعويض النقص من خلال تقنية تكوين العظم بالسحب. تسجل هذه الأجهزة معدلات شفاء استثنائية تصل إلى أربعة وتسعين بالمائة، خاصة في الكسور المستعصية والملتهبة.
التعافي وبروتوكولات إعادة التأهيل
تختلف مرحلة ما بعد الجراحة وبرنامج العلاج الطبيعي بشكل كبير بناءً على نوع التثبيت الذي اختاره الجراح، ويجب الالتزام الحرفي بتعليمات الطبيب لضمان نجاح العملية:
- في حالات المسمار النخاعي: يُسمح للمرضى عادةً بالبدء في تحميل الوزن التدريجي على الساق المريضة حسب القدرة على تحمل الألم. هذا التحميل المبكر مفيد جداً، لأنه يخلق حركة ميكانيكية دقيقة تحفز الخلايا العظمية على بناء نسيج جديد.
- في حالات التثبيت بالشرائح والمسامير: يكون الوضع مختلفاً. يُمنع المريض من تحميل وزنه على الساق لفترة تتراوح بين ستة إلى ثمانية أسابيع. يجب الانتظار حتى تظهر علامات تكون الجسر العظمي في صور الأشعة، وذلك لمنع الشريحة المعدنية من الانكسار نتيجة الإجهاد المبكر.
- في حالات التثبيت الخارجي: يُشجع المريض على المشي وتحميل الوزن في وقت مبكر جداً. المشي يساعد في تحفيز نمو العظم الجديد في مناطق التطويل. يتطلب هذا الخيار عناية يومية وصارمة بأماكن دخول الدبابيس في الجلد لمنع حدوث التهابات سطحية.
الأسئلة الشائعة
مفهوم عدم التئام العظام
يحدث عدم التئام العظام عندما تتوقف عملية الشفاء الطبيعية للكسر تماماً، ولا يظهر أي تقدم في بناء العظم الجديد في صور الأشعة السينية على مدى عدة أشهر متتالية، مما يتطلب تدخلاً طبياً لاستئناف عملية الشفاء.
إمكانية الشفاء بدون تدخل جراحي
في حالات "تأخر الالتئام"، قد يشفى الكسر بمرور الوقت مع استخدام أجهزة التحفيز الكهربائي أو الموجات فوق الصوتية وتعديل نمط الحياة. أما في حالات "عدم الالتئام" الحقيقي والمؤكد، فإن التدخل الجراحي أو البيولوجي (مثل حقن النخاع) يكون ضرورياً.
نسبة نجاح حقن النخاع العظمي
عندما يتم دمج حقن النخاع العظمي المركز مع تثبيت ميكانيكي جيد للكسر، تصل معدلات النجاح والشفاء التام إلى ما يقارب الثمانين بالمائة، وهي نسبة ممتازة لإجراء طفيف التوغل.
تأثير التدخين على التئام الكسور
التدخين هو العدو الأول لالتئام العظام. النيكوتين يضيق الأوعية الدموية ويمنع وصول الأكسجين، والسموم تقتل الخلايا الجذعية. الإقلاع عن التدخين قبل وبعد الجراحة أمر حتمي لنجاح العلاج.
الفرق بين تأخر الالتئام وعدم الالتئام
تأخر الالتئام يعني أن الكسر يشفى ولكن ببطء شديد ويحتاج لوقت أطول من المعتاد. أما عدم الالتئام فيعني توقف عملية الشفاء كلياً، ولن يلتئم الكسر أبداً دون تدخل طبي.
مدة التعافي بعد عملية المسمار النخاعي
تختلف المدة من مريض لآخر، ولكن بشكل عام، يبدأ المريض بالمشي التدريجي بعد العملية مباشرة، وقد يستغرق الشفاء العظمي التام من ثلاثة إلى ستة أشهر للعودة للأنشطة الشاقة.
أهمية الترقيع العظمي في العلاج
يعمل الترقيع العظمي كجسر أو سقالة تحتوي على خلايا حية وبروتينات محفزة للنمو. يتم وضعه في الفجوات العظمية لتشجيع العظم الأصلي على النمو والالتحام وتخطي مسافة الكسر.
الحالات التي تتطلب التثبيت الخارجي
يُفضل التثبيت الخارجي في حالات الكسور المفتوحة بشدة، الكسور المصحوبة بالتهابات بكتيرية، أو عند وجود نقص كبير في طول العظم يحتاج إلى عملية تطويل وتعويض.
علامات فشل المسمار الداخلي القديم
أبرز العلامات هي عودة الألم الشديد بعد فترة من التحسن، وسماع صوت طقطقة في الساق، وظهور انكسار في المسمار الرئيسي أو المسامير العرضية الصغيرة في صور الأشعة.
توقيت السماح بالمشي بعد العملية
يعتمد ذلك كلياً على نوع الجراحة. مع المسمار النخاعي والتثبيت الخارجي، يُسمح بالمشي مبكراً. أما مع الشرائح والمسامير، فقد يُمنع المشي لعدة أسابيع لحماية التثبيت.
محتويات الفصل
- مقدمة حول عدم التئام كسور القصبة
- التشريح وأهمية عظمة القصبة
- الأسباب وعوامل الخطر
- الأعراض والعلامات التحذيرية
- التشخيص الدقيق لحالة الكسر
- العلاج البيولوجي وحقن النخاع العظمي
- الترقيع العظمي المفتوح
- استراتيجيات التثبيت الداخلي
- التثبيت الخارجي للكسور المعقدة
- التعافي وبروتوكولات إعادة التأهيل
- الأسئلة الشائعة
- مفهوم عدم التئام العظام
- إمكانية الشفاء بدون تدخل جراحي
- نسبة نجاح حقن النخاع العظمي
- تأثير التدخين على التئام الكسور
- الفرق بين تأخر الالتئام وعدم الالتئام
- مدة التعافي بعد عملية المسمار النخاعي
- أهمية الترقيع العظمي في العلاج
- الحالات التي تتطلب التثبيت الخارجي
- علامات فشل المسمار الداخلي القديم
- توقيت السماح بالمشي بعد العملية
العودة للدليل الرئيسي
