الدليل الشامل لعلاج عدم التئام كسور الساق والكاحل ومشط القدم
الخلاصة الطبية
حالة عدم التئام الكسور تحدث عندما يتوقف العظم عن بناء أنسجة جديدة للشفاء بشكل طبيعي. يعتمد العلاج على تحديد السبب بدقة، سواء كان نقص التروية الدموية أو عدم الاستقرار الميكانيكي، ويشمل خيارات متقدمة مثل زراعة العظام، تغيير المسمار النخاعي، أو التثبيت بالشرائح لضمان الشفاء التام واستعادة القدرة على الحركة.
الخلاصة الطبية السريعة: حالة عدم التئام الكسور تحدث عندما يتوقف العظم عن بناء أنسجة جديدة للشفاء بشكل طبيعي. يعتمد العلاج على تحديد السبب بدقة، سواء كان نقص التروية الدموية أو عدم الاستقرار الميكانيكي، ويشمل خيارات متقدمة مثل زراعة العظام، تغيير المسمار النخاعي، أو التثبيت بالشرائح لضمان الشفاء التام واستعادة القدرة على الحركة.
مقدمة عن عدم التئام كسور الطرف السفلي
يعد تعرض الإنسان لكسر في العظام تجربة مؤلمة ومقلقة، ولكن التوقع الطبيعي هو أن تلتئم هذه العظام بمرور الوقت مع العلاج المناسب. ومع ذلك، يواجه بعض المرضى تحديا طبيا معقدا يُعرف باسم عدم التئام الكسور. تُعرّف هذه الحالة سريريا بأنها توقف النشاط الخلوي الباني للعظم في موقع الكسر، مما يعني أن العظم فقد قدرته الطبيعية على الشفاء دون تدخل طبي وجراحي إضافي.
في كسور الطرف السفلي تحديدا، يمثل عدم الالتئام عقبة كبيرة تؤثر بشكل عميق على قدرة المريض على الحركة، ونوعية حياته، وقدرته على العودة إلى عمله ونشاطه اليومي. إن أسباب هذه الحالة متعددة ومعقدة، وتشمل عدم الاستقرار الميكانيكي للكسر، أو ضعف التروية الدموية، أو وجود التهابات بكتيرية خفية. يتطلب العلاج الناجح نهجا منهجيا دقيقا لتحديد السبب الجذري، وتحسين الحالة البيولوجية للمريض، وإجراء تدخل جراحي دقيق لإعادة بناء العظم. يهدف هذا الدليل الشامل إلى تقديم معلومات طبية موثوقة ومفصلة حول إدارة وعلاج حالات عدم التئام الكسور، مع التركيز بشكل خاص على عظام مشط القدم، وعظمة الساق، والكعب الإنسي في مفصل الكاحل.
فهم طبيعة العظام المتأثرة
لكل عظمة في الطرف السفلي طبيعة تشريحية وبيوميكانيكية فريدة تجعلها عرضة لتحديات معينة أثناء عملية الشفاء. فهم هذه الطبيعة يساعد المريض على إدراك سبب تأخر الشفاء ولماذا يختار الطبيب تقنية علاجية دون غيرها.
عظام مشط القدم
تعتبر حالات عدم التئام عظام مشط القدم غير شائعة نسبيا في الممارسة اليومية لجراحة العظام، ولكن عندما تحدث، فإنها تتركز غالبا في الثلث السفلي من العظمة القريب من الأصابع. يعود ذلك إلى البيئة الميكانيكية الفريدة والتروية الدموية الضعيفة في هذه المنطقة. أثناء المشي، وتحديدا في مرحلة الدفع بأصابع القدم، تتعرض عظام المشط لقوى انحناء وقص هائلة. إذا لم يكن التثبيت الميكانيكي للكسر كافيا، فإن هذه الحركات الدقيقة المستمرة تعطل العملية الحساسة لتكوين العظام الجديدة. بالإضافة إلى ذلك، فإن الإصابات الشديدة للأنسجة الرخوة المحيطة قد تقطع الإمداد الدموي عن شظايا العظم، مما يؤدي إلى ما يُعرف بعدم الالتئام الضموري.
عظمة الساق
عظمة الساق أو الظنبوب هي أكثر العظام الطويلة تعرضا للكسور في جسم الإنسان، وبالتالي فهي الموقع الأكثر شيوعا لحدوث عدم التئام العظام الطويلة. تشير الإحصاءات الطبية إلى أن عدم الالتئام يحدث في نسبة تتراوح بين اثنين إلى خمسة عشر بالمائة من جميع كسور الساق. السطح الأمامي الداخلي لعظمة الساق يقع مباشرة تحت الجلد، مما يعني أن أي إصابة شديدة للأنسجة المحيطة أو تهتك في السمحاق يقلل بشكل كبير من الإمداد الدموي الخارجي للعظمة، مما يمهد الطريق لفشل الالتئام.
الكعب الإنسي في الكاحل
الكعب الإنسي هو البروز العظمي الداخلي لمفصل الكاحل، وهو جزء من عظمة الساق. يحدث فشل التئام كسور هذا الجزء غالبا بعد العلاج التحفظي غير الجراحي. يرجع السبب الرئيسي في ذلك إلى تداخل الأنسجة مثل السمحاق أو وتر العضلة القصبية الخلفية بين شظايا الكسر، أو بسبب قوى الشد المستمرة التي يمارسها الرباط الدالي القوي أثناء حركة الكاحل. علاوة على ذلك، يمكن للسائل الزليلي الموجود داخل مفصل الكاحل أن يتسرب إلى فجوة الكسر، مما يؤدي إلى غسل التجمع الدموي الضروري لبدء عملية تكوين الدشبذ العظمي أو الكالس.
الأسباب وعوامل الخطر
إن تطور حالة عدم التئام الكسور ليس وليد الصدفة، بل هو نتيجة لتفاعل معقد بين عدة عوامل تتعلق بطبيعة الإصابة وحالة المريض الصحية. يمكن تقسيم هذه العوامل لفهمها بشكل أفضل.
العوامل الميكانيكية والبيولوجية
- خصائص الكسر الأولية: الكسور الناتجة عن حوادث عالية الطاقة التي تسبب تفتتا شديدا في العظم، أو فقدانا لأجزاء عظمية، أو الكسور المفتوحة حيث يبرز العظم من الجلد، تزيد بشكل كبير من خطر عدم الالتئام.
- حالة الأنسجة الرخوة: العضلات والجلد المحيط بالعظم توفر جزءا كبيرا من التروية الدموية اللازمة للشفاء. الإصابات التي تدمر هذه الأنسجة تحرم العظم من الغذاء والأكسجين.
- العدوى والالتهابات: تعتبر العدوى البكتيرية في موقع الكسر من أخطر المضاعفات التي توقف عملية بناء العظام تماما. تصل معدلات العدوى في الكسور المفتوحة الشديدة إلى نسب مرتفعة تتطلب تدخلا حاسما.
- عدم الاستقرار الميكانيكي: إذا كان التثبيت الجراحي أو الجبس غير كاف لمنع الحركة الزائدة بين طرفي الكسر، فإن الجسم يفشل في بناء جسر عظمي صلب.
عوامل تتعلق بنمط الحياة والتاريخ الطبي
- التدخين واستهلاك التبغ: يعد التدخين من أخطر العوامل التي يمكن للمريض التحكم بها. يسبب النيكوتين انقباضا في الأوعية الدموية الدقيقة ويمنع تكاثر الخلايا العظمية، مما يضاعف من خطر فشل الالتئام.
- الأمراض المزمنة: مرض السكري غير المنتظم وضعف الدورة الدموية الطرفية يقللان من قدرة الجسم على إصلاح الأنسجة.
- الأدوية: الاستخدام المزمن لبعض الأدوية مثل مسكنات الألم غير الستيرويدية أو الكورتيزون يمكن أن يثبط الاستجابة الالتهابية الطبيعية الضرورية لبدء التئام العظم.
- سوء التغذية: نقص الفيتامينات والمعادن الأساسية، وخاصة فيتامين د والكالسيوم والبروتينات، يضعف قدرة الجسم على تكوين نسيج عظمي جديد.
الأعراض والعلامات التحذيرية
كيف يعرف المريض أن الكسر الذي أصابه لم يلتئم بشكل صحيح رغم مرور الوقت الكافي؟ هناك مجموعة من العلامات السريرية التي تستدعي التقييم الطبي الفوري:
- ألم مزمن ومستمر: ألم لا يتحسن مع مرور الوقت، ويزداد سوءا عند محاولة تحميل الوزن على الطرف المصاب أو أثناء المشي.
- تورم موضعي: استمرار التورم والانتفاخ حول منطقة الكسر لفترات طويلة تتجاوز فترة التعافي المتوقعة.
- ألم عند اللمس: شعور بألم حاد عند الضغط بلطف على مكان الكسر.
- الإحساس بحركة غير طبيعية: قد يشعر المريض أو الطبيب بحركة طفيفة في منطقة منتصف العظمة حيث لا يفترض وجود أي حركة.
- بروز أو ألم من الشرائح والمسامير: قد يشعر المريض بالأدوات المعدنية تحت الجلد، خاصة إذا تحركت من مكانها بسبب فشل العظم في دعمها.
طرق التشخيص والتقييم الطبي
يتطلب تشخيص عدم التئام الكسور دقة عالية للتخطيط للخطوة العلاجية التالية. يبدأ الطبيب بتقييم سريري شامل، ثم ينتقل إلى الفحوصات التصويرية والمخبرية.
- التصوير بالأشعة السينية: الفحص الأساسي الذي يظهر عدم وجود جسر عظمي يربط بين طرفي الكسر، أو وجود فجوة واضحة، أو كسر في المسامير والشرائح المعدنية.
- التصوير المقطعي المحوسب: يوفر صورا ثلاثية الأبعاد عالية الدقة، وهو ضروري لتقييم حجم الفقد العظمي بدقة واكتشاف أي تكيسات عظمية أو علامات للشفاء الجزئي غير المرئية في الأشعة العادية.
- التحاليل المخبرية: تشمل تحاليل الدم الشاملة وعلامات الالتهاب لاستبعاد وجود عدوى بكتيرية خفية تعيق الالتئام.
الخيارات العلاجية والجراحية
يتم تفصيل خطة العلاج بناء على العظمة المصابة، ونوع عدم الالتئام، والحالة الصحية للمريض. الهدف الأساسي هو توفير بيئة ميكانيكية مستقرة وبيئة بيولوجية غنية بالخلايا الجذعية والتروية الدموية.
علاج عدم التئام مشط القدم
يعتمد علاج كسور مشط القدم غير الملتئمة على مدى حيوية أطراف العظم ووجود تشوه في شكل القدم.
- التنظيف والتحضير: يتم إجراء شق جراحي دقيق للوصول إلى الكسر. يقوم الجراح بإزالة جميع الأنسجة الليفية المتكونة بين طرفي الكسر حتى يصل إلى عظم صحي ينزف، وهو ما يُعرف طبيا بعلامة البابريكا، مما يدل على جودة التروية الدموية. يتم أيضا فتح القنوات النخاعية للعظم لاستعادة تدفق الدم من الداخل.
- زراعة العظام: في حالات الفجوات العظمية أو ضعف حيوية العظم، يتم أخذ طعم عظمي إسفنجي من المريض نفسه غالبا من عظمة الساق العلوية أو عظمة الحوض ووضعه في منطقة الكسر لتحفيز النمو.
- التثبيت الداخلي الصلب: التثبيت القوي أمر بالغ الأهمية. بينما قد تكفي الأسلاك المعدنية للكسور القريبة جدا من المفاصل، فإن استخدام شرائح معدنية صغيرة الحجم ومسامير ذاتية القفل يوفر استقرارا ميكانيكيا فائقا، مما يحيد قوى الانحناء ويسمح للمريض ببدء الحركة في وقت أبكر.
علاج عدم التئام عظمة الساق
تتطلب عظمة الساق استراتيجية شاملة تعالج القصور الميكانيكي والبيولوجي معا.
- تغيير المسمار النخاعي: في حالات عدم الالتئام الخالية من العدوى والتي عولجت مسبقا بمسمار نخاعي، يعتبر تغيير المسمار هو المعيار الذهبي للعلاج. يتضمن الإجراء إزالة المسمار القديم، وتوسيع القناة النخاعية، وإدخال مسمار جديد بقطر أكبر. هذه العملية توفر فائدة بيولوجية حيث يعمل ناتج توسيع القناة كطعم عظمي ذاتي يحفز الشفاء، وفائدة ميكانيكية حيث يوفر المسمار الأكبر استقرارا دورانيا وزاويا أفضل. يجب الانتباه إلى أنه إذا كانت عظمة الشظية المجاورة قد التأمت تماما، فقد تمنع انضغاط عظمة الساق، مما يستدعي إجراء قطع صغير في عظمة الشظية للسماح للعظمة الرئيسية بالالتئام.
- التثبيت الإضافي بالشرائح: في بعض الحالات التي لا يوفر فيها المسمار النخاعي ثباتا كافيا، خاصة في الكسور القريبة من المفاصل، يمكن ترك المسمار في مكانه وإضافة شريحة معدنية ضاغطة مع زراعة العظام لتحقيق نسب نجاح ممتازة.
- علاج عدم الالتئام المصاحب للعدوى: يتطلب ذلك نهجا جراحيا على مراحل. المرحلة الأولى تشمل إزالة جميع العظام الميتة والأدوات المعدنية، ووضع فاصل أسمنتي مشبع بالمضادات الحيوية. بعد القضاء التام على العدوى، تبدأ المرحلة الثانية بإزالة الفاصل الأسمنتي وملء الفراغ بكميات كبيرة من الطعم العظمي، يليه التثبيت النهائي للكسر.
علاج عدم التئام الكاحل الداخلي
يُتخذ قرار التدخل الجراحي في الكعب الإنسي عندما يكون المريض يعاني من الألم ولم تظهر بعد علامات خشونة المفصل المتقدمة. تعتمد الخطة على حجم الشظية العظمية واستقرار مفصل الكاحل.
- العلاج التحفظي: إذا كانت الشظية العظمية غير الملتئمة صغيرة جدا، وكان مفصل الكاحل مستقرا في صور الأشعة، وكان نمط حياة المريض لا يتطلب مجهودا بدنيا شاقا، يمكن اللجوء للعلاج غير الجراحي باستخدام دعامات الكاحل الصلبة أو الأحذية الطبية المتخصصة لتقليل الألم.
- التثبيت الداخلي مع زراعة العظام: للقطع العظمية الأكبر حجما والتي تعتبر حيوية لاستقرار مفصل الكاحل، يتم إجراء جراحة لتنظيف موقع الكسر حتى الوصول لعظم صحي، ثم يتم وضع طعم عظمي وتثبيت الكسر باستخدام مسامير ضاغطة أو أسلاك معدنية لضمان الثبات التام.
- استئصال الشظية غير الملتئمة: في الحالات التي تكون فيها الشظية العظمية صغيرة جدا أو هشة لدرجة لا تسمح بتثبيتها بالمسامير، وفشل العلاج التحفظي في تخفيف الألم، يكون الاستئصال هو الحل. ومع ذلك، يجب على الجراح الحفاظ بدقة على الرباط الدالي القوي الذي يربط هذه الشظية بباقي القدم وإعادة ربطه بعظمة الساق، لأن إزالته بالكامل ستؤدي إلى عدم استقرار شديد في الكاحل وتآكل سريع في المفصل.
دراسة حالة سريرية لخيارات علاج الكاحل
توضح الصور الشعاعية التالية عملية اتخاذ القرار المعقدة في إدارة عدم التئام الكعب الإنسي المستعصي.
الصورة الأولى توضح حالة الكاحل بعد شهر واحد من محاولة إجراء زراعة عظمية لحالة عدم التئام مزمنة. على الرغم من التدخل، لا يزال خط الكسر مرئيا بوضوح، والاستجابة البيولوجية للشفاء ضعيفة جدا.
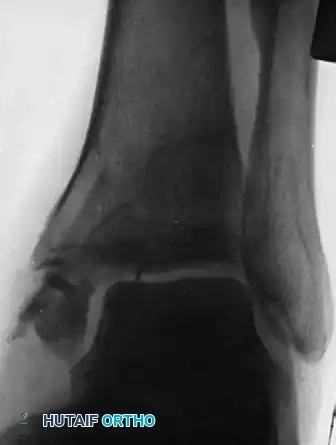
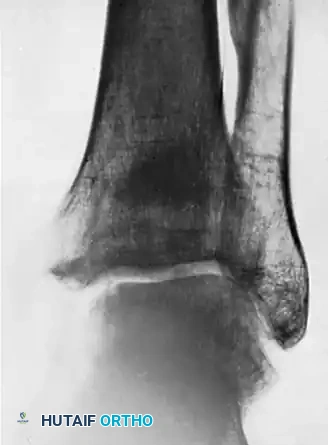
توضح الصورة الثانية الفشل النهائي لإجراء زراعة العظام. بسبب الألم المستمر وعدم اندماج العظم، تم اتخاذ القرار بالتدخل الجراحي لاستئصال الشظية العظمية. تم استئصال الجزء غير الملتئم بعناية، مع ضمان إعادة ربط الرباط الدالي العميق بالجزء السليم من عظمة الساق لمنع انزلاق عظام القدم للخارج.
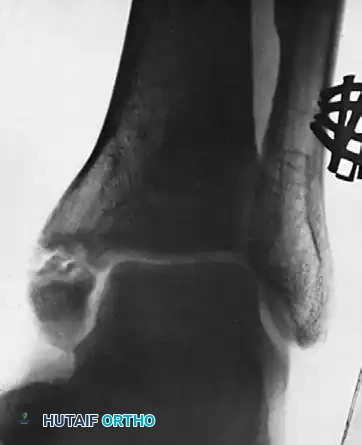
تمثل الصورة الثالثة المتابعة طويلة الأمد للمريض بعد سبع سنوات من الاستئصال. يظل مفصل الكاحل مستقرا بشكل ملحوظ دون وجود دليل على انحراف العظام. على الرغم من ظهور تغيرات طفيفة تدل على بداية خشونة المفصل، إلا أن المريض يحافظ على قدرته الحركية بشكل ممتاز. تسلط هذه الصورة الضوء على حد بيوميكانيكي حرج: هذا يمثل الحد الأقصى لمقدار العظم الذي يمكن إزالته بأمان مع الحفاظ على الاستقرار الداخلي لمفصل الكاحل.
مراحل التعافي وإعادة التأهيل
لا تقل أهمية الرعاية بعد الجراحة عن دقة الإجراء الجراحي نفسه. يجب تفصيل برامج التأهيل لتناسب العظمة المصابة، وقوة التثبيت الجراحي، وجودة أنسجة المريض.
| المرحلة الزمنية | تأهيل مشط القدم | تأهيل عظمة الساق | تأهيل الكاحل الداخلي |
|---|---|---|---|
| من 0 إلى أسبوعين | عدم تحميل الوزن تماما، استخدام جبيرة خلفية، ورفع القدم لتقليل التورم. | السماح بتلامس القدم مع الأرض فقط لتحفيز الشفاء إذا كان التثبيت قويا. | عدم تحميل الوزن تماما في جبيرة لحماية سطح المفصل وإصلاح الأربطة. |
| من 2 إلى 6 أسابيع | الانتقال لحذاء طبي مخصص، السماح بلمس الكعب للأرض، وتحريك الأصابع. | التقدم نحو تحميل الوزن الجزئي، وعلاج طبيعي لاستعادة حركة الركبة والكاحل. | استخدام حذاء طبي، بدء تمارين حركة الكاحل الخفيفة مع منع الحركات الجانبية. |
| من 6 إلى 12 أسبوعا | زيادة تحميل الوزن تدريجيا بناء على ظهور علامات التئام في الأشعة. | التقدم لتحميل الوزن الكامل عند تأكيد التئام العظم في صور الأشعة. | العودة لتحميل الوزن الكامل، والتركيز على تمارين التوازن وتقوية العضلات. |
تأهيل كسور مشط القدم
يتطلب التعافي حماية فائقة في الأسابيع الأولى لمنع أي ضغط قد يكسر الشرائح الدقيقة. يتم التركيز لاحقا على استعادة مرونة مفاصل الأصابع لمنع التيبس.
تأهيل كسور عظمة الساق
يُعد التحميل المبكر والمدروس للوزن جزءا من العلاج في حالات استخدام المسمار النخاعي، حيث تساعد الضغوط الميكانيكية الخفيفة على تحفيز الخلايا العظمية، مع ضرورة الحفاظ على قوة عضلات الفخذ لتسهيل المشي لاحقا.
تأهيل كسور الكاحل
نظرا لحساسية مفصل الكاحل، يتم التدرج بحذر شديد في التمارين. الهدف الأساسي هو منع تيبس المفصل مع حماية الأربطة التي تم إصلاحها، تليها تمارين مكثفة لاستعادة التوافق العضلي العصبي للقدم.
الأسئلة الشائعة
ما هو عدم التئام الكسور
هو حالة طبية يتوقف فيها العظم المكسور عن بناء أنسجة جديدة للشفاء، مما يعني أن الكسر لن يلتئم من تلقاء نفسه دون تدخل طبي إضافي، سواء كان بتعديل التثبيت الميكانيكي أو تحفيز النمو البيولوجي.
متى يحكم الطبيب بعدم التئام الكسر
عادة ما يقوم الطبيب بتشخيص عدم الالتئام إذا مرت فترة تتراوح بين ستة إلى تسعة أشهر من تاريخ الإصابة دون وجود أي علامات واضحة للشفاء في صور الأشعة المتتالية، وتوقف التقدم في عملية بناء العظم.
هل التدخين يمنع التئام العظام
نعم، يعتبر التدخين من أشد الأعداء لالتئام العظام. النيكوتين والمواد الكيميائية في السجائر تضيق الأوعية الدموية، مما يقلل من وصول الأكسجين والمواد المغذية الضرورية لبناء نسيج عظمي جديد، مما يضاعف احتمالية فشل العلاج.
ما هي زراعة العظام
زراعة العظام أو الطعم العظمي هو إجراء جراحي يتم فيه أخذ نسيج عظمي سليم، غالبا من منطقة أخرى في جسم المريض مثل الحوض، ووضعه في منطقة الكسر غير الملتئم لتحفيز الخلايا الجذعية وتوفير سقالة لنمو العظام الجديدة.
هل يمكن علاج عدم الالتئام بدون جراحة
في بعض الحالات النادرة والمحددة جدا، مثل وجود فجوة صغيرة جدا واستقرار تام للكسر، قد يوصي الطبيب باستخدام أجهزة التحفيز الكهربائي أو الموجات فوق الصوتية، ولكن الغالبية العظمى من حالات عدم الالتئام تتطلب تدخلا جراحيا لحل المشكلة الجذرية.
كم يستغرق التعافي بعد جراحة عدم الالتئام
يختلف وقت التعافي بناء على العظمة المصابة ونوع الجراحة، ولكنه يستغرق عموما من ثلاثة إلى ستة أشهر للوصول إلى التئام كامل يمكن المريض من العودة إلى أنشطته الطبيعية بأمان.
ما هو المسمار النخاعي
المسمار النخاعي هو قضيب معدني طبي مصنوع من التيتانيوم أو الفولاذ المقاوم للصدأ، يتم إدخاله داخل التجويف الأوسط (النخاعي) للعظام الطويلة مثل عظمة الساق لتثبيت الكسر من الداخل وتوفير دعم قوي يسمح بالتحميل المبكر للوزن.
هل المشي على الكسر غير الملتئم خطير
نعم، المشي أو تحميل الوزن على كسر غير ملتئم أو غير مثبت بشكل صحيح يمكن أن يؤدي إلى تفاقم الألم، وتكسر الأدوات المعدنية المزروعة (مثل المسامير والشرائح)، وتدمير الأنسجة المحيطة، مما يجعل العلاج اللاحق أكثر تعقيدا.
ما علاقة السكري بالتئام الكسور
مرض السكري غير المنتظم يؤثر سلبا على الدورة الدموية الطرفية ووظائف الأعصاب، كما يضعف استجابة الجهاز المناعي. كل هذه العوامل تجعل مرضى السكري أكثر عرضة لتأخر التئام الكسور أو الإصابة بالتهابات تعيق الشفاء.
متى يجب إزالة شظية العظم غير الملتئمة
يتم اللجوء لاستئصال الشظية العظمية، خاصة في مفصل الكاحل، إذا كانت الشظية صغيرة جدا، أو هشة، أو متآكلة لدرجة تمنع تثبيتها بالمسامير، بشرط أن يقوم الجراح بإعادة تثبيت الأربطة الحيوية لضمان عدم اختلال توازن المفصل.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك

