الدليل الشامل لعلاج عدم التئام الكسور وتأخر الجبر
الخلاصة الطبية
حالة عدم التئام الكسور تحدث عندما تتوقف عملية بناء العظام الطبيعية بعد الإصابة، وعادة ما يتم تشخيصها بعد مرور عدة أشهر دون تحسن. يعتمد العلاج على تثبيت الكسر جراحيا بدقة، واستخدام الطعوم العظمية، وتحفيز النمو البيولوجي لضمان تعافي العظام واستعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: حالة عدم التئام الكسور تحدث عندما تتوقف عملية بناء العظام الطبيعية بعد الإصابة، وعادة ما يتم تشخيصها بعد مرور عدة أشهر دون تحسن. يعتمد العلاج على تثبيت الكسر جراحيا بدقة، واستخدام الطعوم العظمية، وتحفيز النمو البيولوجي لضمان تعافي العظام واستعادة الحركة الطبيعية.
مقدمة شاملة عن تأخر جبر العظام
يعد تعرض الإنسان لكسر في العظام تجربة مؤلمة ومربكة، ولكن ما يزيد من صعوبة هذه التجربة هو مرور الوقت دون أن تلتئم العظام كما هو متوقع. في الوضع الطبيعي، يمتلك جسم الإنسان قدرة مذهلة على ترميم نفسه، حيث تبدأ الخلايا العظمية في بناء جسور جديدة لربط الأجزاء المكسورة. ومع ذلك، في بعض الحالات، تتوقف هذه العملية البيولوجية تماما، وهو ما يعرف طبيا بمصطلح عدم التئام الكسور.
نحن نتفهم تماما الإحباط والقلق الذي قد تشعر به عندما يخبرك طبيبك أن الكسر لم يلتئم بعد مرور أشهر من الإصابة أو الجراحة. لقد التزمت بالتعليمات، وتحملت الألم، وربما استخدمت العكازات أو الكرسي المتحرك لفترة طويلة، ومع ذلك لم تظهر الأشعة السينية أي تقدم. الهدف من هذا الدليل الشامل هو تزويدك بالمعرفة الطبية الدقيقة والموثوقة، بأسلوب واضح ومبسط، لتفهم طبيعة حالتك والخيارات العلاجية المتقدمة المتاحة لك.
من الناحية الطبية، لا يمكن الحكم على الكسر بأنه غير ملتئم بمجرد تأخر بسيط. وفقا للمعايير الطبية العالمية وتوجيهات إدارة الغذاء والدواء الأمريكية، يتم تشخيص حالة عدم التئام الكسور عادة عندما يمر تسعة أشهر على الأقل منذ وقوع الإصابة، مع عدم وجود أي علامات مرئية للشفاء التدريجي في صور الأشعة لمدة ثلاثة أشهر متتالية. ومع ذلك، لا يتم تطبيق هذه القاعدة بشكل صارم على جميع العظام. فمثلا، كسور عنق عظمة الفخذ قد تشخص كحالة عدم التئام بعد ثلاثة أشهر فقط بسبب ضعف التروية الدموية في تلك المنطقة، بينما كسور الساق قد تحتاج إلى ستة أشهر أو أكثر قبل إصدار حكم نهائي.
التشريح وبيولوجيا التئام العظام الطبيعي
لفهم سبب عدم التئام الكسر، من الضروري أولا أن نفهم كيف تلتئم العظام بشكل طبيعي. العظام ليست مجرد هياكل صلبة وجامدة، بل هي أنسجة حية وديناميكية تحتاج إلى إمداد دموي مستمر وتوازن ميكانيكي دقيق لتتمكن من تجديد نفسها.
تمر عملية التئام الكسور الطبيعية بعدة مراحل متتالية ومعقدة. تبدأ المرحلة الأولى فور حدوث الكسر، حيث يتجمع الدم حول منطقة الإصابة مكونا ما يعرف بالورم الدموي، والذي يرسل إشارات كيميائية تجذب الخلايا الجذعية وخلايا المناعة إلى الموقع لبدء عملية التنظيف والإصلاح. في المرحلة الثانية، تتكون أنسجة غضروفية لينة تعمل كجسر مؤقت يربط بين طرفي العظم المكسور.
المرحلة الثالثة هي مرحلة التعظم، حيث تتحول هذه الأنسجة الغضروفية اللينة تدريجيا إلى نسيج عظمي صلب بفضل ترسب الكالسيوم والمعادن الأخرى. وأخيرا، تأتي مرحلة إعادة التشكيل، حيث يقوم الجسم بنحت العظم الجديد ليعود إلى شكله وقوته الأصلية، وهي عملية قد تستمر لسنوات.
لكي تنجح هذه العملية الحيوية، يحتاج الجسم إلى شرطين أساسيين لا غنى عنهما. الشرط الأول هو الاستقرار الميكانيكي، أي ألا تتحرك أطراف العظم المكسور بشكل مفرط يمنع تكون الجسر العظمي. الشرط الثاني هو البيئة البيولوجية السليمة، والتي تعني وجود تروية دموية ممتازة وتغذية كافية وخلايا عظمية نشطة. إذا اختل أي من هذين الشرطين، فإن عملية الالتئام تتعثر وتتوقف، مما يؤدي إلى تأخر الجبر أو عدم التئام الكسر نهائيا.
الأسباب وعوامل الخطر المؤدية لعدم الالتئام
إن فشل العظام في الالتئام ليس حدثا عشوائيا، بل هو نتيجة لتفاعل معقد بين عوامل تتعلق بصحة المريض العامة، وعوامل موضعية تتعلق بطبيعة الكسر نفسه. تنقسم هذه العوامل إلى قسمين رئيسيين يجب فهمهما جيدا لضمان نجاح أي خطة علاجية مستقبلية.
العوامل الجهازية المتعلقة بصحة المريض
هذه العوامل ترتبط بحالة الجسم ككل، والسيطرة عليها تعد خطوة أولى وحتمية قبل التفكير في أي تدخل جراحي جديد:
- نقص فيتامين دال والكالسيوم حيث تلعب هذه العناصر دورا محوريا في بناء العظام وإذا كان المريض يعاني من نقص حاد فلن يجد الجسم المواد الخام اللازمة لبناء العظم الجديد.
- التدخين واستخدام التبغ وهو أحد أخطر أعداء التئام العظام فالنيكوتين يسبب انقباض الأوعية الدموية الدقيقة بينما يقلل أول أكسيد الكربون من نسبة الأكسجين الواصلة للأنسجة مما يخلق بيئة خانقة تمنع نمو العظام وتزيد من خطر الإصابة بالالتهابات.
- استخدام بعض الأدوية مثل مسكنات الألم ومضادات الالتهاب غير الستيرويدية لفترات طويلة حيث تشير الدراسات إلى أنها قد تثبط العمليات البيولوجية اللازمة لتكوين العظام الجديدة.
- الأمراض المزمنة غير المسيطر عليها مثل مرض السكري الذي يؤثر سلبا على الأوعية الدموية الدقيقة والأعصاب مما يبطئ من عملية الشفاء بشكل ملحوظ.
- سوء التغذية ونقص البروتينات الضرورية لبناء الأنسجة.
العوامل الموضعية المتعلقة بالإصابة
تتعلق هذه العوامل بطبيعة الكسر نفسه والبيئة المحيطة به مباشرة:
- الكسور المفتوحة أو المضاعفة حيث يبرز العظم خارج الجلد مما يؤدي إلى تلف شديد في الأنسجة الرخوة المحيطة والعضلات التي توفر الدم للعظم.
- الالتهابات والعدوى العميقة في العظام وهي من أهم أسباب فشل الالتئام حيث تستهلك البكتيريا الموارد الحيوية وتدمر الأنسجة العظمية.
- الكسور المفتتة بشدة أو التي تفقد جزءا من النسيج العظمي وقت الحادث مما يخلق فجوة كبيرة لا يستطيع الجسم جسرها بمفرده.
- التثبيت غير المستقر للكسر سواء كان ذلك بسبب استخدام جبس غير مناسب أو شرائح ومسامير غير كافية لتحمل الضغط الميكانيكي.
- تضرر التروية الدموية الموضعية بسبب قوة الحادث أو أحيانا بسبب التدخل الجراحي الأولي الذي قد يؤثر على الأوعية الدموية المغذية لغلاف العظم.
أنواع عدم التئام الكسور
لا تتشابه جميع حالات عدم التئام الكسور، ولذلك يقوم جراحو العظام بتصنيفها إلى أنواع مختلفة بناء على قدرة العظم البيولوجية على الشفاء. هذا التصنيف حاسم جدا لأنه يحدد نوع العلاج الجراحي المطلوب.
عدم الالتئام التضخمي أو النشط
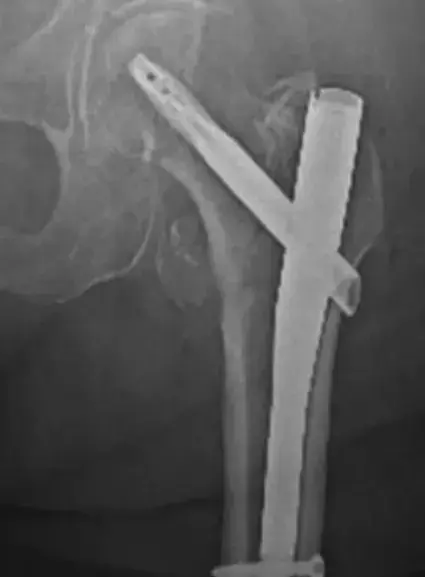
في هذا النوع، يكون الجسم قادرا بيولوجيا على بناء العظام، ولديه تروية دموية ممتازة، بل ويقوم بالفعل بإنتاج كميات كبيرة من الأنسجة العظمية الجديدة حول منطقة الكسر. ومع ذلك، يفشل الكسر في الالتئام بسبب غياب الاستقرار الميكانيكي. نظرا لوجود حركة مفرطة بين طرفي الكسر، لا تستطيع الأنسجة الجديدة التصلب والربط بين الطرفين. يظهر هذا النوع في الأشعة السينية على شكل تضخم عظمي يشبه قدم الفيل أو حافر الحصان. العلاج هنا يركز بشكل أساسي على توفير التثبيت الميكانيكي الصلب، وغالبا ما يلتئم الكسر بسرعة بمجرد تثبيته جيدا دون الحاجة إلى طعوم عظمية.
عدم الالتئام الضموري أو الخامل
هذا النوع هو الأكثر تعقيدا وصعوبة في العلاج. هنا، يفقد العظم قدرته البيولوجية على الشفاء تماما بسبب انعدام التروية الدموية وموت الخلايا العظمية في أطراف الكسر. لا يقوم الجسم بأي محاولة لبناء نسيج عظمي جديد، وتظهر الأشعة السينية أطراف العظم المكسور متباعدة، رقيقة، وخالية من أي علامات للنمو. في هذه الحالات، لا يكفي التثبيت الميكانيكي وحده، بل يجب على الجراح إزالة الأنسجة الميتة، وتنشيط الدورة الدموية، وإضافة طعوم عظمية حية لتحفيز الجسم على بناء العظام من جديد.
عدم الالتئام مع وجود فجوة عظمية
يحدث هذا النوع عندما يكون هناك جزء مفقود من العظم، إما بسبب تناثر العظم وقت الحادث الشديد، أو بسبب اضطرار الجراح لإزالة جزء من العظم الميت أو المصاب بعدوى بكتيرية. الأطراف العظمية المتبقية قد تكون حية وسليمة، ولكن المسافة بينها كبيرة جدا بحيث لا يمكن للجسم جسرها طبيعيا، مما يتطلب تقنيات جراحية متقدمة لنقل العظام أو إطالتها.
| نوع عدم الالتئام | المشكلة الأساسية | القدرة البيولوجية | الحل الجراحي المبدئي |
|---|---|---|---|
| التضخمي النشط | حركة مفرطة وعدم استقرار | ممتازة ونشطة جدا | تثبيت ميكانيكي قوي وصارم |
| الضموري الخامل | نقص التروية الدموية | ضعيفة أو معدومة | تنظيف، طعوم عظمية، وتثبيت |
| الفجوة العظمية | فقدان جزء من العظم | جيدة في الأطراف | تعويض الفجوة بالطعوم أو نقل العظم |
الأعراض والعلامات التحذيرية
كيف تعرف أن الكسر الذي تعاني منه لا يلتئم كما ينبغي؟ هناك مجموعة من العلامات والأعراض التي يجب الانتباه إليها وإبلاغ طبيبك بها فورا. من أهم هذه الأعراض استمرار الألم في منطقة الكسر لفترة أطول بكثير مما هو متوقع. في العادة، يقل ألم الكسور تدريجيا مع مرور الأسابيع، ولكن في حالة عدم الالتئام، قد يستمر الألم العضيق أو يزداد سوءا، خاصة عند محاولة تحميل الوزن على الطرف المصاب أو تحريكه.
بالإضافة إلى الألم، قد تلاحظ وجود تورم مستمر لا يزول، أو تشعر بوجود حركة غير طبيعية في منتصف العظم حيث لا ينبغي أن تكون هناك أي حركة. بعض المرضى يصفون شعورا بالفرقعة أو الطقطقة داخل الطرف المصاب عند المشي أو تحريك الذراع. كما أن عدم القدرة على استعادة القوة العضلية أو الوظيفة الطبيعية للطرف بعد مرور أشهر من العلاج الطبيعي يعد مؤشرا قويا على وجود مشكلة في بنية العظم التحتية.
كيفية التشخيص الدقيق
التشخيص الدقيق هو حجر الأساس لوضع خطة علاجية ناجحة. لا يعتمد جراح العظام الماهر على شكوى المريض فقط، بل يقوم بإجراء تقييم شامل يشمل الفحص السريري الدقيق والتصوير الطبي المتقدم والفحوصات المخبرية.
في العيادة، سيقوم الطبيب بفحص الطرف المصاب للبحث عن أي تشوهات، أو ألم عند الضغط، أو حركة غير طبيعية في موقع الكسر. كما سيقوم بتقييم حالة الجلد والأنسجة الرخوة والأعصاب والأوعية الدموية للتأكد من جاهزيتها لأي تدخل جراحي محتمل.
أما بالنسبة للتصوير الطبي، فإن الأشعة السينية العادية هي الخطوة الأولى والأساسية، حيث تظهر مدى تباعد أطراف العظم وغياب الجسر العظمي. ومع ذلك، في كثير من الحالات المعقدة، يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على صور ثلاثية الأبعاد توضح بدقة متناهية تفاصيل الكسر وحجم الفجوة العظمية. في بعض الأحيان، قد يتم استخدام التصوير بالرنين المغناطيسي أو المسح الذري للعظام لتقييم التروية الدموية واكتشاف أي التهابات خفية أو عدوى بكتيرية عميقة.
إلى جانب التصوير، تلعب التحاليل المخبرية دورا حاسما. سيطلب طبيبك فحص مستويات فيتامين دال والكالسيوم في الدم، بالإضافة إلى دلالات الالتهاب لاستبعاد وجود أي عدوى كامنة تمنع التئام العظم.
خيارات العلاج المتاحة والتدخل الجراحي
علاج عدم التئام الكسور هو فن وعلم في آن واحد، ويتطلب جراح عظام متخصص وذو خبرة عالية في التعامل مع الإصابات المعقدة. الهدف الأساسي من العلاج هو استعادة التوازن المفقود بين الاستقرار الميكانيكي والبيئة البيولوجية. التدخل الجراحي هو الحل النهائي والأكثر فعالية في الغالبية العظمى من هذه الحالات.
التحضير قبل الجراحة وتحسين بيئة الشفاء
قبل الدخول إلى غرفة العمليات، يجب تهيئة جسم المريض لضمان نجاح الجراحة. يشمل ذلك الإيقاف الفوري والنهائي للتدخين، حيث يرفض العديد من الجراحين إجراء عمليات ترقيع العظام للمدخنين بسبب نسب الفشل المرتفعة جدا. كما يتم البدء في إعطاء مكملات فيتامين دال بجرعات علاجية مكثفة إذا كان هناك نقص، ويطلب من المريض التوقف عن تناول مسكنات الألم من عائلة مضادات الالتهاب غير الستيرويدية.
مبادئ الجراحة والتعامل مع الأنسجة
تبدأ الجراحة بالوصول إلى منطقة الكسر بحذر شديد للحفاظ على الأنسجة الرخوة والأوعية الدموية المتبقية. يقوم الجراح بتنظيف منطقة الكسر بالكامل، وإزالة كل الأنسجة الليفية والندبات والعظام الميتة حتى يصل إلى نسيج عظمي صحي وحيوي ينزف دما، وهو ما يعرف بين الجراحين بعلامة البابريكا، وهي دلالة على الوصول إلى منطقة ذات تروية دموية جيدة قادرة على الشفاء. في حالات عدم الالتئام الضموري، قد يقوم الجراح بتقشير الطبقة الخارجية للعظم لتحفيز الخلايا الجذعية وتنشيط الدورة الدموية.
تقنيات الطعوم العظمية
تعتبر الطعوم العظمية السلاح الأقوى في يد الجراح لتحفيز النمو البيولوجي. الخيار الذهبي والأكثر نجاحا هو أخذ طعم عظمي ذاتي من المريض نفسه، وعادة ما يتم أخذه من عظمة الحوض. يحتوي هذا الطعم على خلايا عظمية حية وبروتينات محفزة للنمو وهيكل داعم، مما يجعله مثاليا لبناء عظم جديد. في حالات الفجوات الكبيرة، قد يستخدم الجراح تقنيات حديثة لاستخراج كميات كبيرة من النخاع العظمي من عظمة الفخذ باستخدام أجهزة متطورة. كما يمكن استخدام بدائل العظام الصناعية أو المواد البيولوجية المحفزة للنمو كعوامل مساعدة مع الطعوم الطبيعية.
طرق التثبيت الميكانيكي
بعد تنظيف الكسر ووضع الطعوم العظمية، يجب تثبيت العظم بشكل صارم لا يسمح بأي حركة دقيقة تعيق الشفاء. تختلف طرق التثبيت حسب موقع الكسر ونوعه:
- التسمير النخاعي وهو الخيار المفضل لكسور العظام الطويلة مثل الفخذ والساق. يتم إدخال مسمار معدني قوي داخل التجويف النخاعي للعظم، مما يوفر دعما داخليا ممتازا ويسمح للمريض بتحميل الوزن مبكرا. في حالات عدم الالتئام، قد يقوم الجراح بإزالة المسمار القديم وتوسيع التجويف ووضع مسمار أكبر وأكثر صلابة.
- الشرائح والمسامير وتستخدم بكثرة في الكسور القريبة من المفاصل أو عندما يكون التجويف النخاعي غير مناسب. توفر الشرائح الحديثة تثبيتا قويا جدا يضغط على أطراف الكسر لتقريبها من بعضها البعض.
- المثبت الخارجي الدائري تقنية إليزاروف وتستخدم في الحالات المعقدة جدا، خاصة إذا كان هناك التهاب بكتيري، أو فقدان لجزء كبير من العظم، أو تشوه في شكل الطرف. يعتمد هذا النظام على حلقات معدنية خارج الساق تتصل بالعظم عبر أسلاك دقيقة، ويسمح بتصحيح التشوهات وإطالة العظام تدريجيا لتعويض الأجزاء المفقودة.
التعامل مع حالات عدم الالتئام المصحوبة بعدوى
تعتبر العدوى البكتيرية في العظام من أشرس التحديات الطبية. لا يمكن للعظم أن يلتئم في وجود بكتيريا نشطة. لذلك، يتم العلاج عادة على مراحل. المرحلة الأولى تتضمن عملية جراحية جذرية لإزالة كل الأجزاء العظمية الميتة والملتهبة، وإزالة أي شرائح أو مسامير قديمة، ثم وضع فاصل من الأسمنت الطبي المشبع بالمضادات الحيوية داخل الفجوة. بعد عدة أسابيع، وعندما يتم القضاء على العدوى تماما وتتأكد التحاليل من ذلك، تبدأ المرحلة الثانية بإزالة الأسمنت الطبي وملء الفجوة الناتجة بالطعوم العظمية الحية وتثبيت الكسر بشكل نهائي.
التعافي وإعادة التأهيل بعد الجراحة
رحلة الشفاء لا تنتهي بخروجك من غرفة العمليات، بل تبدأ مرحلة جديدة تتطلب الصبر والالتزام. يعتمد برنامج التعافي على نوع الجراحة التي خضعت لها والتقنية المستخدمة في التثبيت.
في الأيام الأولى بعد الجراحة، سيكون التركيز على السيطرة على الألم ومنع التورم من خلال رفع الطرف المصاب واستخدام الأدوية الموصوفة. سيوجهك طبيبك حول متى يمكنك البدء في تحميل الوزن على الطرف المصاب. في بعض الحالات، مثل التسمير النخاعي، قد يسمح لك بالمشي الجزئي مبكرا لأن الضغط الميكانيكي الخفيف يحفز نمو العظام. في حالات أخرى تعتمد على الشرائح والطعوم العظمية، قد يطلب منك عدم تحميل أي وزن لعدة أسابيع حتى تظهر الأشعة السينية بوادر التحام العظم.
العلاج الطبيعي هو جزء لا يتجزأ من نجاح العملية. ستعمل مع أخصائي العلاج الطبيعي لاستعادة المدى الحركي للمفاصل المجاورة للكسر، وتقوية العضلات التي ضعفت بسبب فترة عدم الحركة الطويلة. التغذية السليمة الغنية بالبروتينات والكالسيوم وفيتامين دال تلعب دورا حيويا في هذه المرحلة لتزويد جسمك بالطاقة والمواد اللازمة لبناء العظام.
كعلاجات مساعدة، قد ينصحك طبيبك باستخدام أجهزة التحفيز البيولوجي غير الجراحية، مثل أجهزة الموجات فوق الصوتية النبضية منخفضة الكثافة أو أجهزة النبضات الكهرومغناطيسية. هذه الأجهزة يتم ارتداؤها فوق منطقة الكسر يوميا لفترة محددة، وتعمل على إرسال موجات تحفز الخلايا العظمية وتسرع من عملية التصلب والالتئام.
الأسئلة الشائعة
ما هو الفرق بين تأخر الالتئام وعدم الالتئام نهائيا
تأخر الالتئام يعني أن الكسر يشفى ولكن بوتيرة أبطأ بكثير من المعتاد، وغالبا ما يكتمل الشفاء مع إعطاء مزيد من الوقت. أما عدم الالتئام فيعني أن العملية البيولوجية لبناء العظام قد توقفت تماما، ولن يحدث أي شفاء إضافي مهما طال الوقت دون تدخل طبي أو جراحي.
الوقت المتوقع لالتئام الكسور ومتى يجب القلق
تختلف مدة الشفاء حسب العظمة المكسورة وعمر المريض، ولكن بشكل عام، تلتئم معظم الكسور خلال شهرين إلى ثلاثة أشهر. إذا استمر الألم وعدم القدرة على استخدام الطرف بشكل طبيعي بعد مرور أربعة إلى ستة أشهر، يجب استشارة الطبيب لإجراء أشعة سينية وتقييم الحالة.
هل يعتبر التدخين سببا رئيسيا لفشل التئام العظام
نعم، التدخين يعتبر من أخطر العوامل التي تمنع التئام العظام وتؤدي إلى فشل العمليات الجراحية. المواد الكيميائية في السجائر تمنع وصول الأكسجين والدم النقي إلى منطقة الكسر، مما يخنق الخلايا العظمية ويمنعها من التكاثر والبناء.
هل نقص فيتامين دال يمنع جبر العظام المكسورة
بالتأكيد. فيتامين دال هو المفتاح الذي يسمح لجسمك بامتصاص الكالسيوم من الغذاء وتوجيهه لبناء العظام. النقص الحاد في هذا الفيتامين يجعل العظام هشة ويحرمها من المواد الأساسية اللازمة لترميم الكسر، مما يؤدي إلى تأخر الشفاء أو فشله.
ما هي نسبة نجاح العمليات الجراحية لعلاج هذه الحالة
نسبة النجاح مرتفعة جدا وتتجاوز الثمانين إلى التسعين بالمائة في المراكز المتخصصة، بشرط أن يتم التشخيص الدقيق لنوع عدم الالتئام، واختيار التقنية الجراحية المناسبة، والتزام المريض بتعليمات ما قبل وما بعد الجراحة مثل إيقاف التدخين.
هل يمكن علاج عدم التئام الكسور بدون جراحة
في بعض الحالات المحددة، خاصة في نوع عدم الالتئام التضخمي وإذا لم يمر وقت طويل جدا، يمكن تجربة أجهزة التحفيز بالموجات فوق الصوتية أو النبضات الكهرومغناطيسية. ولكن في الغالبية العظمى من الحالات، وخاصة الضمورية منها، التدخل الجراحي هو الحل الوحيد الفعال.
من أين يتم أخذ الطعم العظمي المستخدم في الجراحة
الخيار الأفضل والأكثر شيوعا هو أخذ الطعم العظمي من المريض نفسه، وعادة من عظمة الحوض الأمامية أو الخلفية، لأنها غنية جدا بالخلايا الجذعية والبروتينات المحفزة للنمو. في بعض الأحيان يتم أخذ النخاع من عظمة الفخذ أو الساق.
هل سأحتاج إلى البقاء في السرير لفترة طويلة بعد الجراحة
لا، الطب الحديث يشجع على الحركة المبكرة. على الرغم من أنك قد لا تتمكن من تحميل وزنك الكامل على الطرف المصاب فورا، إلا أن طبيبك سيشجعك على الجلوس والحركة باستخدام العكازات أو المشاية في اليوم التالي للجراحة لمنع الجلطات وتيبس المفاصل.
هل المسامير والشرائح المعدنية تسبب ألما في الشتاء
بعض المرضى يشعرون بحساسية أو انزعاج بسيط في منطقة الشرائح المعدنية مع التغيرات الشديدة في درجات الحرارة، ولكن هذا ليس قاعدة عامة ولا يعتبر ألما مبرحا. إذا كان الألم شديدا، يجب استشارة الطبيب للتأكد من عدم وجود التهاب أو ارتخاء في المسامير.
متى يمكنني العودة لممارسة الرياضة وحياتي الطبيعية
يعتمد ذلك على شدة الكسر ونوع الجراحة وطبيعة الرياضة التي تمارسها. العودة للأنشطة اليومية الخفيفة قد تستغرق بضعة أسابيع إلى أشهر، بينما العودة للرياضات العنيفة قد تتطلب من ستة أشهر إلى عام كامل بعد التأكد التام من التئام العظم وصلابته من خلال الأشعة.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك