الدليل الشامل لعلاج عدم التئام الكسور جراحيا وطبيا
الخلاصة الطبية
عدم التئام الكسور هو حالة طبية تفشل فيها العظام المكسورة في الشفاء التام بعد مرور تسعة أشهر من الإصابة. يعتمد العلاج على تحفيز النمو العظمي باستخدام التثبيت الجراحي الدقيق، زراعة العظام الطبيعية أو الصناعية، واستخدام الأجهزة الخارجية مثل جهاز إليزاروف لضمان استعادة الوظيفة الحركية بالكامل.
الخلاصة الطبية السريعة: عدم التئام الكسور هو حالة طبية تفشل فيها العظام المكسورة في الشفاء التام بعد مرور تسعة أشهر من الإصابة. يعتمد العلاج على تحفيز النمو العظمي باستخدام التثبيت الجراحي الدقيق، زراعة العظام الطبيعية أو الصناعية، واستخدام الأجهزة الخارجية مثل جهاز إليزاروف لضمان استعادة الوظيفة الحركية بالكامل.
مقدمة عن عدم التئام الكسور
تعتبر إدارة وعلاج عدم التئام الكسور واحدة من أكبر التحديات في مجال جراحة العظام. بالنسبة للمريض، يمثل فشل العظم في الشفاء بعد فترة طويلة من الإصابة مصدر إحباط كبير وألم مستمر يؤثر على جودة الحياة. تاريخيا، كانت هذه الحالات بالغة الصعوبة، ولكن بفضل التقدم الطبي الهائل، أصبح لدى جراحي العظام اليوم مجموعة واسعة من الخيارات الجراحية وغير الجراحية التي تضمن استعادة وظيفة الطرف المصاب بالكامل.
تعرف منظمة الغذاء والدواء الأمريكية حالة عدم الالتئام بشكل كلاسيكي على أنها كسر مضى عليه تسعة أشهر على الأقل، ولم يظهر أي علامات شعاعية (على الأشعة السينية) للشفاء لمدة ثلاثة أشهر متتالية. ومع ذلك، من الناحية السريرية والعملية، يعلن الطبيب الجراح عن حالة عدم الالتئام عندما يتبين له أن الكسر ليس لديه أي قدرة على الشفاء الذاتي دون تدخل طبي إضافي.
لقد تطور علاج عدم التئام الكسور بشكل ملحوظ مع التحسينات في التحفيز الكهربائي والكهرومغناطيسي، والموجات فوق الصوتية النبضية منخفضة الكثافة، وتقنيات زراعة العظام المتقدمة. كما لا يزال المثبت الخارجي الدائري المعروف باسم جهاز إليزاروف طريقة فعالة ومتعددة الاستخدامات لعلاج الحالات المعقدة التي يصاحبها تشوه، أو عدوى، أو فقدان في النسيج العظمي. بالإضافة إلى ذلك، وفرت التحسينات في أنظمة التثبيت الداخلي، خاصة تكنولوجيا الشرائح المغلقة والمسامير النخاعية المتقدمة، تثبيتا مستقرا كافيا يسمح بالحركة المبكرة للمفاصل المجاورة، مما يعزز التعافي الوظيفي الكامل إلى جانب التئام العظام.
كيف تلتئم العظام طبيعيا
لفهم سبب فشل التئام الكسر، يجب أن نفهم أولا كيف تلتئم العظام في الظروف الطبيعية. يعتمد الشفاء الناجح للكسور على مفهوم طبي يعرف باسم الماسة البيولوجية، والذي ينص على أن التئام العظام يتطلب تضافر أربعة عناصر أساسية:
- الخلايا المكونة للعظم: وهي الخلايا الحية المسؤولة عن بناء نسيج عظمي جديد.
- الهيكل الداعم: وهو القالب أو السقالة التي تنمو عليها الخلايا العظمية الجديدة.
- عوامل النمو المحفزة: وهي بروتينات وإشارات كيميائية تحفز الخلايا على التكاثر وبناء العظم.
- البيئة الميكانيكية المستقرة: يجب أن يكون الكسر مثبتا بشكل جيد يمنع الحركة المفرطة التي تدمر النسيج العظمي الجديد الهش.
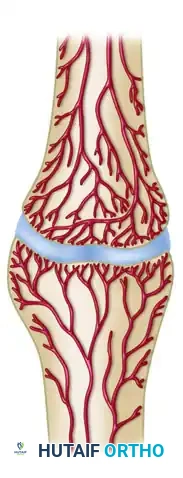
بالإضافة إلى هذه العناصر الأربعة، يجب أن تتوفر تروية دموية ممتازة لتغذية المنطقة المصابة بالأكسجين والمواد المغذية. إذا اختل أي من هذه الشروط، فإن عملية الشفاء تتوقف، مما يؤدي إلى عدم التئام الكسر.
أسباب فشل التئام الكسور
تتعدد الأسباب التي قد تؤدي إلى توقف عملية التئام العظام، ويمكن تقسيمها إلى عوامل تتعلق بطبيعة الإصابة، وعوامل تتعلق بالصحة العامة للمريض، وعوامل جراحية.
- ضعف التروية الدموية: بعض العظام بطبيعتها تعاني من ضعف في الإمداد الدموي، أو قد تتمزق الأوعية الدموية بشدة أثناء الإصابة.
- عدم الاستقرار الميكانيكي: إذا لم يتم تثبيت الكسر بشكل كاف، فإن الحركة المستمرة بين طرفي الكسر تمنع تكون الجسر العظمي الصلب.
- العدوى والالتهابات البكتيرية: تعتبر العدوى الخفية أو الظاهرة من أهم أسباب فشل التئام الكسور، حيث تستهلك البكتيريا طاقة الجسم وتدمر الأنسجة وتمنع بناء العظم.
- التدخين واستهلاك النيكوتين: يعتبر النيكوتين قابضا قويا للأوعية الدموية، مما يقلل بشكل كبير من تدفق الدم إلى موقع الكسر ويضعف قدرة الخلايا العظمية على العمل.
- سوء التغذية ونقص الفيتامينات: نقص فيتامين د، والكالسيوم، والبروتينات يضعف قدرة الجسم على بناء نسيج عظمي جديد.
- الفجوات العظمية: عند فقدان جزء من العظم أثناء الحادث أو الجراحة، يصعب على الجسم سد هذه الفجوة الكبيرة بمفرده.
أعراض عدم التئام العظام
غالبا ما يلاحظ المرضى الذين يعانون من عدم التئام الكسور مجموعة من العلامات والأعراض التي تشير إلى أن عملية الشفاء لا تسير في مسارها الصحيح، ومن أبرز هذه الأعراض:
- ألم مستمر في موقع الكسر لا يتحسن مع مرور الوقت، ويزداد سوءا عند محاولة تحميل الوزن على الطرف المصاب.
- تورم واحمرار مزمن في المنطقة المحيطة بالكسر.
- شعور بعدم الاستقرار أو حركة غير طبيعية في منتصف العظم (في مكان الكسر).
- عدم القدرة على استخدام الطرف المصاب أو العودة إلى الأنشطة اليومية الطبيعية حتى بعد مرور أشهر على الإصابة.
- في بعض الحالات التي تصاحبها عدوى، قد يلاحظ المريض خروج إفرازات صديدية من الجرح أو ارتفاعا في درجة حرارة الجسم.
أنواع وتصنيفات عدم الالتئام
تزداد تعقيدات علاج عدم الالتئام كلما زادت المكونات المصاحبة له مثل العدوى، والتشوه، والقصر، والعيوب العظمية. يصنف الأطباء هذه الحالات بناء على حيوية العظام والتروية الدموية لتحديد خطة العلاج الأنسب.
عدم الالتئام التضخمي مفرط التروية
هذه الحالات تمتلك قدرة بيولوجية ممتازة على الشفاء وتروية دموية جيدة، ولكنها تفتقر إلى الاستقرار الميكانيكي الكافي. العظام هنا تحاول الشفاء بشدة وتنتج أنسجة عظمية، لكن الحركة تمنع التحامها.
-
شكل قدم الفيل: يتميز بتكوين نسيج عظمي تضخمي وفير جدا. يحدث عادة بعد تحميل الوزن المبكر أو في وجود تثبيت غير مستقر.

-
شكل حافر الحصان: يظهر تضخما عظميا خفيفا، وغالبا ما يحدث بعد تثبيت غير مستقر بشكل معتدل باستخدام الشرائح والمسامير. تظهر أطراف الشظايا بعض النسيج العظمي غير الكافي للاتحاد.
-
عدم الالتئام قليل التغذية: هذه الحالات ليست تضخمية ولكنها تحتوي على أوعية دموية، ويغيب فيها النسيج العظمي الملتئم. تحدث عادة بعد إزاحة كبيرة للكسر أو تثبيت داخلي دون تقريب دقيق للشظايا.

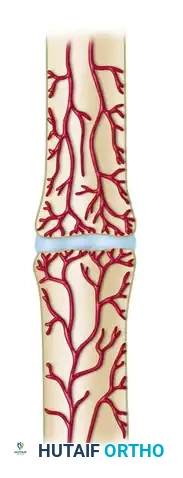
عدم الالتئام الضموري فاقد التروية
هذه الحالات تعتبر خاملة وغير قادرة على التفاعل البيولوجي بسبب ضعف أو انعدام الإمداد الدموي في أطراف العظام. تتطلب هذه الحالات تعزيزا بيولوجيا مثل زراعة العظام إلى جانب التثبيت الميكانيكي الصلب.
-
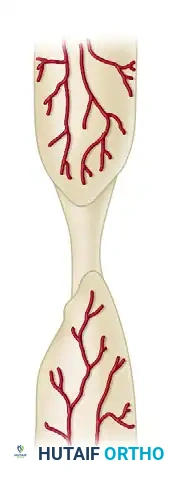
الالتواء الوتدي: يتميز بوجود شظية وسيطة يقل فيها أو ينعدم الإمداد الدموي. تلتئم الشظية الوسيطة مع جزء رئيسي واحد ولكن ليس مع الآخر.

-
عدم الالتئام المفتت: يتميز بوجود شظية وسيطة ميتة أو أكثر تمنع التئام الكسر الرئيسي.

-
الفجوة العظمية: يتميز بوجود فجوة كبيرة بين أطراف الكسر، غالبا بسبب صدمة شديدة، أو فقدان العظام، أو التنظيف الجراحي للعظام المصابة بالعدوى.

-
الضمور النهائي: المرحلة النهائية حيث تكون أطراف العظام هشة، وممتصة، وتفتقر تماما إلى القدرة على تكوين العظام.
تصنيف فقدان العظام والتشوه
يستخدم الأطباء تصنيفا خاصا يعتمد على مقدار الفقد العظمي ووجود التشوهات، وهو مفيد جدا عند التخطيط للعلاج باستخدام التثبيت الخارجي الدائري.
الفقدان العظمي البسيط
حالات يكون فيها فقدان العظم أقل من سنتيمتر واحد، ويمكن علاج معظمها باستعادة المحاذاة ثم الضغط.
* النوع المتحرك: عدم التئام رخو ومتحرك.
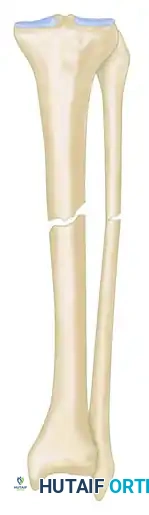
* النوع المتصلب بدون تشوه: عدم التئام صلب وغير متحرك.
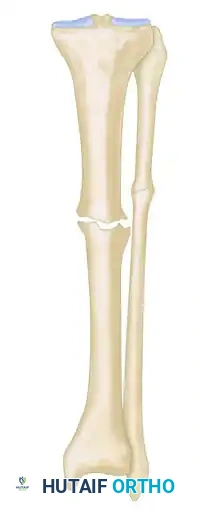
* النوع المتصلب مع تشوه: عدم التئام صلب مع وجود تشوه ثابت في زاوية العظم.
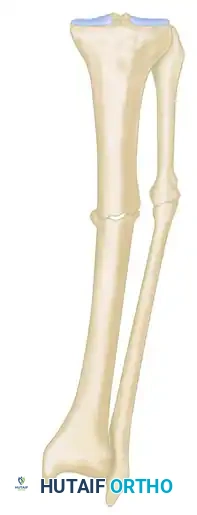
الفقدان العظمي الكبير
حالات يكون فيها فقدان العظم أكثر من سنتيمتر واحد، وقد تتطلب إجراءات إضافية مثل النقل العظمي الداخلي أو إطالة الطرف بالكامل لاستعادة الطول الأصلي للعظم.
* فجوة بدون قصر: يوجد عيب عظمي، ولكن طول الطرف طبيعي.

* قصر بدون فجوة: يوجد قصر في الطرف، لكن أطراف العظام متلامسة.
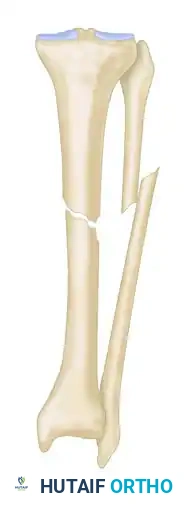
* قصر وفجوة معا: وجود كل من العيب العظمي وقصر الطرف.

تشخيص حالة عدم الالتئام
يعتمد تشخيص عدم التئام الكسور على التقييم السريري الدقيق الذي يجريه طبيب جراحة العظام، مدعوما بالفحوصات الإشعاعية والمخبرية. يقوم الطبيب بفحص الطرف المصاب للبحث عن علامات الألم عند الضغط، والتشوهات، والحركة غير الطبيعية في موقع الكسر.
تعتبر الأشعة السينية الأداة الأساسية لتأكيد التشخيص، حيث تظهر عدم وجود جسر عظمي يربط بين طرفي الكسر، أو وجود فجوة واضحة، أو تصلب في أطراف العظام. في الحالات الأكثر تعقيدا، يتم اللجوء إلى التصوير المقطعي المحوسب لتقييم بنية العظام بدقة ثلاثية الأبعاد والتأكد من مدى الالتئام.
كما تلعب الفحوصات المخبرية دورا حاسما، خاصة لاستبعاد وجود عدوى خفية. يتم طلب تحاليل الدم الشاملة، ومعدل ترسب الدم، وبروتين سي التفاعلي. إذا كانت مؤشرات الالتهاب مرتفعة، يصبح سحب عينة من السوائل المحيطة بالكسر أو أخذ عينات أنسجة أثناء الجراحة أمرا إلزاميا لتحديد نوع البكتيريا المسببة للعدوى.
التحضير قبل الجراحة وتحسين فرص الشفاء
قبل الشروع في أي تدخل جراحي، يجب تهيئة البيئة البيولوجية للمريض لضمان نجاح العملية. يتطلب الشفاء الناجح خلايا مكونة للعظام، وسقالة عظمية، وعوامل نمو، وبيئة مستقرة ميكانيكيا، وكل ذلك مدعوم بتروية دموية كافية.
- التحسين الأيضي والغذائي: يتم تقييم مستويات فيتامين د، وهرمون الغدة الجار درقية، ووظائف الغدة الدرقية، وعلامات التغذية مثل الألبومين. يجب تصحيح أي نقص قبل الجراحة.
- استبعاد وعلاج العدوى: العدوى الخفية هي سبب رئيسي لعدم الالتئام. إذا تم اكتشاف عدوى، يجب معالجتها بالمضادات الحيوية المناسبة والتنظيف الجراحي قبل أو أثناء عملية التثبيت.
- الإقلاع التام عن التدخين: النيكوتين هو مضيق قوي للأوعية الدموية يعيق بشدة تكوين العظام. يجب فرض الإقلاع الصارم عن التدخين، ويفضل تأكيد ذلك عبر اختبارات النيكوتين قبل الجراحات غير الطارئة.
الخيارات الجراحية لعلاج عدم التئام الكسور
تعتبر العمليات الجراحية لعدم الالتئام واسعة النطاق نسبيا، ويجب التوصية بها فقط بعد إثبات عدم الالتئام سريريا وشعاعيا، وعندما يكون الالتئام مستحيلا دون تغيير في مسار العلاج. يتم تفصيل النهج الجراحي بناء على نوع عدم الالتئام.
علاج الحالات التضخمية مفرطة التروية
المشكلة الأساسية هنا هي عدم الاستقرار. البيئة البيولوجية جاهزة بالفعل للشفاء.
1. يتم كشف موقع عدم الالتئام بأقل قدر ممكن للحفاظ على النسيج العظمي الغني بالأوعية الدموية.
2. يتم إزالة الأجهزة والمثبتات القديمة الفاشلة إن وجدت.
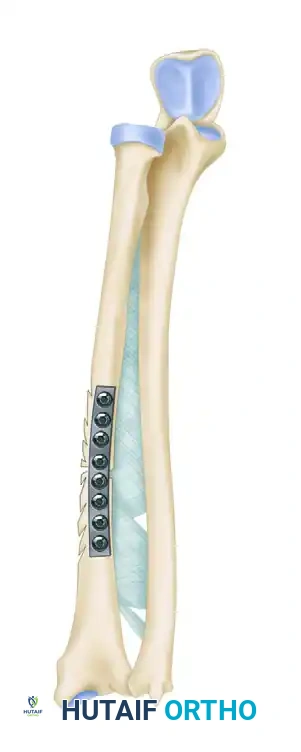
3. يتم تطبيق ضغط ميكانيكي صلب جدا. يمكن تحقيق ذلك عن طريق تغيير المسمار النخاعي بمسمار ذو قطر أكبر، أو عن طريق تطبيق شريحة ضغط ديناميكية أو شريحة مغلقة.
4. لا تتطلب هذه الحالات عادة زراعة عظام، حيث أن التثبيت الميكانيكي وحده سيسمح للنسيج العظمي الموجود بالتوحد والصلابة.
علاج الحالات الضمورية فاقدة التروية
تتطلب هذه الحالات إصلاحا بيولوجيا كاملا مقترنا بتثبيت صلب جدا.
1. يقوم الجراح بإجراء شق جراحي واسع وإزالة جميع أطراف العظام الميتة والمتصلبة حتى يظهر نزيف دموي دقيق يدل على حيوية العظم.
2. يتم فتح القنوات النخاعية على جانبي الكسر للسماح لعناصر نخاع العظم بالوصول إلى موقع الكسر.
3. يتم تقشير السمحاق العظمي لإنشاء غلاف بيولوجي غني بالأوعية الدموية.
4. يتم ملء الفجوة العظمية بطعم عظمي إسفنجي ذاتي عالي الجودة يؤخذ من المريض نفسه.
5. يتم تطبيق تثبيت داخلي صلب ومطلق، باستخدام نظام شرائح مغلقة يمتد عبر الفجوة.
علاج الفجوات العظمية الكبيرة
بالنسبة للعيوب التي تزيد عن سنتيمترين أو ثلاثة، لا تكفي زراعة العظام البسيطة.
* تقنية ماسكوليه: إجراء من مرحلتين. تتضمن المرحلة الأولى تنظيفا جذريا، ووضع فاصل أسمنتي طبي، وتثبيتا صلبا. بعد 6 إلى 8 أسابيع، يتشكل غشاء حيوي حول الأسمنت. في المرحلة الثانية، يزال الفاصل الأسمنتي وتملأ الفجوة المبطنة بالغشاء بخليط من العظام المزروعة.
* النقل العظمي: باستخدام إطار إليزاروف الدائري، يتم قطع العظم السليم في منطقة بعيدة عن الكسر، ويتم نقل الجزء العظمي تدريجيا عبر الفجوة بمعدل مليمتر واحد يوميا حتى يلتحم مع الجزء المقابل.
تقنيات زراعة العظام والبدائل الحيوية
لسنوات عديدة، كانت الطريقة الأكثر استخداما لعلاج عدم الالتئام هي زراعة العظام. يمكن استخدام العظام الذاتية للمريض، أو عظام من متبرع، أو بدائل عظمية صناعية للمساعدة في تحفيز تكوين العظام.
- الطعم العظمي الذاتي: يعتبر المعيار الذهبي. يؤخذ العظم الإسفنجي من جسم المريض نفسه، غالبا من عظم الحوض أو الساق. يتميز باحتوائه على خلايا حية قادرة على بناء العظم وبروتينات محفزة للنمو.
- الطعم العظمي من متبرع: يستخدم عندما تكون كمية العظام الذاتية غير كافية. يتم تعقيمه ومعالجته ليكون آمنا، ويوفر دعامة هيكلية قوية، لكنه يفتقر إلى الخلايا الحية، لذا يفضل خلطه مع عظام المريض أو نخاع العظم.
- البدائل الصناعية والسيراميك: تتميز بخصائص موصلة للعظام وتتجنب مشاكل ألم المنطقة المانحة في جسم المريض. غالبا ما يتم دمجها مع بروتينات تحفيز نمو العظام أو تركيز شفط نخاع العظم لتحسين قدرتها على تحفيز الشفاء.
- الطعوم العظمية الوعائية الدقيقة: تستخدم بنجاح لسد الفجوات الطويلة جدا، حيث يتم نقل عظم كامل مع الأوعية الدموية المغذية له من مكان آخر في الجسم وربطه مجهريا في موقع الكسر.
بروتوكول التعافي وما بعد الجراحة
يجب تفصيل إدارة ما بعد الجراحة لتناسب العظم المصاب، ونوع التثبيت الذي تم تحقيقه، والجودة البيولوجية لإعادة البناء الجراحي.
- تحميل الوزن: بالنسبة للكسور المعالجة بالمسامير النخاعية، غالبا ما يتم تشجيع تحمل الوزن الفوري حسب تحمل المريض لتعزيز الشفاء. أما بالنسبة لتثبيت الشرائح والترقيع العظمي، فيتم الحفاظ على عدم تحمل الوزن الصارم لمدة 6 إلى 12 أسبوعا حتى تظهر أدلة شعاعية على اندماج العظم المزروع.
- نطاق الحركة: يعد النطاق المبكر للحركة النشطة والسلبية للمفاصل المجاورة أمرا بالغ الأهمية لمنع التيبس وتعزيز تدفق الدم المحلي. التثبيت الصلب الحديث يسمح بذلك دون المساس بموقع الجراحة.
- الأدوية والمسكنات: يجب تجنب العقاقير غير الستيرويدية المضادة للالتهابات تماما، لأنها تثبط إنتاج المواد الضرورية لشفاء العظام. كما يتم إعطاء أدوية للوقاية من تجلط الأوردة العميقة.
- المتابعة الطبية: يتم إجراء صور أشعة سينية متسلسلة في الأسابيع 4 و 8 و 12 بعد الجراحة لتقييم تكوين النسيج العظمي، واندماج الطعم، وسلامة الأجهزة المعدنية.
الأسئلة الشائعة حول عدم التئام الكسور
مدة الشفاء المتوقعة
تختلف مدة الشفاء بشكل كبير بناء على نوع الكسر، وحجم الفجوة العظمية، والصحة العامة للمريض. بشكل عام، تبدأ علامات الشفاء الأولية في الظهور بعد الجراحة بحوالي 6 إلى 12 أسبوعا، ولكن الشفاء التام والعودة للأنشطة الشاقة قد يستغرق من 6 أشهر إلى عام كامل. الالتزام بتعليمات الطبيب يسرع من هذه العملية.
تأثير التدخين على التئام العظام
يعتبر التدخين العدو الأول لالتئام العظام. النيكوتين يقلص الأوعية الدموية ويمنع وصول الأكسجين والمواد المغذية إلى موقع الكسر. المدخنون معرضون لخطر فشل الجراحة وعدم التئام الكسر بنسب مضاعفة مقارنة بغير المدخنين. الإقلاع عن التدخين قبل وبعد الجراحة أمر حتمي لنجاح العلاج.
دور التغذية في علاج الكسور
تلعب التغذية دورا محوريا في بناء
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك