الدليل الشامل لعلاج عدم التئام الكسور المعقد والالتهابات العظمية
الخلاصة الطبية
عدم التئام الكسور المعقد هو حالة تفشل فيها العظام في الالتحام نتيجة مضاعفات مثل الالتهابات العميقة أو فقدان الأنسجة. يعتمد العلاج على استئصال العدوى باستخدام المضادات الحيوية الموضعية، وتثبيت العظام بتقنيات جراحية متقدمة مثل جهاز إليزاروف لضمان استعادة الوظيفة الحركية والشفاء التام.
الخلاصة الطبية السريعة: عدم التئام الكسور المعقد هو حالة تفشل فيها العظام في الالتحام نتيجة مضاعفات مثل الالتهابات العميقة أو فقدان الأنسجة. يعتمد العلاج على استئصال العدوى باستخدام المضادات الحيوية الموضعية، وتثبيت العظام بتقنيات جراحية متقدمة مثل جهاز إليزاروف لضمان استعادة الوظيفة الحركية والشفاء التام.
مقدمة شاملة حول عدم التئام الكسور المعقد
تعتبر رحلة الشفاء من الكسور عملية طبيعية ومعقدة في آن واحد، ولكن في بعض الحالات، قد يتوقف هذا الشفاء وتفشل العظام في الالتحام، وهو ما يُعرف طبياً باسم "عدم التئام الكسور". يتحول هذا التأخر في الشفاء إلى حالة تُعرف باسم "عدم التئام الكسور المعقد" عندما تترافق مع عوامل تزيد من صعوبة العلاج، مثل الالتهابات العميقة، ضعف الأنسجة الرخوة المحيطة بالعظم، وجود شظايا عظمية قصيرة بالقرب من المفاصل، التشوهات الزاوية أو الدورانية الكبيرة، وفقدان أجزاء من العظم.
نحن ندرك تماماً أن مواجهة كسر لا يلتئم هي تجربة محبطة ومؤلمة للمريض. يتطلب التغلب على هذه التحديات المرضية حكمة سريرية عميقة من قبل الجراح، وإتقاناً لتحسين الظروف البيولوجية الموضعية والجهازية للمريض، بالإضافة إلى استخدام تقنيات متقدمة لتثبيت العظام ميكانيكياً. يجب على الفريق الطبي الموازنة بدقة بين القضاء التام على العدوى والحفاظ على قدرة العظام على التجدد والنمو، وغالباً ما يتم ذلك عبر بروتوكولات جراحية مرحلية، واستخدام أنظمة متخصصة لتوصيل المضادات الحيوية موضعياً، وتطبيق أجهزة التثبيت الخارجي الدائرية المعقدة.
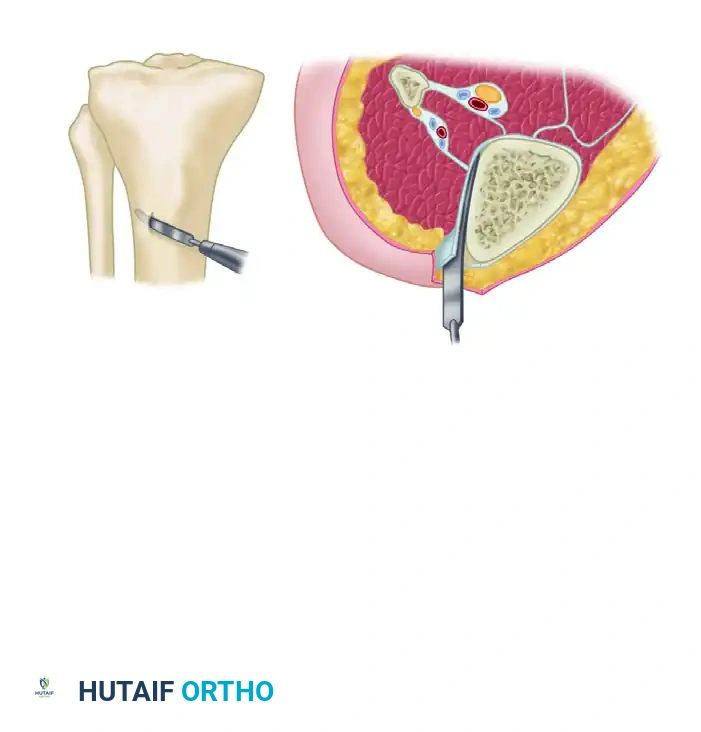
التشريح وفهم بنية العظام والأنسجة المحيطة
لفهم طبيعة عدم التئام الكسور المعقد، يجب أولاً فهم البيئة التي تلتئم فيها العظام. العظم ليس مجرد هيكل صلب، بل هو نسيج حي نابض بالحياة يحتاج إلى إمداد دموي مستمر وميكانيكا حيوية مستقرة للشفاء. يتكون العظم من قشرة خارجية صلبة ونخاع داخلي إسفنجي غني بالأوعية الدموية.
يُحاط العظم بغلاف حيوي يُعرف باسم "السمحاق"، وهو غشاء رقيق غني بالأوعية الدموية والخلايا الجذعية التي تلعب دوراً حاسماً في تكوين العظام الجديدة بعد الكسور. بالإضافة إلى ذلك، تلعب "الأنسجة الرخوة" المحيطة بالعظم، مثل العضلات والجلد، دوراً حيوياً في توفير التغذية الدموية الإضافية وحماية العظم من العوامل الخارجية. في حالات عدم التئام الكسور المعقد، غالباً ما يكون هذا الغلاف الحيوي والأنسجة الرخوة متضررة بشدة، مما يقطع الإمداد الدموي ويحرم العظم من القدرة على بناء أنسجة جديدة، مما يستدعي تدخلاً جراحياً دقيقاً لإعادة بناء هذه البيئة الحيوية.
الأسباب وعوامل الخطر المؤدية لعدم الالتئام
هناك العديد من العوامل التي يمكن أن تحول الكسر البسيط إلى حالة عدم التئام معقدة. فهم هذه الأسباب هو الخطوة الأولى نحو وضع خطة علاجية ناجحة.
دور الالتهابات البكتيرية في تعقيد الكسور
تُعد العدوى (الالتهابات البكتيرية) العامل الأساسي والأكثر تعقيداً في حالات عدم التئام الكسور. عندما يتعرض الكسر لعدوى مدمرة وطويلة الأمد، يُفترض طبياً أن جميع الهياكل المحيطة قد تضررت بعمق، وأن هناك احتمالية كبيرة لوجود عدوى كامنة.
البكتيريا، وخاصة "المكورات العنقودية الذهبية"، تمتلك قدرة هائلة على تكوين ما يُعرف بـ "الأغشية الحيوية" (Biofilms). هذه الأغشية تعمل كدرع واقٍ يحمي البكتيريا من جهاز المناعة ومن المضادات الحيوية، مما يسمح لها بالبقاء كامنة داخل تجاويف العظام القشرية لسنوات. والمشكلة الكبرى هي أن هذه البكتيريا الكامنة قد تنشط فجأة بعد أي تدخل جراحي جديد أو صدمة لاحقة. يجب على الجراحين إدراك هذا الخطر الكامن والتعامل معه بحذر شديد عند علاج الكسور المفتوحة التي لم تلتئم.
نظام تصنيف التهاب العظام
لتوحيد النهج الطبي في التعامل مع التهاب العظم والنقي والكسور غير الملتئمة المصابة بالعدوى، يعتمد الأطباء عالمياً على نظام تصنيف يُعرف باسم "نظام سيرني ومادر" (Cierny-Mader Staging System). يصنف هذا النظام العدوى بناءً على مدى انتشارها التشريحي والحالة الفسيولوجية (الصحية) للمريض.
| نوع الإصابة التشريحية | الوصف الطبي الدقيق |
|---|---|
| النوع الأول | التهاب العظم والنقي النخاعي (يقتصر على التجويف الداخلي للعظم). |
| النوع الثاني | التهاب العظم والنقي السطحي (يصيب السطح الخارجي للعظم). |
| النوع الثالث | التهاب موضعي (يشمل سماكة القشرة العظمية بالكامل ولكن العظم لا يزال مستقراً ميكانيكياً). |
| النوع الرابع | التهاب منتشر (يشمل محيط العظم بالكامل مما يسبب عدم استقرار ميكانيكي، وهو النمط الشائع في عدم التئام الكسور المعقد). |
كما يصنف النظام المرضى حسب حالتهم الصحية والمناعية إلى:
* المضيف أ: مريض يتمتع بجهاز مناعي قوي وتروية دموية جيدة.
* المضيف ب: مريض يعاني من ضعف موضعي (مثل ضعف الدورة الدموية في الطرف المصاب) أو ضعف جهازي (مثل مرض السكري أو نقص المناعة).
* المضيف ج: مريض حالته الصحية لا تسمح بالتدخل الجراحي، ويكون العلاج مقتصراً على تخفيف الأعراض فقط.
على سبيل المثال، مريض يعاني من التهاب عظمي من الدرجة الرابعة والفئة ب، يعني أن لديه كسراً غير مستقر ميكانيكياً مع انتشار واسع للعدوى، بالإضافة إلى كونه يعاني من مشاكل صحية عامة أو موضعية تضعف قدرته على الشفاء.

الأعراض والعلامات التحذيرية
يجب على المريض الانتباه إلى مجموعة من العلامات التي قد تشير إلى أن الكسر لا يلتئم بشكل طبيعي وأنه قد تحول إلى حالة معقدة. تشمل هذه الأعراض:
* ألم مستمر يزداد سوءاً بمرور الوقت، خاصة عند محاولة تحميل الوزن على الطرف المصاب.
* تورم واحمرار مستمر في منطقة الكسر حتى بعد مرور أشهر على الإصابة.
* وجود إفرازات صديدية أو سوائل تخرج من جروح أو فتحات صغيرة في الجلد (الجيوب الأنفية الجلدية) بالقرب من موقع الكسر، مما يدل على وجود عدوى عميقة.
* عدم استقرار ميكانيكي، حيث يشعر المريض بحركة غير طبيعية في مكان الكسر.
* تشوه ملحوظ في شكل الطرف المصاب، مثل قصر الطرف أو انحنائه.

التشخيص الدقيق والتقييم الطبي
التشخيص الدقيق هو حجر الزاوية في علاج عدم التئام الكسور المعقد. يبدأ التقييم الطبي بأخذ تاريخ مرضي مفصل وإجراء فحص سريري دقيق للطرف المصاب لتقييم الأنسجة الرخوة، الدورة الدموية، والأعصاب.
يعتمد الأطباء بشكل كبير على التصوير الشعاعي المتقدم. تعتبر الأشعة السينية التقليدية ضرورية، ولكن في الحالات المعقدة، يتم اللجوء إلى التصوير المقطعي المحوسب (CT scans) لتقييم مدى فقدان العظام وتحديد أماكن العظام الميتة (الشظايا المعزولة). كما يُستخدم التصوير بالرنين المغناطيسي (MRI) لتقييم مدى انتشار العدوى في الأنسجة الرخوة ونخاع العظم.
بالإضافة إلى ذلك، تُجرى فحوصات دم شاملة لتقييم علامات الالتهاب، وغالباً ما يتم أخذ عينات (خزعات) من العظام والأنسجة العميقة أثناء الجراحة لزراعتها مخبرياً، وذلك لتحديد نوع البكتيريا المسببة للعدوى بدقة واختيار المضاد الحيوي المناسب لها.
العلاج الجراحي والبروتوكولات الطبية المتقدمة
علاج عدم التئام الكسور المعقد يتطلب استراتيجيات جراحية متقدمة ومدروسة بعناية. لا توجد طريقة واحدة تناسب جميع المرضى، بل يتم تخصيص العلاج بناءً على حالة العظم، وجود العدوى، وحالة الأنسجة المحيطة.
العلاج المرحلي التقليدي
تاريخياً، كان المبدأ السريري السليم هو السيطرة التامة على العدوى قبل محاولة إجراء أي عملية لترقيع العظام. في حالات وجود أجزاء عظمية ميتة كبيرة أو عدوى نشطة، خاصة في عظمة القصبة (الظنبوب)، يُستخدم النهج المرحلي.
في المرحلة الأولى، يتم فتح المنطقة المصابة (غالباً من الجهة الأمامية) ويقوم الجراح بإزالة جميع الأنسجة الميتة والعظام المتعفنة بشكل جذري. يتم إغلاق الجرح ومعالجة العدوى باستخدام مضادات حيوية جهازية موجهة وأنظمة ري وشفط موضعية لتنظيف المنطقة باستمرار.
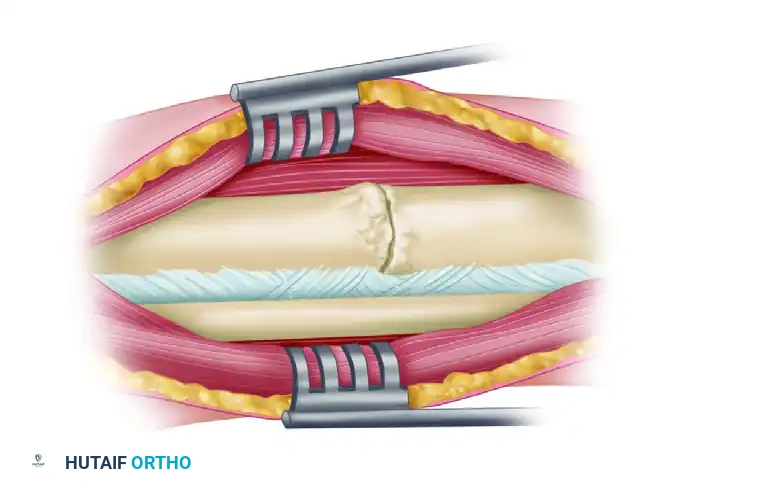
بمجرد أن تخمد العدوى وتستقر الحالة، يتم التفكير في مرحلة ترقيع العظام. ومع ذلك، يتجنب الجراحون تماماً فتح المنطقة الأمامية من الساق مرة أخرى بسبب وجود ندبات قديمة وضعف الجلد في تلك المنطقة. بدلاً من ذلك، يتم الوصول إلى عظمة القصبة من الجهة الخلفية الجانبية أو الخلفية الداخلية.
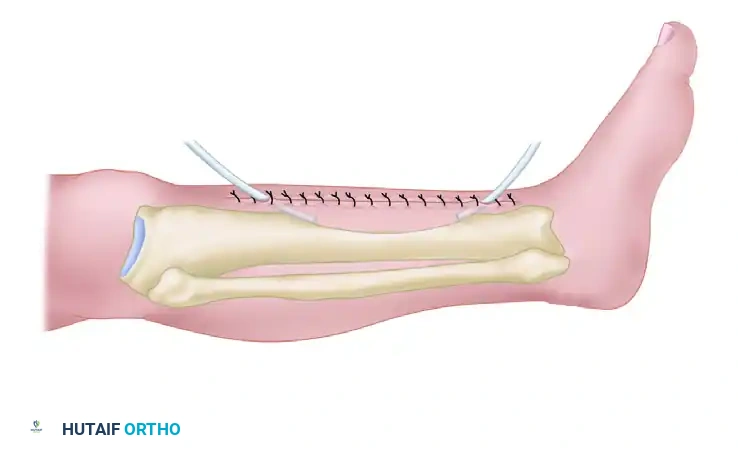
من خلال هذا النهج الخلفي الجانبي، يتم كشف الجزء الخلفي من عظمة القصبة (وغالباً عظمة الشظية أيضاً) ويتم تقشير السطح العظمي أعلى وأسفل منطقة عدم الالتئام. يتم تغطية هذه المنطقة الخشنة بالكامل بشرائح من الطعوم العظمية الذاتية عالية الفعالية المأخوذة من حوض المريض. المبدأ هنا هو تجنب منطقة العدوى الأمامية تماماً والعمل على بناء جسر عظمي جديد من الخلف (التحام خلفي).
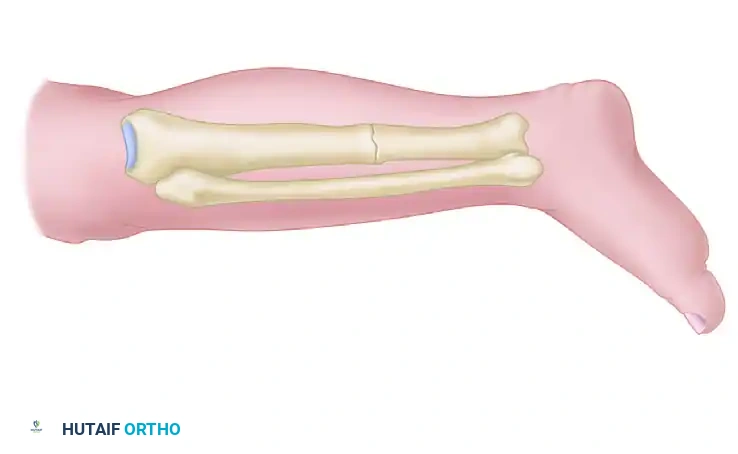
بروتوكول العلاج النشط
تم ابتكار هذا البروتوكول بواسطة الجراحين جوديه وباتيل، وتم تطويره لاحقاً بواسطة ويبر وتشيك، وهو يمثل تحولاً جذرياً في التفكير الطبي. الهدف الأساسي من هذه الطريقة هو الحصول على اتصال عظمي مبكر، والذي يُعطى الأولوية المطلقة على حساب القضاء الفوري والكامل على العدوى. المبدأ العلمي هنا هو أن "الاستقرار الميكانيكي للعظم بحد ذاته هو إجراء قوي مضاد للعدوى".
تتضمن التقنية الجراحية الخطوات التالية:
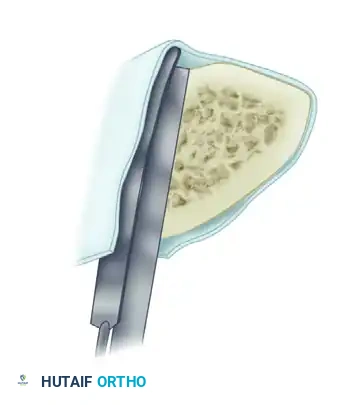
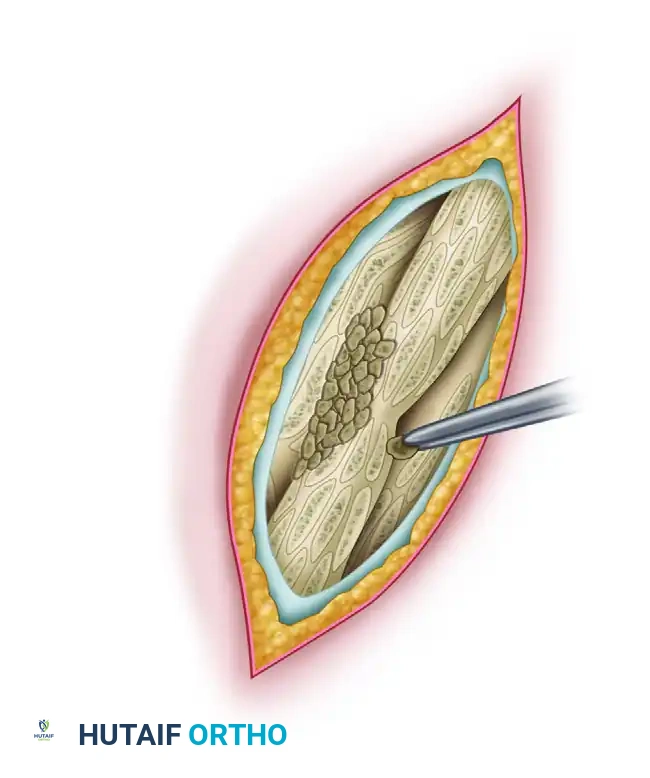
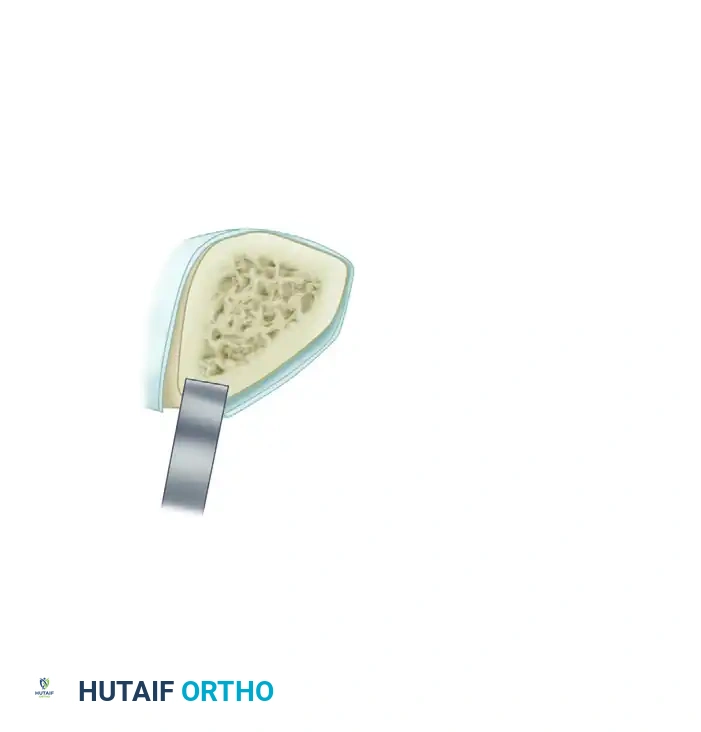
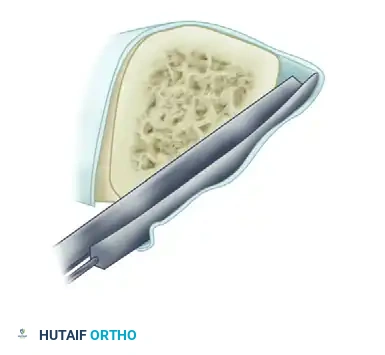
1. الكشف وتقشير العظم: يتم كشف منطقة عدم الالتئام. يقوم الجراح بتقشير نهايات العظام تحت السمحاق باستخدام أداة حادة. هذا يخلق طعوماً عظمية صغيرة غنية بالأوعية الدموية تظل متصلة بالأنسجة الرخوة المحيطة بها، مما يعزز التروية الدموية.
2. التنظيف الجذري: يتم استئصال جميع العظام الميتة والأنسجة الليفية والأنسجة الرخوة المصابة بالعدوى بدقة متناهية حتى يظهر نزيف دموي نقطي من القشرة العظمية السليمة (وهو ما يُعرف طبياً بعلامة البابريكا، دليلاً على حيوية العظم).
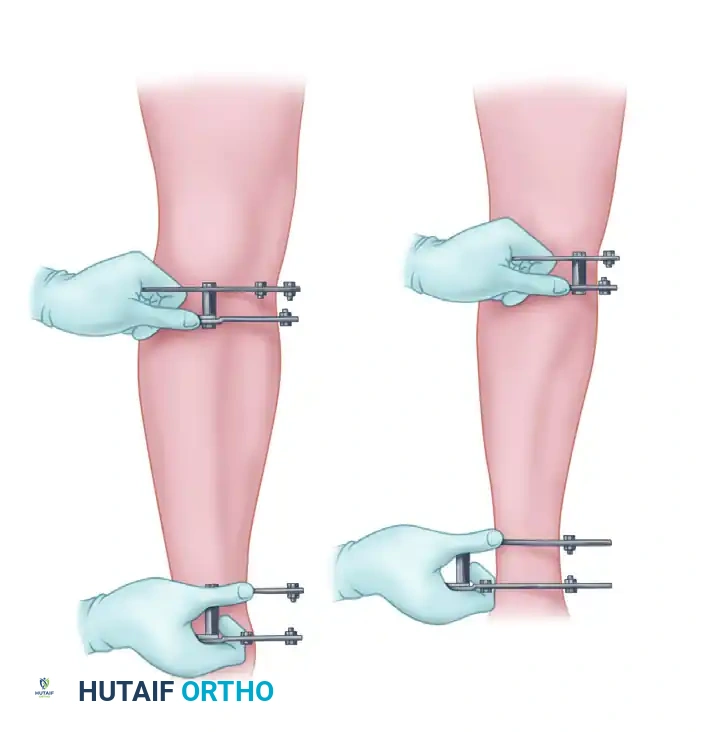
3. المحاذاة والتثبيت: يتم محاذاة شظايا العظام وتثبيتها، وغالباً ما يُستخدم جهاز التثبيت الخارجي. إذا كان شكل الكسر يسمح، يتم تطبيق ضغط محوري عبر موقع عدم الالتئام لتحفيز الشفاء.
4. ترقيع العظام: يتم حشو أي فراغات متبقية بطعوم عظمية إسفنجية ذاتية مأخوذة من المريض لتحفيز تكوين العظام الجديدة.
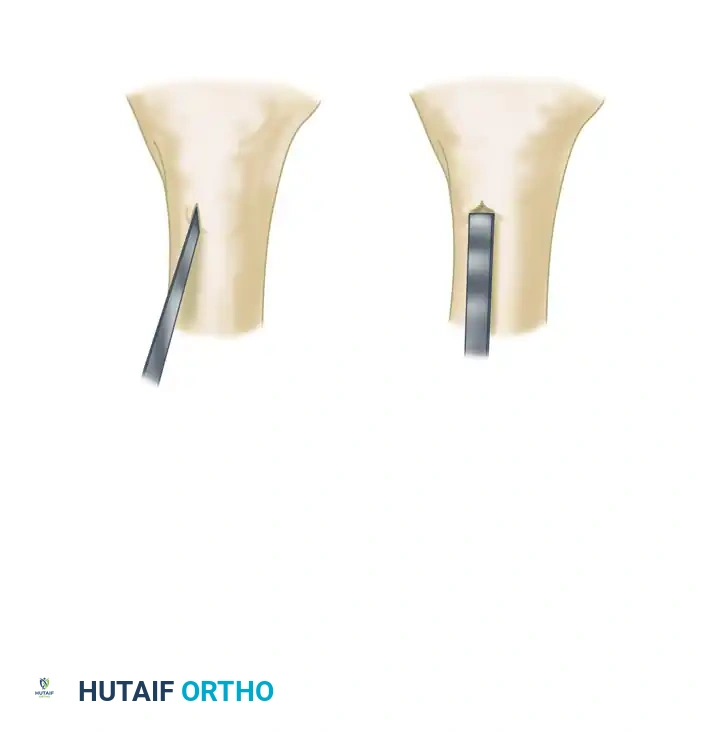
ملاحظة طبية هامة: يُحفظ استخدام التثبيت الداخلي (مثل الشرائح والمسامير) فقط للحالات التي تتوقف فيها الإفرازات تماماً، ويمكن إجراء الجراحة عبر أنسجة سليمة تماماً بعيداً عن الجيوب القديمة، أو عندما تكون العدوى خفيفة جداً ولا يتوفر بديل آخر للتثبيت.
أنظمة توصيل المضادات الحيوية الموضعية
غالباً ما تفشل المضادات الحيوية التي تؤخذ عن طريق الفم أو الوريد في اختراق البيئة الضعيفة التروية الدموية المحيطة بالكسر غير الملتئم. لذلك، تعتبر أنظمة التوصيل الموضعي حاسمة للقضاء على العدوى.
خرزات المضادات الحيوية المصنوعة من الأسمنت العظمي (PMMA):
توفر هذه الخرزات تركيزات هائلة من المضادات الحيوية موضعياً في مكان العدوى (تصل إلى 200 ضعف التركيز الذي يمكن تحقيقه عبر الوريد) وذلك دون التسبب في تسمم أجهزة الجسم الأخرى.
* اختيار الأسمنت: يتم اختيار أنواع معينة من الأسمنت العظمي الطبي التي تتميز بمسامية عالية تسمح بإطلاق المضاد الحيوي بفعالية وبطء.
* اختيار المضاد الحيوي: تُستخدم فقط المضادات الحيوية المقاومة للحرارة، لأن التفاعل الكيميائي لتصلب الأسمنت يولد حرارة عالية قد تدمر الأدوية الحساسة. تعتبر أدوية مثل توبراميسين، جنتاميسين، وفانكومايسين خيارات قياسية.
* موانع الاستخدام: يُمنع منعاً باتاً استخدام عائلة الكينولونات من المضادات الحيوية موضعياً، حيث أثبتت الدراسات أنها تضعف بشكل كبير وظيفة الخلايا البانية للعظم وتعوق التئام الكسور.
إدارة التشوهات وفقدان العظام
غالباً ما تترافق حالات عدم التئام الكسور المعقدة مع مجموعة من المشاكل الإضافية مثل التشوه الزاوي، الانحراف الدوراني، قصر الطرف، وفقدان أجزاء كبيرة من العظم. تمت إحداث ثورة في علاج هذه التشوهات المعقدة بفضل ابتكارات الجراح الروسي جافريل إليزاروف.
طريقة إليزاروف لتطويل وتقويم العظام
تعتمد طريقة إليزاروف على مبدأ بيولوجي يُعرف بـ "تكوين العظم بالسحب" (Distraction Osteogenesis). من خلال تطبيق قوة شد تدريجية على الأنسجة الحية، يحدث تنشيط لعمليات الأيض، مما يؤدي إلى تجديد العظام والأنسجة الرخوة معاً. للقضاء على العدوى وتحقيق الالتئام، يجب زيادة التروية الدموية الموضعية بشكل كبير، ويتم ذلك من خلال إجراء قطع عظمي جراحي دقيق (Corticotomy) وتطبيق مثبت خارجي دائري.
أنماط العلاج بجهاز إليزاروف:
1. أحادي البؤرة (Monofocal): يتم العلاج في موقع واحد (موقع عدم الالتئام). تشمل التقنيات الضغط المباشر، أو الشد والضغط المتسلسل، أو الشد النقي.
2. ثنائي البؤرة (Bifocal): يتم العلاج في موقعين (موقع عدم الالتئام وموقع القطع العظمي الجديد). تشمل التقنيات التطويل مع الضغط والشد، أو نقل العظام.
3. ثلاثي البؤرة (Trifocal): يتم العلاج في ثلاثة مواقع، ويُستخدم عادة في حالات فقدان العظام الضخم الذي يتطلب نقل العظام في وقت واحد من الأعلى والأسفل.

في حالات عدم الالتئام التضخمي (حيث يحاول العظم الشفاء بقوة ولكن تنقصه الاستقرارية) مع وجود عدوى طفيفة، يتم استخدام الضغط أحادي البؤرة. يوفر إطار إليزاروف استقراراً صلباً ويحفز الغضروف الليفي الموجود على التحول إلى عظم صلب.

على العكس من ذلك، حالات عدم الالتئام الضموري (حيث العظم ضعيف ولا يبذل جهداً للشفاء) مع وجود عدوى منتشرة أو عظام ميتة، تتطلب نهجاً ثنائي البؤرة. يتم إجراء استئصال جراحي مفتوح للجزء المصاب والميت حتى يتم الوصول إلى عظم صحي ينزف.
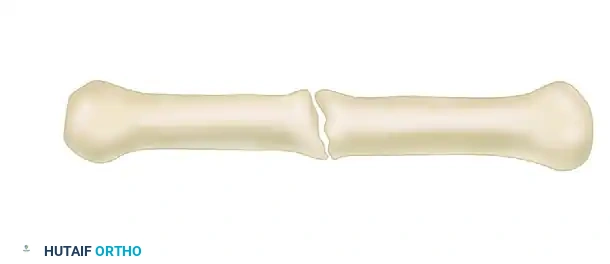
إذا كانت حالة الأنسجة الرخوة والجلد سيئة، يتم تقصير العظم بشكل حاد وتثبيته بالمثبت الخارجي للسماح للأنسجة الرخوة بالشفاء والالتئام دون توتر.

بمجرد تراجع العدوى وشفاء الجلد، يتم إجراء قطع عظمي في منطقة الكردوس (الجزء العلوي أو السفلي من العظم السليم).
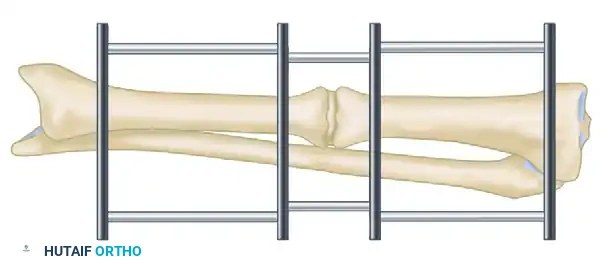
تبدأ بعد ذلك عملية الضغط والشد ثنائية البؤرة. يتم ضغط موقع عدم الالتئام لتحقيق الالتحام، بينما يتم سحب موقع القطع العظمي تدريجياً (عادة بمعدل 1 ملم يومياً) لاستعادة طول الطرف المفقود وتكوين عظم جديد.
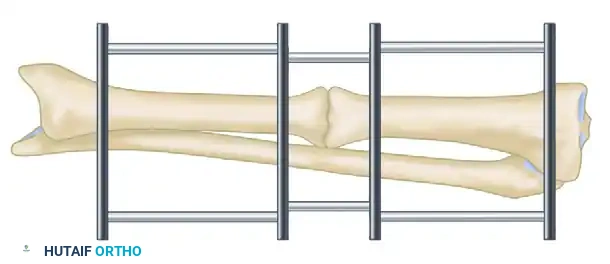
تطبيق الإطارات المتقدمة ونقل العظام
تسمح طريقة إليزاروف بالتصحيح المتزامن للتشوهات الزاوية والدورانية والانتقالية إلى جانب التطويل. يمكن غالباً تصحيح التشوهات التي تتراوح بين 10 إلى 15 درجة بشكل فوري أثناء تركيب الإطار؛ أما التشوهات الأكبر فيجب تصحيحها تدريجياً باستخدام مفاصل ومحركات دقيقة لمنع حدوث أي ضرر للأعصاب والأوعية الدموية.
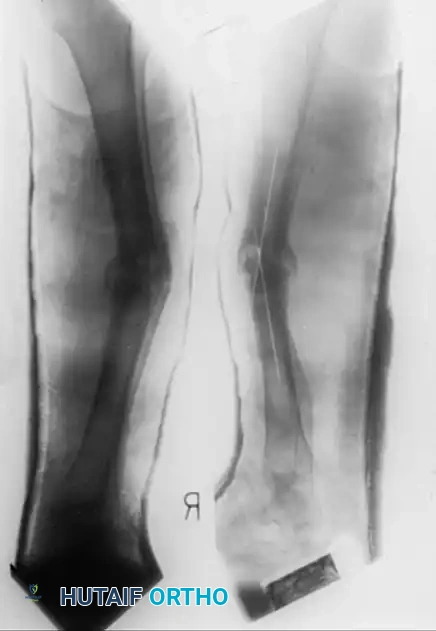
عند إدارة حالات فقدان العظام المقطعي (نقل العظام)، غالباً ما تتغطى الحافة الأمامية لقطعة العظم المنقولة (موقع الالتحام المستهدف) بأنسجة ليفية أثناء رحلتها. عند وصولها إلى الجزء العظمي الرئيسي، يتطلب هذا الموقع عادةً تدخلاً جراحياً بسيطاً لتنظيفه وتقشيره وإضافة طعوم عظمية ذاتية لضمان التحام عظمي صلب وقوي.

يختلف تسلسل تصحيح التشوهات المعقدة، ولكن القاعدة الأساسية هي أنه يجب عموماً استعادة طول الطرف قبل تصحيح التشوهات الزاوية أو الانتقالية الشديدة بالكامل، لأن التصحيح المبكر قد يؤدي إلى شد مفرط للأعصاب والأوعية الدموية.
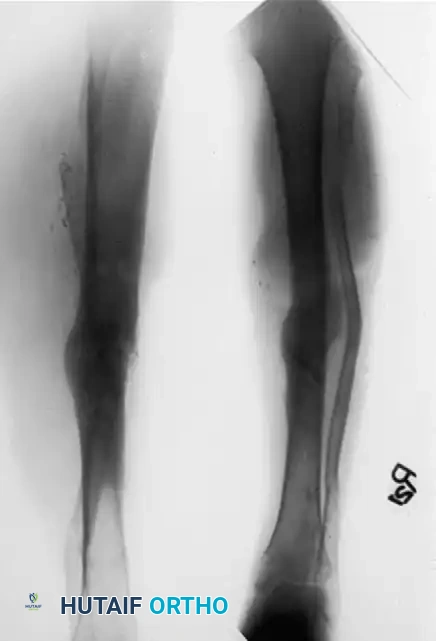
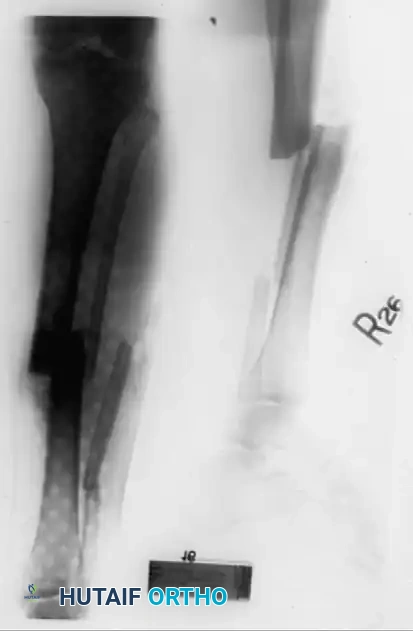
إطار تايلور المكاني لتصحيح التشوهات المعقدة
في حين أن إطارات إليزاروف التقليدية تعتمد على وضع مفاصل معقدة قد تكون غير متسامحة فنياً وتتطلب مهارة يدوية عالية، فإن تطوير المثبتات الدائرية سداسية الأرجل، مثل "إطار تايلور المكاني" (Taylor Spatial Frame - TSF)، قد أحدث ثورة في تصحيح التشوهات. يعتمد هذا الإطار على منصة ستيوارت الميكانيكية، وهي عبارة عن حلقتين متصلتين بستة دعامات تلسكوبية قابلة للتعديل.

من خلال
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك
