الدليل الشامل لعلاج سوء التئام كسور عظمة الفخذ والرضفة
الخلاصة الطبية
سوء التئام كسور الفخذ والرضفة هو التحام العظم في وضع غير طبيعي بعد الكسر، مما يسبب ألماً وتشويهاً في الحركة. يعتمد العلاج على التدخل الجراحي لتقويم العظام باستخدام المسامير النخاعية أو الشرائح المعدنية، لاستعادة الطول الطبيعي واستقامة الطرف السفلي بنجاح.
الخلاصة الطبية السريعة: سوء التئام كسور الفخذ والرضفة هو التحام العظم في وضع غير طبيعي بعد الكسر، مما يسبب ألماً وتشويهاً في الحركة. يعتمد العلاج على التدخل الجراحي لتقويم العظام باستخدام المسامير النخاعية أو الشرائح المعدنية، لاستعادة الطول الطبيعي واستقامة الطرف السفلي بنجاح.
مقدمة عن سوء التئام العظام في الطرف السفلي
إن تعرض الإنسان لكسر في الأطراف السفلية هو تجربة قاسية بحد ذاتها، ولكن التحدي الأكبر قد يظهر عندما تلتئم هذه الكسور في وضع غير طبيعي، وهو ما يُعرف طبياً باسم "سوء الالتئام". يتطلب التعامل مع سوء التئام كسور الطرف السفلي فهماً عميقاً للميكانيكا الحيوية للجسم، وحركة المفاصل، وتقنيات تقويم العظام المتقدمة.
عندما يلتئم العظم بشكل خاطئ، فإنه يخل بالمحور الميكانيكي للساق، ويغير من طريقة توزيع وزن الجسم على غضاريف المفاصل. وإذا تُرك هذا الاعوجاج دون تصحيح، فإنه يؤدي حتماً إلى تآكل الغضاريف والإصابة بخشونة المفاصل المبكرة. تم إعداد هذا الدليل الطبي الشامل ليكون منارة للمرضى، حيث نوضح فيه بالتفصيل الاستراتيجيات الجراحية المتقدمة لعلاج سوء التئام عظمة الرضفة (صابونة الركبة)، ولقمتي الفخذ (نهاية عظمة الفخذ عند الركبة)، وجذع عظمة الفخذ، مما يمنحك الأمل والوضوح حول كيفية استعادة الاستقامة التشريحية والوظيفة الحركية الطبيعية لطرفك السفلي.
التشريح المبسط للركبة وعظمة الفخذ
لفهم طبيعة المشكلة وكيفية علاجها، من الضروري أخذ لمحة مبسطة عن تشريح الطرف السفلي:
عظمة الرضفة
تُعرف الرضفة أو "صابونة الركبة" بأنها عظمة صغيرة تقع في مقدمة مفصل الركبة. تعمل هذه العظمة كنقطة ارتكاز حيوية لآلية بسط الركبة (فرد الساق). فهي تزيد من قوة العضلة الرباعية الأمامية للفخذ. أي خلل في شكل هذه العظمة يؤثر مباشرة على قدرتك على المشي، صعود السلالم، أو حتى الوقوف من وضع الجلوس.
عظمة الفخذ
هي أطول وأقوى عظمة في جسم الإنسان. تنقسم عظمة الفخذ إلى ثلاثة أجزاء رئيسية تهمنا في هذا الدليل:
* جذع الفخذ: وهو الجزء الأوسط الطويل من العظمة.
* لقمتي الفخذ: وهما البروزان العظميان في النهاية السفلية لعظمة الفخذ (اللقمة الداخلية واللقمة الخارجية)، واللذان يتمفصلان مع عظمة القصبة لتشكيل مفصل الركبة. حركتهما معقدة للغاية وتتضمن الانزلاق والدوران أثناء ثني الركبة.
أسباب سوء التئام كسور الفخذ والرضفة
لا يحدث سوء الالتئام من فراغ، بل هو نتيجة لعدة عوامل تتداخل أثناء فترة التعافي من الكسر الأولي. من أهم هذه الأسباب:
العلاج التحفظي غير الكافي
تاريخياً، وفي بعض المناطق النامية حتى اليوم، يتم علاج كسور الفخذ باستخدام الشد أو الجبس بدلاً من الجراحة. هذه الطرق لا توفر التثبيت الكافي للعظمة القوية، مما يؤدي إلى تحرك العظام أثناء فترة الالتئام والتحامها في وضع معوج.
التحميل المبكر للوزن
يقوم بعض المرضى بالضغط على الساق المصابة والمشي عليها قبل أن يكتمل التئام الكسر تماماً، مما يؤدي إلى انحناء المسامير أو الشرائح المستخدمة في التثبيت، وبالتالي التئام العظم بشكل غير صحيح.
فشل التثبيت الجراحي الأولي
في بعض حالات الكسور المفتتة أو المعقدة، قد لا يكون التثبيت الجراحي الأولي قوياً بما يكفي لمقاومة قوى العضلات الجبارة في الفخذ، مما يؤدي إلى تحرك الشظايا العظمية.
فقدان العظام أو العدوى
إذا صاحب الكسر تهتك شديد في الأنسجة أو حدوث التهاب ميكروبي (عدوى)، فقد يؤدي ذلك إلى تآكل جزء من العظم، مما ينتج عنه قصر في الطرف المصاب أو التئامه بزاوية خاطئة.
الأعراض والعلامات التحذيرية
تختلف الأعراض بشكل كبير بناءً على موقع سوء الالتئام (الرضفة مقابل عظمة الفخذ)، ولكنها تشترك جميعاً في إعاقة حياة المريض اليومية.
أعراض سوء التئام الرضفة
إذا التأم كسر صابونة الركبة بشكل غير مستوٍ، فإن المريض يعاني من أعراض تتشابه كثيراً مع حالات التآكل الغضروفي المتقدمة (خشونة الركبة)، وتشمل:
* ألم مزمن في مقدمة الركبة.
* أصوات طقطقة أو احتكاك (فرقعة) عند ثني الركبة.
* تورم متكرر وارتشاح في المفصل.
* شعور بعدم الاستقرار أو "خيانة الركبة" (Giving way)، خاصة عند نزول الدرج أو المشي على منحدرات.
أعراض سوء التئام عظمة الفخذ
عندما تلتئم عظمة الفخذ بشكل خاطئ، فإن الأعراض تكون أكثر وضوحاً وتأثيراً على المظهر العام والمشية:
* قصر الطرف السفلي: يلاحظ المريض أن إحدى ساقيه أقصر من الأخرى، مما يسبب عرجاً واضحاً.
* التشوه الزاوي: قد تنحني الساق للداخل (تقوس) أو للخارج (التصاق الركبتين)، أو تنحني للأمام أو الخلف.
* التشوه الدوراني: يلاحظ المريض أن قدمه تتجه بشدة نحو الداخل أو الخارج أثناء المشي، مما يجعله غير قادر على توجيه ركبته في خط مستقيم مع اتجاه الحركة.
* آلام المفاصل المجاورة: بسبب المشية غير الطبيعية، يبدأ المريض في الشعور بآلام في أسفل الظهر، ومفصل الورك، ومفصل الركبة.
التشخيص الطبي الدقيق
التشخيص الدقيق هو حجر الأساس لنجاح أي خطة علاجية. يعتمد جراح العظام المتخصص على عدة أدوات لتقييم حالة سوء الالتئام بدقة متناهية:
الفحص السريري الشامل
يقوم الطبيب بفحص طريقة مشي المريض، وقياس طول الساقين بدقة، وتقييم مدى حركة مفصل الركبة والورك. كما يتم فحص الدوران الداخلي والخارجي للساق لتحديد درجة التشوه الدوراني.
الأشعة السينية الطولية
تعتبر الأشعة السينية التي تؤخذ للمريض وهو واقف (تحمل الوزن) وتشمل الطرفين السفليين بالكامل (من الحوض إلى الكاحل) ضرورية جداً. هذه الأشعة تسمح للطبيب بقياس المحور الميكانيكي للساق وتحديد زوايا الاعوجاج بدقة.
الأشعة المقطعية
تعد الأشعة المقطعية (CT Scan) الأداة الذهبية والأكثر دقة لقياس "التشوه الدوراني". فهي تتيح للطبيب رؤية العظام في صورة ثلاثية الأبعاد وتحديد زاوية دوران العظمة بالدرجات الدقيقة، وهو أمر حاسم في التخطيط الجراحي.
العلاج الجراحي لسوء التئام الرضفة
عظمة الرضفة هي عظمة مغطاة بطبقة سميكة من الغضروف من الداخل. عندما تلتئم مكسورة بوضع غير مستوٍ، فإن هذا "البروز" أو عدم الاستواء يقوم بخدش وتدمير الغضروف المقابل له في عظمة الفخذ مع كل حركة ثني وفرد للركبة.
لماذا لا نقوم بإعادة كسر الرضفة وتثبيتها
في الكسور الحديثة، نقوم بإرجاع العظم وتثبيته. ولكن في حالات سوء الالتئام المزمنة، يكون الغضروف المفصلي قد تعرض لتلف لا رجعة فيه بسبب الضغط غير الطبيعي. محاولة إجراء قص عظمي (إعادة كسر) لتصحيح الرضفة في هذه المرحلة يحمل نسب فشل عالية جداً بسبب موت الخلايا الغضروفية المسبق.
استئصال الرضفة
الخيار الجراحي الأفضل والمدعوم بالأدلة الطبية للتخلص من الألم الشديد واستعادة وظيفة فرد الركبة هو إجراء "استئصال الرضفة" (Patellectomy)، والذي قد يكون:
* استئصال جزئي: إزالة الجزء المشوه فقط إذا كان صغيراً، مع الحفاظ على الجزء السليم من العظمة.
* استئصال كلي: إزالة صابونة الركبة بالكامل في حالات التشوه الشديد والتلف الغضروفي الكامل.
أثناء هذه الجراحة، يقوم الجراح بمهارة فائقة بخياطة وإصلاح الأوتار (وتر العضلة الرباعية والوتر الرضفي) لضمان عدم حدوث ضعف في قدرة المريض على فرد ركبته، وللحفاظ على الاستقرار الديناميكي للمفصل.
العلاج الجراحي لسوء التئام لقمة الفخذ
لقمتا الفخذ (البروزان السفليان لعظمة الفخذ) يشكلان الجزء العلوي من مفصل الركبة. سوء التئام إحدى هاتين اللقمتين أو كلتيهما يؤدي إلى تشوه بالغ في سطح المفصل وإعاقة حركية سريعة وشديدة.
التأثيرات الميكانيكية الحيوية
- سوء التئام اللقمة الخارجية: يؤدي عادة إلى دوران الساق للخارج، وتيبس في الركبة، وتشوه أروح (ميل الركبة للداخل).
- سوء التئام اللقمة الداخلية: يؤدي إلى دوران الساق للداخل، وتيبس، وتشوه أفحج (تقوس الركبة للخارج).
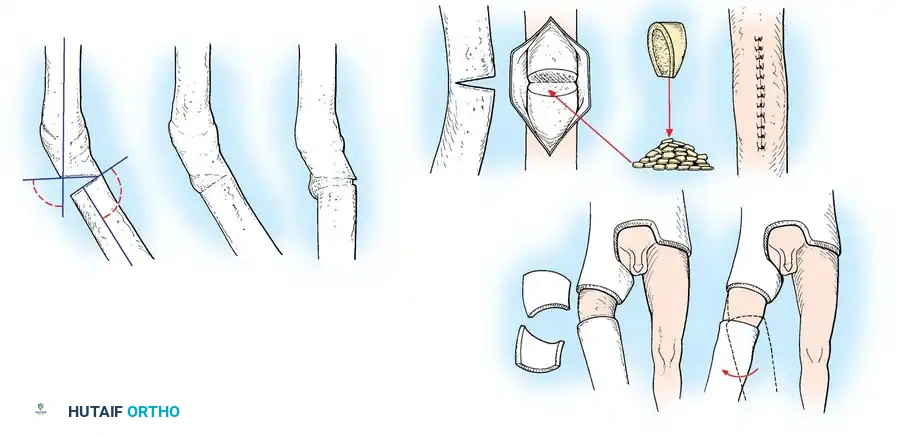
التقنية الجراحية لتصحيح اللقمة الفخذية
يتطلب تصحيح هذا التشوه إجراء "قص عظمي داخل المفصل" (Intra-articular Osteotomy) لاستعادة خط المفصل الطبيعي.
خطوات الجراحة المبسطة:
1. يتم إجراء شق جراحي دقيق مع حماية تامة للأعصاب والأوعية الدموية المحيطة بالركبة.
2. يتم فتح كبسولة المفصل لرؤية السطح الغضروفي مباشرة، لضمان استعادة الاستواء المثالي.
3. يستخدم الجراح مناشير دقيقة لقص العظم في نفس مستوى الكسر القديم.
4. يتم تحريك القطعة العظمية وإعادتها إلى وضعها التشريحي الصحيح، وتثبيتها مؤقتاً بأسلاك معدنية دقيقة.
5. بعد التأكد من الوضع المثالي باستخدام الأشعة داخل غرفة العمليات، يتم التثبيت النهائي باستخدام مسامير إسفنجية كبيرة (Lag Screws) أو شرائح معدنية داعمة لضمان الثبات التام.
اعتبارات خاصة للأطفال
إذا حدث هذا التشوه في طفل لا يزال في مرحلة النمو، يجب على الأهل إدراك أن مراكز النمو في العظمة قد تتأثر. قد يحتاج الطفل مستقبلاً إلى إجراءات إضافية لمعادلة طول الساقين أو تصحيح أي انحراف قد يظهر مع نمو الطفل.
سوء التئام اللقمتين معاً (التشوه المزدوج)
إذا كان التشوه يشمل اللقمتين معاً وكان مزمناً، فإن محاولة إعادة كسر كل لقمة على حدة أمر بالغ التعقيد ونادراً ما ينجح. في هذه الحالات، يتم اللجوء إلى تصحيح محور الساق من خلال قص عظمي أعلى الركبة (بعيداً عن المفصل).
أما إذا كان سطح المفصل مدمراً تماماً ويسبب ألماً لا يُحتمل، فقد يكون الخيار الأفضل هو المفاصل الصناعية، أو في حالات المرضى صغار السن الذين يقومون بأعمال شاقة، يتم اللجوء إلى عملية "دمج المفصل" (Arthrodesis) كحل نهائي ومستدام للقضاء على الألم.

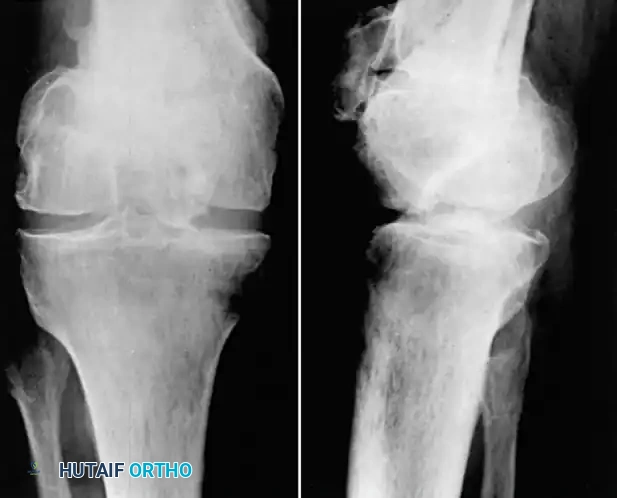
صورة توضح سوء التئام كسر مفتت في لقمتي الفخذ بعد عام من الإصابة، مما أدى إلى تقييد شديد ومؤلم في حركة الركبة.
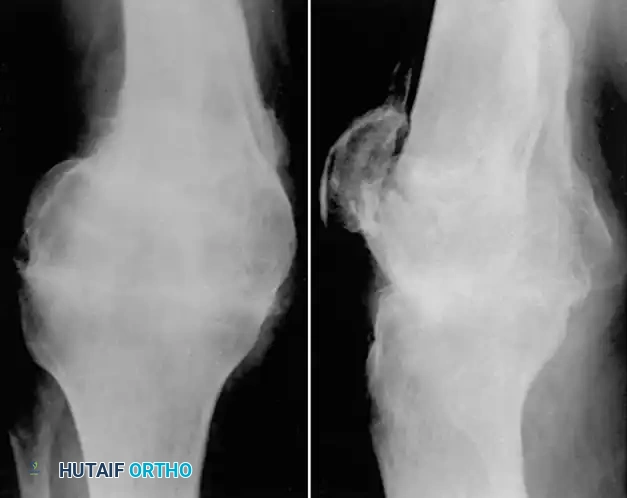
نفس المريض السابق بعد 3.5 أشهر من إجراء عملية دمج المفصل الانضغاطي. الركبة الآن خالية من الألم ومستقرة تماماً للقيام بالأعمال الشاقة.
العلاج الجراحي لسوء التئام عنق وجذع الفخذ
أصبح سوء التئام جذع الفخذ أقل شيوعاً اليوم بفضل الاستخدام الواسع "للمسامير النخاعية" في علاج الكسور الحديثة. ومع ذلك، لا يزال يحدث نتيجة العلاج غير الجراحي أو التحميل المبكر للوزن.
متى نتدخل جراحياً؟
يصبح التدخل الجراحي ضرورياً إذا تسبب سوء الالتئام في:
1. قصر الساق: بأكثر من 2.5 سم.
2. الاعوجاج الزاوي: بأكثر من 10 درجات في أي اتجاه (تقوس، انحناء للأمام أو الخلف).
3. التشوه الدوراني: دوران الساق للداخل أو الخارج بأكثر من 15 درجة، وهو ما أثبتت الدراسات الطبية أنه يسبب آلاماً شديدة في الركبة وأسفل الظهر وصعوبة بالغة في المشي.
تقنيات تصحيح جذع الفخذ
1. المسمار النخاعي التشابكي (الخيار الذهبي)
يُعد استخدام المسمار النخاعي (Intramedullary Nailing) المعيار الذهبي لعلاج سوء التئام جذع الفخذ. يوفر هذا المسمار ثباتاً ميكانيكياً ممتازاً ويسمح للمريض بالحركة المبكرة.
كيف تتم الجراحة؟
يتم قص العظم في مكان التشوه، ثم يتم توسيع القناة النخاعية داخل العظمة. يُدخل الجراح مسماراً معدنياً قوياً من التيتانيوم داخل تجويف العظمة. يتم تعديل دوران وطول العظمة لتطابق الساق السليمة، ثم يتم قفل المسمار بمسامير عرضية من الأعلى والأسفل لضمان عدم تحرك العظم. يُنصح بشدة بوضع "رقعة عظمية" (تؤخذ عادة من عظمة الحوض) حول منطقة القص لتحفيز وسرعة التئام العظم.
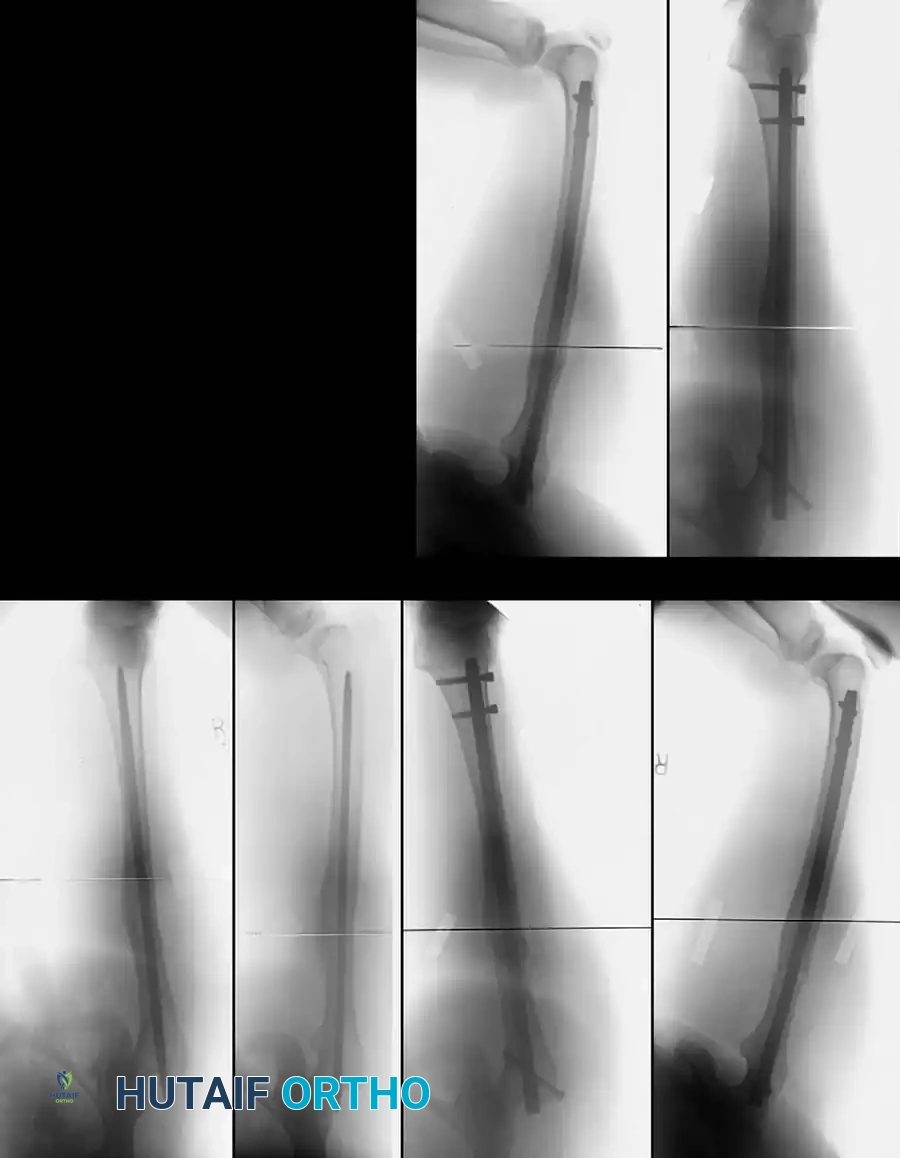
أ- سوء التئام دوراني في الفخذ. ب- تصحيح التشوه عن طريق قص عظمي وتثبيت بمسمار نخاعي مقفل. ج- التئام العظم بنجاح.
مثال سريري يوضح استعادة المحور الميكانيكي الطبيعي للساق باستخدام مسمار نخاعي تشابكي بعد عملية القص العظمي.
2. التثبيت بالشرائح المعدنية والمثبتات الخارجية
في بعض الحالات التي تكون فيها القناة النخاعية ضيقة جداً أو مشوهة، أو إذا كان الكسر قريباً جداً من الركبة أو الحوض، يتم استخدام الشرائح المعدنية ذاتية الغلق (Locking Plates).
إذا كان الكسر قديماً جداً وهناك تداخل كبير بين العظام، قد يستخدم الجراح "المثبت الخارجي" (مثل جهاز إليزاروف) لشد العظام وتطويلها تدريجياً، مما يمنع حدوث شد مفاجئ أو تلف في العصب الوركي.

أ- كسر في أسفل الفخذ مع تشوه وتقوس 30 درجة. ب- استخدام المثبت الخارجي لتصحيح التشوه قبل وضع الشريحة. ج- النتيجة النهائية بعد التثبيت بالشريحة المعدنية.
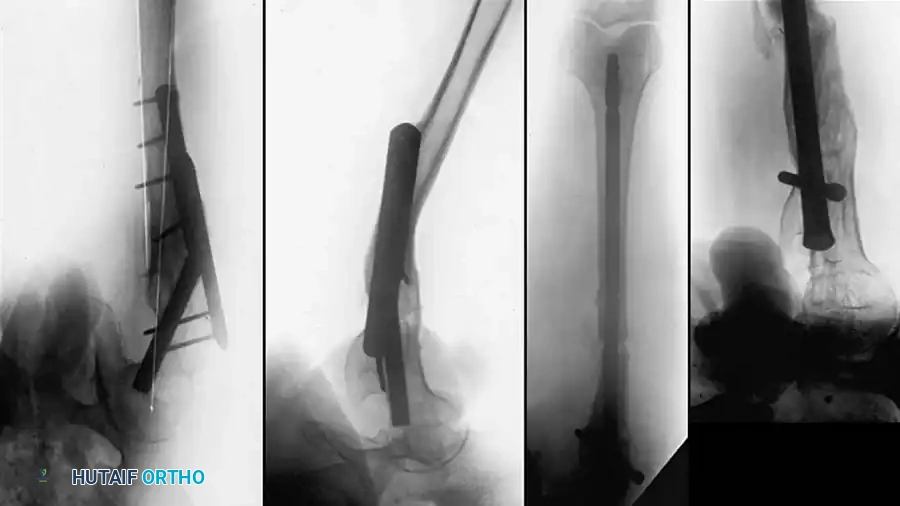
التطور الإشعاعي لحالة سوء التئام معقدة في جذع الفخذ تم علاجها باستخدام شريحة معدنية قوية وترقيع عظمي هيكلي.
3. سوء التئام المنطقة تحت المدور (أعلى الفخذ)
هذه المنطقة تتعرض لقوى شد عضلية هائلة. يتطلب تصحيحها تثبيتاً فائق القوة باستخدام مسامير نخاعية خاصة (Reconstruction Nails) أو شرائح معدنية ذات زوايا محددة تقاوم قوى الشد.
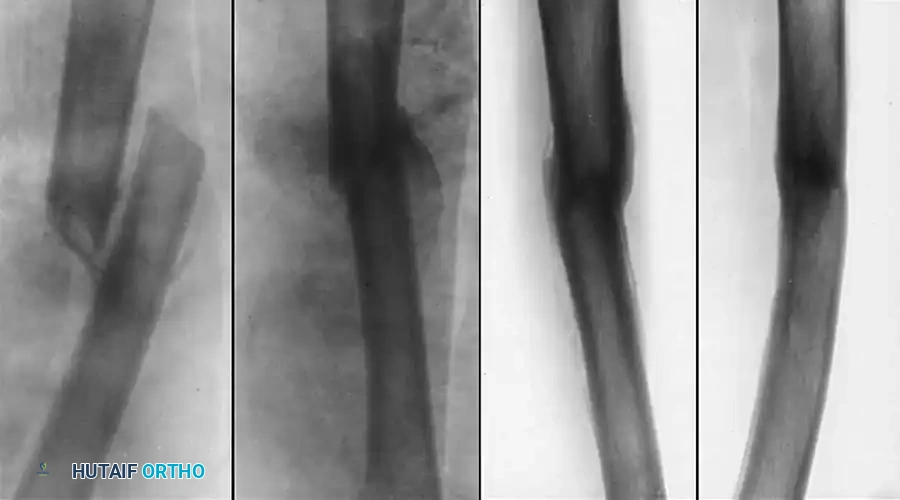
أ و ب- سوء التئام كسر تحت المدور مع تشوه دوراني داخلي شديد. ج و د- عملية التصحيح والتثبيت باستخدام مسمار نخاعي تشابكي علوي.
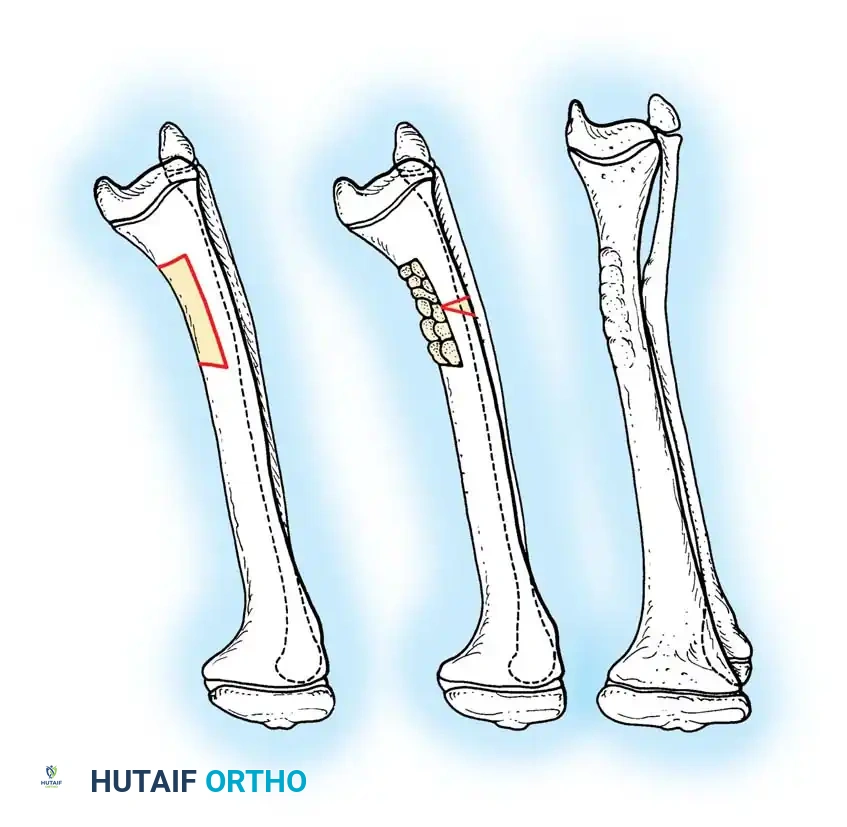
4. عمليات التطويل المتقدمة
إذا كان هناك قصر ملحوظ في الساق، يمكن إجراء عملية تطويل الفخذ في مرحلة واحدة. يتم عمل قص عظمي على شكل حرف Z (Z-step osteotomy)، ثم يتم سحب العظام لتعويض الطول المفقود، وتثبيتها بمسمار نخاعي.
تحذير طبي هام: تطويل الفخذ لأكثر من 3 إلى 4 سم في عملية واحدة يحمل خطراً كبيراً لشد الأعصاب (العصب الفخذي أو الوركي). لذلك، قد يوصي الطبيب بالتطويل التدريجي باستخدام المثبت الخارجي إذا كان القصر كبيراً جداً.

عملية تطويل الفخذ في مرحلة واحدة: توسيع القناة، قص عظمي على شكل حرف Z، التطويل، التثبيت بمسمار نخاعي، ووضع رقع عظمية.
تصحيح معقد متعدد المستويات باستخدام تقنيات تقويم متقدمة لاستعادة طول الساق ودورانها الطبيعي في آن واحد.
| تقنية العلاج | الاستخدام الأمثل | المميزات |
|---|---|---|
| المسمار النخاعي التشابكي | كسور جذع الفخذ (المنتصف) | ثبات ممتاز، يسمح بالحركة المبكرة، ندبات أصغر. |
| الشرائح المعدنية (Plates) | الكسور القريبة من الركبة أو الحوض | دقة عالية في تصحيح الزوايا المعقدة، مناسبة للقنوات النخاعية الضيقة. |
| المثبت الخارجي (External Fixator) | حالات القصر الشديد أو وجود التهابات سابقة | يسمح بالتطويل التدريجي، يحمي الأعصاب من الشد المفاجئ. |
| استئصال الرضفة (Patellectomy) | تشوه صابونة الركبة مع تلف الغضروف | يزيل الألم تماماً، يحسن القدرة على المشي وصعود الدرج. |
التعافي وإعادة التأهيل بعد الجراحة
نجاح الجراحة يعتمد بنسبة 50% على مهارة الجراح، و50% على التزام المريض ببرنامج إعادة التأهيل. يختلف البروتوكول باختلاف نوع التثبيت:
- بعد تثبيت المسمار النخاعي: غالباً ما يُسمح للمريض ببدء تحريك مفصل الورك والركبة فوراً. يُسمح بلمس الأرض بالقدم (Touch-down weight-bearing) باستخدام العكازات، ويزداد التحميل تدريجياً خلال 6 إلى 8 أسابيع مع ظهور علامات التئام العظم في الأشعة.
- بعد تثبيت الشرائح أو جراحات المفصل: يتم وضع الساق في دعامة مفصلية للركبة. يُمنع تحميل الوزن تماماً لمدة تتراوح بين 8 إلى 12 أسبوعاً حتى يتأكد الطبيب من التحام العظم. العلاج الطبيعي المبكر لتحريك الركبة (بواسطة الأجهزة أو المعالج) ضروري جداً لمنع تيبس المفصل.
- الوقاية من الجلطات: نظراً لطبيعة هذه الجراحات الكبرى، من الإلزامي تلقي أدوية مسيلة للدم للوقاية من جلطات الأوردة العميقة (DVT) لمدة لا تقل عن 28 يوماً بعد الجراحة، بالإضافة إلى ارتداء الجوارب الضاغطة.
الأسئلة الشائعة
هل يمكن علاج سوء التئام الكسر بعد مرور سنوات على الإصابة؟
نعم، بكل تأكيد. يمكن تصحيح سوء الالتئام وتقويم العظام في أي وقت، حتى بعد مرور سنوات عديدة، طالما أن المريض يتمتع بصحة عامة جيدة وكثافة عظمية تسمح بإجراء الجراحة والتثبيت.
هل عملية كسر العظم وإعادة تثبيته مؤلمة جداً؟
تتم العملية تحت التخدير الكامل أو النصفي، ولن تشعر بأي ألم أثناء الجراحة. بعد العملية، يتم توفير بروتوكولات متقدمة لإدارة الألم تشمل المسكنات الوريدية والمضخات الذاتية للتحكم في الألم، مما يجعل فترة التعافي محتملة ومريحة قدر الإمكان.
ما هي نسبة نجاح عمليات تصحيح اعوجاج الفخذ؟
نسب النجاح عالية جداً وتتجاوز 90% في المراكز المتخصصة. النجاح يعتمد على التخطيط الجراحي الدقيق قبل العملية، واستخدام التقنية المناسبة (مسامير أو شرائح)، والتزام المريض ببرنامج العلاج الطبيعي.
متى يمكنني العودة للمشي بشكل طبيعي بدون عكازات؟
يختلف هذا بناءً على نوع الجراحة. في حالة استخدام المسمار النخاعي، قد تعود للمشي الطبيعي خلال 3 إلى 4 أشهر. أما في حالات الشرائح المعدنية أو عمليات التطويل، قد يستغرق الأمر من 4 إلى 6 أشهر.
هل إزالة صابونة الركبة (الرضفة) سيجعلني غير قادر على المشي؟
هذا اعتقاد خاطئ شائع. إزالة الرضفة التالفة والمشوهة يزيل الألم الشديد. يقوم الجراح بإعادة خياطة الأوت
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك

