الدليل الشامل في علاج عدم التئام الكسور والخيارات الجراحية المتقدمة
الخلاصة الطبية
حالة عدم التئام الكسور تحدث عندما يتوقف العظم عن الشفاء الذاتي بعد مرور فترة كافية. يعتمد العلاج على تحديد السبب الأساسي، ويتضمن خيارات متقدمة مثل التثبيت الداخلي القوي، استخدام الرقع العظمية، أو أجهزة التثبيت الخارجي لضمان استعادة قوة العظم ووظيفته الطبيعية بالكامل.
الخلاصة الطبية السريعة: حالة عدم التئام الكسور تحدث عندما يتوقف العظم عن الشفاء الذاتي بعد مرور فترة كافية. يعتمد العلاج على تحديد السبب الأساسي، ويتضمن خيارات متقدمة مثل التثبيت الداخلي القوي، استخدام الرقع العظمية، أو أجهزة التثبيت الخارجي لضمان استعادة قوة العظم ووظيفته الطبيعية بالكامل.
مقدمة عن عدم التئام الكسور
يعد تعرض الإنسان لكسر في العظام تجربة مؤلمة، ولكن الأصعب من ذلك هو الانتظار لأسابيع وأشهر دون أن يلتئم هذا الكسر كما هو متوقع. تمثل حالة عدم التئام الكسور أحد أكبر التحديات في جراحة العظام، حيث يشعر المريض بالإحباط والقلق بشأن استعادة قدرته على الحركة وممارسة حياته الطبيعية. قديما، كانت هذه الحالات تعني إعاقة دائمة، ولكن بفضل التطور المذهل في الطب الحديث، أصبح لدى جراحي العظام ترسانة واسعة من الحلول الجراحية وغير الجراحية المتقدمة.
طبيا، تُعرف هيئة الغذاء والدواء الأمريكية حالة عدم الالتئام بأنها الكسر الذي مر عليه تسعة أشهر على الأقل، ولم يظهر أي علامات للشفاء في صور الأشعة السينية لمدة ثلاثة أشهر متتالية. ومع ذلك، من الناحية السريرية والعملية، يعلن الجراح المختص عن وجود حالة عدم التئام بمجرد أن يدرك من خلال خبرته وفحصه للمريض أن هذا الكسر قد فقد القدرة تماما على الشفاء دون تدخل طبي إضافي.
تطورت طرق علاج عدم التئام الكسور بشكل كبير لتشمل تقنيات التحفيز الكهربائي، الموجات فوق الصوتية، وتقنيات الترقيع العظمي المتطورة. كما أحدثت أنظمة التثبيت الداخلي الحديثة، مثل الشرائح ذاتية القفل والمسامير النخاعية المتطورة، ثورة في توفير الاستقرار اللازم للعظم، مما يسمح للمريض ببدء العلاج الطبيعي وتحريك المفاصل المجاورة في وقت مبكر، وهو ما يعزز الشفاء الوظيفي والعظمي في آن واحد.
كيف يحدث التئام العظام الطبيعي
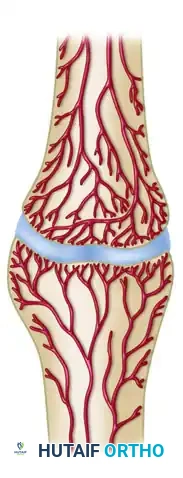
لفهم سبب فشل التئام الكسر، يجب أولا أن نفهم كيف يلتئم العظم السليم. يعتمد نجاح التئام الكسور على مبدأ طبي يُعرف باسم المفهوم الماسي لشفاء العظام. هذا المفهوم يوضح أن العظم يحتاج إلى بيئة مثالية تتكون من عدة عناصر حيوية تعمل معا في تناغم تام.
أول هذه العناصر هو وجود خلايا عظمية حية قادرة على بناء نسيج عظمي جديد. وثانيا، يحتاج العظم إلى هيكل داعم أو دعامة تنمو عليها هذه الخلايا. ثالثا، لابد من وجود عوامل نمو وبروتينات تحفز هذه الخلايا على العمل والانقسام. ورابعا، يجب أن يكون هناك استقرار ميكانيكي يمنع الحركة المفرطة بين طرفي الكسر. وأخيرا، وهو الأهم، يجب أن تتوفر تروية دموية ممتازة لتغذية منطقة الكسر بالأكسجين والمواد الحيوية. غياب أي عنصر من هذه العناصر يؤدي حتما إلى توقف عملية الشفاء والدخول في مرحلة عدم الالتئام.
أسباب فشل التئام الكسور
تتعدد الأسباب التي تؤدي إلى توقف العظم عن الشفاء، وغالبا ما تكون مزيجا من عوامل بيولوجية وميكانيكية. من الضروري تحديد السبب الدقيق لوضع خطة العلاج المناسبة.
أحد أبرز الأسباب هو عدم الاستقرار الميكانيكي، حيث تؤدي الحركة الزائدة بين طرفي الكسر إلى تدمير الأوعية الدموية الدقيقة التي تحاول النمو لتغذية الكسر، مما يحول دون تكون نسيج عظمي صلب. السبب الثاني الشائع هو ضعف التروية الدموية، والذي قد ينتج عن شدة الإصابة الأولية التي دمرت الأنسجة المحيطة، أو بسبب التدخين. يعتبر النيكوتين عدوا لدودا لشفاء العظام، حيث يسبب انقباضا شديدا في الأوعية الدموية ويمنع وصول الأكسجين إلى الكسر.
العدوى البكتيرية الخفية أو الظاهرة هي أيضا من الأسباب الرئيسية والخطيرة لعدم الالتئام. عندما تستوطن البكتيريا منطقة الكسر، فإنها تستهلك الموارد الحيوية وتدمر النسيج العظمي الجديد. بالإضافة إلى ذلك، تلعب العوامل الأيضية والغذائية دورا هاما، مثل النقص الحاد في فيتامين د، واضطرابات الغدة الدرقية أو جارات الدرقية، وسوء التغذية العام. كما أن وجود فجوة كبيرة بين طرفي الكسر، سواء بسبب فقدان العظم وقت الحادث أو بسبب إزالة عظم ميت جراحيا، يجعل من المستحيل على الجسم سد هذه الفجوة بمفرده.
العلامات التحذيرية لعدم الالتئام
قد لا يدرك المريض فورا أن كسره لم يلتئم، ولكن هناك مجموعة من العلامات والأعراض التي يجب الانتباه إليها واستشارة الطبيب عند ظهورها.
أبرز هذه العلامات هو استمرار الألم في منطقة الكسر لفترة أطول من المتوقع، خاصة عند محاولة تحميل الوزن على الطرف المصاب أو عند تحريكه. قد يشعر المريض أيضا بوجود حركة غير طبيعية في منتصف العظم حيث لا ينبغي أن يكون هناك مفصل، وهو ما يسمى بالمفصل الكاذب. التورم المستمر، والعرج أثناء المشي، وعدم القدرة على استعادة القوة العضلية حول الكسر، كلها مؤشرات تستدعي التقييم الطبي الدقيق وإجراء صور أشعة متقدمة.
أنواع عدم التئام الكسور
تختلف حالات عدم الالتئام في درجة تعقيدها بناء على التروية الدموية، وجود عدوى، أو فقدان جزء من العظم. يعتمد الأطباء على تصنيفات عالمية لتحديد نوع عدم الالتئام واختيار العلاج الجراحي الأنسب.
التصنيف الحيوي لعدم الالتئام
يعتمد هذا التصنيف على مدى حيوية أطراف الكسر وتوفر التروية الدموية فيها. ينقسم هذا التصنيف إلى فئتين رئيسيتين.
الفئة الأولى هي عدم الالتئام مفرط التروية أو الضخامي. في هذه الحالة، يمتلك الجسم قدرة بيولوجية ممتازة على الشفاء، وتتدفق الدماء بشكل جيد إلى منطقة الكسر، ولكن المشكلة تكمن في غياب الاستقرار الميكانيكي. العظم يحاول بناء نسيج جديد ولكنه يفشل بسبب الحركة المستمرة. ينقسم هذا النوع إلى أشكال فرعية تشمل عدم الالتئام على شكل قدم الفيل، حيث يظهر تكوين عظمي ضخم ومفرط حول الكسر نتيجة التحميل المبكر للوزن أو التثبيت غير المستقر.

وهناك شكل حافر الحصان، حيث يظهر تكوين عظمي متوسط، وغالبا ما يحدث بعد تثبيت غير مستقر بشكل كاف باستخدام الشرائح والمسامير.
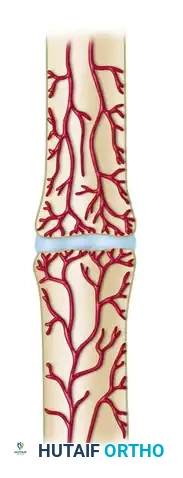
أما الشكل قليل التغذية، فهو يحتوي على تروية دموية ولكن دون تكوين نسيج عظمي جديد، ويحدث عادة بسبب تباعد أطراف الكسر بشكل كبير.

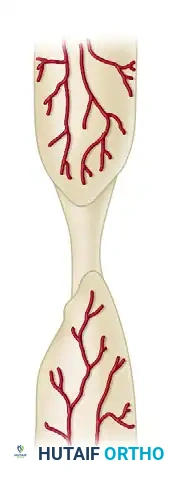
الفئة الثانية هي عدم الالتئام فاقد التروية أو الضموري. هذه الحالات أصعب بكثير، حيث تكون أطراف العظم ميتة وتفتقر إلى القدرة البيولوجية على التفاعل والشفاء بسبب ضعف أو انعدام تدفق الدم. تحتاج هذه الحالات إلى تدخل مزدوج يوفر الاستقرار الميكانيكي والتحفيز البيولوجي معا. تشمل أشكال هذا النوع عدم الالتئام ذو الشظية الملتوية، حيث ينفصل جزء من العظم وتفقد ترويته.

وهناك عدم الالتئام المفتت، حيث توجد عدة شظايا عظمية ميتة بين طرفي الكسر الرئيسي.

ويوجد أيضا عدم الالتئام مع فجوة عظمية، والذي يحدث نتيجة الإصابات الشديدة أو إزالة العظم الملوث بالعدوى.

وأخيرا، عدم الالتئام الضموري في مرحلته النهائية، حيث تصبح أطراف العظم هشة وممتصة وتفقد أي قدرة على بناء العظام.
تصنيف فقدان العظم والتشوه
يُستخدم هذا التصنيف لتحديد الحالات التي يصاحبها قصر في الطرف أو تشوه في استقامته، وهو مفيد جدا عند التخطيط للعلاج باستخدام أجهزة التثبيت الخارجي الدائرية.
النوع الأول يشمل الحالات التي يكون فيها فقدان العظم أقل من سنتيمتر واحد. يمكن علاج معظم هذه الحالات عن طريق استعادة الاستقامة ثم ضغط طرفي الكسر معا. يشمل هذا النوع الكسر غير المستقر والمتحرك.
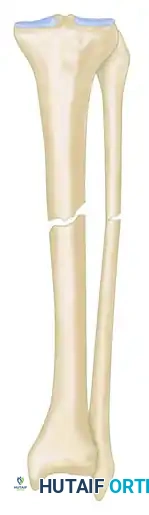
كما يشمل الكسر المتيبس غير المتحرك دون وجود تشوه زاوي.
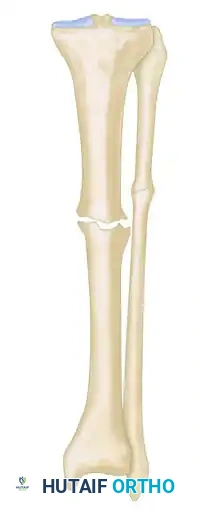
ويشمل أيضا الكسر المتيبس الذي يصاحبه تشوه ثابت في استقامة الطرف.
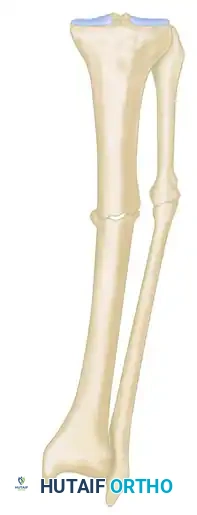
النوع الثاني يشمل الحالات المعقدة التي يتجاوز فيها فقدان العظم سنتيمترا واحدا، وغالبا ما تتطلب هذه الحالات إجراء قص عظمي إضافي ونقل العظم لتعويض الطول المفقود. قد يكون هناك فجوة عظمية واضحة دون قصر في الطرف.

أو قد يكون هناك قصر في الطرف ولكن أطراف العظم متلامسة.
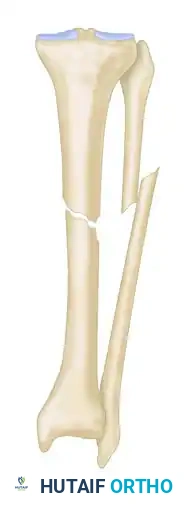
وفي أصعب الحالات، يتواجد القصر في الطرف متزامنا مع فجوة عظمية كبيرة.

التشخيص والتقييم الطبي
الخطوة الأولى نحو الشفاء هي التقييم الدقيق. لا يقتصر التشخيص على النظر إلى صور الأشعة فحسب، بل يتضمن تقييما شاملا لصحة المريض العامة وللظروف المحيطة بالكسر.
يقوم الطبيب بإجراء فحص سريري لتقييم الألم، الحركة غير الطبيعية، وحالة الأنسجة الرخوة والجلد المحيط بالكسر. يتم طلب صور أشعة سينية متعددة الزوايا، وفي كثير من الأحيان يتم اللجوء إلى التصوير المقطعي المحوسب للحصول على رؤية ثلاثية الأبعاد دقيقة لحالة العظام وتحديد حجم الفجوة العظمية إن وجدت.
من أهم خطوات التشخيص استبعاد وجود عدوى خفية، والتي تعد من الأسباب الرئيسية لفشل الالتئام. يتم ذلك عبر سحب عينات دم لفحص مؤشرات الالتهاب، وفي حال ارتفاعها، يكون من الضروري أخذ عينات من الأنسجة العميقة أثناء الجراحة أو قبلها لتحليلها مختبريا. كما يتم تقييم مستويات الفيتامينات والمعادن في الدم لضمان جاهزية الجسم لعملية البناء العظمي.
التحضير قبل جراحة عدم الالتئام
لا يمكن ضمان نجاح أي تقنية جراحية مهما كانت متقدمة إذا لم تكن بيئة الجسم مستعدة لدعم التئام العظام. لذلك، يولي جراحو العظام أهمية قصوى لمرحلة التحضير المسبق.
يتطلب التحضير تحسينا شاملا لعمليات الأيض في الجسم. يشمل ذلك تعويض أي نقص في فيتامين د، وضبط وظائف الغدة الدرقية، والتأكد من جودة التغذية من خلال قياس مستويات البروتين في الدم. كما يعتبر الإقلاع التام عن التدخين شرطا أساسيا لا يقبل المساومة قبل إجراء العمليات الجراحية الاختيارية لعدم الالتئام، حيث أن النيكوتين يمنع تكوين الأوعية الدموية الجديدة الضرورية للشفاء.
يتم أيضا التعامل مع أي أمراض مزمنة مثل السكري، حيث يجب التحكم في مستويات السكر في الدم لتقليل خطر الإصابة بالعدوى وتحسين التئام الجروح والأنسجة.
خيارات علاج عدم التئام الكسور
تتطلب جراحات عدم الالتئام تخطيطا دقيقا وخبرة واسعة. الهدف الأساسي من الجراحة هو استعادة الحيوية البيولوجية للعظم وتوفير التثبيت الميكانيكي الصارم. تتنوع الخيارات الجراحية بناء على حالة الكسر وتصنيفه.
تقنيات الترقيع العظمي والبدائل الحيوية
يعتبر الترقيع العظمي حجر الزاوية في علاج العديد من حالات عدم الالتئام، خاصة النوع الضموري. يتم استخدام مواد عظمية لملء الفراغات وتحفيز الجسم على بناء عظم جديد.
يظل الترقيع العظمي الذاتي، الذي يتم أخذه من جسم المريض نفسه، هو المعيار الذهبي والأفضل عالميا. يتمتع هذا النوع بخصائص مثالية، فهو يوفر الهيكل الداعم، ويحتوي على البروتينات المحفزة، ويضم الخلايا الحية القادرة على بناء العظم. يتم أخذ هذا العظم عادة من عظام الحوض، أو باستخدام تقنيات حديثة لاستخراج العظم من داخل القناة النخاعية لعظام الفخذ أو الساق بكميات كبيرة.
في الحالات التي لا يمكن فيها أخذ عظم من المريض، يتم اللجوء إلى العظم الممنوح من متبرعين. ورغم أنه يوفر دعما هيكليا جيدا، إلا أن قدرته البيولوجية أقل من العظم الذاتي، ولذلك يتم غالبا خلطه بنخاع العظم الخاص بالمريض لتحسين كفاءته.
كما ظهرت البدائل العظمية الصناعية والمواد الخزفية كخيارات داعمة. لتفادي هشاشتها، يتم دمج هذه المواد مع بروتينات محفزة لنمو العظام أو مع خلايا جذعية مستخلصة من نخاع العظم لتعزيز قدرتها على تحفيز الشفاء. في حالات الفجوات العظمية الكبيرة جدا التي تتجاوز ستة سنتيمترات، قد يتم اللجوء إلى نقل عظمة الشظية مع أوعيتها الدموية باستخدام الجراحة الميكروسكوبية لضمان بقائها حية وداعمة للطرف المصاب.
أنظمة التثبيت الميكانيكي
توفير بيئة مستقرة تماما هو شرط أساسي لنجاح الترقيع العظمي. يتم اختيار نظام التثبيت بناء على موقع الكسر ونوعه.
المسامير النخاعية المتطورة تعتبر خيارا ممتازا لكسور العظام الطويلة مثل الفخذ والساق. في حالات عدم الالتئام، يتم غالبا إجراء عملية تبديل المسمار، حيث يتم توسيع القناة النخاعية واستخدام مسمار أكبر وأكثر صلابة لتوفير استقرار مطلق.
الشرائح والمسامير ذاتية القفل وفرت ثورة في علاج عدم الالتئام، خاصة بالقرب من المفاصل. هذه الشرائح تعمل كدعامات داخلية قوية جدا، وتسمح بضغط طرفي الكسر معا بقوة لضمان التلاحم.
في الحالات المعقدة التي يصاحبها تلوث بكتيري، قصر في الطرف، أو تشوهات شديدة، يبرز دور جهاز التثبيت الخارجي الدائري المعروف بجهاز إليزاروف. يسمح هذا الجهاز بتعديل استقامة العظم تدريجيا، وتطويل الطرف، والضغط على منطقة الكسر دون الحاجة إلى وضع مواد معدنية داخل منطقة العدوى.
خطوات العمليات الجراحية بالتفصيل
تختلف الاستراتيجية الجراحية جذريا باختلاف نوع عدم الالتئام، حيث يصمم الجراح خطته لتصحيح الخلل المحدد في كل حالة.
جراحة عدم الالتئام مفرط التروية
في هذه الحالة، المشكلة ميكانيكية بحتة، والبيئة الحيوية جاهزة للشفاء. الخطوة الأولى تعتمد على التدخل الجراحي بأقل قدر ممكن من العبث بالأنسجة المحيطة بالكسر للحفاظ على التروية الدموية الممتازة الموجودة بالفعل. يتم إزالة أي تثبيت معدني سابق فاشل. بعد ذلك، يتم تطبيق ضغط ميكانيكي قوي وصارم على منطقة الكسر، سواء باستخدام مسمار نخاعي أكبر حجما، أو بتثبيت شريحة معدنية ضاغطة. الميزة هنا هي أن المريض في الغالب لا يحتاج إلى ترقيع عظمي، لأن التثبيت القوي وحده سيسمح للنسيج العظمي المتكون مسبقا بالتصلب والتحول إلى عظم قوي.
جراحة عدم الالتئام الضموري
هذه الحالات تتطلب إعادة بناء شاملة. يبدأ الجراح بفتح المنطقة بشكل أوسع للوصول إلى الكسر. يتم استئصال جميع الأنسجة العظمية الميتة والمتصلبة حتى يصل الجراح إلى عظم حي ينزف دما، وهو ما يعرف بعلامة البابريكا. بعد ذلك، يتم فتح القنوات النخاعية المغلقة في كلا الطرفين للسماح للخلايا الجذعية وعناصر النخاع بالوصول إلى منطقة الكسر. لتنشيط المنطقة، يقوم الجراح برفع قشور رقيقة من العظم مع غلافه الحيوي لإنشاء بيئة غنية بالدم. يتم حشو الفراغ الناتج بأجود أنواع الترقيع العظمي الذاتي المأخوذ من المريض. وأخيرا، يتم تثبيت العظم بشكل صلب جدا ومطلق باستخدام شرائح معدنية متطورة تمتد عبر الفجوة لضمان عدم وجود أي حركة.
جراحة تعويض الفجوات العظمية الكبيرة
عندما يكون هناك فقدان كبير للعظم يتجاوز ثلاثة سنتيمترات، فإن الترقيع البسيط لا يكفي. هنا يلجأ الجراحون لتقنيات متقدمة. التقنية الأولى هي الغشاء المستحث، وهي جراحة تتم على مرحلتين. في المرحلة الأولى، يتم تنظيف المنطقة بالكامل ووضع فاصل من الأسمنت الطبي وتثبيت العظم. يترك هذا الفاصل لأسابيع حتى يكون الجسم غشاء حيويا حوله. في المرحلة الثانية، يتم إزالة الأسمنت وحشو الفراغ المحاط بالغشاء الحيوي بكميات كبيرة من الترقيع العظمي.
التقنية الثانية هي النقل العظمي باستخدام جهاز التثبيت الخارجي. يتم إجراء قطع عظمي في منطقة سليمة من العظم، ثم يتم تحريك هذه القطعة العظمية تدريجيا بمعدل مليمتر واحد يوميا لتسد الفجوة. هذه التقنية تبني عظما جديدا في مسار تحركها وتغلق الفجوة في نهايتها.
مرحلة التعافي وإعادة التأهيل
نجاح الجراحة هو نصف الطريق فقط، النصف الآخر يعتمد على التزام المريض ببرنامج التعافي وإعادة التأهيل. يتم تفصيل خطة ما بعد الجراحة بناء على نوع الجراحة والعظم المصاب.
فيما يخص تحميل الوزن، تختلف التعليمات. في حالات التثبيت بالمسمار النخاعي، قد يُسمح للمريض بالتحميل المبكر للوزن لأن ذلك يحفز التئام العظم. أما في حالات الترقيع العظمي والتثبيت بالشرائح، يُمنع المريض من تحميل الوزن لعدة أسابيع قد تصل إلى ثلاثة أشهر حتى تظهر علامات اندماج الرقعة العظمية في صور الأشعة.
الحركة المبكرة للمفاصل المجاورة للكسر تعتبر ضرورية جدا لمنع التيبس وتحسين تدفق الدم، وتسمح طرق التثبيت الحديثة بإجراء هذا العلاج الطبيعي بأمان.
من أهم التحذيرات في فترة التعافي هو التجنب التام لاستخدام الأدوية المسكنة المضادة للالتهابات غير الستيرويدية مثل الإيبوبروفين والديكلوفيناك. هذه الأدوية تمنع تكوين مواد كيميائية في الجسم ضرورية جدا لعملية بناء العظام، واستخدامها قد يؤدي إلى فشل الجراحة. يتم الاعتماد على مسكنات أخرى آمنة يصفها الطبيب. كما تتم متابعة المريض دوريا بصور الأشعة كل عدة أسابيع لتقييم تقدم الشفاء، وقد يتم إضافة أجهزة التحفيز بالموجات فوق الصوتية إذا كان التقدم بطيئا.
الأسئلة الشائعة حول عدم التئام الكسور
ما هو الفرق بين تأخر الالتئام وعدم الالتئام
تأخر الالتئام يعني أن الكسر يأخذ وقتا أطول من المعتاد للشفاء ولكنه لا يزال يظهر علامات التقدم في صور الأشعة. أما عدم الالتئام فيعني توقف عملية الشفاء تماما، ولن يلتئم الكسر دون تدخل طبي وجراحي جديد.
هل يمكن علاج عدم الالتئام بدون جراحة
في بعض الحالات المحددة، خاصة إذا كان عدم الالتئام في مراحله الأولى ويوجد استقرار جيد للعظم، يمكن استخدام طرق غير جراحية مثل أجهزة التحفيز الكهربائي أو الموجات فوق الصوتية منخفضة الكثافة لتحفيز الشفاء، ولكن معظم الحالات المزمنة تتطلب تدخلا جراحيا.
تأثير التدخين على نجاح جراحة عدم الالتئام
التدخين يعتبر من أكبر العوامل التي تؤدي إلى فشل التئام الكسور وفشل العمليات الجراحية اللاحقة. النيكوتين يقلص الأوعية الدموية ويمنع وصول الأكسجين والمواد الغذائية اللازمة لبناء العظم الجديد، لذا يجب الإقلاع عنه تماما قبل وبعد الجراحة.
من أين يتم أخذ العظم المستخدم في الترقيع
الخيار الأفضل هو أخذ العظم من جسم المريض نفسه، وغالبا ما يتم أخذه من عظام الحوض (العرف الحرقفي) أو من داخل القناة النخاعية لعظمة الفخذ أو الساق باستخدام أدوات خاصة. هذا العظم يحتوي على خلايا حية تضمن أفضل فرص النجاح.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك