شلل العصب الوركي بعد تغيير مفصل الورك: دليل شامل للمرضى
الخلاصة الطبية
شلل العصب الوركي بعد تغيير مفصل الورك هو مضاعفة نادرة لكنها خطيرة، تتمثل في ضعف أو خدر في الساق والقدم نتيجة لتضرر العصب الوركي. يبدأ علاجه بالتشخيص الدقيق، وقد يشمل العلاج الطبيعي، الأدوية، أو التدخل الجراحي في بعض الحالات، مع التركيز على التعافي الوظيفي.
الخلاصة الطبية السريعة: شلل العصب الوركي بعد تغيير مفصل الورك هو مضاعفة نادرة لكنها خطيرة، تتمثل في ضعف أو خدر في الساق والقدم نتيجة لتضرر العصب الوركي. يبدأ علاجه بالتشخيص الدقيق، وقد يشمل العلاج الطبيعي، الأدوية، أو التدخل الجراحي في بعض الحالات، مع التركيز على التعافي الوظيفي.
مقدمة عن شلل العصب الوركي بعد تغيير مفصل الورك
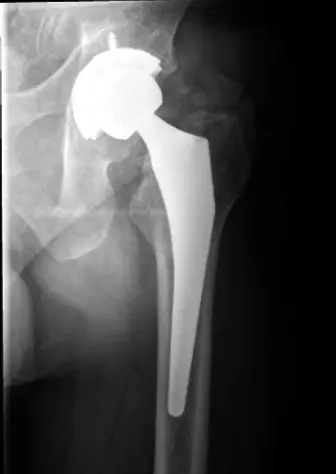
يُعد استبدال مفصل الورك الكلي (THR) إجراءً جراحيًا شائعًا وفعالًا للغاية لتحسين جودة حياة المرضى الذين يعانون من آلام الورك الشديدة وتلف المفصل. ومع ذلك، مثل أي إجراء جراحي كبير، فإنه يحمل مخاطر محتملة، ومن بينها مضاعفة نادرة ولكنها خطيرة تُعرف باسم "شلل العصب الوركي" (Sciatic Nerve Palsy - SNP).
يُشكل شلل العصب الوركي تحديًا كبيرًا في جراحة العظام، فرغم ندرته النسبي، إلا أن تأثيره على حياة المريض ووظيفته اليومية وجودة حياته عميق جدًا. يمكن وصف هذه المضاعفة بأنها "خطر خفي"، حيث قد تظهر أعراضها فورًا بعد الجراحة أو قد تتأخر، وتتنوع أعراضها، وقد يصعب تشخيصها أحيانًا بسبب الألم بعد الجراحة أو تأثير التخدير. إن فهم الآليات الدقيقة للإصابة، واتباع تقنية جراحية دقيقة، والتشخيص الفوري والصحيح، كلها عوامل حاسمة لتقليل حدوث هذه المضاعفة وتحسين فرص التعافي.
ما مدى شيوع شلل العصب الوركي؟
تتراوح نسبة حدوث شلل العصب الوركي بعد استبدال مفصل الورك الأولي من 0.1% إلى 2.8%. ومع ذلك، يمكن أن يرتفع هذا المعدل بشكل ملحوظ في حالات إعادة جراحة مفصل الورك (تصل إلى 7.6%)، أو في الحالات التي تتضمن تشوهات معقدة مثل خلل التنسج النمائي للورك (DDH) الذي يتطلب إطالة كبيرة في الطرف (تصل إلى 11%). تعكس هذه الأرقام أهمية الموضوع لكل جراح عظام، وتؤكد على ضرورة الوعي التام بهذه المضاعفة.
خبرة متخصصة في متناول يدك:
في صنعاء، يُعتبر
الأستاذ الدكتور محمد هطيف
، استشاري جراحة العظام والعمود الفقري، مرجعًا موثوقًا وذو خبرة واسعة في إدارة حالات استبدال مفصل الورك وتقليل مخاطر المضاعفات المحتملة، بما في ذلك شلل العصب الوركي. يُشدد الدكتور هطيف على أهمية التخطيط الدقيق والتقنية الجراحية المتقنة لضمان أفضل النتائج للمرضى.
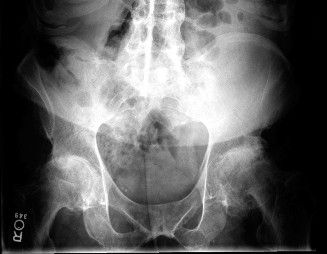
التشريح الجراحي للعصب الوركي وعلاقته بمفصل الورك
يُعد الفهم الشامل للمسار التشريحي المعقد للعصب الوركي وعلاقته بمفصل الورك والعضلات المحيطة به أمرًا أساسيًا للوقاية من أي إصابة عرضية خلال جراحة استبدال مفصل الورك.
ما هو العصب الوركي؟
العصب الوركي هو أكبر عصب في جسم الإنسان. ينشأ من الضفيرة العجزية (جذور الأعصاب L4-S3) ويخرج من الحوض عبر الثقبة الوركية الكبرى، وعادة ما يكون أسفل العضلة الكمثرية مباشرة. ومع ذلك، توجد اختلافات تشريحية حيث قد يخترق العضلة الكمثرية أو يمر فوقها. يقع مساره خلف محفظة مفصل الورك وعميقًا تحت العضلة الألوية الكبرى (العضلة الإليوية الكبيرة). ثم ينزل بين المدور الكبير وعظم الإسك، سطحيًا للعضلات الدوارة الخارجية القصيرة (العضلة التوأمية العلوية، العضلة السدادية الداخلية، العضلة التوأمية السفلية، والعضلة المربعة الفخذية) قبل أن يستمر نزولًا إلى الفخذ.
قرب العصب من مفصل الورك:
يكمن العصب الوركي في مكان قريب جدًا من الجزء الخلفي من الحُق (تجويف مفصل الورك) والجزء العلوي من عظم الفخذ. خلال الجراحة من المدخل الخلفي للورك، يتعرض العصب بعد تشريح العضلة الألوية الكبرى وتحرير العضلات الدوارة الخارجية القصيرة. يمكن للمبعدات (الكلابات الجراحية)، وخاصة تلك المستخدمة لكشف الحُق أو لتحريك عظم الفخذ، أن تمارس ضغطًا مباشرًا على العصب داخل الثلمة الوركية الكبرى أو على طول العمود الخلفي.

الشكل 1: توضيح للمسار التشريحي للعصب الوركي وعلاقته بالجزء الخلفي من مفصل الورك، مما يظهر قربه من العضلات الدوارة الخارجية القصيرة والحُق الخلفي. يُعد التحديد والحماية الدقيقة أمرًا بالغ الأهمية خلال جراحة استبدال مفصل الورك بالمدخل الخلفي.
الاختلافات التشريحية وأهميتها:
يمكن أن تجعل الاختلافات التشريحية، مثل اختراق العصب الوركي للعضلة الكمثرية، أكثر عرضة للشد أو الضغط مع حركات الورك أو في وجود استجابة التهابية. إن الوعي بهذه الاحتمالات أثناء التخطيط قبل الجراحة والتقييم أثناءها أمر بالغ الأهمية.
أسباب وعوامل خطر شلل العصب الوركي بعد استبدال مفصل الورك
شلل العصب الوركي هو نتيجة لتضرر العصب الوركي خلال أو بعد جراحة استبدال مفصل الورك. تتعدد آليات الإصابة، ويمكن تحديد مجموعة من العوامل التي تزيد من خطر حدوث هذه المضاعفة.
آليات إصابة العصب الوركي خلال جراحة استبدال مفصل الورك:
-
الشد (إصابة التمدد):
- يُعتبر هذا السبب الأكثر شيوعًا، خاصة عند إطالة الطرف بأكثر من 3-4 سم. يمكن أن يؤدي الإطالة الكبيرة إلى تمدد العصب بما يتجاوز حدوده الفسيولوجية المرنة، مما يؤدي إلى تلف الغشاء الدهني المحيط بالعصب (الميالين)، وتلف المحاور العصبية، وضعف إمداد الدم.
- يزداد هذا الخطر لدى المرضى الذين يعانون من اعتلالات عصبية سابقة، مثل مرضى السكري، أو الذين يخضعون لجراحة مراجعة حيث قد يكون العصب متندبًا أو مقيدًا.
-
الضغط المباشر:
- وضع المبعدات الجراحية (Retractors): يمكن أن يؤدي وضع المبعدات بشكل خاطئ أو استخدام مبعدات كبيرة جدًا، خاصة في الثلمة الوركية الكبرى، إلى ضغط العصب.
- الورم الدموي (Hematoma): يمكن أن يؤدي النزيف بعد الجراحة إلى تكون ورم دموي متزايد يمارس قوة ضاغطة على العصب، خاصة في المساحة الضيقة للثلمة الوركية الكبرى.
- تسرب الأسمنت: في جراحات استبدال مفصل الورك التي تستخدم الأسمنت، يمكن أن يؤدي تسرب الأسمنت بشكل مفرط إلى الخلف إلى ضغط مباشر على العصب، ويزداد الأمر سوءًا بسبب التفاعل الحراري للأسمنت المتصلب.
- انحشار الزرعات: يمكن أن تسبب مكونات الحُق الموضوعة بشكل خاطئ (مثل الميل الخلفي الزائد، أو بروز الحافة الخلفية بشكل مفرط) أو البراغي التي تخترق العمود الخلفي تهيجًا ميكانيكيًا مباشرًا أو ضغطًا على العصب.
-
التمزق أو القطع المباشر:
- على الرغم من ندرته، إلا أن الإصابة المباشرة من أدوات الجراحة مثل المطارق العظمية، والمثاقب، أو المبعدات الحادة ممكنة، خاصة أثناء جراحات المراجعة في حقل جراحي متندب أو عند إزالة النتوءات العظمية الصعبة.
-
الإصابة الحرارية:
- يمكن أن يتسبب التفاعل الحراري أثناء تصلب الأسمنت في تلف حراري للعصب الوركي إذا تسرب الأسمنت بالقرب منه.
-
نقص التروية الدموية (Ischemia):
- يمكن أن يؤدي استخدام الرباط الضاغط (tourniquet) لفترة طويلة، أو تلف الأوعية الدموية، أو الضمادات الضاغطة إلى تعريض إمداد الدم للعصب للخطر.
-
وضع المريض:
- يمكن أن يتسبب عدم كفاية التبطين أو الوضع المطول للمريض على طاولة العمليات في ضغط العصب. ومع ذلك، فإن ثني الورك الشديد أو الدوران الداخلي يمكن أن يزيد من الشد على العصب الوركي.
عوامل الخطر التي تزيد من احتمالية حدوث شلل العصب الوركي:
يُشدد الأستاذ الدكتور محمد هطيف على أهمية تحديد المرضى المعرضين لخطر متزايد لاتخاذ تدابير وقائية خاصة:
- الاعتلال العصبي الموجود مسبقًا: المرضى الذين يعانون من السكري، أمراض الأوعية الدموية الطرفية، جراحة سابقة في العمود الفقري مع اعتلال جذري، أو حالات عصبية أخرى، هم بطبيعتهم أكثر عرضة لإصابة العصب من الشد أو الضغط. التقييم العصبي الأساسي ضروري.
- اختلاف كبير في طول الساق قبل الجراحة: المرضى الذين يعانون من اختلاف كبير في طول الساق، خاصة أولئك الذين يعانون من خلل التنسج النمائي للورك طويل الأمد، أو التهاب المفاصل بعد الصدمة، أو بروز الحُق، حيث يتم التخطيط لإطالة كبيرة في الطرف (عادة >3-4 سم) لاستعادة طول الساق وميكانيكا الورك. يمكن أن يؤدي الإطالة الحادة إلى شد العصب الوركي الذي تقلص بشكل مزمن بما يتجاوز حدوده المرنة.
- جراحة استبدال مفصل الورك المراجعة: وجود تندب واسع، وتشوه في التشريح، وبقايا أسمنت، أو تعظم مغاير من العمليات الجراحية السابقة يزيد من صعوبة تشريح الأنسجة وخطر انحشار العصب أو إصابته المباشرة.
- خلل التنسج الخلقي للورك (DDH): غالبًا ما يرتبط بهجرة عظم الفخذ القريبة، والالتواء الأمامي الشديد، واختلاف طول الساق، مما يتطلب إعادة بناء معقدة وإطالة كبيرة محتملة.
- التهاب الفقار اللاصق / دمج العمود الفقري: قد ينقل المرضى الذين يعانون من تصلب العمود الفقري المزيد من الإجهاد إلى مفصل الورك، ويمكن أن يغير وضعهم الفقري الثابت ميكانيكا العصب.
- درجات مؤشر كتلة الجسم القصوى (BMI): يمكن أن يمثل مؤشر كتلة الجسم المنخفض جدًا أو المرتفع جدًا تحديات في الكشف عن المنطقة الجراحية واستخدام المبعدات، مما قد يزيد من خطر إصابة العصب.
- وقت الجراحة المطول: تزيد الفترات الطويلة من الكشف عن المنطقة الجراحية، واستخدام المبعدات، أو وضع المريض من المخاطر الإجمالية.
- المدخل الجراحي المحدد: المدخل الخلفي، على الرغم من مرونته، يعرض العصب الوركي بطبيعته لخطر أكبر بسبب قربه التشريحي والحاجة إلى تحريك العضلات الدوارة الخارجية القصيرة.
التخطيط قبل الجراحة ووضع المريض: خطوات وقائية حاسمة
يُعتبر التخطيط الدقيق قبل الجراحة والوضع الحذر للمريض أثناءها خطوات حاسمة في تقليل خطر شلل العصب الوركي.
التخطيط قبل الجراحة
-
تاريخ مرضي وفحص سريري شامل:
- التقييم العصبي الأساسي: يجب توثيق أي نقص عصبي موجود مسبقًا، بما في ذلك فقدان الإحساس، أو ضعف الحركة، أو الألم العصبي. يجب إيلاء اهتمام خاص لتوزيع العصب الوركي (سقوط القدم، خدر في الجزء الجانبي من الساق).
- الأمراض المصاحبة: تحديد عوامل الخطر مثل السكري، أمراض الأوعية الدموية الطرفية، جراحة سابقة في العمود الفقري القطني، أو إصابات الأعصاب السابقة.
- جراحة الورك السابقة: تقييم وجود تندب، أو تعظم مغاير، أو أجهزة مثبتة سابقة.
- اختلاف طول الساق (LLD): قياس اختلاف طول الساق الظاهري والحقيقي سريريًا. تقييم آليات التعويض (ميل الحوض، الجنف).
- نطاق حركة المفصل (ROM): توثيق نطاق حركة الورك، وتحديدًا الدوران الداخلي والخارجي، والذي يمكن أن يؤثر على شد الأنسجة الرخوة.
-
التقييم الإشعاعي والتخطيط:
- تصوير عالي الجودة: الحصول على صور شعاعية قياسية للحوض الأمامي الخلفي، والورك الجانبي، وربما صور شعاعية كاملة للساق واقفًا لتقييم دقيق لاختلاف طول الساق، والإزاحة الفخذية، ومركز دوران الورك.
- التخطيط الرقمي: استخدام برامج التخطيط الرقمي لتخطيط دقيق لأحجام المكونات، وموضعها، واستعادة طول الطرف المتوقع. يسمح هذا للجراح بتصور الإطالة المتوقعة وتحديد ما إذا كانت تتجاوز الحدود المقبولة. الهدف هو استعادة طول الساق التشريحي مع مراعاة مرونة العصب الوركي. بشكل عام، تزيد الإطالة التي تزيد عن 3-4 سم بشكل كبير من خطر شلل العصب الوركي.
- تحديد التشريح عالي الخطورة: التعرف على خلل التنسج النمائي الشديد للورك مع هجرة عظم الفخذ القريبة، أو بروز الحُق، أو النتوءات العظمية الكبيرة التي قد تقيد العصب أو تعقد الكشف عن المنطقة الجراحية.
-
استشارة التخدير: مناقشة استخدام كتل الأعصاب (مثل التخدير الشوكي مقابل التخدير العام، واستخدام كتل ما بعد الجراحة) وإمكانية إخفائها للعلامات المبكرة لإصابة العصب.
-
المراقبة العصبية: في الحالات عالية الخطورة (مثل اختلاف طول الساق الشديد، جراحة المراجعة، الاعتلال العصبي الموجود مسبقًا)، يمكن النظر في المراقبة العصبية أثناء الجراحة (IONM) باستخدام الإمكانات الحسية الجسدية المستحثة (SSEPs) وتخطيط كهربية العضل (EMG). على الرغم من أنها مثيرة للجدل وليست معتمدة عالميًا بسبب التكلفة وتحديات التفسير، إلا أن الانخفاض الكبير في سعة SSEP أو زيادة نشاط EMG التلقائي يمكن أن يشير إلى تهيج أو شد العصب، مما يدفع إلى إجراء تعديلات أثناء الجراحة.
-
تثقيف المريض: إبلاغ المريض بالمخاطر المحتملة لإصابة العصب، وأعراضها، ومسار التعافي النموذجي. إدارة التوقعات فيما يتعلق بتصحيح اختلاف طول الساق، خاصة في الحالات التي يتطلب فيها التصحيح الكامل خطرًا عصبيًا غير مقبول.
وضع المريض
يحدد اختيار المدخل الجراحي (الخلفي، الأمامي، الأمامي الجانبي) وضعية محددة، ولكن المبادئ الأساسية تنطبق على جميعها لحماية العصب الوركي.
-
وضعية الاستلقاء الجانبي (شائعة للمداخل الخلفية/الأمامية الجانبية):
- وضع ثابت: التأكد من وضع المريض بشكل آمن لمنع الحركات غير المقصودة أثناء الجراحة.
-
تبطين كافٍ:
ضروري لجميع نقاط الضغط.
- العصب الشظوي: تبطين رأس عظم الشظية في الساق المتدلية لمنع ضغط العصب الشظوي المشترك، وهو أحد فروع العصب الوركي وعرضة للإصابة في هذا الموقع.
- الإبط: تبطين الإبط في الجانب المتدلي لمنع ضغط الضفيرة العضدية.
- الساق المقابلة: التأكد من أن الساق المقابلة ليست مثنية بشكل مفرط، أو مبعدة، أو مدورة داخليًا، حيث يمكن أن تسبب هذه الأوضاع شدًا على العصب الوركي أو العصب الشظوي المشترك.
- ثني/بسط الورك: تجنب الثني أو البسط الشديد للورك الذي يمكن أن يشد العصب الوركي.
- محاذاة الجذع: الحفاظ على محاذاة العمود الفقري المحايدة لمنع الشد غير الضروري على جذور الأعصاب.
-
وضعية الاستلقاء الظهري (شائعة للمدخل الأمامي):
- التبطين: التأكد من تبطين جميع النتوءات العظمية بشكل كافٍ.
- وضع الطرف السفلي: تجنب الدوران الخارجي المفرط أو الثني المفرط للساق التي يتم إجراء الجراحة عليها، مما قد يشد العصب الوركي. يجب وضع الساق غير العاملة بشكل محايد.
- الوقاية من سقوط القدم: التأكد من أن القدمين في وضع محايد، وتجنب ثني أخمص القدمين لفترة طويلة مما قد يعرض العصب الشظوي للخطر.
مبادئ عامة لجميع الأوضاع:
*
تجنب الشد المفرط:
يجب التحكم في الشد على الطرف الذي يتم إجراء الجراحة عليه أثناء خلع أو رد المفصل وأن يكون قصيرًا.
*
مراقبة عمق التخدير:
يمكن أن يخفي التخدير العميق تقلصات العضلات الانعكاسية التي قد تشير إلى تهيج العصب.
*
التواصل مع طبيب التخدير:
الإبلاغ عن أي مخاوف تتعلق بوضع المريض أو تحريك الطرف.
أعراض شلل العصب الوركي وكيفية تشخيصه
إن التعرف المبكر على أعراض شلل العصب الوركي بعد جراحة مفصل الورك أمر بالغ الأهمية للبدء في العلاج المناسب.
الأعراض السريرية لشلل العصب الوركي
تعتمد الأعراض على مدى الإصابة بالجزء المتضرر من العصب الوركي، والذي ينقسم إلى فرعين رئيسيين: العصب الشظوي (Peroneal Nerve) والعصب الظنبوبي (Tibial Nerve).
-
الضعف الحركي (Motor Deficits):
- سقوط القدم (Foot Drop): هو العرض الأكثر شيوعًا، ويشير إلى ضعف في رفع الكاحل لأعلى (ثني الظهر) وقلب القدم للخارج (الالتفاف الخارجي)، وهذا يدل على إصابة الفرع الشظوي. قد يجد المريض صعوبة في رفع مقدمة القدم عند المشي، مما يؤدي إلى سحب القدم على الأرض أو الحاجة لرفع الركبة عاليًا لتجنب التعثر.
- ضعف في ثني الركبة (الأوتار المأبضية) وثني الأصابع/ثني أخمص القدمين (العصب الظنبوبي): قد يكون موجودًا أيضًا، اعتمادًا على مدى الإصابة. الشلل الوركي الكامل سيؤثر على جميع هذه المجموعات العضلية.
-
نقص الإحساس (Sensory Deficits):
- خدر، أو تنميل، أو إحساس غير طبيعي (مثل الوخز أو الحرق) في القدم (السطح العلوي، أو السفلي، أو الجانبي) والجزء الجانبي من الساق (توزيع العصب الشظوي) أو الجزء الخلفي من الساق (توزيع العصب الظنبوبي).
-
الألم (Pain):
- قد يكون الألم العصبي، الذي يوصف بأنه حارق، أو لاذع، أو كهربائي، عرضًا بارزًا.
-
التوقيت (Timing):
- يمكن أن تظهر الأعراض فورًا بعد الجراحة أو قد تتأخر في الظهور، غالبًا بسبب تكون ورم دموي (تجمع دموي) يضغط على العصب.
التشخيص التفريقي
من الضروري التفريق بين شلل العصب الوركي وحالات أخرى قد تتشابه في الأعراض:
- اعتلال الجذور القطنية (Lumbar Radiculopathy): قد يحاكي أعراض العصب الوركي، سواء كان موجودًا مسبقًا أو جديدًا. قد يكون تصوير العمود الفقري ضروريًا.
- شلل العصب الفخذي (Femoral Nerve Palsy): يتميز بضعف في ثني الورك وبسط الركبة (العضلة الرباعية)، وفقدان الإحساس في الفخذ الأمامي/الساق الأنسية. وهو أكثر شيوعًا مع المداخل الأمامية.
- متلازمة الحيز الحادة (Acute Compartment Syndrome): نادرة ولكنها خطيرة. تتميز بألم شديد، وتوتر في الحيز العضلي، وألم عند الشد السلبي، وتنميل.
- الجلطة الوريدية العميقة (DVT) / إصابة الشريان المأبضي: تتميز بتورم بعيد، وألم، ودفء، وضعف النبضات.
طرق التشخيص
-
الفحص السريري:
- فحص مفصل للحركة، والإحساس، وردود الفعل فورًا بعد الجراحة وبشكل متسلسل لمراقبة التغيرات.
-
تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS):
- المعيار الذهبي: للتشخيص، وتحديد موقع الآفة، وتقييم شدتها (إزالة الميالين مقابل تلف المحاور العصبية)، والتنبؤ بالشفاء.
- التوقيت: عادة ما يتم إجراؤها بعد 3-4 أسابيع من الجراحة عندما تصبح التغيرات الناتجة عن تعطل الأعصاب واضحة. قد تكون الدراسات المبكرة طبيعية.
-
التصوير:
- الأشعة السينية العادية: لتقييم موضع مكونات المفصل، وتحديد أي سوء وضع واضح، أو انحشار للأجهزة.
- التصوير المقطعي المحوسب (CT Scan): ممتاز لتقييم موضع المكونات، وتحديد تسرب الأسمنت، أو انحشار العظام، أو التعظم المغاير بالقرب من العصب.
- **التصوير بالرنين المغناط
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك