دليلك الشامل لعدم استقرار الرضفة: الأسباب، التشخيص، والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم استقرار الرضفة هو حالة تتميز بانزلاق أو خلع الرضفة عن مسارها الطبيعي، مسببة الألم وصعوبة الحركة. يتضمن العلاج خيارات تحفظية وجراحية متقدمة، مع التركيز على استعادة الثبات والوظيفة الكاملة للمفصل، تحت إشراف الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: عدم استقرار الرضفة هو حالة تتميز بانزلاق أو خلع الرضفة عن مسارها الطبيعي، مسببة الألم وصعوبة الحركة. يتضمن العلاج خيارات تحفظية وجراحية متقدمة، مع التركيز على استعادة الثبات والوظيفة الكاملة للمفصل، تحت إشراف الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة عن عدم استقرار الرضفة
يُعد مفصل الركبة من أكثر المفاصل تعقيدًا وأهمية في جسم الإنسان، حيث يتحمل وزن الجسم ويسمح بحركة واسعة النطاق. وفي قلب هذا المفصل تقع الرضفة (صابونة الركبة)، وهي عظمة صغيرة مسطحة تلعب دورًا حيويًا في وظيفة الركبة. عندما تفقد الرضفة مسارها الطبيعي وتنزلق أو تخرج من مكانها، تُعرف هذه الحالة بـ "عدم استقرار الرضفة" أو "خلع الرضفة".
يمكن أن يكون عدم استقرار الرضفة تجربة مؤلمة ومقلقة، حيث يؤثر بشكل كبير على الأنشطة اليومية والرياضية. قد يتراوح الأمر من شعور بسيط بالانزلاق أو "الطقطقة" إلى خلع كامل ومؤلم يتطلب التدخل الطبي. يعاني العديد من المرضى من القلق المستمر من احتمال حدوث خلع آخر، مما يؤثر على جودة حياتهم.
في هذه الصفحة الشاملة، سنتعمق في فهم عدم استقرار الرضفة، بدءًا من التشريح الأساسي للمفصل، مرورًا بالأسباب وعوامل الخطر التي تؤدي إلى هذه الحالة، وصولاً إلى الأعراض وكيفية تشخيصها بدقة. الأهم من ذلك، سنستعرض خيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية، مع التركيز على أحدث التقنيات وأكثرها فعالية.
إذا كنت تعاني من عدم استقرار الرضفة أو خلعها المتكرر، فإنك في المكان الصحيح. إن فهم حالتك هو الخطوة الأولى نحو التعافي. ونحن نؤكد لك أن الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والمفاصل في صنعاء، يقدم رعاية متخصصة وشاملة لمرضى عدم استقرار الرضفة، مستخدمًا خبرته الواسعة وأحدث الأساليب العلاجية لضمان أفضل النتائج الممكنة.
التشريح الأساسي لمفصل الرضفة
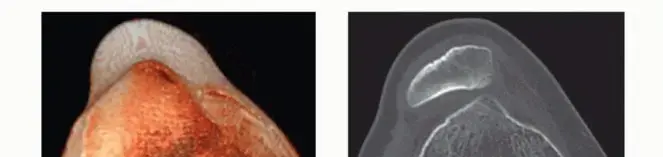
لفهم عدم استقرار الرضفة، من الضروري أولاً استيعاب التشريح المعقد لمفصل الركبة، وخاصة المنطقة الرضفية الفخذية (Patellofemoral Joint). تتكون هذه المنطقة من ثلاثة مكونات رئيسية: الرضفة، الترقوة الفخذية، والأربطة والعضلات المحيطة بها.
الرضفة والترقوة الفخذية
- الرضفة (Patella): تُعرف أيضًا باسم "صابونة الركبة"، وهي عظمة سمسمية (Sesamoid Bone) تقع داخل وتر العضلة الرباعية الفخذية. تعمل الرضفة كنقطة ارتكاز تزيد من قوة العضلة الرباعية وتسهل حركة تمديد الركبة. تنزلق الرضفة ضمن أخدود خاص في نهاية عظم الفخذ يُعرف بالترقوة الفخذية.
- الترقوة الفخذية (Trochlear Groove): هو أخدود على شكل حرف "V" يقع في الجزء السفلي من عظم الفخذ (Femur). هذا الأخدود مصمم لاحتواء الرضفة وتوجيهها بسلاسة أثناء ثني ومد الركبة. عمق هذا الأخدود وشكله يلعبان دورًا حاسمًا في استقرار الرضفة.
الأربطة الرئيسية المثبتة للرضفة
تعتمد استقرار الرضفة على توازن دقيق بين العظام والأربطة والعضلات. من أهم الأربطة التي تمنع انزلاق الرضفة:
- الرباط الرضفي الفخذي الإنسي (Medial Patellofemoral Ligament - MPFL): يُعد هذا الرباط هو المثبت الساكن (Static Stabilizer) الأساسي للرضفة، خاصة في أول 20-30 درجة من ثني الركبة، حيث يكون الأخدود الفخذي الضحل. يربط الرباط الرضفة باللقمة الفخذية الإنسية (Medial Femoral Condyle) ويقاوم أي قوة تحاول دفع الرضفة باتجاه الخارج (جانبيًا). يُعد تمزق هذا الرباط الإصابة الأكثر شيوعًا عند خلع الرضفة لأول مرة.
- الرباط الرضفي الفخذي الجانبي (Lateral Retinaculum): هو نسيج ضام يقع على الجانب الخارجي للرضفة، ويوفر بعض الدعم الجانبي. ومع ذلك، في بعض الحالات، قد يكون ضيقًا بشكل مفرط، مما يسحب الرضفة جانبيًا ويزيد من خطر عدم الاستقرار.
العضلات المحيطة بالرضفة
- العضلة الرباعية الفخذية (Quadriceps Femoris Muscle): هي مجموعة من أربع عضلات كبيرة في مقدمة الفخذ، تتجمع لتكوين الوتر الرباعي الذي يتصل بالرضفة. تلعب هذه العضلة دورًا حيويًا في تمديد الركبة.
- العضلة المتسعة الإنسية المائلة (Vastus Medialis Obliquus - VMO): هي الجزء الأكثر إنسية وسفلية من العضلة الرباعية. تتميز أليافها باتجاه مائل، مما يسمح لها بسحب الرضفة نحو الداخل (إنسيًا) وإبقائها في مسارها الطبيعي. تعتبر VMO مثبتًا ديناميكيًا (Dynamic Stabilizer) حيويًا للرضفة، خاصة أثناء الحركات النشطة.
أي خلل في هذه المكونات التشريحية، سواء كان في شكل العظام، أو قوة الأربطة، أو توازن العضلات، يمكن أن يؤدي إلى عدم استقرار الرضفة.
الأسباب وعوامل الخطر لعدم استقرار الرضفة
عدم استقرار الرضفة ليس مجرد حدث عشوائي، بل غالبًا ما يكون نتيجة لمجموعة من العوامل التشريحية والميكانيكية الحيوية التي تزيد من قابلية الرضفة للانزلاق أو الخلع. يمكن تقسيم هذه العوامل إلى فئات رئيسية: تشوهات العظام الهيكلية، وضعف الأنسجة الرخوة والأربطة، وعوامل أخرى.
تشوهات العظام الهيكلية
تُعد تشوهات العظام هي الأسباب الأكثر شيوعًا والأكثر أهمية لعدم استقرار الرضفة المتكرر.
-
خلل تنسج الترقوة الفخذية (Trochlear Dysplasia):
- يُعد هذا العامل هو الأهم والأكثر خطورة لعدم استقرار الرضفة المتكرر. في هذه الحالة، يكون الأخدود الفخذي (الترقوة) الذي يجب أن تحتويه الرضفة ضحلًا أو مسطحًا أو حتى محدبًا، بدلاً من أن يكون عميقًا ومقعرًا. هذا يقلل من الاحتواء العظمي للرضفة، مما يجعلها عرضة للانزلاق الجانبي.
- يُصنف خلل تنسج الترقوة الفخذية وفقًا لتصنيف ديجور (Dejour classification) إلى أربعة أنواع (A, B, C, D) بناءً على شدته وميزاته الشعاعية، حيث النوع D هو الأشد.
-
الرضفة العالية (Patella Alta):
- تعني أن الرضفة تقع في موضع أعلى من الطبيعي على عظم الفخذ. هذا يمنع الرضفة من الانخراط بشكل صحيح في الأخدود الفخذي خلال المراحل الأولى من ثني الركبة، مما يزيد من خطر خلعها. تُقاس هذه الحالة باستخدام نسبة إنسال-سالفاتي (Insall-Salvati ratio) على الأشعة السينية الجانبية.
-
زيادة مسافة TT-TG (Tibial Tubercle-Trochlear Groove Distance):
- تقيس هذه المسافة مدى انحراف حدبة الظنبوب (نقطة اتصال وتر الرضفة بالظنبوب) جانبيًا بالنسبة للأخدود الفخذي. كلما زادت هذه المسافة (عادةً أكثر من 15-20 ملم)، زاد سحب العضلة الرباعية للرضفة نحو الخارج، مما يزيد من خطر عدم الاستقرار. تُقاس بدقة باستخدام الأشعة المقطعية (CT scan).
-
زاوية Q الزائدة (Increased Q-angle):
- هي الزاوية بين خط يمتد من الشوكة الحرقفية الأمامية العلوية إلى مركز الرضفة، وخط يمتد من مركز الرضفة إلى حدبة الظنبوب. تشير الزاوية Q الكبيرة إلى سحب جانبي مفرط على الرضفة.
-
نقص تنسج اللقمة الفخذية الإنسية (Hypoplastic Medial Femoral Condyle):
- قد يكون حجم اللقمة الفخذية الإنسية صغيرًا، مما يقلل من الدعم العظمي للرضفة من الجانب الإنسي.
ضعف الأنسجة الرخوة والأربطة
-
تمزق أو قصور الرباط الرضفي الفخذي الإنسي (MPFL Rupture or Insufficiency):
- كما ذكرنا سابقًا، هو المثبت الساكن الأساسي. عند حدوث خلع الرضفة، غالبًا ما يتمزق هذا الرباط، وإذا لم يلتئم بشكل صحيح أو كان ضعيفًا، فإنه يزيد بشكل كبير من خطر الخلع المتكرر.
-
رخاوة الأربطة العامة (Generalized Ligamentous Laxity):
- يعاني بعض الأشخاص من مرونة مفرطة في جميع مفاصلهم (مثل متلازمة إهلرز دانلوس). هذه الرخاوة تجعل الأربطة أقل قدرة على توفير الثبات المطلوب للرضفة.
-
ضعف أو اختلال العضلة المتسعة الإنسية المائلة (VMO Weakness or Imbalance):
- إذا كانت عضلة VMO ضعيفة أو لا تعمل بكفاءة، فإنها تفشل في سحب الرضفة إنسيًا بشكل فعال، مما يسمح للعضلات الجانبية بسحب الرضفة نحو الخارج.
عوامل أخرى
- العمر عند الخلع الأول: الخلع الأول في سن مبكرة (خاصة قبل 15 عامًا) يزيد من خطر التكرار.
- إصابة سابقة: تاريخ من الإصابات السابقة في الركبة.
- الجنس: الإناث أكثر عرضة للإصابة بعدم استقرار الرضفة.
- الرياضات عالية التأثير: الأنشطة التي تتضمن القفز، التواء الركبة، أو التغيرات المفاجئة في الاتجاه.
إن فهم هذه العوامل المعقدة هو جوهر التشخيص الدقيق ووضع خطة علاج فعالة. الأستاذ الدكتور محمد هطيف في صنعاء يمتلك الخبرة اللازمة لتقييم جميع هذه العوامل وتحديد السبب الجذري لعدم استقرار الرضفة لديك.
الأعراض والتشخيص الدقيق لعدم استقرار الرضفة
يُعد التشخيص الدقيق لعدم استقرار الرضفة أمرًا بالغ الأهمية لوضع خطة علاج فعالة. يبدأ التشخيص بفهم الأعراض التي يعاني منها المريض، ثم يتبعه فحص سريري شامل، وأخيرًا، استخدام تقنيات التصوير المتقدمة.
الأعراض الشائعة لعدم استقرار الرضفة
تتنوع الأعراض التي قد يختبرها المرضى، وتعتمد على شدة الحالة وما إذا كان هناك خلع كامل أو مجرد شعور بالانزلاق.
- الألم (Pain): غالبًا ما يكون الألم حول الرضفة أو خلفها، وقد يزداد مع الأنشطة التي تتطلب ثني الركبة مثل صعود الدرج، القرفصاء، أو الجري.
- التورم (Swelling): قد يحدث تورم في الركبة، خاصة بعد نوبة خلع حادة، نتيجة للنزيف الداخلي أو الالتهاب.
- الشعور بالانزلاق أو "الطقطقة" (Giving Way or Clunking Sensation): قد يشعر المريض بأن الرضفة "تتحرك" أو "تنزلق" خارج مكانها، حتى لو لم يحدث خلع كامل. قد يصاحب ذلك صوت طقطقة مسموع.
- الخلع المرئي (Visible Dislocation): في حالات الخلع الكامل، قد يرى المريض الرضفة بوضوح وهي منحرفة جانبًا عن مسارها الطبيعي، مما يسبب تشوهًا واضحًا في شكل الركبة.
- القلق (Apprehension): يشعر العديد من المرضى بقلق شديد وخوف من تكرار الخلع، خاصة عند أداء حركات معينة أو عند محاولة العودة إلى الأنشطة الرياضية.
- صعوبة في تمديد الركبة (Difficulty Extending the Knee): بعد الخلع، قد يجد المريض صعوبة أو ألمًا في تمديد الركبة بالكامل.
الفحص السريري الشامل
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق لتقييم حالة الركبة وتحديد عوامل الخطر المحتملة. يشمل الفحص:
- الملاحظة البصرية: تقييم محاذاة الطرف السفلي، وجود أي تشوهات، التورم، أو ضمور العضلات.
- الجس (Palpation): تحديد مناطق الألم والحساسية حول الرضفة.
- تقييم حركة الرضفة: اختبار مدى حركة الرضفة جانبيًا وإنسيًا، وتقييم ما إذا كانت مفرطة الحركة (Hypermobility).
- اختبار القلق الرضفي (Patellar Apprehension Test): يُعد هذا الاختبار الأكثر تحديدًا لعدم استقرار الرضفة. يقوم الطبيب بمحاولة دفع الرضفة جانبيًا بينما تكون الركبة في وضعية ثني خفيف. إذا شعر المريض بالقلق، أو شد العضلات، أو أوقف الحركة خوفًا من الخلع، يُعتبر الاختبار إيجابيًا.
- علامة J (J-sign): تُلاحظ هذه العلامة عندما تنحرف الرضفة فجأة وبشكل مفرط جانبيًا مع اقتراب الركبة من الامتداد الكامل أثناء حركة التمديد النشطة. تشير غالبًا إلى خلل تنسج الترقوة الفخذية.
- تقييم زاوية Q: قياس الزاوية Q لتقييم محاذاة آلية الباسطة.
- مقياس بيتون (Beighton Score): يستخدم لتقييم رخاوة الأربطة العامة في الجسم.
التصوير التشخيصي المتقدم
للحصول على صورة كاملة ودقيقة للحالة، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- المنظر الأمامي الخلفي (AP View): لتقييم محاذاة العظام العامة.
- المنظر الجانبي (Lateral View): ضروري لتقييم ارتفاع الرضفة (Patella Alta) باستخدام نسب مثل إنسال-سالفاتي (Insall-Salvati Ratio). كما يمكن الكشف عن أي شظايا عظمية (Osteochondral Fragments) قد تكون قد انفصلت أثناء الخلع.
- المنظر المحوري للرضفة (Axial/Merchant/Laurin View): لتقييم ميلان الرضفة (Patellar Tilt) وموقعها بالنسبة للأخدود الفخذي.
-
الرنين المغناطيسي (MRI):
-
يُعد الرنين المغناطيسي هو المعيار الذهبي لتقييم الأنسجة الرخوة. يسمح بتقييم شامل لـ:
- سلامة الرباط الرضفي الفخذي الإنسي (MPFL) ودرجة تمزقه.
- وجود أي إصابات غضروفية (Chondral Damage) على الرضفة أو الترقوة الفخذية.
- وجود كدمات عظمية (Bone Bruising) في اللقمة الفخذية الجانبية أو الرضفة الإنسية، والتي تدل على موقع الاصطدام أثناء الخلع.
- حالة الغضاريف الهلالية والأربطة الأخرى (مثل الرباط الصليبي الأمامي).
- تقييم خلل تنسج الترقوة الفخذية والرضفة العالية.
-
يُعد الرنين المغناطيسي هو المعيار الذهبي لتقييم الأنسجة الرخوة. يسمح بتقييم شامل لـ:
-
الأشعة المقطعية (CT Scan):
- تُعد الأشعة المقطعية هي الأدق في قياس مسافة TT-TG (Tibial Tubercle-Trochlear Groove Distance)، وهي معلم حاسم لتحديد مدى انحراف حدبة الظنبوب جانبيًا. كما توفر صورًا ثلاثية الأبعاد مفصلة لتقييم خلل تنسج الترقوة الفخذية بدقة أكبر.
من خلال الجمع بين الفحص السريري الدقيق والتحاليل التصويرية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد جميع عوامل الخطر المساهمة في عدم استقرار الرضفة لديك، مما يمهد الطريق لوضع خطة علاج مخصصة وفعالة.
خيارات العلاج المتاحة لعدم استقرار الرضفة
يعتمد علاج عدم استقرار الرضفة على عدة عوامل، بما في ذلك شدة الحالة، عدد مرات الخلع، وجود إصابات مصاحبة، عمر المريض، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف في صنعاء نهجًا علاجيًا شاملاً ومخصصًا لكل مريض، بدءًا من العلاج التحفظي وصولاً إلى التدخلات الجراحية المتقدمة.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي هو الخيار الأول للعديد من المرضى، خاصة بعد أول نوبة خلع رضفة حادة دون وجود شظايا عظمية كبيرة أو تشوهات عظمية حادة.
-
الراحة، الثلج، الضغط، الرفع (RICE Protocol):
- مباشرة بعد الخلع، يساعد هذا البروتوكول في تقليل الألم والتورم.
-
الحد من الحركة (Immobilization):
- قد يتم استخدام دعامة للركبة لفترة قصيرة (عادة 2-4 أسابيع) لتوفير الدعم وتقليل الحركة، مع السماح بثني خفيف للركبة لتجنب التصلب.
-
العلاج الطبيعي (Physical Therapy):
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يركز البرنامج على:
- تقوية العضلة المتسعة الإنسية المائلة (VMO): لزيادة سحب الرضفة إنسيًا.
- تقوية العضلة الرباعية وعضلات الأرداف والجذع: لتحسين الاستقرار العام للطرف السفلي.
- تمارين التوازن والتناسق (Proprioception): لإعادة تدريب الركبة على الاستجابة للمواقف غير المستقرة.
- تمارين المرونة: لتحسين نطاق الحركة.
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يركز البرنامج على:
-
الدعامات الرضفية (Patellofemoral Bracing):
- يمكن استخدام دعامات خاصة بالرضفة (مثل دعامات J-buttress) لتوفير دعم ميكانيكي ومساعدة في توجيه الرضفة إنسيًا، وتقليل القلق أثناء الأنشطة.
-
إدارة الألم:
- يمكن استخدام مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم.
التدخلات الجراحية المتقدمة
تُصبح الجراحة ضرورية في حالات عدم استقرار الرضفة المتكرر، أو عندما تكون هناك تشوهات عظمية كبيرة، أو في وجود إصابات مصاحبة تتطلب التدخل (مثل شظايا عظمية). يختار الأستاذ الدكتور محمد هطيف الإجراء الجراحي الأنسب بناءً على التقييم الشامل لكل مريض.
إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL Reconstruction)
- الهدف: استعادة المثبت الساكن الأساسي للرضفة.
- الوصف: يتم استخدام طعم (Graft) - غالبًا ما يكون وترًا ذاتيًا (Autograft) من أوتار الركبة (Semitendinosus) أو وتر العضلة الرباعية، أو طعمًا من متبرع (Allograft) - لإنشاء رباط MPFL جديد. يتم تثبيت الطعم بالرضفة وعظم الفخذ في نقاط تشريحية محددة (مثل نقطة شوتل Schottle's Point على الفخذ) لضمان التوتر المناسب والوظيفة المتساوية (Isometric Function) عبر نطاق حركة الركبة.
- الأهمية: يُعد هذا الإجراء هو الأكثر شيوعًا وفعالية في علاج عدم استقرار الرضفة الناجم عن قصور الرباط MPFL.
- اعتبارات خاصة بالأطفال: في المرضى الذين لديهم صفائح نمو مفتوحة (Open Physes)، يتم استخدام تقنيات خاصة لتجنب إتلاف صفيحة النمو، مثل تقنيات التثبيت داخل المشاشة (All-epiphyseal) أو التي تتجنب عبور صفيحة النمو قدر الإمكان.
رأب الترقوة الفخذية (Trochleoplasty)
- الهدف: تصحيح خلل تنسج الترقوة الفخذية (الترقوة الضحلة أو المسطحة).
-
الوصف:
يتضمن هذا الإجراء إعادة تشكيل الأخدود الفخذي لجعله أعمق وأكثر احتواءً للرضفة. هناك عدة تقنيات، منها:
- رأب الترقوة بالتعميق (Deepening Trochleoplasty): يتم رفع طبقة من الغضروف والعظم تحت الغضروفي، وإزالة العظم الإسفنجي الأساسي، ثم إعادة وضع الغضروف والعظم في الأخدود الجديد الأعمق.
- الأهمية: يُعد هذا الإجراء
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك