إصلاح وإعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL): الحل الفعال لعدم استقرار الرضفة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم استقرار الرضفة هو حالة مؤلمة تُسبب خلع أو انزلاق غطاء الركبة. يُعد إصلاح أو إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL) حلاً فعالاً لاستعادة الثبات والوظيفة. يُقدم الأستاذ الدكتور محمد هطيف، الخبير الرائد في صنعاء، رعاية متكاملة لهذه الحالات.
الخلاصة الطبية السريعة: عدم استقرار الرضفة (Patellar Instability) هو حالة مرضية معقدة ومؤلمة تُسبب خلع أو انزلاق غطاء الركبة (الصابونة) عن مساره الطبيعي. يُعد إجراء إصلاح أو إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL) حلاً جراحياً جذرياً وفعالاً لاستعادة الثبات، القوة، والوظيفة الحيوية لمفصل الركبة. يُقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء والخبير الرائد في جراحات المناظير والمفاصل في اليمن، رعاية طبية متكاملة ومتقدمة لهذه الحالات، معتمداً على أحدث التقنيات العالمية (مثل مناظير 4K) وخبرة تمتد لأكثر من 20 عاماً لضمان عودة المرضى والرياضيين لحياتهم الطبيعية بأمان تام.

مقدمة شاملة حول عدم استقرار الرضفة وتأثيره على جودة الحياة
أهلاً بكم في هذا الدليل الطبي الشامل والمرجعي حول إحدى أكثر المشكلات الميكانيكية الحيوية تعقيداً والتي تُصيب مفصل الركبة: عدم استقرار الرضفة (Patellar Instability). هذه الحالة تتجاوز بكثير المفهوم البسيط لـ "خروج غطاء الركبة من مكانه"؛ بل هي تفاعل مرضي معقد بين الخلل التشريحي، الميكانيكا الحيوية للمفصل، والعوامل الوراثية أو الإصابات الرضية الخاصة بكل مريض.
الهدف الأساسي من هذا الدليل هو تقديم فهم عميق وشامل لكيفية استعادة ثبات ووظيفة الركبة، وهو ما يتحقق في الحالات المتقدمة من خلال التدخل الجراحي الدقيق لإصلاح أو إعادة بناء الرباط الرضفي الفخذي الإنسي (Medial Patellofemoral Ligament - MPFL).
يُعاني الآلاف من الأشخاص، وخاصة الفئة العمرية الشابة والرياضيين المحترفين والهواة، من آلام مبرحة، تورم متكرر، وقلق نفسي مستمر (Apprehension) بسبب خلع الرضفة أو انزلاقها المتكرر (Subluxation). يُعد الرباط الرضفي الفخذي الإنسي (MPFL) هو "الحارس الأمين" والمثبت الأساسي لثبات الرضفة. وعندما يتعرض هذا الرباط الحيوي للتمزق الجزئي أو الكلي، أو الترهل الشديد نتيجة إصابة رياضية أو تكوين تشريحي غير طبيعي، تفقد الرضفة مسارها الانسيابي الطبيعي. هذا الخلل يؤدي إلى احتكاك غير طبيعي للغضاريف، مما يسرع من تآكل المفصل (خشونة الركبة المبكرة)، ويؤثر بشكل جذري على جودة الحياة، القدرة على العمل، وممارسة الأنشطة اليومية والرياضية.
في هذا المرجع الطبي المفصل، سنستعرض بدقة متناهية كل ما يتعلق بعدم استقرار الرضفة. سنبدأ بفهم التشريح الدقيق للركبة، مروراً بالأسباب الجذرية وعوامل الخطر، وصولاً إلى أحدث بروتوكولات التشخيص والعلاج (التحفظي والجراحي). وسنسلط الضوء بشكل خاص على التقنيات الجراحية الدقيقة التي يطبقها الأستاذ الدكتور محمد هطيف، والذي يُعد من أبرز جراحي العظام والمفاصل في العاصمة صنعاء واليمن، حيث يوظف خبرته الأكاديمية والعملية الطويلة لتقديم حلول نهائية ومستدامة لهذه الحالات المعقدة.
التشريح الميكانيكي الحيوي: دور الرباط الرضفي الفخذي الإنسي (MPFL)
لفهم كيفية علاج عدم استقرار الرضفة، يجب علينا أولاً الغوص في التفاصيل التشريحية الدقيقة لمفصل الركبة، وتحديداً العلاقة الهندسية بين الرضفة وعظم الفخذ، والدور المحوري الذي يلعبه الرباط الرضفي الفخذي الإنسي.
الرضفة (Patella) والميزاب البكري (Trochlear Groove)
الرضفة، أو ما يُعرف شعبياً بـ "غطاء الركبة" أو "الصابونة"، هي أكبر عظمة سمسمية (Sesamoid bone) في جسم الإنسان. هي عظمة مسطحة، مثلثة الشكل تقريباً، تقع في الجزء الأمامي من مفصل الركبة ومدمجة داخل وتر العضلة الرباعية الرؤوس (Quadriceps tendon).
تتحرك الرضفة للأعلى والأسفل ضمن مسار أو تجويف مخصص لها في النهاية السفلية لعظم الفخذ يُسمى "الميزاب البكري" (Trochlear Groove). هذا الترتيب الهندسي الدقيق يُشبه حركة القطار على السكة الحديدية. يعمل هذا النظام على:
1. زيادة كفاءة العضلة الرباعية: حيث تعمل الرضفة كنقطة ارتكاز تزيد من قوة العضلة الرباعية عند فرد الركبة.
2. حماية المفصل: توفر درعاً واقياً للغضاريف والأربطة الداخلية للركبة من الصدمات الأمامية.
عندما تفقد الرضفة مسارها الطبيعي داخل الميزاب البكري، فإنها غالباً ما تنزلق أو تُخلع تماماً في الاتجاه الجانبي (الخارجي - Lateral)، وهو الاتجاه الأقل مقاومة. هذا الخروج عن المسار يُسبب ألماً شديداً، تمزقاً في الأنسجة المحيطة، وتلفاً محتملاً في الغضروف المفصلي.
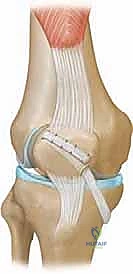
الدور الحيوي والحاسم للرباط الرضفي الفخذي الإنسي (MPFL)
يُعتبر الرباط الرضفي الفخذي الإنسي (MPFL) هو خط الدفاع الأول والمثبت الأساسي الذي يمنع انزياح الرضفة نحو الخارج (الجانب الوحشي). أظهرت الدراسات الميكانيكية الحيوية أن هذا الرباط الصغير نسبياً يُساهم بنسبة تتراوح بين 50% إلى 80% من إجمالي القوة الكابحة التي تمنع الرضفة من الخلع الجانبي في درجات الانثناء الأولى للركبة (من 0 إلى 30 درجة).
تشريحياً، الـ MPFL هو عبارة عن حزمة ليفية مسطحة وقوية، ترتبط ارتباطاً وثيقاً بالطبقات العميقة للشبكية الإنسية (Medial Retinaculum). يمتد هذا الرباط كجسر حيوي بين الرضفة وعظم الفخذ:
- الارتباط بالرضفة (Patellar Attachment): يلتصق الرباط بشكل واسع ومروحي في الثلثين العلويين من الحافة الإنسية (الداخلية) للرضفة. هذا الارتباط الواسع ليس عبثياً، بل هو تصميم رباني لضمان توزيع الإجهاد والضغط الميكانيكي بشكل فعال ومتساوٍ أثناء حركة الركبة.
- الارتباط بعظم الفخذ (Femoral Attachment): تُعد هذه النقطة علامة تشريحية حاسمة للغاية في الجراحة (تُعرف بنقطة شوتل - Schöttle's Point). يلتصق الرباط بعظم الفخذ في منخفض صغير يقع مباشرة أسفل الحديبة المُقربة (Adductor Tubercle) ومباشرة أعلى وخلف اللقمة الإنسية (Medial Epicondyle).
- الاعتبارات الخاصة بالأطفال والمراهقين: في المرضى صغار السن الذين لم يكتمل نموهم العظمي بعد (صفائح النمو لا تزال مفتوحة)، يلتصق هذا الرباط بين صفيحة النمو (Physis) واللقمة الإنسية. هذه التفصيلة التشريحية الدقيقة تتطلب جراحاً متمرساً مثل الأستاذ الدكتور محمد هطيف، حيث يجب احترام صفيحة النمو وتجنب إصابتها أثناء حفر الأنفاق الجراحية لتجنب أي تشوهات أو توقف في نمو عظم الفخذ مستقبلاً.
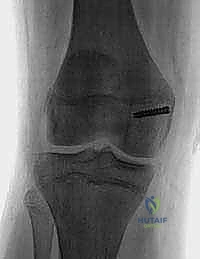
الأسباب وعوامل الخطر المؤدية لعدم استقرار الرضفة
لا يحدث خلع الرضفة من فراغ. يمكن تصنيف أسباب عدم استقرار الرضفة إلى فئتين رئيسيتين: الأسباب الرضية (الناتجة عن إصابة) والأسباب التشريحية (التكوينية). في كثير من الأحيان، يتداخل العاملان معاً.
1. الخلع الرضفي الرضحي (Traumatic Dislocation)
هذا النوع يحدث عادة لدى الأشخاص ذوي التشريح الطبيعي للركبة، ولكنهم يتعرضون لقوة خارجية تفوق قدرة الأربطة على التحمل:
* الإصابات غير المباشرة (الالتوائية): وهي الآلية الأكثر شيوعاً. تحدث عندما يقوم المريض (غالباً رياضي) بتغيير اتجاهه فجأة، حيث يلتف الفخذ للداخل بينما تكون القدم ثابتة بقوة على الأرض وتتجه الركبة للداخل (Valgus collapse). هذه الحركة تولد قوة هائلة تمزق الرباط الرضفي الفخذي الإنسي وتدفع الرضفة للخارج.
* الضربات المباشرة: أقل شيوعاً، وتحدث نتيجة تلقي ضربة قوية ومباشرة على الجانب الداخلي للرضفة (كما في حوادث السيارات أو الالتحامات العنيفة في كرة القدم أو الفنون القتالية)، مما يدفع الرضفة عنوة نحو الخارج.
2. الخلع المتكرر غير الرضحي (Atraumatic / Chronic Instability)
هنا، تلعب العوامل التشريحية والبيولوجية دوراً أكبر من الإصابة نفسها. الأشخاص الذين يعانون من هذه العوامل قد تتعرض ركبهم للخلع نتيجة حركات بسيطة جداً مثل النهوض من الكرسي أو الالتفاف الخفيف:
* خلل التنسج البكري (Trochlear Dysplasia): وهو من أهم الأسباب. بدلاً من أن يكون الميزاب البكري في عظم الفخذ عميقاً ليحتضن الرضفة، يكون مسطحاً (Flat) أو حتى محدباً (Convex). هذا يجعل الرضفة عرضة للانزلاق بسهولة تامة.
* الرضفة المرتفعة (Patella Alta): عندما يكون الوتر الرضفي طويلاً جداً، تستقر الرضفة في موضع أعلى من الطبيعي. هذا يعني أنها لا تدخل في الميزاب البكري لحمايتها إلا بعد ثني الركبة لدرجة كبيرة، مما يتركها غير مستقرة في درجات الثني الأولى.
* زيادة المسافة بين الحدبة الظنبوبية والميزاب البكري (Increased TT-TG Distance): إذا كان وتر الرضفة يلتصق بعظم الساق في نقطة تتجه كثيراً نحو الخارج، فإن قوة سحب العضلة الرباعية ستسحب الرضفة باستمرار نحو الجانب الخارجي، مما يضع ضغطاً مستمراً على الـ MPFL حتى يتمزق.
* فرط مرونة المفاصل (Generalized Joint Hypermobility): حالات مثل متلازمة إهلرز-دانلوس أو المرونة الطبيعية الزائدة لدى بعض الفتيات، تجعل الأربطة (بما فيها MPFL) رخوة وقابلة للتمدد أكثر من اللازم، مما يقلل من قدرتها على تثبيت الرضفة.
* ضعف العضلة الرباعية: وتحديداً العضلة المتسعة الإنسية المائلة (VMO)، وهي الجزء الداخلي من العضلة الأمامية للفخذ والتي تساعد في سحب الرضفة للداخل. ضعفها يخل بالتوازن العضلي لصالح العضلات الخارجية.
الأعراض والعلامات السريرية: كيف يعرف المريض أنه مصاب؟
تختلف الأعراض بناءً على ما إذا كان الخلع حاداً (للمرة الأولى) أو مزمناً (متكرراً).
أعراض الخلع الحاد (المرة الأولى):
- ألم مفاجئ ومبرح: يشعر المريض بألم حاد جداً في مقدمة الركبة أو في الجانب الداخلي (مكان تمزق الرباط).
- تشوه مرئي: يلاحظ المريض أن "الصابونة" قد تحركت من مكانها وتستقر في الجانب الخارجي للركبة.
- صوت فرقعة (Popping Sound): قد يسمع أو يشعر المريض بتمزق داخلي.
- تورم سريع وكبير (Hemarthrosis): تمتلئ الركبة بالدم بسرعة نتيجة تمزق الأوعية الدموية المغذية للرباط والأنسجة المحيطة.
- عدم القدرة على فرد الركبة: غالباً ما تكون الركبة مثنية قليلاً، ويجد المريض صعوبة بالغة وألماً عند محاولة فردها. (في كثير من الأحيان، تعود الرضفة لمكانها تلقائياً عند فرد الساق، وهو ما يُسمى بالرد التلقائي).
أعراض عدم الاستقرار المزمن (الخلع المتكرر):
- الشعور بعدم الثقة (Giving Way): يشعر المريض أن ركبته "تخونه" أو ستنهار تحته، خاصة عند نزول الدرج أو الركض.
- القلق والتوجس (Apprehension): خوف مستمر من خروج الرضفة من مكانها، مما يدفع المريض لتجنب أنشطة معينة.
- ألم مزمن في مقدمة الركبة (Anterior Knee Pain): ناتج عن الاحتكاك غير الطبيعي وتآكل الغضاريف.
- طقطقة وفرقعة مستمرة: عند ثني وفرد الركبة.
- نوبات متكررة من التورم الخفيف: بعد المجهود البدني.
التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح بتشخيص دقيق لا يقتصر فقط على تأكيد الخلع، بل يبحث في الأسباب التشريحية الكامنة. يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً تشخيصياً صارماً وشاملاً لضمان وضع الخطة العلاجية الأنسب لكل مريض.
1. التقييم السريري الشامل
- أخذ التاريخ الطبي: فهم كيفية حدوث الإصابة الأولى، عدد مرات تكرار الخلع، والتأثير على الحياة اليومية.
- اختبار التوجس الرضفي (Patellar Apprehension Test): يقوم الدكتور هطيف بدفع الرضفة برفق نحو الخارج بينما تكون الركبة مثنية قليلاً. إذا أظهر المريض خوفاً أو حاول منع الحركة بانقباض عضلاته، فهذا دليل قاطع على ضعف الـ MPFL.
- علامة الحرف J (J-Sign): مراقبة مسار الرضفة أثناء فرد الركبة. إذا انحرفت الرضفة بشكل مفاجئ للخارج في نهاية الفرد، فهذا يدل على عدم استقرار.
- تقييم المرونة العامة: فحص المفاصل الأخرى للتأكد من عدم وجود فرط مرونة عام في الجسم.
- تقييم المحور الميكانيكي للطرف السفلي: فحص وجود تقوس أو انحراف في الركبتين (Knock knees).
2. التصوير الطبي المتقدم
يعتمد الأستاذ الدكتور محمد هطيف على أحدث تقنيات التصوير لتأكيد التشخيص ورسم الخريطة الجراحية:
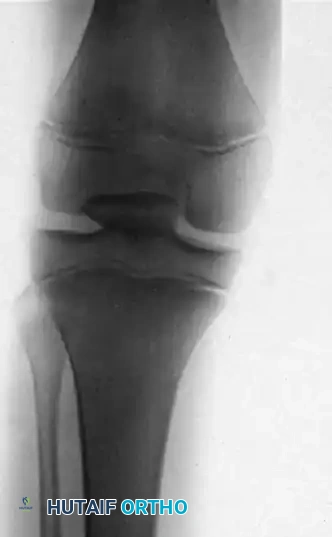
* الأشعة السينية (X-rays): ضرورية لاستبعاد الكسور (مثل الكسور الغضروفية العظمية التي تنتج عن اصطدام الرضفة بعظم الفخذ أثناء الخلع). كما تُستخدم لتقييم ارتفاع الرضفة (Patella Alta) وشكل الميزاب البكري.
* التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتشخيص تمزق الرباط الرضفي الفخذي الإنسي (MPFL). يوضح الرنين مكان التمزق (هل هو من جهة الرضفة أم من جهة الفخذ)، ويُظهر الكدمات العظمية الناتجة عن الخلع، والأهم من ذلك، يكتشف أي إصابات في الغضروف المفصلي التي قد تحتاج إلى تدخل جراحي متزامن (باستخدام مناظير 4K الدقيقة التي يتميز بها الدكتور هطيف).
* الأشعة المقطعية (CT Scan): تُطلب في الحالات المعقدة لقياس زوايا الدوران العظمي والمسافة بين الحدبة الظنبوبية والميزاب البكري (TT-TG distance) بدقة متناهية. إذا كانت هذه المسافة كبيرة جداً (أكثر من 20 ملم)، فقد يحتاج المريض لعملية نقل الحدبة الظنبوبية بالإضافة إلى إعادة بناء الـ MPFL.
جدول 1: مقارنة بين خيارات علاج عدم استقرار الرضفة
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة بناء MPFL) |
|---|---|---|
| الحالات المستهدفة | الخلع لأول مرة (بدون كسور غضروفية)، المرضى قليلي النشاط الرياضي، حالات الانزلاق البسيط. | الخلع المتكرر، فشل العلاج التحفظي، وجود كسور غضروفية، الرياضيين المحترفين، وجود خلل تشريحي كبير. |
| طبيعة العلاج | علاج طبيعي مكثف (تقوية العضلة الرباعية VMO)، استخدام دعامات الركبة (Bracing)، تعديل النشاط الرياضي. | تدخل جراحي باستخدام المنظار لترقيع وإعادة بناء الرباط الممزق باستخدام وتر بديل. |
| مدة التعافي | 6 إلى 12 أسبوعاً من العلاج الطبيعي. | 6 إلى 9 أشهر للعودة الكاملة للرياضات العنيفة. |
| معدل نجاح منع التكرار | متوسط (حوالي 50% قد يعانون من خلع متكرر بعد الإصابة الأولى). | مرتفع جداً (تتجاوز نسبة النجاح 90-95% في منع الخلع المتكرر). |
| المزايا | تجنب الجراحة ومخاطرها، تكلفة أقل، لا يتطلب فترة توقف طويلة عن العمل المكتبي. | حل جذري للمشكلة، استعادة الثبات الميكانيكي، حماية الغضروف من التآكل المستقبلي، العودة للرياضة بثقة. |
| العيوب | لا يعالج التمزق التشريحي للرباط، احتمالية عالية لتكرار الخلع وتآكل الغضاريف بمرور الوقت. | يتطلب تدخلاً جراحياً، فترة تأهيل طويلة، يتطلب جراحاً خبيراً لضمان وضع الرباط بدقة متناهية. |
الإجراء الجراحي: إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL Reconstruction)
عندما يفشل العلاج التحفظي، أو عندما يكون الخلع متكرراً ويؤثر على حياة المريض، يصبح التدخل الجراحي أمراً حتمياً لحماية الركبة من التآكل المبكر (الخشونة).
يُعد الأستاذ الدكتور محمد هطيف رائداً في إجراء عمليات إعادة بناء الرباط الرضفي الفخذي الإنسي في اليمن، حيث يطبق أحدث البروتوكولات العالمية التي تضمن دقة متناهية في إعادة البناء التشريحي. العملية ليست مجرد "خياطة" للرباط الممزق، فغالباً ما يكون الرباط القديم مترهلاً ومتهالكاً ولا يصلح للإصلاح المباشر. لذا، يتم إجراء "إعادة بناء" (Reconstruction) باستخدام وتر بديل (رقعة وترية).
خطوات العملية الجراحية خطوة بخطوة:
1. الفحص بالمنظار (Diagnostic Arthroscopy)
يبدأ الدكتور هطيف العملية دائماً بإجراء تنظير مفصلي شامل للركبة باستخدام كاميرات عالية الدقة (4K Arthroscopy). الهدف من هذه الخطوة هو:
* تقييم حالة الغضروف المفصلي للرضفة والميزاب البكري.
* إزالة أي شظايا عظمية أو غضروفية سائبة داخل المفصل (Loose bodies) ناتجة عن الخلوع السابقة.
* التأكد من عدم وجود إصابات أخرى مرافقة (مثل تمزق الغضروف الهلالي).
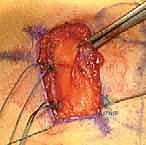
2. حصاد الرقعة الوترية (Graft Harvesting)
يتم أخذ وتر بديل ليقوم مقام الرباط الممزق. الخيار الأكثر شيوعاً ونجاحاً هو أخذ وتر من المريض نفسه (Autograft)، وغالباً ما يكون وتر العضلة النحيلة (Gracilis tendon) أو وتر العضلة نصف الوترية (Semitendinosus) من أوتار المأبض (Hamstrings) الموجودة في الجزء الخلفي الداخلي للركبة. يتم تنظيف الوتر، طيه، وتجهيزه بالخيوط الجراحية القوية ليكون بالسمك والطول المناسبين.
3. تجهيز موقع الارتباط في الرضفة (Patellar Fixation)
يتم عمل شق جراحي صغير (حوالي 2-3 سم) على الحافة الداخلية للرضفة. يقوم الدكتور هطيف بحفر نفقين عظميين صغيرين جداً في الثلثين العلويين من الرضفة (وهو الموقع التشريحي الدقيق للرباط الأصلي). يتم تمرير نهايتي الرقعة الوترية عبر هذين النفقين وتثبيتهما بإحكام باستخدام مثبتات خاصة (مثل مسامير تداخلية صغيرة أو خطاطيف جراحية Suture Anchors).
4. تحديد موقع الارتباط الفخذي (Femoral Fixation) - الخطوة الأكثر حساسية
هذه هي الخطوة التي تميز الجراح الخبير عن غيره. يجب تحديد نقطة الارتباط على عظم الفخذ (نقطة شوتل) بدقة تصل إلى الميليمتر. إذا تم وضع الرباط في مكان أعلى أو أسفل أو للأمام من النقطة الصحيحة، فقد يؤدي ذلك إما إلى فشل العملية (تكرار الخلع) أو إلى شد زائد للرباط يسبب ضغطاً هائلاً على الغضروف وألماً مزمناً وتيبساً في الركبة.
يستخدم الأستاذ الدكتور محمد هطيف جهاز الأشعة المباشرة داخل غرفة العمليات (Fluoroscopy) لضمان تحديد هذه النقطة التشريحية بدقة مطلقة قبل حفر النفق الفخذي.

5. تمرير الرقعة وضبط الشد (Graft Passage and Tensioning)
يتم تمرير الرقعة الوترية تحت طبقات الجلد والأنسجة لتصل من الرضفة إلى النفق الفخذي. يقوم الدكتور هطيف بثني وفرد ركبة المريض عدة مرات لاختبار حركة الرضفة ومسارها. يتم ضبط شد الرباط الجديد بحيث يوفر الثبات المطلوب دون أن يسبب ضغطاً زائداً على الغضروف. بمجرد الوصول للشد المثالي (غالباً عند زاوية انثناء 30 درجة)، يتم تثبيت الوتر داخل النفق الفخذي باستخدام مسمار تداخلي قابل للامتصاص (Bio-absorbable interference screw).
6. الإغلاق والتعافي
يتم إغلاق الشقوق الجراحية تجميلياً، وتوضع الركبة في دعامة مفصلية (Hinged Knee Brace) لحمايتها خلال الأسابيع الأولى.
بروتوكول التأهيل والعلاج الطبيعي بعد جراحة MPFL
العملية الجراحية الناجحة تمثل 50% من العلاج، بينما الـ 50% المتبقية تعتمد كلياً على التزام المريض ببرنامج التأهيل والعلاج الطبيعي. يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً ومخصصاً لكل مريض لضمان أفضل النتائج.
جدول 2: الجدول الزمني التقريبي لإعادة التأهيل بعد جراحة MPFL
| المرحلة | الإطار الزمني | الأهداف الرئيسية للبرنامج التأهيلي |
|---|---|---|
| المرحلة الأولى (الحماية القصوى) | من يوم العملية إلى أسبوعين | السيطرة على الألم والتورم، استخدام العكازات مع تحميل جزئي للوزن، ارتداء الدعامة مقفلة في وضع الفرد، تمارين الانقباض الثابت للعضلة الرباعية (Quad sets). |
| المرحلة الثانية (استعادة الحركة) | من أسبوعين إلى 6 أسابيع | التدرج في ثني الركبة (للوصول إلى 90 درجة ثم 120 درجة)، الفطام التدريجي من العكازات، بدء تمارين الرفع المستقيم للساق (SLR)، استعادة المشي الطبيعي. |
| المرحلة الثالثة (التقوية المبكرة) | من 6 أسابيع إلى 12 أسبوعاً | التخلي عن الدعامة (حسب توجيهات الطبيب)، تمارين تقوية العضلات بسلاسل حركية مغلقة (مثل القرفصاء الخفيفة Wall squats)، تمارين التوازن (Proprioception). |
| المرحلة الرابعة (التقوية المتقدمة) | من 3 أشهر إلى 5 أشهر | تمارين المقاومة المتزايدة، ركوب الدراجة الثابتة، السباحة، بدء الهرولة الخفيفة على خط مستقيم إذا كانت قوة العضلة الرباعية كافية. |
| المرحلة الخامسة (العودة للرياضة) | من 6 أشهر إلى 9 أشهر | تمارين الرشاقة، تغيير الاتجاهات، القفز، محاكاة الحركات الرياضية الخاصة برياضة المريض. العودة للمنافسات تتم بعد اجتياز اختبارات وظيفية دقيقة. |
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج عدم استقرار الرضفة في اليمن؟
عندما يتعلق الأمر بجراحة دقيقة وحساسة للميكانيكا الحيوية مثل إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL)، فإن اختيار الجراح هو القرار الأهم في رحلة العلاج. يُعد الأستاذ الدكتور محمد هطيف المرجعية الطبية الأولى في هذا التخصص في اليمن، وذلك للأسباب التالية:
- الخبرة الأكاديمية والسريرية العميقة: بصفته أستاذ جراحة العظام في جامعة صنعاء، يجمع الدكتور هطيف بين المعرفة الأكاديمية المحدثة باستمرار والخبرة العملية التي تمتد لأكثر من عقدين في التعامل مع أعقد حالات الركبة.
- **التخصص الدقيق
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك