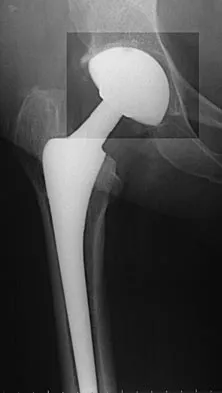
كسور تحت المدور في الفخذ: دليل شامل من التشخيص إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسور تحت المدور في الفخذ هي كسور خطيرة تصيب الجزء العلوي من عظم الفخذ، وتحدث غالبًا بسبب إصابات عالية الطاقة لدى الشباب أو السقوط البسيط لدى كبار السن المصابين بهشاشة العظام. يتضمن العلاج عادةً التدخل الجراحي باستخدام المسامير النخاعية الداخلية لضمان الشفاء الفعال والعودة إلى الحركة.
الخلاصة الطبية السريعة: كسور تحت المدور في الفخذ هي كسور خطيرة تصيب الجزء العلوي من عظم الفخذ، وتحدث غالبًا بسبب إصابات عالية الطاقة لدى الشباب أو السقوط البسيط لدى كبار السن المصابين بهشاشة العظام. يتضمن العلاج عادةً التدخل الجراحي باستخدام المسامير النخاعية الداخلية لضمان الشفاء الفعال والعودة إلى الحركة.
مقدمة: فهم كسور تحت المدور في الفخذ
تُعد كسور تحت المدور في الفخذ (Subtrochanteric Hip Fractures) من الإصابات العظمية المعقدة والخطيرة التي تصيب الجزء العلوي من عظم الفخذ. تقع هذه الكسور في منطقة حيوية ومميزة من الناحية البيوميكانيكية، حيث تمثل نقطة الانتقال بين العظم الإسفنجي للمنطقة المدورية والعظم الكثيف والقشري لجسم عظم الفخذ. هذا الموقع يجعلها عرضة لتركيز كبير للإجهاد والقوى، مما يفسر طبيعتها الصعبة في العلاج والتعافي.
تتطلب هذه الكسور خبرة جراحية عالية وتخطيطًا دقيقًا، نظرًا للتحديات التشريحية والبيوميكانيكية التي تفرضها. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، مرجعاً أساسياً في تشخيص وعلاج هذه الحالات المعقدة، مقدماً أحدث الأساليب العلاجية وأكثرها فعالية لضمان أفضل النتائج للمرضى.
من هم الأكثر عرضة لكسور تحت المدور؟
تظهر هذه الكسور نمطاً ثنائي التوزيع العمري:
*
الشباب والبالغون النشطون:
غالبًا ما تكون هذه الكسور نتيجة لإصابات عالية الطاقة، مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة.
*
كبار السن:
تزداد شيوعاً لديهم بسبب السقوط الطفيف، خاصة في سياق هشاشة العظام. يثير القلق بشكل خاص في هذه الفئة العمرية تزايد حالات كسور الفخذ غير النمطية (Atypical Femoral Fractures - AFFs) المرتبطة بالاستخدام طويل الأمد لأدوية البيسفوسفونات (Bisphosphonates). هذه الكسور غير النمطية تتميز بكونها عرضية أو مائلة قصيرة مع نتوء وسطي مميز، وغالبًا ما يسبقها ألم في الفخذ.
تتراوح تقديرات معدل حدوث كسور تحت المدور بين 10% إلى 30% من جميع كسور الورك، وتختلف الأرقام الدقيقة حسب معايير التشخيص والتركيبة السكانية. ترتبط هذه الكسور بمعدلات عالية من الاعتلال والوفيات، وغالبًا ما توازي تلك المرتبطة بكسور ما بين المدورين، وذلك بسبب عوامل مثل طول فترة عدم الحركة، الأمراض المصاحبة، وتعقيد الإدارة الجراحية.
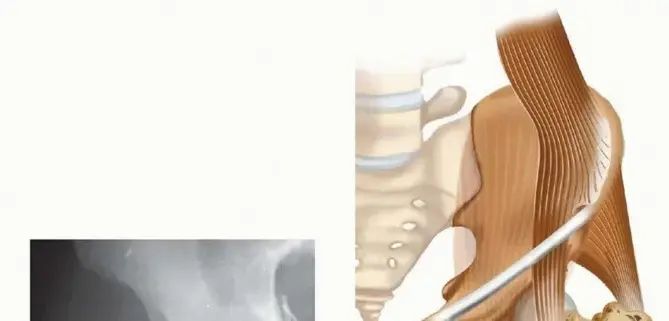
التشريح الحيوي لمنطقة الفخذ العليا
فهم دقيق للتشريح الجراحي والبيوميكانيكا لمنطقة تحت المدور أمر بالغ الأهمية لنجاح عملية الرد والتثبيت المستقر للكسر.
التشريح الجراحي لعظم الفخذ العلوي
تُعد منطقة الفخذ العليا منطقة تشريحية معقدة للغاية:
*
المعالم العظمية:
*
المدور الصغير (Lesser Trochanter):
نتوء بارز في الجانب الأنسي (الداخلي) لعظم الفخذ، ويُعد موقعاً لالتصاق عضلة الحرقفية القطنية (Iliopsoas muscle).
*
المدور الكبير (Greater Trochanter):
نتوء أكبر في الجانب الوحشي (الخارجي)، ويوفر مواقع لالتصاق العضلات الألوية الوسطى والصغرى (Gluteus Medius and Minimus).
*
الخط الخشن (Linea Aspera):
يقع في الجزء السفلي من عظم الفخذ، ويُعد منشأ لعضلة المتسعة الوحشية (Vastus Lateralis) وموقعاً لالتصاق العضلة المقربة الكبيرة (Adductor Magnus).
-
مواقع التصاق العضلات والقوى المشوهة:
تُعد هذه المنطقة محاطة بمجموعات عضلية قوية جداً، والتي تُحدث قوى شد هائلة على شظايا الكسر، مما يؤدي إلى تشوهات مميزة:-
الشظية القريبة (الجزء العلوي):
- تسحب عضلة الحرقفية القطنية، الملتصقة بالمدور الصغير، الشظية القريبة نحو الانثناء والدوران الخارجي .
- تسحب العضلات الألوية الوسطى والصغرى، الملتصقة بالمدور الكبير، الشظية القريبة نحو التبعيد .
- تساهم العضلات المدورة الخارجية القصيرة (مثل الكمثرية، السدادات، التوأميات، المربعة الفخذية) في زيادة الدوران الخارجي .
-
الشظية البعيدة (الجزء السفلي):
- تسحب العضلات المقربة القوية (الكبيرة، الطويلة، القصيرة) وعضلة العانية (Pectineus) الشظية البعيدة نحو التقريب .
- تُحدث عضلة المتسعة الوحشية، التي تنشأ من الجزء القريب من جسم عظم الفخذ، قوة وحشية على الشظية البعيدة، مما يساهم في زيادة التقريب وغالبًا ما يسبب إزاحة في اتجاه التقوس (Varus displacement) .
- يحدث قصر طولي في الطرف السفلي بسبب شد المجموعات العضلية الكبيرة في الفخذ.
تؤدي هذه القوى العضلية القوية والمتباينة إلى تشوه الكسر الكلاسيكي: الشظية القريبة تكون منثنية، مبعدة، ومدورة خارجياً، بينما الشظية البعيدة تكون مقربة، وقصيرة، وغالبًا ما تكون مدورة داخلياً . هذا عدم الاستقرار المتأصل يجعل الرد المغلق (بدون جراحة مفتوحة) تحديًا كبيراً وغالبًا ما يتطلب مناورات مساعدة.
-
الشظية القريبة (الجزء العلوي):
-
الإمداد الوعائي:
تنشأ الأوعية الدموية الغنية في الجزء العلوي من الفخذ من الشرايين الفخذية المنعطفة الإنسية والوحشية، والتي تساهم بشكل كبير في إمداد رأس وعنق الفخذ بالدم، وإن كان تأثيرها أقل مباشرة على منطقة تحت المدور. يساهم الشريان المغذي، الذي يدخل عادةً جسم عظم الفخذ في الجزء السفلي، أيضاً في الإمداد. على الرغم من أن التئام العظم في هذه المنطقة قوي بشكل عام بسبب العظم القشري وتغطية العضلات، إلا أن تجريد السمحاق بشكل واسع أثناء الرد المفتوح يمكن أن يضر بالإمداد الدموي الموضعي وربما يساهم في تأخر الالتئام أو عدم الالتئام. -
الهياكل العصبية الوعائية:
على الرغم من أنها ليست مباشرة في مجال الجراحة الفوري للمناهج القياسية، إلا أنه من الضروري الانتباه إلى قرب العصب والأوعية الفخذية في الأمام (في المثلث الفخذي) والعصب الوركي في الخلف. الانسحاب الدقيق والوعي بوضع الأدوات ضروريان لتجنب الإصابة العرضية.
البيوميكانيكا: لماذا هذه الكسور صعبة؟
تُعد منطقة تحت المدور جزءًا حرجًا من عظم الفخذ يتحمل الأحمال، وتخضع لقوى الانحناء، الالتواء، والمحورية الكبيرة أثناء الأنشطة اليومية.
*
تركيز الإجهاد:
يُعد التقاطع بين العظم الإسفنجي الواسع للمنطقة الكردوسية (Metaphysis) والعظم القشري الكثيف والضيق لجسم عظم الفخذ (Diaphysis) نقطة طبيعية لتركيز الإجهاد. هذه الميزة التشريحية، بالإضافة إلى قوى العضلات القوية، تفسر لماذا هذه المنطقة عرضة للكسور ولماذا هذه الكسور غير مستقرة بطبيعتها.
-
أجهزة مشاركة الحمل مقابل أجهزة تحمل الحمل:
- المسامير النخاعية الداخلية (Intramedullary Nails - IMN): تُعد أجهزة مشاركة للحمل ، حيث توضع داخل القناة النخاعية، أقرب إلى المحور الميكانيكي لعظم الفخذ. يسمح هذا الوضع المركزي للمسمار والعظم بمشاركة الأحمال المحورية والانحنائية، مما يقلل من حجب الإجهاد ويعزز التئام العظم. تُعد المسامير النخاعية فعالة بشكل خاص في مقاومة قوى الانحناء، وهي السائدة في منطقة تحت المدور. كما أن استقرارها المتأصل ضد الالتواء، خاصة مع وجود برغيين قريبين وبرغيين بعيدين للتثبيت، يُعد ميزة كبيرة.
- الصفائح المعدنية الخارجية (Extramedullary Plates - LCP, DCS): تُعد الصفائح أجهزة تحمل للحمل ، وتوفر الاستقرار عن طريق ربط موقع الكسر على القشرة الوحشية. إنها عرضة بطبيعتها لعزوم انحناء أكبر وتركيز إجهاد عند أطراف الصفيحة، مما يجعلها أكثر عرضة لفشل الإجهاد، خاصة في العظام المفتتة أو المصابة بهشاشة العظام. على الرغم من أن الصفائح الحديثة ذات التثبيت القفلي قد حسنت الأداء البيوميكانيكي، إلا أن المسامير النخاعية توفر بشكل عام مزايا ميكانيكية متفوقة للتثبيت الأولي لمعظم كسور تحت المدور، خاصة في الأنماط المفتتة أو في حالة جودة العظم الضعيفة.
الأسباب وعوامل الخطر لكسور تحت المدور
تتعدد الأسباب وعوامل الخطر المؤدية إلى كسور تحت المدور، وتختلف بشكل كبير بين الفئات العمرية المختلفة. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر.
أسباب كسور تحت المدور
-
الإصابات عالية الطاقة:
- حوادث السيارات: تُعد السبب الرئيسي لكسور تحت المدور لدى الشباب والبالغين النشطين. القوى الشديدة الناتجة عن الاصطدامات يمكن أن تسبب كسورًا معقدة ومفتتة.
- السقوط من ارتفاعات كبيرة: مثل السقوط من الدرج، أو من أماكن العمل المرتفعة.
- الإصابات الرياضية العنيفة: في بعض الرياضات التي تتضمن احتكاكًا عاليًا أو قفزًا.
-
الإصابات منخفضة الطاقة (السقوط البسيط):
- هشاشة العظام (Osteoporosis): تُعد العامل الأكثر شيوعًا لدى كبار السن. تجعل هشاشة العظام العظام هشة وضعيفة، مما يزيد من خطر الكسر حتى من السقوط البسيط أو التعثر.
- الضعف العضلي ومشاكل التوازن: تزيد من خطر السقوط لدى كبار السن.
-
كسور الفخذ غير النمطية (Atypical Femoral Fractures - AFFs):
- الاستخدام طويل الأمد للبيسفوسفونات: هذه الأدوية تُستخدم لعلاج هشاشة العظام، ولكن الاستخدام المطول لها (عادةً لأكثر من 5 سنوات) يمكن أن يغير من عملية إعادة تشكيل العظم الطبيعية، مما يؤدي إلى تراكم التلف الدقيق وزيادة خطر كسور الإجهاد التي تتطور إلى كسور كاملة. تتميز هذه الكسور بنمط معين (عرضي أو مائل قصير) وغالبًا ما تكون مسبوقة بألم في الفخذ.
-
الكسور المرضية (Pathologic Fractures):
- الأورام الخبيثة المنتشرة (Metastatic Disease): يمكن أن تنتشر الخلايا السرطانية إلى العظام، مما يضعفها ويجعلها عرضة للكسر حتى مع إجهاد قليل.
- أورام العظام الأولية: مثل ساركوما العظام (Osteosarcoma) أو الأورام الأخرى التي تنشأ في العظم نفسه.
- اضطرابات العظام الأيضية الأخرى: مثل مرض باجيت (Paget's disease) أو فرط نشاط الغدة الدرقية (Hyperparathyroidism) الشديد.
عوامل الخطر
- العمر: كبار السن أكثر عرضة بسبب هشاشة العظام ومشاكل التوازن.
- الجنس: النساء أكثر عرضة لهشاشة العظام وبالتالي لكسور الورك بشكل عام.
- هشاشة العظام: تُعد عامل خطر رئيسي لكسور منخفضة الطاقة.
-
الأدوية:
- البيسفوسفونات: الاستخدام طويل الأمد يزيد من خطر كسور AFFs.
- الكورتيكوستيرويدات: الاستخدام طويل الأمد يمكن أن يسبب هشاشة العظام.
- بعض الأدوية التي تؤثر على التوازن: مثل المهدئات أو مضادات الاكتئاب.
-
الحالات الطبية المزمنة:
- أمراض القلب والأوعية الدموية.
- السكري.
- أمراض الكلى المزمنة.
- أمراض الجهاز العصبي التي تؤثر على التوازن (مثل مرض باركنسون، السكتة الدماغية).
-
نمط الحياة:
- التدخين: يضعف العظام ويؤخر التئامها.
- الاستهلاك المفرط للكحول: يؤثر سلبًا على كثافة العظام.
- قلة النشاط البدني: تؤدي إلى ضعف العضلات وفقدان كثافة العظام.
- سوء التغذية: نقص الكالسيوم وفيتامين د.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل للمريض، بما في ذلك التاريخ الطبي الكامل واستخدام الأدوية، لتحديد عوامل الخطر هذه ووضع خطة علاجية مخصصة تقلل من فرص حدوث المضاعفات وتضمن أفضل مسار للتعافي.
الأعراض والتشخيص الدقيق لكسور تحت المدور
تُعد كسور تحت المدور من الإصابات التي تتطلب تشخيصًا سريعًا ودقيقًا، حيث أن الأعراض غالبًا ما تكون واضحة ومؤلمة، ويُعد التقييم السريري والتصويري حاسمًا لتحديد نوع الكسر ووضع خطة العلاج.
الأعراض الشائعة
بمجرد حدوث كسر تحت المدور، تظهر عادةً مجموعة من الأعراض المميزة:
*
الألم الشديد:
يُعد الألم في منطقة الورك والفخذ هو العرض الرئيسي والأكثر وضوحًا. غالبًا ما يكون الألم حادًا ومفاجئًا بعد الإصابة مباشرة.
*
عدم القدرة على تحريك الساق:
يجد المريض صعوبة بالغة أو استحالة في تحريك الساق المصابة.
*
عدم القدرة على تحمل الوزن:
لا يستطيع المريض الوقوف أو المشي على الساق المصابة.
*
تشوه واضح في الطرف السفلي:
*
قصر في الساق المصابة:
تبدو الساق أقصر من الساق الأخرى.
*
دوران خارجي للساق:
تميل الساق المصابة إلى الدوران نحو الخارج.
*
تقريب الساق:
تكون الساق أقرب إلى خط الوسط للجسم.
*
تورم وكدمات:
قد تظهر كدمات وتورم في منطقة الورك والفخذ بعد فترة وجيزة من الإصابة، نتيجة للنزيف الداخلي.
*
ألم الفخذ الأولي (Prodromal Thigh Pain):
في حالات كسور الفخذ غير النمطية (AFFs) المرتبطة بالبيسفوسفونات، قد يشكو المريض من ألم خفيف أو غير مبرر في الفخذ لأسابيع أو أشهر قبل حدوث الكسر الكامل.
عملية التشخيص
تتضمن عملية التشخيص تقييمًا سريريًا دقيقًا ومجموعة من الفحوصات التصويرية:
-
التقييم السريري:
- التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة، والأمراض المزمنة، والأدوية التي يتناولها المريض (خاصة البيسفوسفونات).
- الفحص البدني: يقوم الطبيب بفحص الساق المصابة لتقييم الألم، التشوه، التورم، وحالة الدورة الدموية والأعصاب. يُعد هذا الفحص حاسمًا لتحديد مدى الإصابة الأولية.
-
الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- تُعد الخطوة الأولى والأساسية لتشخيص كسر تحت المدور.
- يتم التقاط صور بالأشعة السينية للورك المصاب والحوض، بالإضافة إلى صور أمامية وجانبية لعظم الفخذ بالكامل (بما في ذلك مفصل الورك والركبة).
- تساعد هذه الصور في تحديد نمط الكسر، درجة التفتت، وجود أي تشوهات سابقة، أو وجود أجهزة تثبيت قديمة.
- في بعض الأحيان، قد يُطلب تصوير عظم الفخذ المقابل غير المصاب لتقييم الانحناء الطبيعي للعظم والمساعدة في التخطيط الجراحي.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم في حالات الكسور المعقدة أو المفتتة بشكل كبير، خاصة إذا كان الكسر يمتد إلى الحفرة الكمثرية (Piriformis Fossa) أو المدور الكبير.
- يوفر صورًا تفصيلية ثلاثية الأبعاد لنمط الكسر، مما يساعد الجراح على فهم التشوه بشكل أفضل وتخطيط استراتيجية الرد وتثبيت المسمار النخاعي.
- يمكن أن يساعد في استبعاد كسور AFFs المخفية في الفخذ المقابل.
-
التصوير بالرنين المغناطيسي (MRI):
- أقل شيوعًا للتشخيص الأولي لكسور تحت المدور الواضحة.
- يمكن أن يكون مفيدًا في حالات الشك في كسور الإجهاد، أو كسور الفخذ غير النمطية غير المكتملة، أو لتقييم الأنسجة الرخوة المحيطة.
-
فحص كثافة العظام (DEXA Scan):
- قد يُجرى لاحقًا لتقييم هشاشة العظام، خاصة إذا كان الكسر ناتجًا عن إصابة منخفضة الطاقة.
-
الأشعة السينية (X-rays):
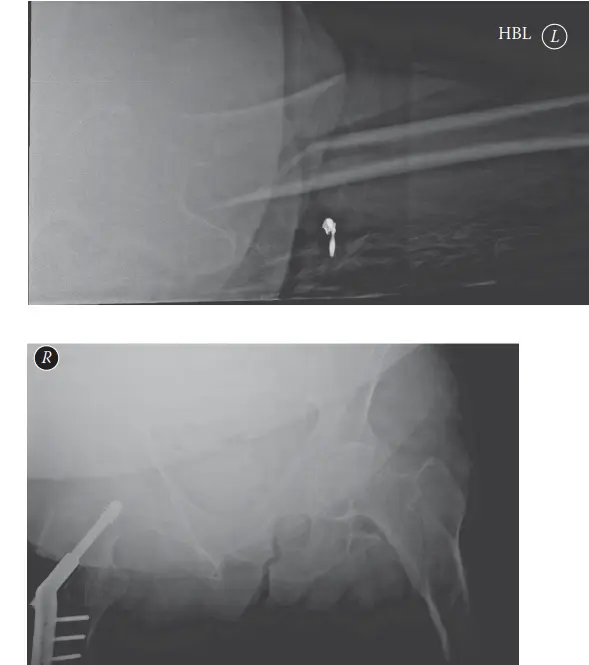
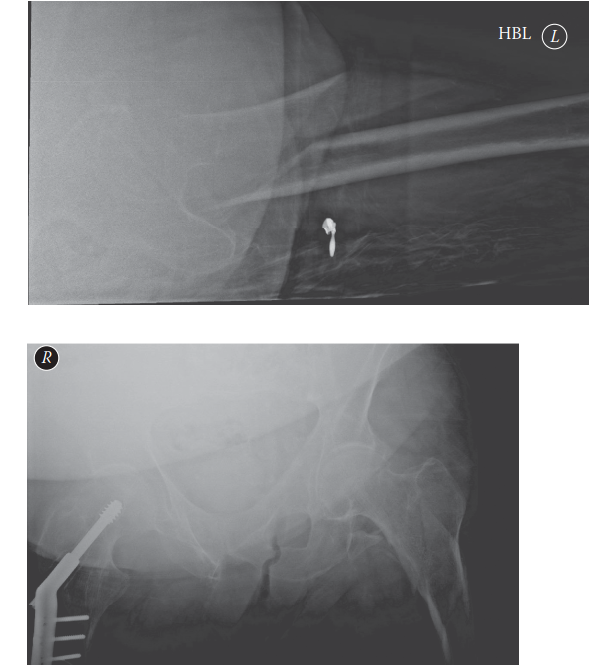
تصنيف الكسور
تُستخدم أنظمة تصنيف الكسور لتوجيه العلاج وتوقع النتائج. من أشهر هذه الأنظمة:
*
تصنيف راسل-تايلور (Russell-Taylor Classification):
يُستخدم على نطاق واسع لأهميته الجراحية المباشرة، ويصنف الكسور بناءً على مدى إصابة الحفرة الكمثرية والمدور الصغير، مما يؤثر على اختيار المسمار النخاعي الداخلي واستقراره.
*
نظام تصنيف AO/OTA:
يقدم وصفًا أكثر تفصيلاً لأنماط الكسور، بما في ذلك الأنواع البسيطة (32-A)، الوتدية (32-B)، والمتفتتة (32-C)، ويزيد من تحديد الامتداد القريب للكسر.
يُعد فهم هذه التصنيفات أمرًا بالغ الأهمية لتوقع القوى المشوهة، وتقييم الاستقرار، وتخطيط استراتيجيات التثبيت الجراحي المناسبة. يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق هو حجر الزاوية في أي خطة علاج ناجحة، ويستخدم أحدث التقنيات التصويرية والخبرة السريرية لضمان تقييم شامل لكل حالة.
خيارات العلاج لكسور تحت المدور
يُعد العلاج الجراحي هو الحل الأمثل والضروري لمعظم كسور تحت المدور في الفخذ، نظرًا للقوى العضلية الهائلة التي تمنع الالتئام الطبيعي وتؤدي إلى تشوهات خطيرة إذا لم يتم تثبيت الكسر جراحيًا. الهدف الأساسي من الجراحة هو تحقيق تثبيت مستقر يسمح بالحركة المبكرة ويمنع المضاعفات المرتبطة بالرقود لفترات طويلة.
متى تكون الجراحة ضرورية؟ (دواعي الاستعمال الجراحية)
تُعد الجراحة هي الخيار المفضل في الغالبية العظمى من الحالات:
*
الكسور المزاحة وغير المستقرة:
تشكل هذه الحالات الغالبية العظمى من كسور تحت المدور. بسبب الالتصاقات العضلية القوية، تكون هذه الكسور غير مستقرة للغاية وستؤدي حتمًا إلى سوء الالتئام أو عدم الالتئام إذا لم يتم تثبيتها جراحيًا.
*
الكسور المرضية:
الكسور التي تحدث من خلال آفات موجودة مسبقًا مثل الأورام المنتشرة، أورام العظام الأولية، أو اضطرابات العظام الأيضية الأخرى. يُشار إلى التثبيت الجراحي، غالبًا مع تعزيز الأسمنت العظمي (PMMA)، لتخفيف الألم، وتحسين القدرة على تحمل الوزن، وتحسين نوعية الحياة. قد يُنظر في التثبيت الوقائي أيضًا للكسور المرضية الوشيكة.
*
كسور الفخذ غير النمطية (AFFs):
تتطلب كسور AFFs الكاملة، كما تُرى في المرضى الذين يتلقون علاج البيسفوسفونات طويل الأمد، تثبيتًا جراحيًا، عادةً باستخدام مسمار نخاعي داخلي يمتد بعيدًا عن موقع الكسر. يُشار إلى التثبيت الوقائي لكسور AFFs غير المكتملة المصحوبة بأعراض والتي تظهر تغلظًا قشريًا أو تفاعلات إجهاد في التصوير.
*
مرضى الصدمات المتعددة (Polytrauma):
يُعد التثبيت النهائي المبكر لكسور العظام الطويلة، بما في ذلك كسور تحت المدور، حجر الزاوية في جراحة العظام للتحكم في الضرر. هذا يقلل من الاستجابة الالتهابية الجهازية، ويحسن وظيفة الجهاز التنفسي، ويسهل الحركة المبكرة.
*
الكسور المصحوبة بقصر كبير، أو انحراف، أو تشوه دوراني:
التدخل الجراحي ضروري لاستعادة المحاذاة التشريحية وطول الطرف.
متى يمكن تجنب الجراحة؟ (دواعي الاستعمال غير الجراحية)
تُعد الإدارة غير الجراحية لكسور تحت المدور نادرة للغاية وتقتصر عمومًا على ظروف محددة ومحدودة للغاية:
*
المرضى غير القادرين على المشي مع ألم بسيط:
المرضى المقيدون بالسرير أو الذين يعانون من وهن شديد مع متطلبات وظيفية محدودة للغاية، والذين يعانون من ألم بسيط من كسرهم، قد يُنظر في رعايتهم التلطيفية غير الجراحية إذا كانت مخاطر الجراحة تفوق الفوائد المحتملة.
*
الحالة الطبية السيئة للغاية:
المرضى الذين يعانون من أمراض مزمنة شديدة وغير مسيطر عليها حيث تُعتبر مخاطر التخدير والجراحة عالية جدًا ومهددة للحياة، والذين لديهم توقعات حياة محدودة جدًا، قد يُدارون بشكل غير جراحي (على سبيل المثال، رعاية نهاية الحياة). هذا قرار صعب ويتطلب مناقشة مستفيضة مع المريض/العائلة والفريق متعدد التخصصات.
*
الكسور المستقرة ذات الإزاحة الطفيفة:
على الرغم من إمكانية حدوث ذلك نظريًا، فإن كسور تحت المدور التي تكون حقًا ذات إزاحة طفيفة ومستقرة نادرة للغاية بسبب القوى المشوهة القوية في هذه المنطقة. إذا تم تحديد مثل هذا الكسر النادر (على سبيل المثال، كسر إجهاد يتطور إلى كسر غير مكتمل للغاية)، فإن المراقبة الدقيقة ستكون ذات أهمية قصوى.
موانع الجراحة
-
موانع مطلقة:
- العدوى النشطة في موقع الجراحة: تتطلب علاج العدوى قبل التثبيت النهائي للكسر لتقليل خطر التهاب العظم والنقي.
- المريض غير لائق للتخدير/الجراحة: أمراض مزمنة شديدة وغير قابلة للتصحيح تشكل خطرًا مباشرًا يهدد الحياة.
-
موانع نسبية:
- تلف كبير في الأنسجة الرخوة: قد تتطلب الكسور المفتوحة المصحوبة بتلف واسع في الأنسجة الرخوة أو الأنسجة الميتة إزالة الأنسجة التالفة الأولية، والتثبيت الخارجي، ثم التثبيت الداخلي النهائي بمجرد استقرار الأنسجة الرخوة.
- تلف وعائي شديد: إذا كانت هناك إصابة وعائية مصاحبة تتطلب إصلاحًا، فقد يكون التثبيت الأولي له الأولوية، يليه التثبيت النهائي للكسر.
- وجود أجهزة تثبيت سابقة: وجود أجهزة تثبيت سابقة (مثل مفصل الورك الاصطناعي، أو صفائح فخذية أخرى) يمكن أن يعقد النهج الجراحي والتثبيت، مما يتطلب تخطيطًا دقيقًا لإزالة الأجهزة أو اختيار استراتيجية تثبيت بديلة.
| نوع الإشارة | دواعي الاستعمال الجراحية | دواعي الاستعمال غير الجراحية |
|---|---|---|
| أساسية | كسور مزاحة وغير مستقرة | حالة طبية سيئة للغاية / مرض عضال |
| كسور مرضية | غير قادر على المشي مع ألم بسيط | |
| كسور الفخذ غير النمطية (كاملة وغير مكتملة مصحوبة بأعراض) | نادرًا، كسور مستقرة ذات إزاحة طفيفة جدًا (غير شائعة للغاية) | |
| صدمات متعددة مع إصابات أخرى | ||
| ثانوية | تشوه كبير في القصر/الانحراف/الدوران |
التخطيط الدقيق قبل الجراحة
يُعد التخطيط الدقيق قبل الجراحة ووضع المريض المناسب خطوتين حاسمتين لتحسين النتائج وتقليل المضاعفات أثناء الجراحة لتثبيت كسور تحت المدور في الفخذ.
-
التقييم السريري:
- تحسين حالة المريض: فحص طبي شامل لتحسين الأمراض المصاحبة (وظائف القلب، الرئة، الكلى، الحالة الغذائية). تُعد إدارة مضادات التخثر أمرًا بالغ الأهمية، وغالبًا ما تتطلب استراتيجيات جسرية.
- إدارة الألم: التسكين قبل الجراحة ضروري.
- تقييم الصدمات المتعددة: للإصابات عالية الطاقة، الالتزام ببروتوكولات ATLS أمر بالغ الأهمية، بما في ذلك تقييم الإص
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك