الخلاصة الطبية السريعة:
كسور الفخذ العليا، خاصة كسور ما بين المدورين، تتطلب تشخيصًا دقيقًا وعلاجًا فوريًا. يعتمد العلاج غالبًا على الجراحة باستخدام مسامير نخاعية لضمان أفضل النتائج والتعافي السريع، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
## مقدمة حول كسور الفخذ العليا
تُعد كسور الفخذ العليا، وتحديداً كسور منطقة ما بين المدورين (Intertrochanteric Fractures)، من الإصابات الشائعة والخطيرة، خاصة بين كبار السن. تحدث هذه الكسور في الجزء العلوي من عظم الفخذ، بالقرب من مفصل الورك، وهي منطقة حيوية تتحمل وزن الجسم وتلعب دوراً أساسياً في الحركة. يمكن أن تؤثر هذه الإصابات بشكل كبير على جودة حياة المريض واستقلاليته، مما يستدعي تدخلاً طبياً عاجلاً ودقيقاً.
في هذا الدليل الشامل، سنتعمق في فهم كسور الفخذ العليا، من أسبابها وأعراضها إلى طرق تشخيصها وعلاجها المتقدمة، وصولاً إلى مرحلة التعافي وإعادة التأهيل. سنستعرض أهمية اختيار الجراحة المناسبة والتوقيت الأمثل لها، وكيف يمكن لخبرة جراح العظام أن تحدث فرقاً كبيراً في نتائج المريض. يُقدم الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام في صنعاء، رؤيته وخبرته الواسعة في التعامل مع هذه الحالات المعقدة، مؤكداً على أهمية الرعاية المتكاملة للمريض لضمان أفضل فرصة للتعافي الكامل والعودة إلى الحياة الطبيعية.
## فهم تشريح الفخذ والورك
لفهم كسور الفخذ العليا، من الضروري الإلمام بالتشريح الأساسي لهذه المنطقة الحيوية من الجسم. يتكون مفصل الورك من التقاء رأس عظم الفخذ (الجزء الكروي) مع التجويف الحقي (الجزء الكأسي) في عظم الحوض. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويساهم في تحمل وزن الجسم ودعم الحركة.
في الجزء العلوي من عظم الفخذ، توجد منطقتان بارزتان تُعرفان بالمدورين:
* **المدور الكبير (Greater Trochanter):** وهو نتوء عظمي كبير يقع على الجانب الخارجي العلوي من عظم الفخذ، ويعتبر نقطة ارتكاز للعديد من عضلات الورك والأرداف المهمة للحركة والثبات.
* **المدور الصغير (Lesser Trochanter):** وهو نتوء أصغر يقع على الجانب الداخلي الخلفي من عظم الفخذ، ويُعد نقطة ارتكاز لعضلة الحرقفية القطنية، وهي عضلة قوية تلعب دوراً في ثني الورك.
تحدث كسور ما بين المدورين في المنطقة الواقعة بين هذين النتوئين العظميين. هذه المنطقة غنية بالإمداد الدموي، مما يساعد عادةً في عملية التئام العظام. ومع ذلك، فإن طبيعة الكسر (مثل كسر ما بين المدورين ذو الانحراف العكسي) يمكن أن تجعله غير مستقر وتتطلب نهجاً علاجياً خاصاً لضمان الشفاء الأمثل وتجنب المضاعفات.
## أسباب وعوامل خطر كسور الفخذ العليا
تُعد كسور الفخذ العليا، وخاصة كسور ما بين المدورين، نتيجة لمجموعة من العوامل التي تتراوح بين الصدمات المباشرة والعوامل البيولوجية الكامنة. فهم هذه الأسباب والعوامل يساعد في الوقاية من هذه الإصابات الخطيرة.
### الأسباب الرئيسية للكسور
* **السقوط:** يعتبر السقوط السبب الأكثر شيوعاً لكسور الفخذ العليا، خاصة بين كبار السن. حتى السقوط من ارتفاع بسيط (مثل السقوط من السرير أو أثناء المشي) يمكن أن يؤدي إلى كسر في عظم ضعيف.
* **الصدمات عالية الطاقة:** في الشباب، قد تحدث هذه الكسور نتيجة لحوادث السيارات، السقوط من ارتفاعات عالية، أو الإصابات الرياضية الشديدة التي تتسبب في قوة هائلة على عظم الفخذ.
### عوامل الخطر التي تزيد من احتمالية الكسر
* **هشاشة العظام (Osteoporosis):** تُعد هشاشة العظام العامل الأكثر أهمية في زيادة خطر كسور الفخذ. تؤدي هشاشة العظام إلى ضعف العظام وفقدان كثافتها، مما يجعلها أكثر عرضة للكسر حتى من صدمة بسيطة.
* **التقدم في العمر:** مع التقدم في العمر، تتدهور كثافة العظام وتزداد احتمالية السقوط بسبب ضعف العضلات، مشاكل التوازن، وضعف البصر، وتأثيرات بعض الأدوية.
* **الاضطرابات العصبية والعضلية:** أمراض مثل الشلل الرعاش (الباركنسون)، السكتة الدماغية، والتصلب المتعدد يمكن أن تؤثر على التوازن والتنسيق، مما يزيد من خطر السقوط.
* **الأدوية:** بعض الأدوية، مثل المهدئات ومدرات البول، يمكن أن تسبب الدوخة أو ضعف التوازن، مما يزيد من خطر السقوط.
* **سوء التغذية:** نقص الكالسيوم وفيتامين د يساهم في ضعف العظام.
* **نمط الحياة:** قلة النشاط البدني تضعف العضلات والعظام، بينما التدخين واستهلاك الكحول المفرط يساهمان في تدهور صحة العظام.
* **الأمراض المزمنة:** بعض الحالات الطبية مثل أمراض الكلى المزمنة، اضطرابات الغدد الصماء، وبعض أنواع السرطان يمكن أن تضعف العظام أو تزيد من خطر السقوط.
* **الكسور المرضية:** في حالات نادرة، قد يكون الكسر نتيجة لورم (حميد أو خبيث) أو مرض آخر يضعف العظم في تلك المنطقة. يجب دائمًا استبعاد هذا الاحتمال عند التشخيص.
## أعراض كسور الفخذ العليا ومتى يجب طلب المساعدة
تظهر كسور الفخذ العليا عادةً بأعراض واضحة ومؤلمة تستدعي التدخل الطبي الفوري. التعرف على هذه الأعراض أمر بالغ الأهمية لطلب الرعاية الطارئة وتجنب تفاقم الإصابة أو حدوث مضاعفات.
### الأعراض الشائعة لكسر الفخذ العلوي
* **ألم شديد ومفاجئ في منطقة الورك أو الفخذ:** هذا هو العرض الأكثر شيوعاً، ويزداد الألم عند محاولة تحريك الساق أو تحمل الوزن عليها.
* **عدم القدرة على تحمل الوزن على الساق المصابة:** يصبح المريض غير قادر على الوقوف أو المشي، وغالباً ما يشعر بألم حاد عند أي محاولة لتحميل وزن على الساق.
* **تشوه واضح في الساق المصابة:**
* **قصر الساق:** قد تبدو الساق المصابة أقصر من الساق السليمة.
* **دوران خارجي للساق:** تميل القدم والساق المصابة إلى الدوران نحو الخارج بشكل غير طبيعي.
* **تورم وكدمات:** قد يظهر تورم وكدمات حول منطقة الورك أو الفخذ نتيجة النزيف الداخلي.
* **عدم القدرة على تحريك الساق:** يفقد المريض القدرة على رفع الساق أو تحريكها بشكل طبيعي.
### متى يجب طلب المساعدة الطبية الفورية
في حال ظهور أي من الأعراض المذكورة أعلاه، خاصة بعد السقوط أو التعرض لصدمة، يجب طلب المساعدة الطبية الطارئة على الفور. لا تحاول تحريك الشخص المصاب بنفسك، بل اتصل بالإسعاف أو انقل المريض إلى أقرب مستشفى بأمان قدر الإمكان.
**لماذا السرعة مهمة:**
* **تخفيف الألم:** التدخل السريع يساعد في إدارة الألم الشديد الذي يعاني منه المريض.
* **منع المضاعفات:** التأخير في العلاج يمكن أن يزيد من خطر المضاعفات مثل تلف الأنسجة الرخوة، ومشاكل الدورة الدموية، وتجلط الأوردة العميقة.
* **تحسين نتائج الجراحة:** تشير الإرشادات الحديثة (مثل إرشادات NICE) إلى أن الجراحة المبكرة (يفضل خلال 36 ساعة من الدخول) تحسن بشكل كبير من نتائج المريض وتقلل من فترة الإقامة في المستشفى والمضاعفات.
الأستاذ الدكتور محمد هطيف يؤكد على أن التقييم السريع والدقيق هو الخطوة الأولى نحو خطة علاج ناجحة، ويجب أن يتم ذلك بواسطة فريق طبي متخصص لضمان أفضل رعاية ممكنة للمريض.
## تشخيص كسور الفخذ العليا بدقة
يعتمد تشخيص كسور الفخذ العليا على مزيج من الفحص السريري الدقيق والتصوير الإشعاعي المتخصص. الهدف هو تحديد نوع الكسر وموقعه ومدى استقراره، بالإضافة إلى تقييم الحالة الصحية العامة للمريض.
### 1. الفحص السريري
عند وصول المريض إلى المستشفى، سيقوم الطبيب بإجراء فحص سريري شامل يتضمن:
* **التاريخ المرضي:** سؤال المريض (أو عائلته) عن كيفية حدوث الإصابة، الأعراض التي يعاني منها، والتاريخ الصحي العام (بما في ذلك الأمراض المزمنة والأدوية التي يتناولها).
* **تقييم الألم:** تحديد شدة الألم وموقعه.
* **فحص الساق المصابة:** ملاحظة أي تشوه، قصر، دوران غير طبيعي للساق، أو تورم وكدمات. سيقوم الطبيب أيضاً بتقييم الدورة الدموية والإحساس في الساق والقدم.
* **تقييم الحالة العامة:** التأكد من استقرار العلامات الحيوية للمريض (الضغط، النبض، التنفس) وتقييم أي إصابات أخرى محتملة.
### 2. التصوير الإشعاعي
التصوير الإشعاعي هو الأداة الرئيسية لتأكيد التشخيص وتحديد خصائص الكسر.
* **الأشعة السينية (X-rays):**
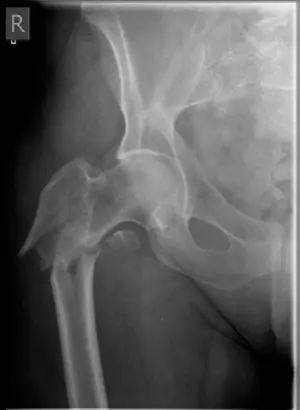
* **المنظر الأمامي الخلفي (AP View):** يُظهر هذا المنظر الكسر بوضوح، مما يسمح بتقييم موقع الكسر، درجة الانزياح، ومدى امتداد الكسر (مثل امتداده إلى المنطقة تحت المدورين). في حالة كسور ما بين المدورين ذات الانحراف العكسي، يظهر المدور الصغير منزاحاً للأعلى مع فقدان الدعامة الإنسية، مما يشير إلى نمط كسر غير مستقر.
* **المنظر الجانبي (Lateral View):** يُعد المنظر الجانبي ضرورياً لتوفير رؤية ثلاثية الأبعاد للكسر، وتحديد درجة الدوران والزاوية، وهو أمر حيوي لتخطيط الجراحة.
* **أشعة الفخذ الكاملة (Full-length radiographs of the femur):** قد يطلب الأستاذ الدكتور محمد هطيف هذه الأشعة لاستبعاد أي كسور أخرى في عظم الفخذ أو لتقييم المحاذاة العامة للساق.

*صورة 8.9: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن تظهر كسر ما بين المدورين.*
* **التصوير المقطعي المحوسب (CT Scan):** في بعض الحالات المعقدة أو عندما تكون الأشعة السينية غير كافية، قد يُطلب التصوير المقطعي المحوسب لتقديم تفاصيل أدق عن الكسر، خاصة في التخطيط الجراحي.
* **التصوير بالرنين المغناطيسي (MRI):** نادراً ما يُستخدم في الحالات الحادة، ولكنه قد يكون مفيداً إذا كان هناك اشتباه في إصابات الأنسجة الرخوة المصاحبة أو لتحديد ما إذا كان هناك كسر إجهادي غير مرئي بالأشعة السينية.
### 3. التقييم الطبي العام
بالإضافة إلى تقييم الكسر، يقوم الأستاذ الدكتور محمد هطيف وفريقه بتقييم شامل للحالة الصحية العامة للمريض، بما في ذلك:
* **فحوصات الدم:** لتحديد مستويات الهيموجلوبين، وظائف الكلى والكبد، مستويات الكالسيوم وفيتامين د، وعلامات الالتهاب.
* **تخطيط القلب الكهربائي (ECG) وأشعة الصدر:** لتقييم صحة القلب والرئة، خاصة قبل الجراحة.
* **استشارة الأطباء المختصين:** قد يحتاج المريض لاستشارة أطباء الباطنية، القلب، أو التخدير لتحسين حالته الصحية قبل الجراحة.
يُشدد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق والتقييم الشامل قبل الجراحة هما مفتاح النجاح في علاج كسور الفخذ العليا، مما يضمن اختيار النهج العلاجي الأنسب وتقليل مخاطر المضاعفات.
## خيارات علاج كسور الفخذ العليا
يهدف علاج كسور الفخذ العليا إلى استعادة استقرار العظم ووظيفته، وتقليل الألم، وتمكين المريض من العودة إلى الحركة في أسرع وقت ممكن. تعتمد خطة العلاج على عدة عوامل، بما في ذلك نوع الكسر، عمر المريض، حالته الصحية العامة، ومستوى نشاطه قبل الإصابة. في معظم الحالات، يكون التدخل الجراحي هو الخيار الأفضل.
### 1. العلاج غير الجراحي
يُعد العلاج غير الجراحي نادراً في كسور الفخذ العليا، وعادةً ما يُقتصر على المرضى الذين يعانون من حالات صحية خطيرة جداً تمنعهم من تحمل الجراحة، أو في حالات الكسور المستقرة جداً وغير المنزاحة. يتضمن هذا العلاج الراحة في السرير، استخدام الجر (Traction)، والعلاج الطبيعي. ومع ذلك، فإن العلاج غير الجراحي يحمل مخاطر عالية للمضاعفات مثل تجلط الأوردة العميقة، الالتهاب الرئوي، تقرحات الفراش، وفقدان كبير في وظيفة الساق.
### 2. العلاج الجراحي
الجراحة هي المعيار الذهبي لعلاج معظم كسور الفخذ العليا. الهدف هو تثبيت الكسر لتمكين الشفاء المبكر والحركة.
#### أ. توقيت الجراحة
يوصي الأستاذ الدكتور محمد هطيف، بناءً على الإرشادات الطبية الحديثة (مثل إرشادات NICE)، بإجراء الجراحة في أقرب وقت ممكن، ويفضل أن يكون ذلك خلال 36 ساعة من دخول المستشفى. الجراحة المبكرة تقلل من خطر المضاعفات وتحسن من نتائج المريض على المدى الطويل.
#### ب. أنواع الأجهزة الجراحية المستخدمة
هناك نوعان رئيسيان من الأجهزة الجراحية المستخدمة لتثبيت كسور الفخذ العليا:
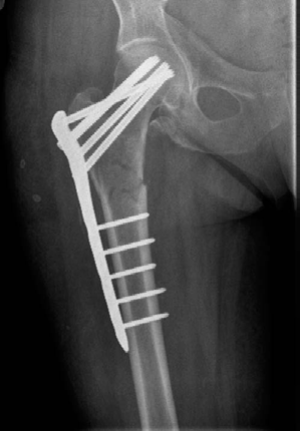
* **المسامير النخاعية الرأسية (Cephalomedullary Nails):**
* **الوصف:** هي قضبان معدنية تُدخل في القناة النخاعية لعظم الفخذ (داخل العظم نفسه)، وتمتد من منطقة المدور الكبير إلى الأسفل. يتم تثبيت المسمار بمسامير أخرى تخترق رأس الفخذ والمدورين.
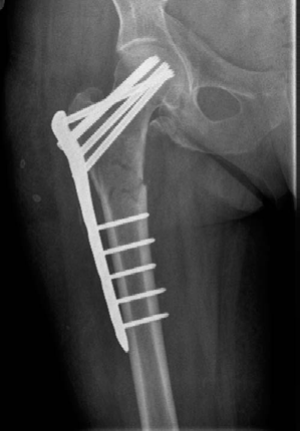
* **المزايا:** يُفضل الأستاذ الدكتور محمد هطيف استخدام المسامير النخاعية الرأسية، خاصة في كسور ما بين المدورين غير المستقرة أو ذات الانحراف العكسي (Reverse-obliquity intertrochanteric fracture). توفر هذه المسامير استقراراً ميكانيكياً حيوياً ممتازاً، حيث تعمل كدعامة داخلية للعظم، مما يقلل من قوى عزم الدوران ويساعد في عملية الالتئام. أظهرت الدراسات نتائج أفضل لهذه المسامير مقارنة بالشرائح المعدنية في هذه الأنواع من الكسور.
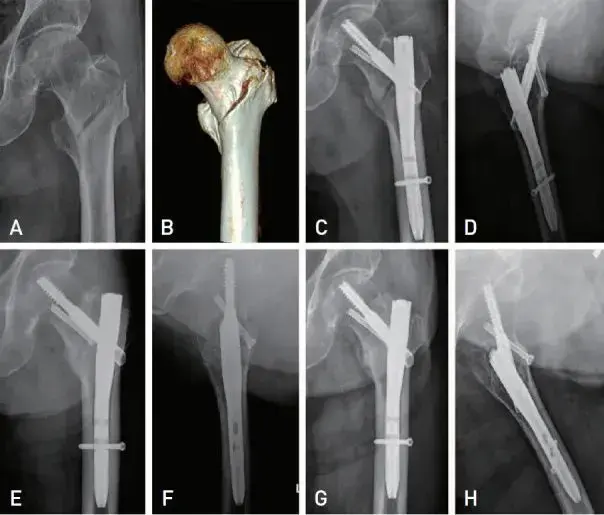
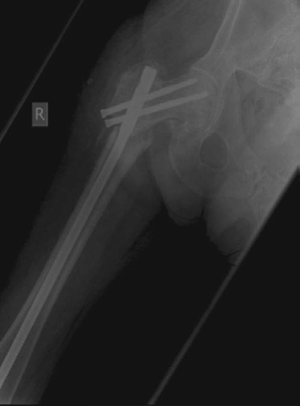
* **مثال من الحالة السريرية:** في الحالة المذكورة، تم استخدام مسمار نخاعي (recon nail) بعد فشل الشريحة، مما يؤكد على تفضيل هذا النوع من التثبيت لكسور الفخذ العليا المعقدة.

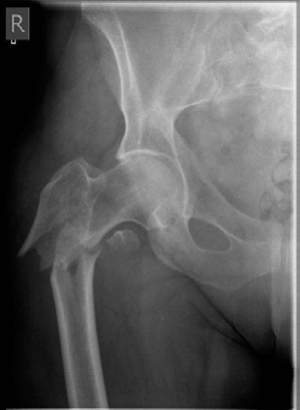
*صورة 8.12: أشعة سينية أمامية خلفية (AP) تظهر عدم التئام كسر عظم الفخذ.*
* **شرائح التثبيت بزاوية ثابتة (Fixed-angle Plating Devices) أو مسمار الورك الانضغاطي (Compression Hip Screw - CHS):**
* **الوصف:** تتكون هذه الأجهزة من شريحة معدنية تُثبت على السطح الخارجي لعظم الفخذ بمسامير، مع مسمار كبير يمتد إلى رأس الفخذ.
* **القيود والمخاطر:** على الرغم من فعاليتها في بعض أنواع الكسور المستقرة، إلا أن الأستاذ الدكتور محمد هطيف يشير إلى أن هذه الشرائح قد لا تكون الخيار الأمثل لكسور ما بين المدورين غير المستقرة، خاصة تلك ذات الانحراف العكسي.
* **الضعف الميكانيكي الحيوي:** الشريحة المثبتة على الجانب الخارجي من الفخذ تزيد من ذراع العزم للقوى الميكانيكية، مما يضع الجهاز تحت إجهاد أكبر مقارنة بالمسمار النخاعي الذي يعمل داخل العظم.
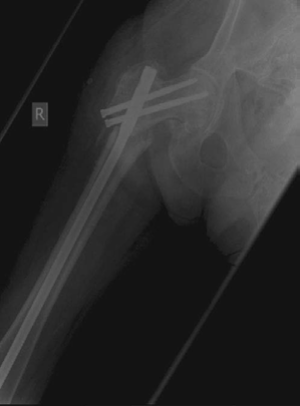
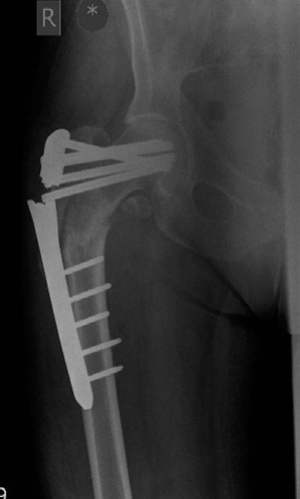
* **فشل الزرع:** كما هو موضح في الحالة السريرية، يمكن أن يؤدي هذا الضعف الميكانيكي، بالإضافة إلى وجود فجوة في موقع الكسر وعدم كفاية الانضغاط، إلى فشل الزرع (كسر الشريحة) وعدم التئام العظم.
* **نقطة تركيز الإجهاد (Stress Riser):** في بعض تصاميم الشرائح، توجد نقاط ضعف محددة (مثل نقطة التقاء آخر ثقب تثبيت قريب بالجزء المدبب من الشريحة) تكون عرضة للفشل تحت الإجهاد المستمر.

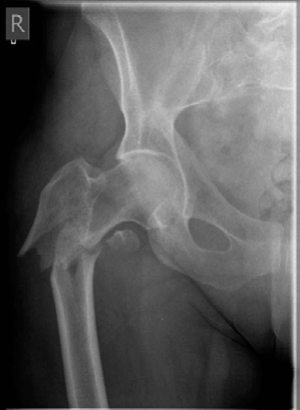
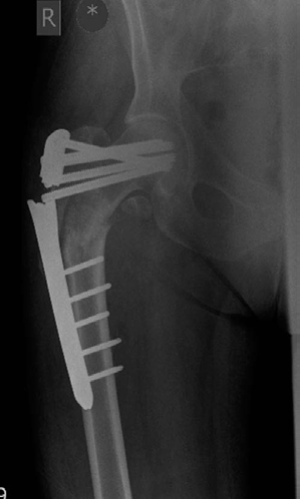
*صورة 8.10: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن مع شريحة تثبيت مغلقة في مكانها.*

*صورة 8.11: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن تظهر فشل الزرع، بعد 4 أشهر من الجراحة.*
#### ج. أهمية الخبرة الجراحية
يؤكد الأستاذ الدكتور محمد هطيف أن اختيار الجهاز المناسب والتقنية الجراحية الدقيقة أمران حاسمان لنجاح العلاج. يجب أن يضمن الجراح استعادة المحاذاة التشريحية الصحيحة للعظم، وتحقيق تثبيت مستقر، ومعالجة أي فجوات في الكسر (ربما عن طريق تطعيم العظام) لتعزيز الالتئام البيولوجي.

*صورة 8.9: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن تظهر كسر ما بين المدورين.*

*صورة 8.10: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن مع شريحة تثبيت مغلقة في مكانها.*

*صورة 8.11: أشعة سينية أمامية خلفية (AP) لعظم الفخذ الأيمن تظهر فشل الزرع، بعد 4 أشهر من الجراحة.*

*صورة 8.12: أشعة سينية أمامية خلفية (AP) تظهر عدم التئام كسر عظم الفخذ.*
## التعافي وإعادة التأهيل بعد جراحة الفخذ
يُعد التعافي وإعادة التأهيل جزءاً لا يتجزأ من رحلة علاج كسور الفخذ العليا، ولا يقل أهمية عن الجراحة نفسها. يهدف برنامج إعادة التأهيل إلى استعادة القوة، المرونة، والتوازن، وتمكين المريض من العودة إلى أنشطته اليومية بأمان واستقلالية.
### 1. الرعاية الفورية بعد الجراحة
* **إدارة الألم:** سيتم توفير أدوية لتسكين الألم للتحكم في أي إزعاج بعد الجراحة.
* **التحرك المبكر:** يشجع الأستاذ الدكتور محمد هطيف على البدء في الحركة المبكرة (مثل الجلوس على السرير أو الكرسي) بمساعدة فريق التمريض والعلاج الطبيعي، لتقليل مخاطر المضاعفات مثل تجلط الدم والتهاب الرئة.
* **الوقاية من تجلط الأوردة العميقة (DVT):** سيتم إعطاء أدوية مضادة للتخثر (مميعات الدم) وقد يُطلب من المريض ارتداء جوارب ضاغطة أو أجهزة ضغط هوائية متقطعة.
### 2. العلاج الطبيعي وإعادة التأهيل
يبدأ العلاج الطبيعي عادةً في المستشفى بعد وقت قصير من الجراحة ويستمر بعد الخروج.
* **المرحلة المبكرة
---
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.