كسر عظم الفخذ بين المدورين غير المستقر: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم الفخذ بين المدورين هو إصابة خطيرة شائعة لدى كبار السن، تتطلب تدخلًا جراحيًا عاجلًا لتثبيت الكسر واستعادة القدرة على الحركة. يعتمد العلاج على نوع الكسر، ويُعد التثبيت بالمسامير النخاعية الخيار الأمثل للحالات غير المستقرة، يليه برنامج تأهيل مكثف.
الخلاصة الطبية السريعة: كسر عظم الفخذ بين المدورين هو إصابة خطيرة شائعة لدى كبار السن، تتطلب تدخلًا جراحيًا عاجلًا لتثبيت الكسر واستعادة القدرة على الحركة. يعتمد العلاج على نوع الكسر، ويُعد التثبيت بالمسامير النخاعية الخيار الأمثل للحالات غير المستقرة، يليه برنامج تأهيل مكثف.
مقدمة عن كسر عظم الفخذ بين المدورين
يُعد كسر عظم الفخذ بين المدورين (Intertrochanteric Femur Fracture) من الإصابات الشائعة والخطيرة، خاصة بين كبار السن، وغالبًا ما يحدث نتيجة لسقوط بسيط على الأرض. هذا النوع من الكسور يؤثر بشكل كبير على جودة حياة المريض وقدرته على الحركة، ويتطلب تدخلاً طبياً عاجلاً ودقيقاً لضمان أفضل النتائج والعودة إلى الحياة الطبيعية قدر الإمكان.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج معرفته عن كسر عظم الفخذ بين المدورين: من فهم التشريح الأساسي للمنطقة المصابة، مروراً بالأسباب وعوامل الخطر، الأعراض، طرق التشخيص الحديثة، وصولاً إلى خيارات العلاج الجراحي المتقدمة وبرامج إعادة التأهيل. كما سنسلط الضوء على أهمية الخبرة الطبية المتميزة في التعامل مع هذه الحالات المعقدة، والتي يقدمها الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، كأحد أبرز الخبراء في هذا المجال في صنعاء والمنطقة.
يهدف هذا الدليل إلى تزويد المرضى وعائلاتهم بالمعلومات الوافية والموثوقة، لمساعدتهم على فهم حالتهم واتخاذ قرارات مستنيرة بالتعاون مع فريقهم الطبي.
التشريح الأساسي لمفصل الورك وعظم الفخذ
لفهم كسر عظم الفخذ بين المدورين، من المهم أن نلقي نظرة سريعة على تشريح هذه المنطقة الحيوية في الجسم.
يتكون مفصل الورك من التقاء رأس عظم الفخذ (الكرة) مع تجويف في عظم الحوض يُسمى الحُق (الحوض). يسمح هذا المفصل بحركة واسعة للطرف السفلي في اتجاهات مختلفة.
عظم الفخذ (Femur) هو أطول وأقوى عظم في جسم الإنسان، ويحتوي على عدة أجزاء مهمة:
*
رأس الفخذ:
الجزء الكروي الذي يستقر في تجويف الحوض.
*
عنق الفخذ:
المنطقة الضيقة التي تربط رأس الفخذ بالجسم الرئيسي للعظم.
*
المدور الكبير (Greater Trochanter):
نتوء عظمي كبير يقع في الجزء العلوي الخارجي من عظم الفخذ، ويُعد نقطة ارتكاز للعديد من عضلات الورك.
*
المدور الصغير (Lesser Trochanter):
نتوء عظمي أصغر يقع في الجزء العلوي الداخلي من عظم الفخذ، ويُعد نقطة ارتكاز لعضلة رئيسية في الورك.
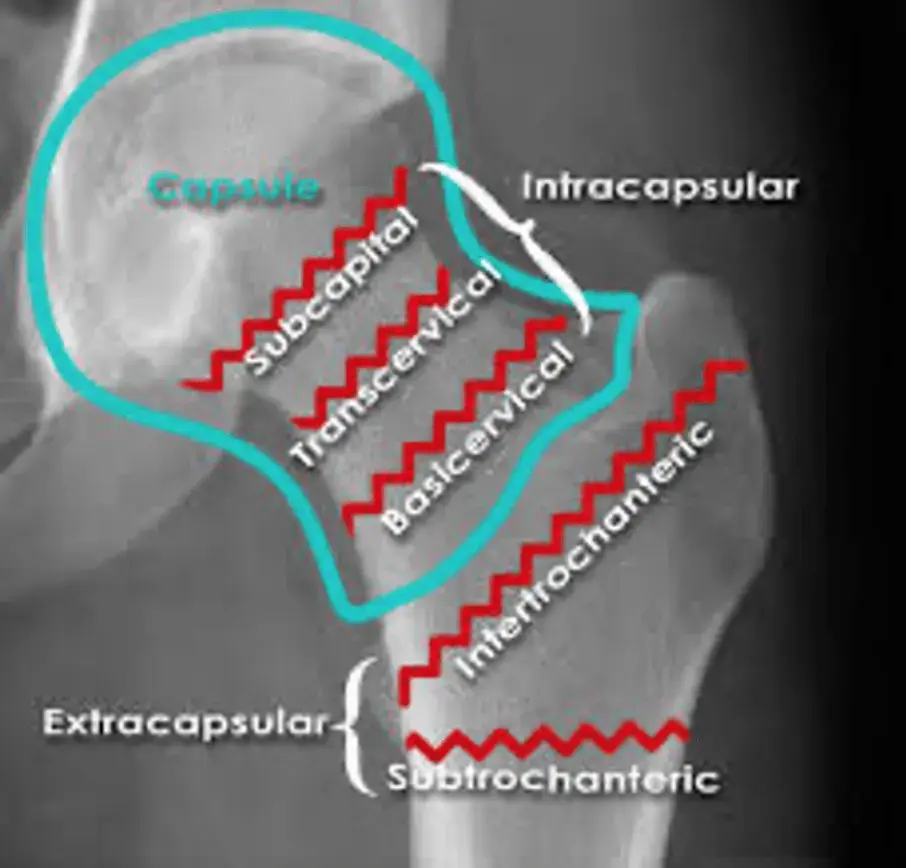
منطقة الكسر بين المدورين:
تُعرف المنطقة الواقعة بين المدور الكبير والمدور الصغير باسم "المنطقة بين المدورين" (Intertrochanteric Region). هذه المنطقة غنية بالعظم الإسفنجي (Cancellous Bone) ولها إمداد دموي ممتاز، مما يجعلها مختلفة عن كسور عنق الفخذ التي تكون داخل المفصل وأكثر عرضة لمشاكل الدورة الدموية.
عندما يحدث كسر في هذه المنطقة، فإنه يُسمى "كسر عظم الفخذ بين المدورين". يمكن أن يكون هذا الكسر بسيطًا (جزءين) أو معقدًا (متعدد الأجزاء ومفتتاً)، وقد يؤثر على المدورين نفسهما. الكسر غير المستقر هو الذي يتضمن تفتتاً كبيراً، خاصة في الجزء الخلفي الإنسي (الداخلي) من العظم، أو يمتد إلى المدور الكبير، مما يجعله أكثر عرضة للتحرك والتشوه إذا لم يتم تثبيته بشكل صحيح.
الأسباب وعوامل الخطر لكسر عظم الفخذ بين المدورين
غالبًا ما يكون كسر عظم الفخذ بين المدورين نتيجة لمجموعة من العوامل التي تزيد من هشاشة العظام وتزيد من احتمالية السقوط. فهم هذه الأسباب والعوامل يساعد في الوقاية من هذه الإصابات الخطيرة.
الأسباب المباشرة للكسر
- السقوط على الأرض: هذا هو السبب الأكثر شيوعًا، خاصة في كبار السن. يمكن أن يكون السقوط بسيطًا، مثل التعثر في سجادة أو الانزلاق، مما يؤدي إلى صدمة مباشرة على جانب الورك.
- الحوادث عالية الطاقة: في المرضى الأصغر سنًا، قد تحدث هذه الكسور نتيجة لحوادث السيارات أو السقوط من ارتفاعات كبيرة، ولكن هذا أقل شيوعًا لكسور بين المدورين مقارنة بكبار السن.
عوامل الخطر الرئيسية
تزيد هذه العوامل من احتمالية حدوث الكسر حتى من صدمة بسيطة:
- التقدم في العمر: مع التقدم في العمر، تصبح العظام أضعف وأكثر هشاشة، وتزداد احتمالية السقوط بسبب ضعف التوازن وتدهور الرؤية وبعض الأمراض المزمنة.
- هشاشة العظام (Osteoporosis): هي حالة تتميز بنقص كثافة العظام، مما يجعلها أكثر عرضة للكسور حتى من الصدمات الخفيفة. تُعد هشاشة العظام عامل الخطر الأكبر لكسور الورك بين كبار السن.
-
الأمراض المزمنة:
- داء السكري: يمكن أن يؤثر على صحة العظام ويزيد من مخاطر السقوط بسبب اعتلال الأعصاب الطرفية.
- أمراض القلب والأوعية الدموية: مثل الرجفان الأذيني (Atrial Fibrillation) وارتفاع ضغط الدم، التي قد تزيد من خطر السقوط بسبب الدوخة أو الإغماء.
- أمراض الكلى المزمنة: تؤثر على استقلاب الكالسيوم وفيتامين د، مما يضعف العظام.
-
الأدوية:
بعض الأدوية يمكن أن تزيد من خطر السقوط، مثل:
- مدرات البول.
- المهدئات ومضادات الاكتئاب.
- الأدوية التي تؤثر على ضغط الدم.
- أدوية السيولة (مضادات التخثر) التي تزيد من خطر النزيف في حالة الكسر.
- ضعف التوازن والمشي: مشاكل التوازن وضعف العضلات تزيد من خطر السقوط.
- سوء التغذية ونقص فيتامين د والكالسيوم: ضروريان لصحة العظام.
- العوامل البيئية: عدم وجود إضاءة كافية في المنزل، وجود سجاد غير ثابت، أسلاك على الأرض، أو أرضيات زلقة تزيد من خطر السقوط.
- النشاط البدني المحدود: يؤدي إلى ضعف العضلات ونقص كثافة العظام.
يتعامل الأستاذ الدكتور محمد هطيف مع هذه الحالات بفهم عميق لهذه العوامل، مؤكداً على أهمية التقييم الشامل للمريض ليس فقط لعلاج الكسر، بل أيضاً لمعالجة الأسباب الكامنة والوقاية من الكسور المستقبلية.
الأعراض والعلامات لكسر عظم الفخذ بين المدورين
عند حدوث كسر في عظم الفخذ بين المدورين، تظهر مجموعة من الأعراض والعلامات المميزة التي تساعد في التشخيص الأولي. من المهم التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
الأعراض الرئيسية التي يبلغ عنها المريض
- ألم شديد ومفاجئ في الورك: غالبًا ما يكون الألم حادًا وموضعياً في منطقة الورك والفخذ المصاب، ويظهر فورًا بعد السقوط أو الإصابة. يزداد الألم مع أي محاولة لتحريك الساق أو لمس المنطقة.
- عدم القدرة على تحمل الوزن: يصبح المريض غير قادر تمامًا على الوقوف أو المشي على الساق المصابة. أي محاولة لتحميل الوزن تسبب ألمًا لا يطاق.
- عدم القدرة على تحريك الساق: يجد المريض صعوبة بالغة أو استحالة في تحريك ساقه المصابة، وخاصة رفعها أو تدويرها.
- تشوه واضح في الساق: قد يلاحظ المريض أو من حوله أن الساق المصابة تبدو أقصر من الساق الأخرى، وغالبًا ما تكون ملتفة إلى الخارج (دوران خارجي).
العلامات التي يلاحظها الطبيب أثناء الفحص السريري
عند وصول المريض إلى قسم الطوارئ، يقوم الفريق الطبي، بقيادة الأستاذ الدكتور محمد هطيف في صنعاء، بإجراء فحص سريري دقيق لتقييم الإصابة:
-
المعاينة (Inspection):
- قصر في الطرف السفلي المصاب: تبدو الساق المكسورة أقصر بوضوح من الساق السليمة.
- دوران خارجي للساق: تكون الساق ملتفة نحو الخارج بشكل ملحوظ.
- كدمات وتورم: قد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) وتورم منتشر حول مفصل الورك والفخذ بسبب النزيف الداخلي.
- عدم وجود جروح مفتوحة: في معظم الحالات، لا يكون هناك جرح مفتوح على الجلد، ولكن يجب دائمًا استبعاد الكسور المفتوحة.
-
الجس (Palpation):
- إيلام عند لمس المدور الكبير ومنطقة الأربية (Groin): يشعر المريض بألم شديد عند لمس هذه المناطق.
- احتساس فرقعة (Crepitus): قد يشعر الطبيب بفرقعة خفيفة عند محاولة تحريك الورك بلطف، وهي علامة على احتكاك أجزاء العظم المكسورة ببعضها. يتم تجنب الجس المكثف بسبب الألم الشديد.
- فحص النبضات الطرفية: التأكد من وجود نبضات طبيعية في القدم والفخذ لضمان سلامة الدورة الدموية.
- فحص الامتلاء الشعري: التأكد من سرعة عودة الدم إلى الأظافر بعد الضغط عليها، مما يشير إلى تدفق دم جيد.
-
نطاق الحركة (Range of Motion):
- محدودية شديدة في حركة الورك: تكون أي محاولة لتحريك الورك، سواء من قبل المريض (حركة نشطة) أو من قبل الطبيب (حركة سلبية)، مؤلمة للغاية ومحدودة بشكل كبير.
- قيود خاصة في الدوران الداخلي والتقريب والثني: هذه الحركات تكون الأكثر تأثراً.
- حركة الركبة والكاحل: عادة ما تكون طبيعية وغير مؤلمة، ما لم يكن هناك إصابات أخرى مرافقة.
-
التقييم العصبي (Neurological Assessment):
- الإحساس: يتم فحص الإحساس في جميع مناطق الساق والقدم للتأكد من عدم وجود تلف في الأعصاب.
- القوة العضلية: قد يكون من الصعب تقييمها بدقة بسبب الألم، ولكن يتم التأكد من وجود حركة إجمالية في الكاحل والأصابع.
- المنعكسات: يتم فحص منعكسات الرضفة وأخيل.
الفحص الدقيق لهذه الأعراض والعلامات هو الخطوة الأولى نحو التشخيص الصحيح ووضع خطة علاج فعالة.
التشخيص الدقيق لكسر عظم الفخذ بين المدورين
يعتمد التشخيص الدقيق لكسر عظم الفخذ بين المدورين على مزيج من الفحص السريري المفصل والتصوير الطبي المتخصص، بالإضافة إلى الفحوصات المخبرية لتقييم الحالة الصحية العامة للمريض.
الفحص السريري (كما ذكر سابقاً)
يُجري الأستاذ الدكتور محمد هطيف فحصاً سريرياً شاملاً لتقييم الأعراض والعلامات المذكورة أعلاه، وهو أمر حيوي لتحديد طبيعة الإصابة ومدى شدتها.
التصوير الطبي (Imaging)
التصوير الطبي هو حجر الزاوية في تشخيص كسور الورك وتحديد نوعها ومدى استقرارها.
-
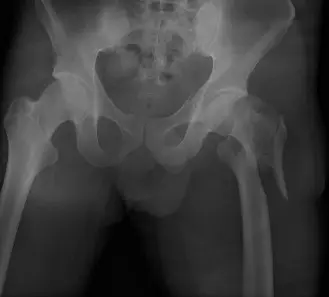
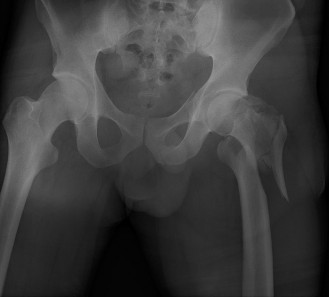
الأشعة السينية (X-rays):
- هي الفحص الأول والأكثر أهمية. تؤخذ صور للورك والحوض من زوايا مختلفة (أمامية خلفية وجانبية).
-
ماذا تُظهر الأشعة السينية؟
- تُظهر بوضوح خط الكسر في المنطقة بين المدورين.
- تُبين مدى تفتت العظم (Comminution)، خاصة في القشرة الخلفية الإنسية (Medial Posterior Cortex) والمدور الصغير.
- تُحدد ما إذا كان هناك تحرك للجزء العلوي من عظم الفخذ باتجاه الأعلى (Proximal Migration) أو دوران خارجي، وهي علامات تدل على نمط كسر غير مستقر.
- تُساعد في تصنيف الكسر (مثل تصنيف AO/OTA أو Evans-Jensen) لتوجيه القرار الجراحي.

(صورة توضيحية لكسر عظم الفخذ بين المدورين، تُظهر التفتت النموذجي والتحرك.)
-
التصوير المقطعي المحوسب (CT Scan):
- قد يُطلب في حالات معينة، خاصة إذا كانت الأشعة السينية غير واضحة تمامًا أو في الكسور المعقدة جدًا أو غير النمطية.
-
متى يُستخدم التصوير المقطعي؟
- لتقييم مدى تفتت العظم بشكل أدق، خاصة في الجدار الجانبي (Lateral Wall) أو القشرة الخلفية.
- للتخطيط الجراحي الدقيق، حيث يوفر صوراً ثلاثية الأبعاد للكسر.
- في حالات الاشتباه بوجود كسور أخرى أو إصابات مرافقة.
- في هذا النوع من الكسور غير المستقرة، غالبًا ما تكون الأشعة السينية كافية لتأكيد التشخيص وتحديد خطة العلاج، كما يوضح الأستاذ الدكتور محمد هطيف .
-
تخطيط ما قبل الجراحة (Pre-operative Templating):
- باستخدام الأشعة السينية الرقمية، يتم تقدير الطول والقطر المناسبين للمسمار النخاعي (Intramedullary Nail) وموضع مسمار الرأس/الشفرة داخل رأس الفخذ. هذا يساعد الجراح على اختيار الغرسة الأنسب قبل بدء الجراحة.
الفحوصات المخبرية (Laboratory Investigations)
تُجرى مجموعة من التحاليل لتقييم الحالة الصحية العامة للمريض واستعداده للجراحة:
- تعداد الدم الكامل (CBC): لتقييم مستوى الهيموجلوبين (فقر الدم) وخلايا الدم البيضاء (الالتهاب) والصفائح الدموية (التخثر).
- لوحة التمثيل الغذائي الأساسية (Basic Metabolic Panel): لتقييم وظائف الكلى (الكرياتينين) والكهارل (الصوديوم والبوتاسيوم)، والتي قد تتأثر بالجفاف أو الأمراض المزمنة.
- اختبارات التخثر (Coagulation Profile): مثل زمن البروثرومبين (INR) وزمن الثرومبوبلاستين الجزئي (PTT)، خاصة إذا كان المريض يتناول أدوية سيولة الدم، لتعديل الجرعات قبل الجراحة.
- فصيلة الدم والتطابق (Type & Crossmatch): لتحضير وحدات دم في حال الحاجة إلى نقل دم أثناء أو بعد الجراحة.
- تخطيط القلب الكهربائي (ECG) وصورة الصدر بالأشعة السينية (Chest X-ray): لتقييم وظائف القلب والرئة والتأكد من عدم وجود مشاكل قد تؤثر على سلامة الجراحة والتخدير.
التشخيص التفريقي (Differential Diagnosis)
عندما يشتكي مريض مسن من ألم في الورك بعد السقوط، يجب على الطبيب أن يأخذ في الاعتبار عدة إصابات محتملة في منطقة الورك. يقدم الجدول التالي ملخصًا مبسطًا لأهم الفروقات بينها، مع التركيز على ما يهم المريض:
| الميزة | كسر عظم الفخذ بين المدورين (Intertrochanteric) | كسر عنق الفخذ (Femoral Neck) | كسر تحت المدورين (Subtrochanteric) | إصابة حلقة الحوض (Pelvic Ring) |
|---|---|---|---|---|
| الموقع | بين المدور الكبير والصغير | داخل مفصل الورك، أسفل رأس الفخذ مباشرة | أسفل المدور الصغير، ويمتد حوالي 5 سم لأسفل | في عظام الحوض (الحرقفة، الإسك، العانة، العجز) أو مفاصل الحوض |
| سبب الإصابة | سقوط بسيط لدى كبار السن؛ صدمة قوية لدى الشباب | سقوط بسيط لدى كبار السن؛ صدمة قوية لدى الشباب | صدمة قوية؛ قد يكون غير نمطي لدى مرضى هشاشة العظام (أدوية البيسفوسفونات) | صدمة قوية؛ نادرًا ما يكون بسيطًا في كبار السن مع هشاشة شديدة |
| الفحص السريري | قصر ودوران خارجي للساق؛ ألم منتشر بالورك والمدور | قصر ودوران خارجي للساق؛ ألم في منطقة الأربية؛ أحيانًا تشوه طفيف (الكسور المدكوكة) | تشوه كبير، ألم على طول الفخذ العلوي؛ غالبًا نزيف داخلي كبير | عدم استقرار الحوض، كدمات في الأربية/العجان، اختلاف في طول الساق (دوران) |
| مخاطر الدورة الدموية | ممتازة، لأنه خارج المفصل | عالية جدًا لخطر موت العظم بسبب نقص التروية (AVN) لأنه داخل المفصل | جيدة بشكل عام، لكن قد تتأثر بنزع الأنسجة الرخوة | تعتمد على نمط الكسر؛ نزيف خلف الصفاق شائع |
| العلاج النموذجي | تثبيت بالمسامير النخاعية (IM Nailing) أو مسمار الورك الديناميكي (DHS) | تثبيت داخلي بمسامير (لغير المتزحزحين/الشباب). مفصل صناعي جزئي/كلي (للمتزحزحين/المسنين) | تثبيت بالمسامير النخاعية (نخاعي رأسي أو ترميمي) | غير جراحي للحالات المستقرة. جراحي للحالات غير المستقرة (تثبيت أمامي/خلفي) |
| التوقعات | معدلات التئام جيدة مع التثبيت المناسب. المضاعفات: اختراق المسمار، عدم الالتئام، سوء الالتئام، العدوى | موت العظم بسبب نقص التروية، عدم الالتئام، سوء الالتئام، التهاب المفاصل بعد الصدمة | عدم الالتئام، سوء الالتئام، فشل الأجهزة | عدم الاستقرار، ألم مزمن، عجز عصبي، صعوبة مستمرة في المشي |
بفضل خبرته الواسعة، يتمتع الأستاذ الدكتور محمد هطيف بالقدرة على التمييز الدقيق بين هذه الإصابات وتحديد التشخيص الصحيح بسرعة وكفاءة، مما يضمن بدء العلاج المناسب دون تأخير.
خيارات العلاج لكسر عظم الفخذ بين المدورين
يعتبر كسر عظم الفخذ بين المدورين إصابة تتطلب غالبًا تدخلاً جراحيًا عاجلاً، خاصة في المرضى النشطين والمستقلين. الهدف من العلاج هو إعادة المريض إلى مستوى نشاطه السابق قدر الإمكان، وتقليل المضاعفات المرتبطة بالبقاء في السرير لفترات طويلة.
لماذا الجراحة ضرورية؟
- تجنب المضاعفات: عدم التدخل الجراحي في الكسور المتزحزحة وغير المستقرة يؤدي إلى البقاء في السرير لفترات طويلة، مما يزيد بشكل كبير من خطر الإصابة بالالتهاب الرئوي، الجلطات الدموية في الساقين والرئتين، قرح الفراش، ضمور العضلات، وتشوه العظام (سوء الالتئام) الذي يسبب ألمًا مزمنًا ومحدودية في الحركة.
- استعادة الوظيفة: الجراحة تسمح بتثبيت الكسر، مما يتيح للمريض البدء في الحركة المبكرة وتحميل الوزن على الساق المصابة، وهو أمر حيوي للتعافي.
- تقليل الألم: التثبيت الجراحي يقلل الألم بشكل كبير مقارنة بالكسر غير المثبت.
تصنيفات الكسر التي توجه العلاج
يستخدم الجراحون تصنيفات معينة لكسور عظم الفخذ بين المدورين لتحديد مدى استقرار الكسر واختيار أفضل طريقة علاج. يتعامل الأستاذ الدكتور محمد هطيف مع هذه التصنيفات ببراعة لتحديد الخطة العلاجية الأمثل لكل حالة.
-
تصنيف AO/OTA (31-A):
- 31-A1: كسور بسيطة من جزأين (مستقرة).
- 31-A2: كسور متعددة الأجزاء (غير مستقرة)، مثل كسر الجدار الجانبي أو تفتت المدور الكبير. حالتنا المذكورة في المصدر كانت 31-A2.2، وهي كسر متعدد الأجزاء مع تفتت خلفي إنسي، مما يجعلها غير مستقرة.
-
31-A3:
كسور ذات انحراف عكسي (Reverse Obliquity)، وهي غير مستقرة للغاية وتتطلب بالضرورة التثبيت بالمسامير النخاعية.
الأنماط غير المستقرة (A2 و A3)، خاصة مع التفتت الكبير في الجزء الخلفي الإنسي، تستفيد بشكل كبير من التثبيت بالمسامير النخاعية نظرًا لميزاتها الميكانيكية الحيوية في توزيع الحمل ومقاومة الانهيار.
-
تصنيف إيفانز-جينسن (Evans-Jensen Classification) المعدل:
- النوع الأول (مستقر): كسور من جزأين بدون تفتت.
- النوع الثاني (غير مستقر): كسور من ثلاثة أو أربعة أجزاء مع تفتت في القشرة الخلفية الإنسية (المدور الصغير)، أو امتداد للكسر إلى المدور الكبير، أو انحراف عكسي. كسر المريض في حالتنا كان من النوع الثاني غير المستقر بسبب التفتت الخلفي الإنسي وتأثر المدور الكبير.
اختيار الغرسة الجراحية (Choice of Implant)
بالنسبة للكسور غير المستقرة بين المدورين، خاصة تلك التي تحتوي على تفتت كبير في الجزء الخلفي الإنسي أو انحراف عكسي، فإن التثبيت بالمسامير النخاعية (Intramedullary Nailing) هو الخيار المفضل عمومًا على مسمار الورك الديناميكي (DHS).
-
مزايا التثبيت بالمسامير النخاعية (IM Nailing):
- توزيع الحمل: تعمل المسامير النخاعية على توزيع الحمل عبر المحور المركزي لعظم الفخذ، مما يقلل من الإجهاد على موقع الكسر.
- ذراع رافعة أقصر: يقلل من إجهاد الانحناء على موقع الكسر.
- استقرار دوراني أكبر: يوفر المسمار استقرارًا ممتازًا ضد الدوران.
- جراحة طفيفة التوغل: تتطلب شقًا جراحيًا أصغر.
- مقاومة الانهيار: أقل عرضة للانهيار في وضعية التقوس (Varus Collapse) مقارنة بـ DHS في الكسور غير المستقرة.
- فعال بشكل خاص: في الكسور التي تمتد إلى منطقة تحت المدورين أو في أنماط الانحراف العكسي حيث يكون DHS غير مناسب.
-
عيوب التثبيت بالمسامير النخاعية: ألم محتمل في المدور الكبير، خطر الكسر العرضي لعظم الفخذ أثناء إدخال المسمار، صعوبة في رد الكسر في الحالات المعقدة جدًا.
-
مسمار الورك الديناميكي (DHS):
- ممتاز للكسور المستقرة بين المدورين (AO/OTA 31-A1).
- لكنه يرتبط بمعدلات أعلى من اختراق المسمار وانهيار التقوس في الأنماط غير المستقرة بسبب فقدان الدعامة الخلفية الإنسية. ذراع الرافعة أطول، مما يضع إجهادًا أكبر على الغرسة.
نظرًا لنمط الكسر غير المستقر (31-A2.2) مع التفتت الكبير في الجزء الخلفي الإنسي، تم اختيار مسمار نخاعي رأسي (Cephalomedullary Nail) (مثل PFN قصير أو TFN) كأفضل غرسة لتوفير تثبيت مستقر، ومقاومة انهيار التقوس، وتسهيل تحمل الوزن المبكر.
التحضير الأمثل قبل الجراحة
قبل الجراحة، يتم التركيز على تحسين الحالة الصحية للمريض لضمان أقصى درجات الأمان والنجاح:
- إدارة مضادات التخثر: إذا كان المريض يتناول أدوية سيولة الدم (مثل أبيكسابان)، يتم إيقافها مؤقتًا. قد يتم عكس تأثيرها جزئيًا بمركبات البروثرومبين المركزة (PCC) لتحقيق معدل INR آمن للجراحة.
- الموافقة الطبية: يتم استشارة أطباء القلب والطب الباطني لتقييم مدى ملاءمة المريض للجراحة، مع مراقبة دقيقة لمستويات السكر في الدم ووظائف الكلى.
- توقيت الجراحة: يُعد إجراء الجراحة في غضون 24-48 ساعة من الإصابة أمرًا بالغ الأهمية لتقليل معدلات الوفيات والمضاعفات لدى مرضى كسور الورك. يحرص الأستاذ الدكتور محمد هطيف على الالتزام بهذه الإرشادات لتقديم الرعاية المثلى.
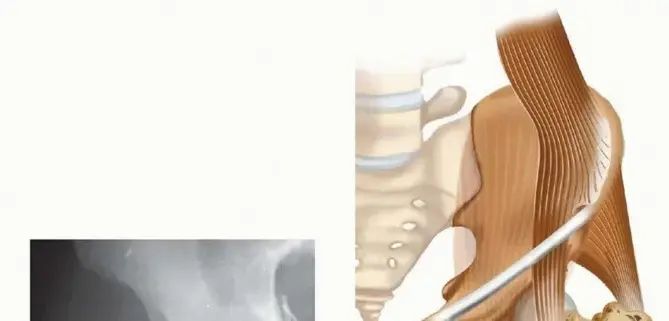
التدخل الجراحي والتقنية المستخدمة
تُعد الجراحة هي الحل الأمثل لكسور عظم الفخذ بين المدورين غير المستقرة، ويتم إجراؤها بتقنيات دقيقة لضمان تثبيت الكسر واستعادة الوظيفة. يتبع الأستاذ الدكتور محمد هطيف أحدث البروتوكولات الجراحية لضمان أفضل النتائج.
1. وضعية المريض
- يُوضع المريض مستلقيًا على ظهره على طاولة خاصة بالكسور. يتم إبعاد وث
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك