الدليل الشامل لعلاج كسور ما تحت المدور في عظم الفخذ
الخلاصة الطبية
كسور ما تحت المدور في عظم الفخذ هي إصابات معقدة تحدث في الجزء العلوي من عظمة الفخذ أسفل مفصل الورك. يتطلب علاجها تدخلاً جراحياً دقيقاً، غالباً باستخدام المسمار النخاعي، لضمان استقرار العظم وتحمل القوى العضلية القوية، مما يتيح للمريض العودة للحركة الطبيعية بأمان.
الخلاصة الطبية السريعة: كسور ما تحت المدور في عظم الفخذ هي إصابات معقدة تحدث في الجزء العلوي من عظمة الفخذ أسفل مفصل الورك. يتطلب علاجها تدخلاً جراحياً دقيقاً، غالباً باستخدام المسمار النخاعي، لضمان استقرار العظم وتحمل القوى العضلية القوية، مما يتيح للمريض العودة للحركة الطبيعية بأمان.
مقدمة عن كسور ما تحت المدور في عظم الفخذ
تعتبر كسور ما تحت المدور في عظم الفخذ واحدة من أكثر الإصابات العظمية تعقيداً وتحدياً في مجال جراحة العظام. إذا كنت أنت أو أحد أحبائك قد تعرضتم لهذا النوع من الكسور، فمن الطبيعي أن تشعروا بالقلق حيال طبيعة الإصابة ومسار العلاج. نحن هنا لنقدم لك دليلاً طبياً شاملاً وموثوقاً يوضح لك كل ما تحتاج لمعرفته بأسلوب علمي مبسط ومطمئن.
من الناحية التشريحية، تُعرّف كسور ما تحت المدور بأنها تلك الكسور التي تحدث في المنطقة الواقعة بين "المدور الصغير" (وهو بروز عظمي في الجزء العلوي من الفخذ) وحتى مسافة 5 سنتيمترات تقريباً أسفل هذا البروز. هذه المنطقة تحديداً تتحمل أعلى درجات الضغط والإجهاد الميكانيكي في الهيكل العظمي البشري بأكمله.
تاريخياً، كان يُنظر إلى هذه الكسور على أنها شديدة الصعوبة وتصاحبها معدلات عالية من المضاعفات إذا لم يتم علاجها بالشكل الأمثل. ولكن، بفضل التقدم الهائل في التقنيات الجراحية وتصميم الغرسات الطبية (مثل المسامير النخاعية الحديثة)، أصبحت نسب النجاح مرتفعة للغاية. يتطلب علاج هذه الكسور تخطيطاً جراحياً دقيقاً وفهماً عميقاً للقوى العضلية التي تؤثر على عظمة الفخذ، وذلك لضمان التحام العظم في وضعه التشريحي الصحيح ومنع أي تشوهات مستقبلية.
التشريح الحيوي لفهم كسور ما تحت المدور
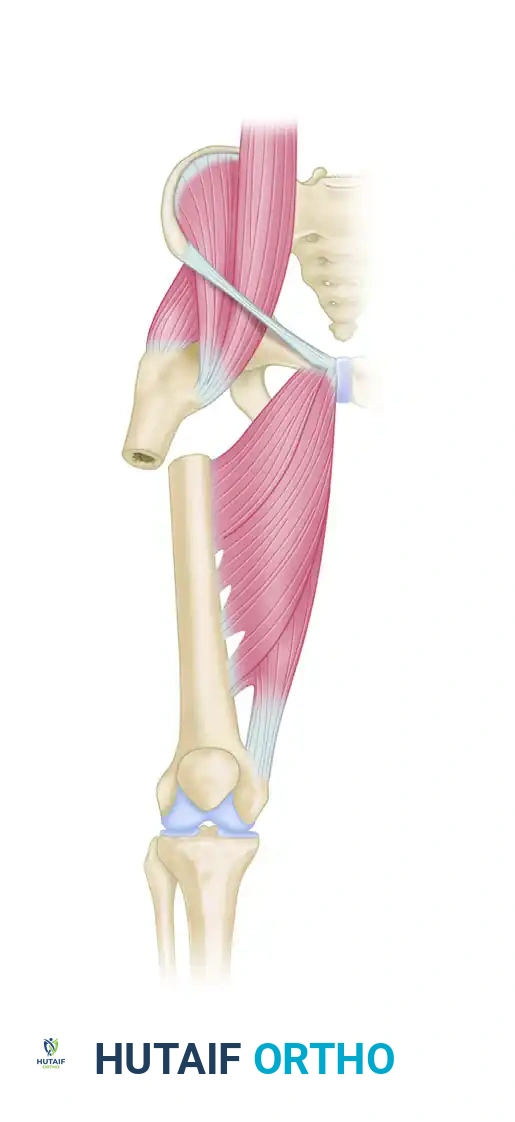
لفهم سبب تعقيد هذا النوع من الكسور وأهمية التدخل الجراحي الدقيق، يجب أن نلقي نظرة مبسطة على التشريح الحيوي والقوى العضلية المحيطة بمنطقة أعلى الفخذ. عظمة الفخذ ليست مجرد دعامة صلبة، بل هي نقطة ارتكاز لمجموعة من أقوى عضلات الجسم.
عند حدوث كسر في منطقة ما تحت المدور، تنفصل العظمة إلى جزأين رئيسيين (علوي وسفلي)، وتقوم العضلات بشد هذين الجزأين في اتجاهات متعاكسة بقوة هائلة، مما يؤدي إلى تشوه واضح في شكل الساق:
- الجزء العلوي من الكسر يخضع لقوة شد هائلة من عضلات الحوض (مثل العضلة الألوية الوسطى والصغرى، والعضلة الحرقفية القطنية). هذه العضلات تقوم بسحب الجزء العلوي من العظمة إلى الخارج وإلى الأعلى مع تدويره، مما يخلق زاوية غير طبيعية.
- الجزء السفلي من الكسر يخضع لقوة شد من العضلات المقربة (الموجودة في الجزء الداخلي من الفخذ)، والتي تقوم بسحب هذا الجزء إلى الداخل.
- التشوه العام نتيجة لقوة عضلات الفخذ الأمامية (الرباعية) والخلفية، تنكمش الساق بأكملها، مما يؤدي إلى قصر ملحوظ في طول الطرف المصاب.

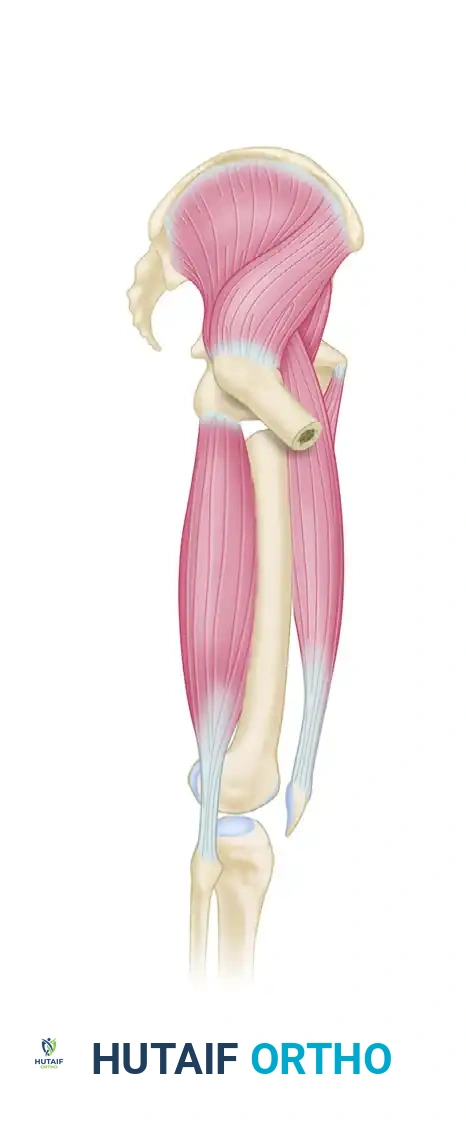
هذا الشد العضلي القوي هو السبب الرئيسي الذي يجعل العلاج التحفظي (مثل الجبس) غير فعال على الإطلاق في هذه الحالات، ويجعل التدخل الجراحي باستخدام دعامات معدنية قوية أمراً حتمياً للتغلب على هذه القوى وإعادة العظمة إلى استقامتها الطبيعية.
الأسباب وعوامل الخطر
تحدث كسور ما تحت المدور في عظم الفخذ نتيجة لتعرض العظمة لقوة تتجاوز قدرتها على التحمل. وتختلف الأسباب بشكل كبير بناءً على الفئة العمرية للمريض وحالته الصحية العامة:
- الحوادث عالية الطاقة في الشباب والبالغين، غالباً ما تحدث هذه الكسور نتيجة حوادث السيارات، أو حوادث الدراجات النارية، أو السقوط من ارتفاعات عالية. تتطلب هذه الحوادث قوة هائلة لكسر عظمة الفخذ القوية.
- السقوط البسيط وهشاشة العظام في كبار السن، وخاصة النساء بعد انقطاع الطمث، يمكن أن يحدث الكسر نتيجة سقوط بسيط من مستوى الوقوف. يعود ذلك إلى ضعف كثافة العظام (هشاشة العظام) الذي يجعل عظمة الفخذ هشة وقابلة للكسر بسهولة.
- الاستخدام المزمن لبعض الأدوية أثبتت الدراسات أن الاستخدام طويل الأمد لبعض أدوية هشاشة العظام (مثل البايفوسفونيت) قد يؤدي في حالات نادرة إلى تغيير بنية العظم، مما يسبب نوعاً خاصاً من الكسور يسمى "الكسور غير النمطية لعظم الفخذ"، والتي تحدث غالباً في منطقة ما تحت المدور.
- الأورام العظمية في حالات نادرة، قد يكون الكسر ناتجاً عن وجود ورم حميد أو خبيث في العظمة أدى إلى إضعافها، وهو ما يُعرف بالكسر المرضي.
الأعراض والعلامات التحذيرية
إذا تعرض شخص لكسر في منطقة ما تحت المدور، فإن الأعراض تكون فورية وشديدة الوضوح. من أهم هذه الأعراض:
- ألم مبرح وحاد ألم شديد في منطقة أعلى الفخذ أو الورك، يزداد بشكل لا يُحتمل عند أي محاولة لتحريك الساق.
- عدم القدرة على الحركة عجز تام عن الوقوف أو تحميل أي وزن على الساق المصابة.
- تشوه في شكل الساق نظراً للقوى العضلية التي ذكرناها سابقاً، قد تبدو الساق المصابة أقصر من الساق السليمة، وقد تكون القدم ملتوية بشكل غير طبيعي نحو الخارج.
- تورم وكدمات ظهور تورم سريع في منطقة الفخذ، وقد يصاحبه ظهور كدمات زرقاء أو أرجوانية تحت الجلد نتيجة النزيف الداخلي من العظم المكسور.
- تشنجات عضلية قد يعاني المريض من تشنجات عضلية مؤلمة في الفخذ نتيجة محاولة العضلات تثبيت الكسر.
التشخيص وتصنيف الكسور
عند وصول المريض إلى قسم الطوارئ، يقوم طبيب جراحة العظام بإجراء تقييم شامل يبدأ بالفحص السريري للتأكد من استقرار العلامات الحيوية وفحص الدورة الدموية والأعصاب في الساق المصابة. بعد ذلك، يتم الاعتماد على التصوير الطبي الدقيق:
- الأشعة السينية هي الأداة الأساسية للتشخيص. يتم أخذ صور بأوضاع مختلفة (أمامية وجانبية) للفخذ والحوض بأكمله لتحديد موقع الكسر، وشكله، ومدى تفتت العظام.
- الأشعة المقطعية في الحالات المعقدة، قد يطلب الطبيب إجراء أشعة مقطعية للحصول على صور ثلاثية الأبعاد للعظمة، مما يساعد في التخطيط الجراحي الدقيق، خاصة إذا كان الكسر يمتد إلى مفصل الورك.
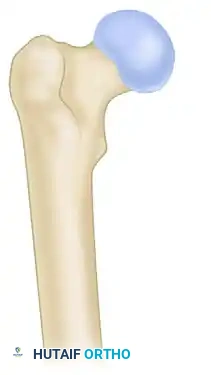
يعتمد جراحو العظام على أنظمة تصنيف عالمية لتحديد نوع الكسر واختيار العلاج الأنسب. النظام الأكثر شيوعاً وأهمية هو تصنيف راسل-تايلور، والذي يقيم الكسر بناءً على مدى سلامة "المدور الصغير" وامتداد الكسر إلى منطقة تُعرف بـ "الحفرة الكمثرية".
النوع الأول لا يمتد الكسر إلى الحفرة الكمثرية
-
النوع الأول أ المدور الصغير سليم. هذه الكسور تتمتع باستقرار داخلي جيد نسبياً.
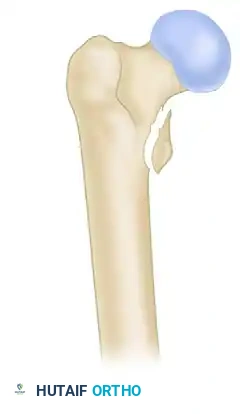
-
النوع الأول ب المدور الصغير غير سليم (مكسور)، مما يقلل من الدعم العظمي الداخلي ويزيد من خطر انهيار الكسر إذا لم يتم تثبيته بقوة.
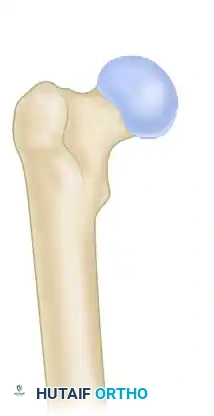
النوع الثاني يمتد الكسر إلى الحفرة الكمثرية
-
النوع الثاني أ المدور الصغير سليم، لكن امتداد الكسر للأعلى يجعل إدخال المسمار النخاعي بالطريقة التقليدية أكثر تعقيداً.


-
النوع الثاني ب المدور الصغير غير سليم والكسر يمتد للأعلى. هذا النمط هو الأكثر تعقيداً وعدم استقرار، ويتطلب تقنيات تثبيت متقدمة جداً.
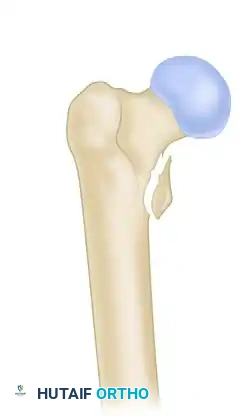

العلاج الجراحي لكسور ما تحت المدور
يعتبر التدخل الجراحي هو المعيار الذهبي والوحيد تقريباً لعلاج كسور ما تحت المدور في عظم الفخذ. الهدف من الجراحة ليس فقط تثبيت العظم، بل استعادة الطول الطبيعي للساق، وتصحيح أي انحراف، والسماح للمريض بالعودة للحركة في أسرع وقت ممكن لتجنب مضاعفات البقاء في السرير (مثل جلطات الدم وتقرحات الفراش).
التثبيت بالمسمار النخاعي
أثبتت الدراسات الميكانيكية والسريرية الواسعة أن التثبيت باستخدام المسمار النخاعي هو الخيار الجراحي الأفضل والأكثر أماناً لهذه الكسور. المسمار النخاعي هو قضيب معدني مصنوع من التيتانيوم القوي يتم إدخاله داخل التجويف النخاعي لعظمة الفخذ.
مزايا المسمار النخاعي تتفوق بمراحل على الشرائح المعدنية الخارجية في هذه المنطقة تحديداً، لأنه يعمل كدعامة داخلية تتشارك الأحمال مع العظم، ويكون قريباً جداً من المحور الميكانيكي للساق، مما يقلل بشكل كبير من خطر انكسار الغرسة المعدنية تحت تأثير وزن الجسم والقوى العضلية.
تتطلب الجراحة تخطيطاً دقيقاً، حيث يتم وضع المريض عادة على طاولة عمليات خاصة (طاولة الكسور) تسمح للجراح بشد الساق وتعديل وضعية الكسر تحت توجيه الأشعة السينية المستمرة (الفلوروسكوبي) قبل البدء في إدخال المسمار.
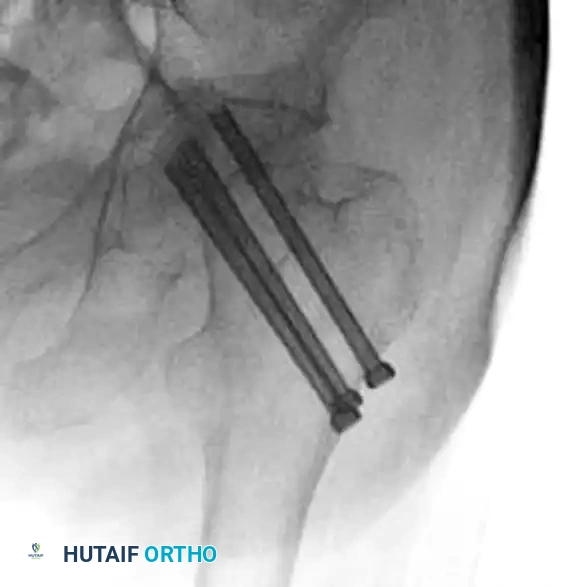
تقنية التثبيت المزدوج
لضمان أقصى درجات الثبات، خاصة في الكسور المعقدة أو لدى مرضى هشاشة العظام، يستخدم الجراحون تقنيات متقدمة لتثبيت الجزء العلوي من المسمار داخل رأس عظمة الفخذ. من أبرز هذه التقنيات نظام التثبيت المزدوج (مثل تقنية InterTAN).
تعتمد هذه التقنية على إدخال مسمارين متداخلين من خلال المسمار النخاعي الرئيسي إلى داخل رأس الفخذ، مما يوفر ثباتاً دورانياً استثنائياً ويمنع الكسر من الانهيار. تتم هذه الخطوات بدقة متناهية:
الخطوة الأولى إدخال السلك الدليلي والحفر
بعد وضع المسمار النخاعي في مكانه، يتم توجيه سلك دليلي بدقة نحو مركز رأس الفخذ تحت مراقبة الأشعة، ثم يتم الحفر فوق هذا السلك.

الخطوة الثانية إدخال المسمار الأساسي
يتم إدخال المسمار الأول (المسمار الأساسي) ليوفر التثبيت المبدئي القوي داخل العظم الإسفنجي الكثيف لرأس الفخذ.
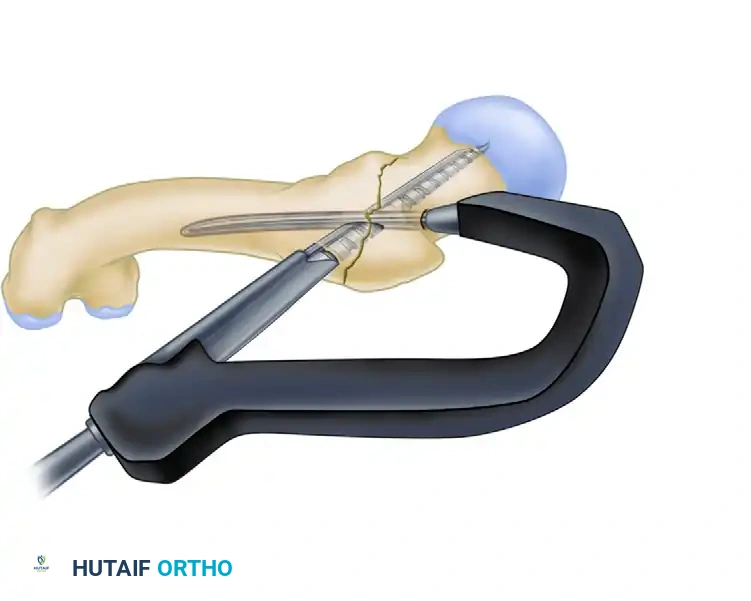
الخطوة الثالثة إدخال مسمار الضغط المتكامل
يتم إدخال مسمار ثانٍ يتداخل مع المسمار الأول. يقوم هذا المسمار بضغط حواف الكسر معاً (إذا كان نوع الكسر يسمح بذلك) ويوفر تحكماً كاملاً يمنع العظمة من الدوران.
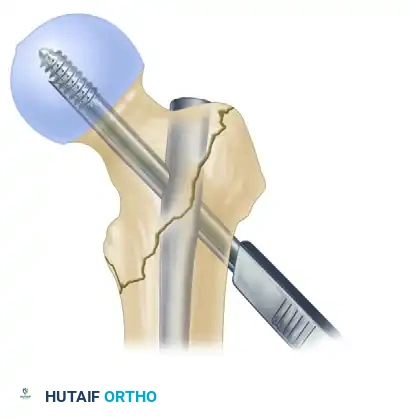
الخطوة الرابعة التحقق النهائي
يستخدم الجراح الأشعة السينية للتأكد من الوضع المثالي لجميع المسامير واستعادة الزاوية الطبيعية لمفصل الورك.
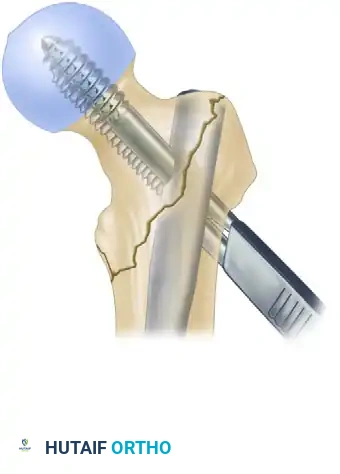
بعد الانتهاء من التثبيت العلوي، يتم وضع مسامير قفل سفلية في الجزء السفلي من المسمار النخاعي لضمان الحفاظ على طول الساق ومنع أي دوران سفلي.
التعافي وإعادة التأهيل بعد الجراحة
تعتبر الجراحة الناجحة هي النصف الأول فقط من رحلة العلاج؛ النصف الثاني والأهم هو الالتزام ببرنامج التعافي وإعادة التأهيل. يختلف هذا البرنامج من مريض لآخر بناءً على جودة العظام ونوع الكسر، ولكن هناك خطوط عريضة تشمل:
| المرحلة | الإجراءات والتوقعات |
|---|---|
| الأيام الأولى في المستشفى | التركيز على إدارة الألم، الوقاية من الجلطات (عن طريق الأدوية والجوارب الضاغطة)، والبدء الفوري في تحريك مفصل الورك والركبة بمساعدة أخصائي العلاج الطبيعي. |
| تحميل الوزن | في معظم الحالات التي يتم فيها استخدام مسمار نخاعي قوي، يُسمح للمريض بالمشي مع تحميل الوزن حسب التحمل باستخدام مشاية أو عكازات. في حالات الكسور المفتتة جداً، قد يطلب الطبيب تأجيل تحميل الوزن لعدة أسابيع. |
| الأسابيع 2 إلى 6 | التركيز على تقوية عضلات الحوض والفخذ، استعادة المدى الحركي الكامل، والتدريج في التخلي عن أدوات المساعدة على المشي. |
| المتابعة الطبية | يتم إجراء صور أشعة سينية دورية (عادة عند أسبوعين، 6 أسابيع، و12 أسبوعاً) لمراقبة تكون الكالس (العظم الجديد) والتأكد من التئام الكسر بشكل سليم. |
| العودة للنشاط الطبيعي | يستغرق الالتئام العظمي الكامل من 3 إلى 6 أشهر، ولكن معظم المرضى يستعيدون قدرتهم على ممارسة أنشطتهم اليومية بشكل جيد قبل هذه المدة بكثير. |
الأسئلة الشائعة
ما هي مدة الشفاء المتوقعة
تختلف مدة الشفاء من شخص لآخر. بشكل عام، يبدأ العظم في الالتئام الأولي خلال 6 إلى 8 أسابيع، ولكن الالتئام الكامل والعودة للنشاط البدني الشاق قد يستغرق من 3 إلى 6 أشهر أو أكثر، اعتماداً على العمر والصحة العامة والالتزام بالعلاج الطبيعي.
متى يمكنني المشي بعد العملية
في كثير من الحالات الحديثة التي يُستخدم فيها المسمار النخاعي القوي، يُشجع الأطباء المرضى على الوقوف والمشي بمساعدة مشاية في اليوم التالي للجراحة. ومع ذلك، سيحدد جراحك مقدار الوزن المسموح لك بوضعه على الساق المصابة بناءً على استقرار الكسر.
ما هي نسبة نجاح العملية
نسبة نجاح جراحات تثبيت كسور ما تحت المدور باستخدام المسمار النخاعي مرتفعة جداً وتتجاوز 90-95% في المراكز المتخصصة. النجاح يعتمد على دقة الجراحة والتزام المريض ببرنامج التأهيل.
ما الفرق بين المسمار النخاعي والشرائح المعدنية
المسمار النخاعي يُوضع داخل تجويف العظم، مما يجعله أقوى ميكانيكياً ويسمح بتوزيع وزن الجسم بشكل أفضل. أما الشرائح فتوضع على السطح الخارجي للعظم، وتُستخدم حالياً في حالات نادرة جداً ومحددة إذا كان المسمار النخاعي غير مناسب.
ما هي المضاعفات المحتملة للجراحة
مثل أي جراحة كبرى، هناك مخاطر محتملة تشمل العدوى، النزيف، الجلطات الدموية، أو تأخر التئام العظم. يمكن تقليل هذه المخاطر بشكل كبير من خلال الرعاية الطبية المتقدمة والمتابعة الدقيقة.
هل تؤثر هشاشة العظام على الشفاء
نعم، هشاشة العظام تجعل العظم أضعف وقد تبطئ من عملية الالتئام وتزيد من تحديات تثبيت المسامير. لذلك، يستخدم الجراحون مسامير ذات تصميم خاص (مثل التثبيت المزدوج) لمرضى الهشاشة، ويتم وصف أدوية لتقوية العظام بعد الجراحة.
ما مدى أهمية العلاج الطبيعي
العلاج الطبيعي ليس خياراً بل هو جزء أساسي وحتمي من العلاج. بدون علاج طبيعي، قد تعاني من تيبس في المفاصل وضعف دائم في العضلات، مما يؤثر على طريقة مشيك لبقية حياتك.
هل يجب إزالة المسمار النخاعي مستقبلا
في معظم الحالات، لا يتم إزالة المسمار النخاعي ويبقى في الجسم مدى الحياة دون أن يسبب أي مشاكل. لا يُنصح بإزالته إلا إذا كان يسبب ألماً مزمناً أو تهيجاً، وعادة لا يتم التفكير في ذلك إلا بعد مرور عام إلى عامين على الأقل من الجراحة.
ما هي طريقة النوم الصحيحة بعد العملية
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسادة بين الساقين لمنع الساق المصابة من الالتفاف للداخل أو الخارج. تجنب النوم على الجانب المصاب حتى يسمح لك الطبيب بذلك.
متى يجب مراجعة الطبيب بشكل طارئ
يجب التوجه للطوارئ أو الاتصال بطبيبك فوراً إذا شعرت بألم مفاجئ وشديد لا يستجيب للمسكنات، أو إذا لاحظت احمراراً وتورماً شديداً وحرارة حول جرح العملية، أو إذا عانيت من ألم في الصدر أو ضيق في التنفس (والذي قد يكون علامة على جلطة دموية).
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك