الدليل الشامل لعلاج كسور الفخذ تحت المدور بالمسمار النخاعي

الخلاصة الطبية
كسور ما تحت المدور في عظمة الفخذ هي إصابات شديدة تحدث أسفل مفصل الورك، وتتأثر بقوة العضلات المحيطة التي تسحب العظام في اتجاهات مختلفة. يعتبر التثبيت الجراحي باستخدام المسمار النخاعي في وضعية إعادة البناء هو العلاج الذهبي لضمان التئام العظام واستعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: كسور ما تحت المدور في عظمة الفخذ هي إصابات شديدة تحدث أسفل مفصل الورك، وتتأثر بقوة العضلات المحيطة التي تسحب العظام في اتجاهات مختلفة. يعتبر التثبيت الجراحي باستخدام المسمار النخاعي في وضعية إعادة البناء هو العلاج الذهبي لضمان التئام العظام واستعادة الحركة الطبيعية.
مقدمة عن كسور الفخذ تحت المدور
تعتبر عظمة الفخذ أطول وأقوى عظمة في جسم الإنسان، وتتحمل الجزء الأكبر من وزن الجسم والضغوط الحركية اليومية. من بين جميع الإصابات التي قد تلحق بهذه العظمة، تمثل كسور ما تحت المدور (Subtrochanteric Femoral Fractures) واحدة من أكثر التحديات الطبية تعقيدا في جراحة العظام والكسور. تقع هذه المنطقة تحديدا أسفل مفصل الورك مباشرة، وهي منطقة تتعرض لأعلى مستويات الإجهاد الميكانيكي والحيوي في الهيكل العظمي البشري.
عند حدوث كسر في هذه المنطقة، لا يقتصر الأمر على مجرد انقطاع في استمرارية العظم، بل يصاحبه تشوه شديد ومعقد بسبب القوى العضلية الهائلة المحيطة بالورك والفخذ. لفهم خطورة هذه الإصابة وطرق علاجها، قمنا بإعداد هذا الدليل الطبي الشامل والمفصل، ليكون مرجعا موثوقا للمرضى وذويهم، يشرح بدقة كل ما يتعلق بهذه الكسور، بدءا من لحظة الإصابة وحتى العودة إلى الحياة الطبيعية، مع التركيز على التقنية الجراحية الأحدث والأكثر فعالية المتمثلة في استخدام المسمار النخاعي في وضعية إعادة البناء.

التشريح الحيوي لمنطقة تحت المدور
لفهم طبيعة هذه الكسور، يجب أولا فهم التشريح الفريد لمنطقة ما تحت المدور. تتعرض هذه المنطقة لقوى ضغط هائلة على الجانب الداخلي (الإنسي) للعظم، وقوى شد كبيرة على الجانب الخارجي (الوحشي).
السمة المميزة والأساسية لكسر ما تحت المدور هي التشوه العميق والمتوقع للجزء العلوي من العظمة المكسورة. يحدث هذا التشوه بسبب سحب العضلات القوية المتصلة بهذه المنطقة
* الانثناء يتم سحب الجزء العلوي للأمام بواسطة عضلة الحرقفية القطنية.
* التبعيد يتم سحب العظم للخارج بعيدا عن الجسم بواسطة عضلات الألوية الوسطى والصغرى.
* الدوران الخارجي يتم تدوير العظم للخارج بواسطة العضلات الدوارة القصيرة.
في المقابل، يتم سحب الجزء السفلي من العظمة المكسورة إلى الداخل (التقريب) بواسطة مجموعة العضلات المقربة، ويحدث قصر في طول الساق بسبب السحب القوي لعضلات الفخذ الأمامية (الرباعية) والخلفية. هذا الشد العضلي المتعاكس يجعل من المستحيل تقريبا علاج هذه الكسور دون تدخل جراحي دقيق.
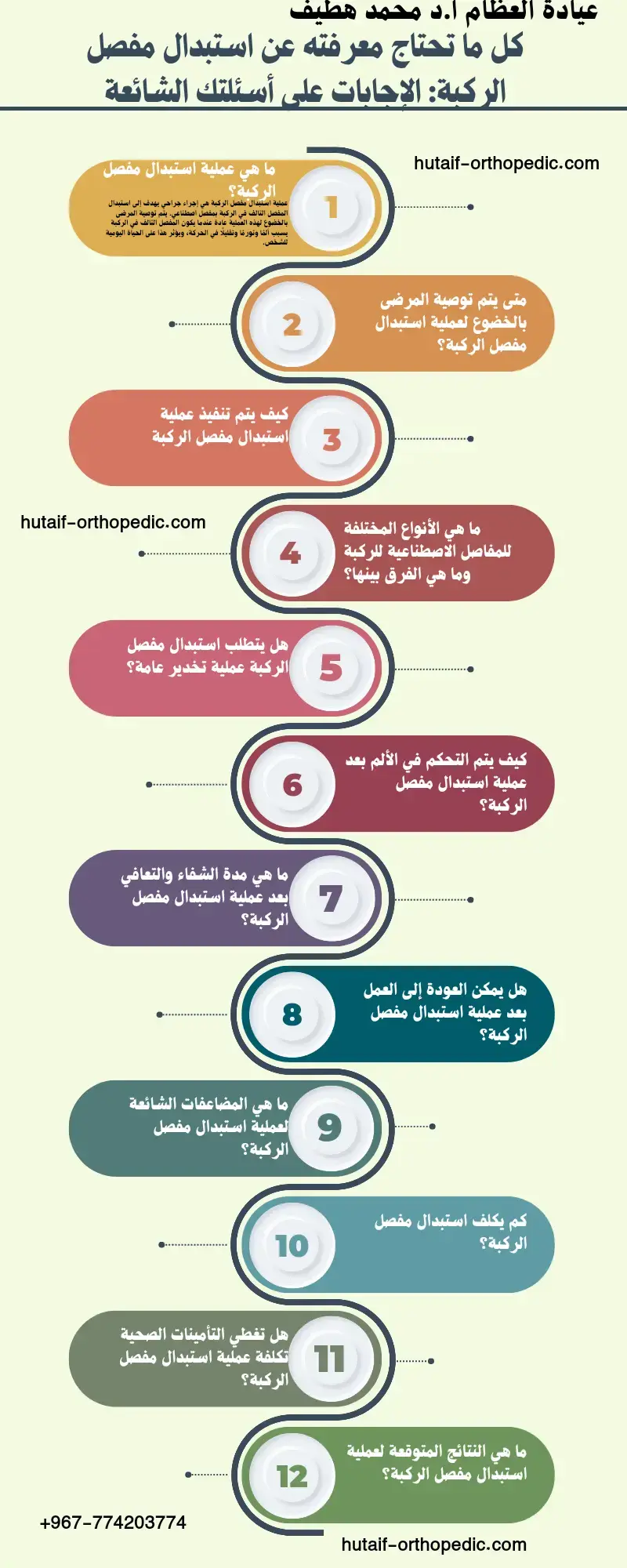
لمواجهة هذه القوى الهائلة، يعتبر التثبيت باستخدام المسمار النخاعي في وضعية إعادة البناء هو الخيار العلاجي المفضل والذهبي. على عكس المسامير النخاعية القياسية، تعتمد وضعية إعادة البناء على استخدام برغيين يتم توجيههما بدقة نحو عنق ورأس عظمة الفخذ. هذا التصميم يتجاوز منطقة الكسر الضعيفة، ويثبت بقوة في العظم الإسفنجي الكثيف لرأس الفخذ، مما يوفر استقرارا ميكانيكيا حيويا فائقا يمنع انهيار العظم أو تشوهه أثناء فترة الالتئام.

الأسباب وعوامل الخطر
تحدث كسور الفخذ تحت المدور نتيجة لمجموعتين رئيسيتين من الأسباب، تختلف باختلاف الفئة العمرية والحالة الصحية للمريض
الحوادث عالية الطاقة
غالبا ما تصيب هذه الحوادث فئة الشباب والبالغين الأصحاء. وتتطلب قوة هائلة لكسر عظمة الفخذ السليمة. من أمثلتها
* حوادث السيارات والدراجات النارية.
* السقوط من ارتفاعات شاهقة.
* الإصابات الرياضية العنيفة.
الحوادث منخفضة الطاقة وهشاشة العظام
تحدث هذه الإصابات غالبا لدى كبار السن، حيث تفقد العظام كثافتها وقوتها بمرور الوقت. في هذه الحالات، قد يؤدي مجرد السقوط البسيط على الأرض أثناء المشي إلى حدوث كسر معقد في منطقة ما تحت المدور.
الأعراض والعلامات السريرية
عند حدوث كسر في منطقة ما تحت المدور، تظهر على المريض مجموعة من الأعراض الفورية والشديدة التي تستدعي تدخلا طبيا طارئا
* ألم مبرح ألم حاد ومفاجئ في منطقة الفخذ والورك يزداد سوءا مع أي محاولة للحركة.
* عدم القدرة على الحركة عجز تام عن الوقوف أو تحميل الوزن على الساق المصابة.
* تشوه واضح تبدو الساق المصابة أقصر من الساق السليمة، وتكون ملتوية إلى الخارج بشكل ملحوظ بسبب الشد العضلي.
* تورم وكدمات ظهور تورم سريع وكدمات زرقاء أو أرجوانية في منطقة الفخذ والورك نتيجة النزيف الداخلي من العظم المكسور.
التشخيص والتقييم الطبي
يبدأ التشخيص السليم في قسم الطوارئ، حيث يقوم طبيب جراحة العظام بتقييم حالة المريض الشاملة والتأكد من استقرار العلامات الحيوية، خاصة في حالات الحوادث الكبرى.
التصوير الشعاعي
- الأشعة السينية هي الأداة الأساسية للتشخيص. يتم أخذ صور من زوايا متعددة (أمامية وجانبية) للورك والفخذ بالكامل لتحديد موقع الكسر، نوعه، ومدى تفتت العظام.
- الأشعة المقطعية في بعض الحالات المعقدة، قد يطلب الجراح إجراء تصوير مقطعي محوسب للحصول على رؤية ثلاثية الأبعاد للكسر، مما يساعد في التخطيط الدقيق للعملية الجراحية، خاصة إذا كان الكسر يمتد إلى مفصل الورك.
التخطيط قبل الجراحة وتجهيز المريض
التخطيط الدقيق قبل الجراحة هو أمر غير قابل للتفاوض لضمان نجاح العملية. يقوم الجراح بتقييم سلامة منطقة المدور الأكبر والحفرة الكمثرية لتحديد نقطة الدخول المثلى للمسمار النخاعي.
وضعية المريض على طاولة الكسور
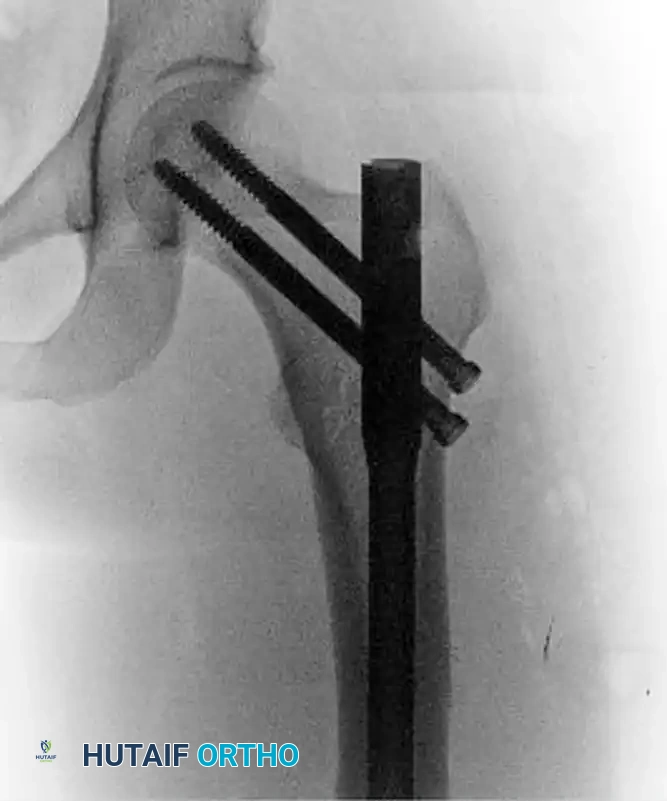
تعتبر طاولة الكسور أداة حيوية في هذه الجراحة، حيث تسمح للجراح بتعديل وضعية الساق وسحبها لإعادة العظم إلى مكانه قبل التثبيت.
* يتم وضع المريض مستلقيا على ظهره على طاولة الكسور الشفافة للأشعة.
* يتم تثبيت الطرف المصاب في جهاز شد خاص لسحب العظمة المكسورة واستعادة طولها الطبيعي.
* يتم ثني مفصل الورك المصاب بزاوية تتراوح بين 30 إلى 40 درجة. هذا الثني هو إجراء بالغ الأهمية، حيث يعمل على إرخاء عضلة الحرقفية القطنية، مما يحيّد قوة الشد التي تسبب انثناء الجزء العلوي من العظم، ويسهل محاذاته مع باقي عظمة الفخذ.
حساب الدوران والزوايا
من أهم أهداف الجراحة استعادة الدوران الطبيعي لعظمة الفخذ لمنع حدوث أي تشوهات في المشي لاحقا. يستخدم الجراح جهاز الأشعة السينية المباشر (الفلوروسكوبي) داخل غرفة العمليات، ويقارن زوايا الساق المصابة بالساق السليمة لضمان تطابق مثالي.
خطوات عملية المسمار النخاعي بالتفصيل
تعتبر هذه الجراحة من الإجراءات الطبية المتقدمة التي تتطلب مهارة عالية. نوضح هنا الخطوات التي يتبعها الجراح لضمان أفضل نتيجة للمريض.
فتح الشق الجراحي وتحديد نقطة الدخول
يبدأ الجراح بعمل شق جراحي صغير (حوالي 3 إلى 5 سنتيمترات) أعلى منطقة الورك. من خلال هذا الشق الصغير، يتم الوصول إلى قمة عظمة الفخذ لإدخال المسمار.
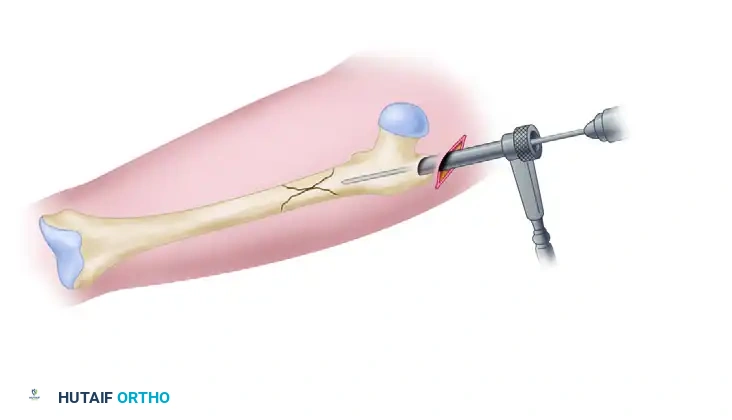
يتم وضع سلك توجيهي بدقة متناهية تحت إشراف الأشعة السينية لتحديد نقطة الدخول الدقيقة للمسمار داخل القناة النخاعية للعظم. هذه الخطوة حاسمة، فأي انحراف بسيط قد يؤدي إلى وضع غير صحيح للمسمار.

إعادة رد الكسر إلى وضعه الطبيعي
القاعدة الذهبية في هذه الجراحة هي عدم إدخال المسمار أبدا قبل إعادة العظم المكسور إلى وضعه التشريحي الصحيح. إذا تم تثبيت العظم وهو في وضع معوج، فسيلتئم على هذا الاعوجاج.
يستخدم الجراح أدوات متخصصة للضغط على الجزء العلوي من العظم وإعادته لمكانه، متغلبا على قوة العضلات. في بعض الأحيان، قد يتطلب الأمر استخدام ملقط عظمي كبير للامساك بالعظم وتوجيهه بدقة.
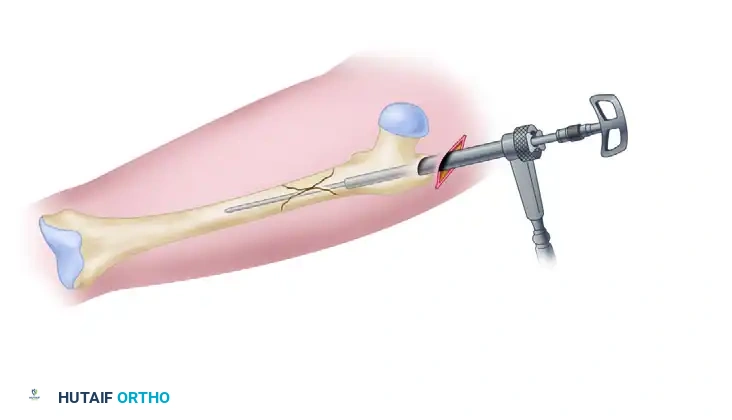
توجيه المسار وتوسيع القناة النخاعية
بعد التأكد من استقامة العظم، يبدأ الجراح في تحضير القناة الداخلية للعظم (القناة النخاعية) لاستقبال المسمار. يتم استخدام أدوات توسيع خاصة لفتح المسار. يجب على الجراح الحفاظ على ضغط دقيق لمنع انحراف المسار، مما قد يؤدي إلى تشوه العظم.
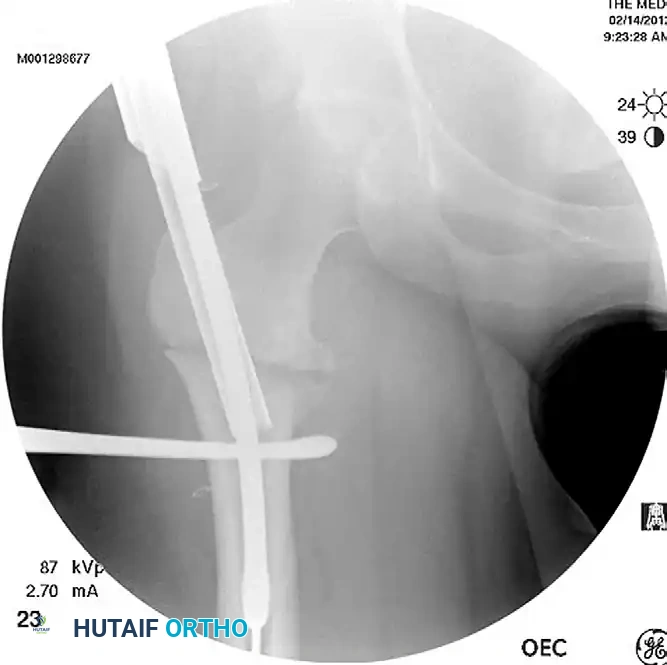

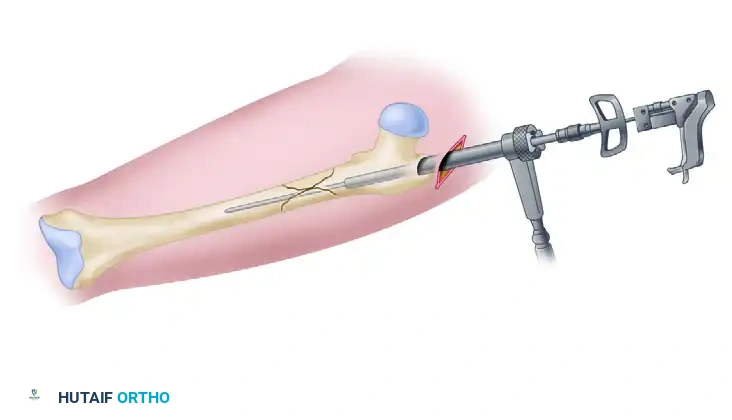
إدخال المسمار النخاعي
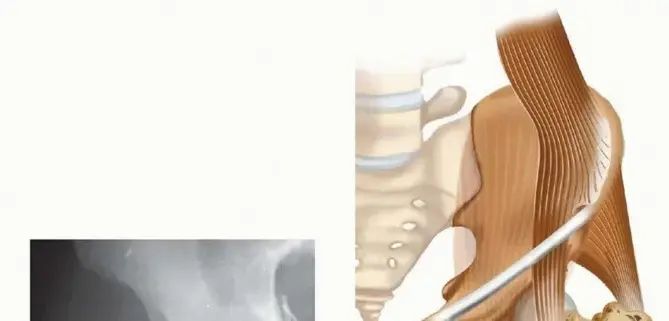
بمجرد تجهيز القناة النخاعية، يتم إدخال سلك توجيهي طويل يمتد عبر الكسر وحتى نهاية عظمة الفخذ عند الركبة. يتم قياس طول السلك لتحديد الطول الدقيق للمسمار النخاعي المطلوب. بعد ذلك، يتم توسيع القناة تدريجيا لتتناسب مع حجم المسمار، ثم يتم إدخال المسمار النخاعي المصنوع من التيتانيوم القوي داخل العظم.
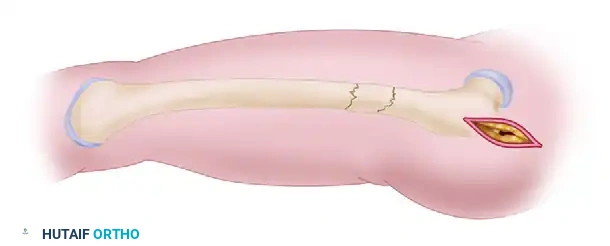

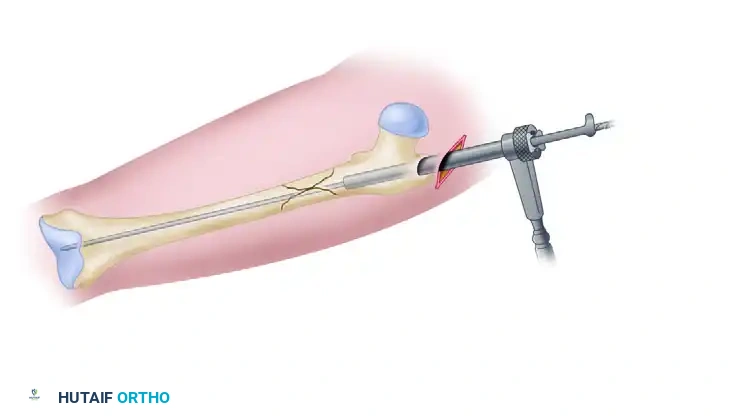
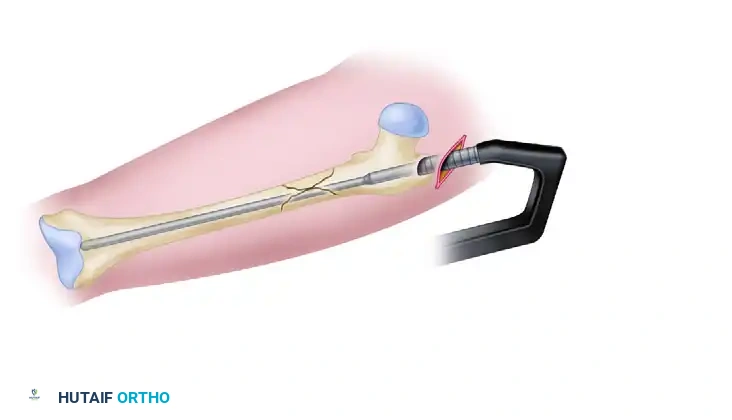
التثبيت العلوي والسفلي للمسمار
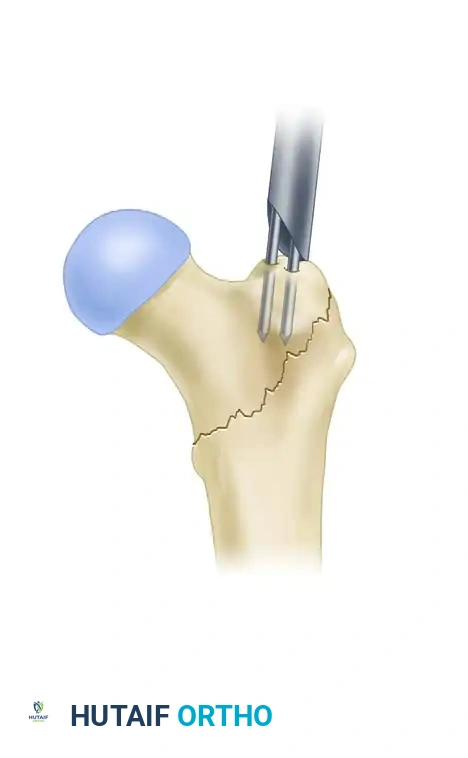
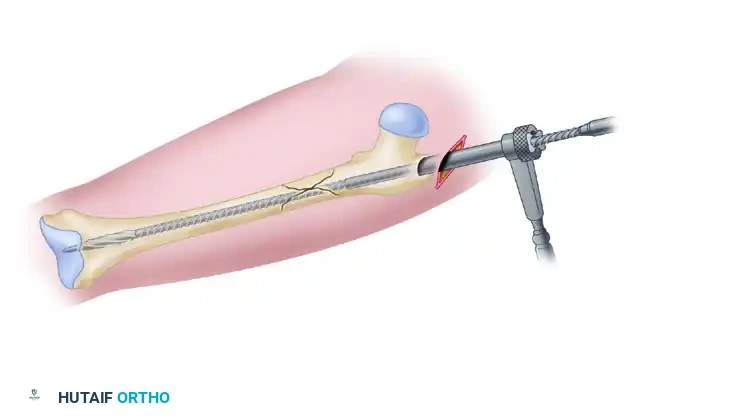
لضمان عدم تحرك المسمار أو دوران العظم حوله، يجب تثبيته ببراغي من الأعلى والأسفل.
في وضعية إعادة البناء، يتم توجيه برغيين طويلين من خلال المسمار النخاعي ليخترقا عنق عظمة الفخذ ويستقرا بقوة داخل رأس الفخذ. هذا يوفر دعما هائلا يمنع انهيار الكسر. بعد ذلك، يتم وضع براغي إضافية في الجزء السفلي من المسمار بالقرب من الركبة لضمان الاستقرار الكلي.
التعامل مع التحديات الجراحية
على الرغم من التقنيات الدقيقة، قد تواجه الجراح تحديات أثناء العملية، مثل انحراف مسار المسمار. الجراحون المتمرسون لديهم تقنيات للتعامل مع هذه المواقف لضمان أفضل نتيجة للمريض.
من أبرز هذه التقنيات استخدام برغي التوجيه (Poller Screw). إذا كان مسار المسمار يميل للانحراف، يقوم الجراح بوضع برغي صغير بجانب المسار ليعمل كحاجز مادي، يجبر المسمار النخاعي على اتخاذ المسار المركزي الصحيح.

البدائل الجراحية باستخدام الشرائح المعدنية
في حين أن المسمار النخاعي هو المعيار الذهبي لمعظم كسور تحت المدور، إلا أن هناك أنماطا معينة من الكسور تجعل استخدام المسمار أمرا غير ممكن تقنيا. على سبيل المثال، إذا كان الكسر يمتد إلى أعلى ويدمر نقطة الدخول التي يحتاجها الجراح لإدخال المسمار، يتم اللجوء إلى البدائل الجراحية.
الشرائح والمسامير المغلقة
يتم استخدام شريحة معدنية مصممة خصيصا لتناسب شكل الجزء العلوي من عظمة الفخذ. يتم تثبيت هذه الشريحة على السطح الخارجي للعظم باستخدام براغي قوية تخترق العظم وتثبته. توفر هذه الشرائح الحديثة ثباتا زاويا ممتازا وتعتبر خيارا قويا وفعالا للكسور شديدة التفتت.
مرحلة التعافي وما بعد الجراحة
نجاح العلاج لا يقتصر على غرفة العمليات فقط، بل يعتمد بشكل كبير على التزام المريض ببرنامج التأهيل والتعافي.
جدول زمني تقريبي للتعافي
| المرحلة الزمنية | التوقعات والتعليمات الطبية |
|---|---|
| الأيام الأولى بعد الجراحة | البقاء في المستشفى لإدارة الألم. البدء في الجلوس والوقوف بمساعدة أخصائي العلاج الطبيعي. |
| من أسبوع إلى 6 أسابيع | المشي باستخدام العكازات أو المشاية. يمنع تحميل الوزن الكامل على الساق المصابة. يسمح فقط بلمس الأرض بأصابع القدم للحفاظ على التوازن. |
| من 6 إلى 12 أسبوعا | مراجعة الطبيب وإجراء أشعة سينية للتأكد من بدء التئام العظم. بناء على الأشعة، سيسمح الطبيب بزيادة تحميل الوزن تدريجيا. |
| من 3 إلى 6 أشهر | العودة التدريجية للمشي الطبيعي بدون مساعدة. التركيز على تقوية عضلات الفخذ والورك واستعادة المدى الحركي الكامل. |
| بعد 6 أشهر | العودة للأنشطة الطبيعية والرياضية الخفيفة بعد التأكد من الالتئام التام للعظم. |
العلاج الطبيعي
يعتبر العلاج الطبيعي جزءا لا يتجزأ من رحلة الشفاء. يبدأ مبكرا لمنع تيبس مفصل الورك والركبة، ويركز في البداية على الحركات السلبية والمساعدة، ثم ينتقل إلى تمارين تقوية العضلات بمجرد أن يسمح التئام العظام بذلك.
الأسئلة الشائعة
ما هي نسبة نجاح عملية المسمار النخاعي لكسور الفخذ
تعتبر نسبة نجاح هذه العملية عالية جدا وتتجاوز 90% في معظم الحالات، خاصة عند إجرائها بواسطة جراح عظام متخصص وباتباع التقنيات الحديثة في وضعية إعادة البناء، مع التزام المريض بتعليمات التأهيل.
متى يمكنني المشي بشكل طبيعي بعد العملية
يختلف الأمر من مريض لآخر بناء على سرعة التئام العظم، ولكن بشكل عام، يبدأ المريض في تحميل الوزن تدريجيا بعد 6 أسابيع، ويمكنه العودة للمشي الطبيعي بدون عكازات خلال 3 إلى 6 أشهر من الجراحة.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر
في معظم الحالات، لا حاجة لإزالة المسمار النخاعي ويبقى في العظم مدى الحياة دون التسبب في أي مشاكل. لا يتم اللجوء لإزالته إلا في حالات نادرة جدا مثل حدوث التهاب، أو إذا كان يسبب ألما مزمنا للمريض بعد سنوات من الجراحة.
هل العملية تسبب قصرا في طول الساق
الهدف الأساسي من الجراحة هو إعادة العظم لطوله وشكله الطبيعي. باستخدام تقنيات الشد والقياس الدقيق أثناء العملية، يتجنب الجراح حدوث أي قصر ملحوظ في الساق.
ما هي المخاطر والمضاعفات المحتملة لهذه الجراحة
كأي تدخل جراحي كبير، هناك مخاطر محتملة تشمل العدوى، الجلطات الدموية، النزيف، أو تأخر التئام العظم. ومع ذلك، يتم اتخاذ إجراءات وقائية صارمة مثل إعطاء المضادات الحيوية ومسيلات الدم لتقليل هذه المخاطر إلى الحد الأدنى.
هل يمكنني الصلاة والجلوس على الأرض بعد التعافي
نعم، بعد التأكد من الالتئام التام للكسر واستعادة قوة العضلات والمدى الحركي للمفاصل من خلال العلاج الطبيعي، يمكن للمريض العودة لممارسة حياته الطبيعية بما في ذلك الصلاة والجلوس على الأرض.
كيف أعتني بالجرح بعد الخروج من المستشفى
يجب الحفاظ على الجرح جافا ونظيفا. سيقوم الطبيب بتحديد مواعيد لتغيير الضمادات وإزالة الغرز (عادة بعد 14 يوما). يجب التواصل مع الطبيب فورا إذا ظهرت علامات التهاب مثل احمرار شديد، تورم متزايد، أو إفرازات من الجرح.
ما هو دور التغذية في تسريع التئام الكسر
التغذية السليمة تلعب دورا حيويا. ينصح بتناول وجبات غنية بالكالسيوم، فيتامين د، والبروتينات لدعم بناء العظام الجديدة. قد يصف الطبيب مكملات غذائية إذا لزم الأمر.
هل سأشعر بالمسمار المعدني داخل فخذي
لا، المسمار النخاعي يتم إدخاله داخل التجويف الداخلي للعظم، لذلك لا يمكن الشعور به من الخارج ولا يسبب إزعاجا أثناء الحركة اليومية.
متى يمكنني العودة لقيادة السيارة
تعتمد العودة للقيادة على الساق المصابة (اليمنى أم اليسرى) ونوع ناقل الحركة في السيارة. بشكل عام، لا ينصح بالقيادة حتى يتمكن المريض من تحميل الوزن بالكامل والتحكم في الساق بقوة وسرعة لضمان السلامة، وهو ما يستغرق عادة من شهرين إلى ثلاثة أشهر.