الدليل الشامل لعلاج كسور الفخذ بين المدورين الجراحة والتعافي
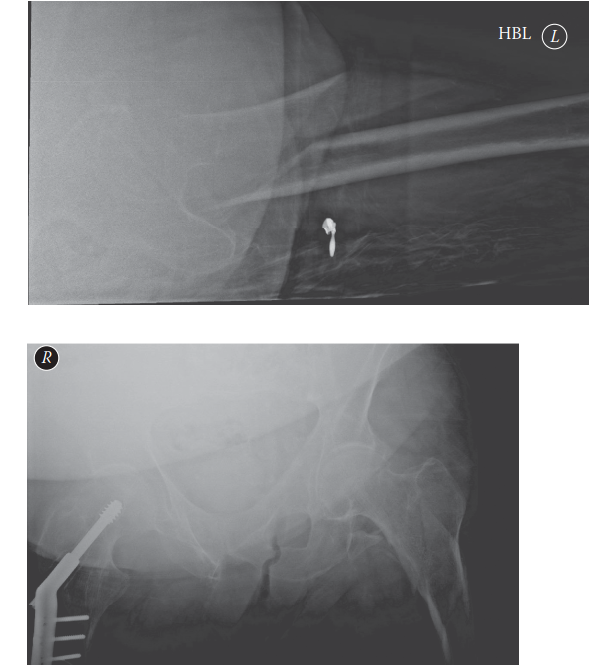
الخلاصة الطبية
كسور الفخذ بين المدورين هي إصابات شائعة في أعلى عظمة الفخذ، تحدث غالباً لكبار السن بسبب السقوط وهشاشة العظام. يُعد التدخل الجراحي باستخدام المسامير النخاعية أو الشرائح الطبية العلاج الأساسي لضمان استقرار الكسر، مما يتيح للمريض المشي المبكر وتجنب مضاعفات البقاء الطويل في السرير.
الخلاصة الطبية السريعة: كسور الفخذ بين المدورين هي إصابات شائعة في أعلى عظمة الفخذ، تحدث غالباً لكبار السن بسبب السقوط وهشاشة العظام. يُعد التدخل الجراحي باستخدام المسامير النخاعية أو الشرائح الطبية العلاج الأساسي لضمان استقرار الكسر، مما يتيح للمريض المشي المبكر وتجنب مضاعفات البقاء الطويل في السرير.
مقدمة عن كسور الفخذ بين المدورين
تُعد كسور الفخذ بين المدورين واحدة من أكثر الإصابات العظمية شيوعاً التي نواجهها في مجال جراحة العظام والكسور. تُصيب هذه الكسور بشكل رئيسي فئة كبار السن نتيجة حوادث السقوط البسيطة، وذلك لارتباطها الوثيق بضعف جودة العظام وهشاشتها. أما في الفئات العمرية الأصغر، فإن هذه الكسور غالباً ما تكون ناتجة عن صدمات عالية الطاقة مثل الحوادث المرورية أو السقوط من ارتفاعات شاهقة.
يقع هذا النوع من الكسور في منطقة استراتيجية أعلى عظمة الفخذ. ولحسن الحظ، تتميز هذه المنطقة بكونها غنية جداً بالأوعية الدموية وتتكون من نسيج عظمي إسفنجي، مما يمنحها قدرة هائلة وسريعة على الالتئام والشفاء إذا ما تم تثبيتها بالشكل الصحيح. ومع ذلك، فإن التحدي الطبي الأكبر يكمن في القوى الميكانيكية الحيوية الهائلة التي تقع على مفصل الفخذ أثناء الحركة، مما يجعل تحقيق تثبيت جراحي قوي ومستقر أمراً بالغ الأهمية لنجاح العلاج.
الهدف الأساسي من أي تدخل طبي أو جراحي لهذه الكسور هو إعادة المريض إلى حركته الطبيعية في أسرع وقت ممكن. فالبقاء في السرير لفترات طويلة يحمل مخاطر جسيمة على الصحة العامة، مثل تجلطات الأوردة العميقة، والجلطات الرئوية، والتهابات الصدر، وقرح الفراش. لذلك، فإن الجراحة ليست مجرد علاج للكسر، بل هي إجراء لإنقاذ الحياة وتحسين جودتها.
التشريح المبسط لمنطقة الفخذ
لفهم طبيعة الإصابة، من المهم أن نتعرف على تشريح هذه المنطقة الحيوية بشكل مبسط. يتكون الجزء العلوي من عظمة الفخذ من رأس الفخذ الذي يستقر في تجويف الحوض، يليه عنق الفخذ، ثم منطقة المدورين.
المدور الأكبر والمدور الأصغر هما نتوءان عظميان بارزان يعملان كنقاط ارتكاز واتصال للعضلات القوية المحيطة بمفصل الحوض والفخذ. تقع منطقة بين المدورين خارج كبسولة المفصل تماماً، وهو ما يميزها عن كسور عنق الفخذ. هذا الموقع التشريحي خارج الكبسولة يعني أن الدم يتدفق بحرية إلى منطقة الكسر، مما يعزز من فرص التئام العظام الطبيعي بشكل ممتاز وموثوق.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى حدوث كسور الفخذ بين المدورين، وتختلف باختلاف المرحلة العمرية للمريض والحالة الصحية العامة. فهم هذه الأسباب يساعد في الوقاية وتقليل فرص تكرار الإصابة.
في كبار السن، يُعد السقوط البسيط من مستوى الوقوف هو السبب الأكثر شيوعاً. تلعب هشاشة العظام دوراً محورياً هنا، حيث تصبح العظام رقيقة وقابلة للكسر تحت تأثير قوى بسيطة لم تكن لتؤثر على عظم سليم. العوامل التي تزيد من خطر السقوط تشمل ضعف الرؤية، اختلال التوازن، استخدام بعض الأدوية المهدئة، ووجود عوائق منزلية.
أما في الشباب والبالغين، فإن العظام تكون في ذروة قوتها، ولذلك فإن إحداث كسر في هذه المنطقة يتطلب قوة هائلة. تحدث هذه الكسور عادة بسبب حوادث السيارات، حوادث الدراجات النارية، أو الإصابات الرياضية العنيفة والسقوط من أماكن مرتفعة.
الأعراض والعلامات التحذيرية
عند حدوث كسر في منطقة بين المدورين، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي تدخلاً طبياً عاجلاً. تشمل هذه الأعراض ما يلي:
- ألم حاد ومفاجئ في منطقة الحوض أو أعلى الفخذ.
- عدم القدرة التامة على الوقوف أو تحميل الوزن على الساق المصابة.
- قصر ملحوظ في طول الساق المصابة مقارنة بالساق السليمة.
- التفاف الساق المصابة والقدم نحو الخارج بشكل غير طبيعي ولا يمكن تعديله.
- ظهور تورم وكدمات حول منطقة الورك والفخذ نتيجة النزيف الداخلي من العظم المكسور.
التشخيص والفحوصات الطبية
يبدأ التشخيص الدقيق بتقييم سريري شامل في قسم الطوارئ، حيث يقوم الطبيب بفحص وضعية الساق والتأكد من سلامة الأوعية الدموية والأعصاب الطرفية. بعد ذلك، يتم اللجوء إلى التصوير الطبي لتأكيد التشخيص ووضع خطة العلاج.
تُعد الأشعة السينية التقليدية هي حجر الأساس في التشخيص. يطلب الطبيب صوراً من زوايا متعددة لمفصل الحوض وعظمة الفخذ لرؤية خطوط الكسر بوضوح.
في بعض الحالات المعقدة، خاصة عندما يكون الكسر مفتتاً بشدة أو يمتد إلى مناطق أسفل المدورين، يوصي الجراح بإجراء أشعة مقطعية مع إعادة بناء ثلاثية الأبعاد. هذا الفحص المتقدم يوفر خريطة دقيقة لتفاصيل الكسر، مما يساعد الجراح في اختيار نوع الزراعة المعدنية الأنسب والتخطيط الدقيق للعملية.

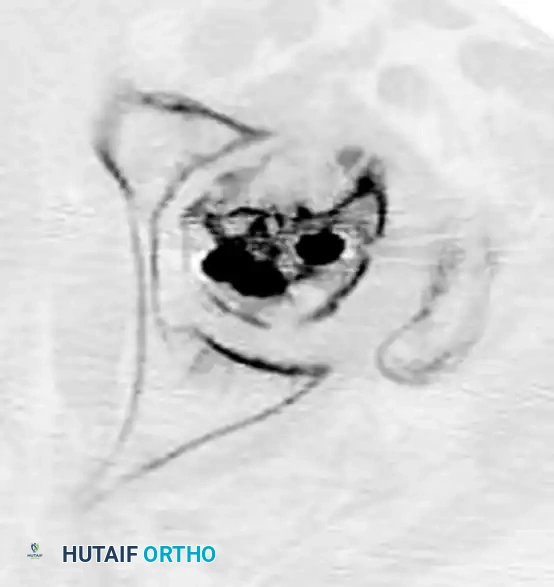
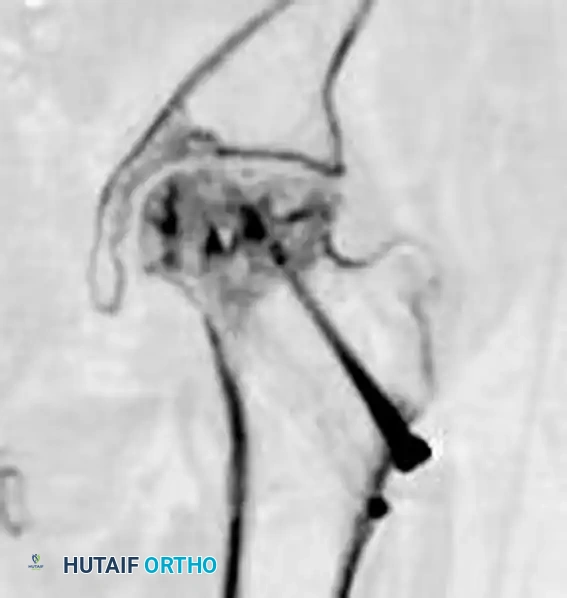
تصنيف كسور الفخذ بين المدورين
يعتمد أطباء العظام على أنظمة تصنيف عالمية لتقييم شدة الكسر. هذا التصنيف ليس مجرد مصطلحات طبية، بل هو الأداة التي تحدد نوع العملية الجراحية ونوع المسامير أو الشرائح التي سيتم استخدامها.
يُعد تصنيف النظام العالمي لكسور العظام هو الأكثر استخداماً. يعتمد هذا النظام بشكل أساسي على تقييم مدى تفتت العظام وحالة الجدار الجانبي لعظمة الفخذ. يتم تقسيم الكسور إلى ثلاثة أنواع رئيسية:
- الكسور البسيطة المستقرة حيث يكون خط الكسر واضحاً والجدار الجانبي للعظمة سليماً. هذه الكسور تستجيب بشكل ممتاز للتثبيت بالشرائح والمسامير.
- الكسور المفتتة حيث يوجد أكثر من خط كسر، مع تأثر الجزء الداخلي والخلفي من العظمة. هنا يبدأ استقرار الكسر في التراجع.
- الكسور غير المستقرة تماماً والتي تشمل كسوراً عكسية أو امتداداً لأسفل العظمة، مع تهتك الجدار الجانبي. هذه الحالات تتطلب تقنيات تثبيت متقدمة مثل المسامير النخاعية لضمان عدم فشل العملية.
خيارات العلاج المتاحة
العلاج التحفظي بدون جراحة
في الممارسة الطبية الحديثة، يُعد العلاج غير الجراحي لكسور الفخذ بين المدورين أمراً نادراً جداً. يقتصر هذا الخيار فقط على المرضى المقعدين تماماً قبل الإصابة، أو أولئك الذين يعانون من أمراض مزمنة وحرجة تجعل من التخدير والجراحة خطراً يهدد حياتهم بشكل يفوق فوائد العملية. في هذه الحالات النادرة، يتم التركيز على توفير مسكنات قوية للألم وتوفير رعاية تمريضية مكثفة لمنع تقرحات الفراش.
العلاج الجراحي هو المعيار الذهبي
التدخل الجراحي هو العلاج القياسي والأمثل للغالبية العظمى من المرضى. الهدف من الجراحة هو إعادة العظام إلى وضعها التشريحي الطبيعي وتثبيتها بقوة باستخدام غرسات معدنية طبية، مما يسمح للمريض بالجلوس والمشي في اليوم التالي للعملية. يعتمد اختيار نوع الغرسة المعدنية على نوع الكسر ومدى استقراره.
التثبيت باستخدام الشرائح والمسامير الديناميكية
تُعد الشريحة والمسمار الديناميكي خياراً ممتازاً ومثبتاً علمياً لعلاج الكسور المستقرة. تعتمد فكرة هذه التقنية على السماح بحركة انزلاقية محسوبة للمسمار داخل الشريحة. عندما يقف المريض ويحمل وزنه على ساقه، تنضغط أجزاء الكسر معاً بشكل طبيعي، مما يحفز الخلايا العظمية على بناء عظم جديد ويسرع من عملية الشفاء.
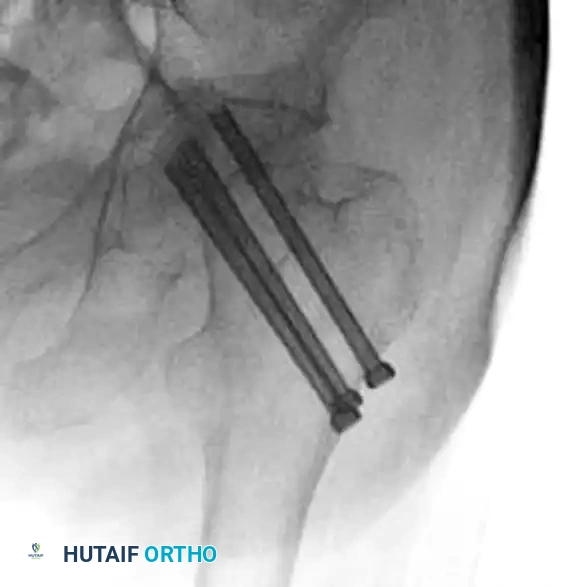
التثبيت باستخدام المسامير النخاعية
بالنسبة للكسور غير المستقرة، أو الكسور المفتتة بشدة، أو تلك التي تتضمن تهتكاً في الجدار الجانبي للعظمة، فإن المسمار النخاعي هو الخيار الجراحي الأول. يتم إدخال هذا المسمار داخل التجويف النخاعي لعظمة الفخذ نفسها، مما يوفر دعماً داخلياً قوياً.
تتميز المسامير النخاعية بأنها تنقل وزن الجسم مباشرة إلى القشرة العظمية القوية لعظمة الفخذ، متجاوزة المنطقة المفتتة والضعيفة. كما أن هذه التقنية تتطلب شقوقاً جراحية أصغر، مما يقلل من النزيف ويسرع من تعافي الأنسجة المحيطة.
| وجه المقارنة | الشريحة والمسمار الديناميكي | المسمار النخاعي |
|---|---|---|
| نوع الكسر المناسب | الكسور المستقرة والبسيطة | الكسور غير المستقرة والمفتتة |
| طريقة التثبيت | على السطح الخارجي للعظمة | داخل التجويف النخاعي للعظمة |
| حجم الشق الجراحي | شق طولي متوسط (8-10 سم) | شقوق صغيرة متعددة |
| تحمل الوزن | ممتاز في الكسور المستقرة | الأفضل في الكسور المعقدة |
التحضير للجراحة وتفاصيل العملية
تبدأ رحلة العلاج الناجحة من التحضير الدقيق قبل الدخول إلى غرفة العمليات. يتم تخدير المريض إما بتخدير نصفي أو كلي بناءً على تقييم طبيب التخدير لحالته الصحية.
يتم وضع المريض على طاولة عمليات خاصة تُعرف بطاولة الكسور، والتي تسمح بشد الساق بلطف لإعادة العظام المكسورة إلى طولها ومحاذاتها الطبيعية قبل إجراء أي شق جراحي. يستخدم الجراح جهاز الأشعة السينية المتحرك داخل غرفة العمليات للتأكد من المحاذاة المثالية للعظام في جميع الزوايا.
أثناء العملية، يقوم الجراح بعمل شق جراحي دقيق للوصول إلى منطقة الفخذ. في بعض الأحيان، قد يتطلب الأمر فتح كبسولة المفصل لتفريغ التجمعات الدموية.
بعد ذلك، يتم إدخال سلك توجيهي دقيق نحو مركز رأس عظمة الفخذ تحت توجيه الأشعة. يُعد وضع هذا السلك في المركز الهندسي الدقيق لرأس العظمة هو الخطوة الأكثر أهمية في العملية بأكملها. يقوم الجراح بحساب مسافات دقيقة لضمان أن المسمار النهائي سيكون في أقوى منطقة عظمية ممكنة، مما يمنع تحركه أو اختراقه للعظم لاحقاً. بعد التأكد من دقة المسار، يتم حفر العظم وإدخال المسمار أو الشريحة وتثبيتها بإحكام.
المضاعفات المحتملة والحلول الطبية
على الرغم من التقدم الهائل في تقنيات الجراحة وتصميم الغرسات المعدنية، إلا أن بعض المضاعفات قد تحدث، خاصة لدى المرضى الذين يعانون من هشاشة عظام شديدة أو كسور بالغة التعقيد.
من أبرز المضاعفات الميكانيكية هو تحرك المسمار واختراقه للسطح العلوي لرأس الفخذ، وهو ما يُعرف بفشل التثبيت. يحدث هذا عادة إذا كان العظم ضعيفاً جداً بحيث لا يستطيع التمسك بالمعادن، أو إذا لم يتم وضع المسمار في المركز الدقيق أثناء الجراحة.
في بعض الحالات النادرة، قد تتأثر التروية الدموية لرأس الفخذ نتيجة الإصابة، مما يؤدي إلى حالة تُعرف بالنخر اللاوعائي أو موت العظام، حيث يبدأ رأس الفخذ في التآكل والانهيار بمرور الوقت.
في حالات فشل التثبيت أو حدوث مضاعفات شديدة تؤثر على وظيفة المفصل وتسبب ألماً مزمناً، يكون الحل الطبي المنقذ هو إجراء جراحة استبدال مفصل الفخذ الكلي. تُعد هذه الجراحة المتقدمة حلاً فعالاً لإزالة الألم واستعادة الحركة، حيث يتم استبدال الجزء التالف بمفصل صناعي متطور. تتطلب هذه الجراحة مهارة عالية للتعامل مع العظام التي سبق إجراء جراحة بها.
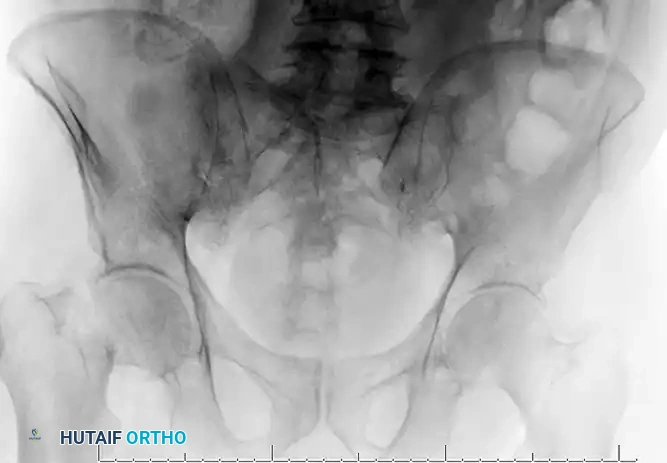
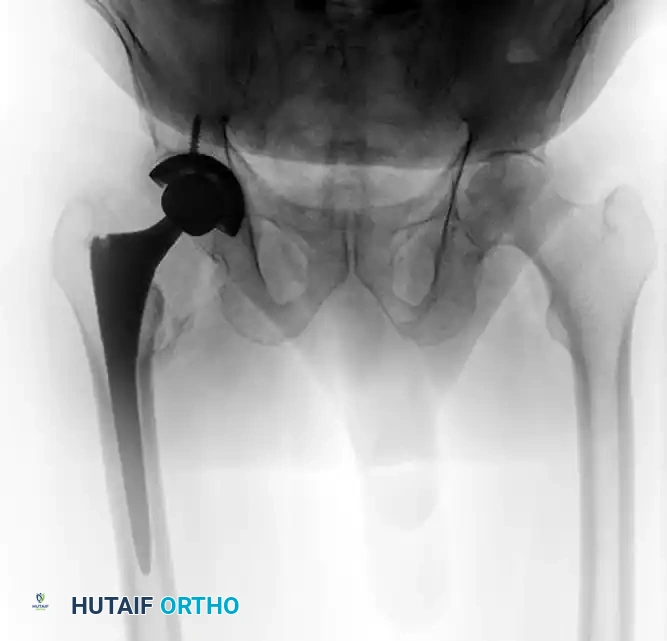
التعافي وإعادة التأهيل
تُعد فترة ما بعد الجراحة بنفس أهمية العملية الجراحية ذاتها. نجاح العلاج يعتمد بشكل كبير على التزام المريض ببرنامج التأهيل والتعليمات الطبية.
الركيزة الأساسية في بروتوكول التعافي هي الحركة المبكرة. يُشجع المرضى على الجلوس والبدء في المشي بمساعدة أخصائي العلاج الطبيعي باستخدام مشاية في اليوم التالي للجراحة مباشرة. هذا التحميل المبكر للوزن آمن تماماً بفضل قوة التثبيت المعدني، وهو الدرع الواقي الأول ضد مضاعفات البقاء في السرير.
نظراً لخطر تجلط الدم بعد جراحات العظام الكبرى، يتم وصف أدوية مسيلة للدم للمريض لفترة تتراوح بين أربعة إلى خمسة أسابيع بعد الجراحة. كما يتم استخدام جوارب ضاغطة لتحسين الدورة الدموية في الساقين.
بما أن هذه الكسور تُعتبر كسور هشاشة، فإن علاج الكسر جراحياً هو نصف المعركة فقط. النصف الآخر يتمثل في علاج السبب الجذري وهو هشاشة العظام لمنع حدوث كسور مستقبلية في الجانب الآخر. يجب إجراء فحص كثافة العظام والبدء الفوري في تناول مكملات الكالسيوم وفيتامين د، بالإضافة إلى الأدوية المتخصصة لبناء العظام تحت إشراف طبيب الغدد الصماء أو الروماتيزم.
| المرحلة الزمنية | الأهداف المتوقعة للتعافي |
|---|---|
| اليوم الأول إلى الثالث | الجلوس، الوقوف، والمشي خطوات بسيطة بمساعدة المشاية. |
| الأسبوع الأول إلى الثاني | العودة للمنزل، المشي باستقلالية أكبر بالمشاية، التئام الجرح السطحي. |
| الشهر الأول إلى الثالث | التخلي التدريجي عن المشاية واستخدام عكاز، بدء ظهور علامات التئام العظم في الأشعة. |
| بعد ثلاثة أشهر | العودة للأنشطة اليومية الطبيعية، التئام العظم بالكامل في معظم الحالات. |
الأسئلة الشائعة
مدة الشفاء من كسر الفخذ
تستغرق العظام عادة من 3 إلى 6 أشهر لتلتئم تماماً وتظهر بشكل صلب في الأشعة السينية. ومع ذلك، فإن معظم المرضى يعودون لممارسة حياتهم الطبيعية والمشي بشكل مريح خلال 6 إلى 12 أسبوعاً من الجراحة، مع الاستمرار في التحسن التدريجي لمدة تصل إلى عام كامل.
إمكانية المشي بعد العملية
نعم، بل إنه أمر ضروري ومطلوب. في الغالبية العظمى من الحالات، يُسمح للمريض بالوقوف وتحميل الوزن على الساق المصابة (حسب قدرة تحمله للألم) في اليوم التالي للعملية مباشرة، وذلك باستخدام مشاية طبية وبمساعدة أخصائي العلاج الطبيعي.
نسبة نجاح عملية تثبيت الكسر
تُعد جراحات تثبيت كسور الفخذ بين المدورين من الجراحات الناجحة جداً وذات الموثوقية العالية. تتجاوز نسبة نجاح التثبيت وعودة المريض للحركة 90%، وتعتمد النسبة بشكل كبير على جودة عظام المريض، دقة الإجراء الجراحي، والتزامه ببرنامج العلاج الطبيعي.
أهمية العلاج الطبيعي
العلاج الطبيعي ليس خياراً تكميلياً، بل هو جزء أساسي من العلاج. يساعد العلاج الطبيعي في تقوية العضلات المحيطة بالمفصل والتي ضعفت بسبب الإصابة والجراحة، ويحسن من التوازن لمنع السقوط مستقبلاً، ويعيد للمريض ثقته في قدرته على المشي باستقلالية.
الفرق بين كسر عنق الفخذ وكسر بين المدورين
يقع كسر عنق الفخذ داخل كبسولة المفصل، مما يجعل التروية الدموية ضعيفة ويزيد من احتمالية عدم الالتئام أو موت رأس الفخذ، وغالباً ما يحتاج لاستبدال مفصل. أما كسر بين المدورين فيقع خارج الكبسولة في منطقة غنية بالدم، مما يجعل التئام العظم ممتازاً، وعلاجه الأساسي هو التثبيت بالشرائح أو المسامير.
مخاطر تأخير العملية الجراحية
توصي الإرشادات الطبية العالمية بإجراء الجراحة خلال 24 إلى 48 ساعة من الإصابة. تأخير الجراحة يزيد بشكل كبير من خطر حدوث مضاعفات خطيرة مثل الجلطات الدموية، التهابات الرئة، تقرحات الفراش، ويزيد من معدلات الوفيات لدى كبار السن.
أهمية أدوية هشاشة العظام بعد الكسر
حدوث كسر بسبب سقوط بسيط هو جرس إنذار قوي لوجود هشاشة عظام شديدة. إذا لم يتم علاج الهشاشة بالأدوية المناسبة لتقوية العظام، فإن المريض يكون عرضة بشكل كبير للإصابة بكسر في الفخذ الآخر خلال عام أو عامين من الكسر الأول.
كيفية النوم بعد العملية
في الأسابيع الأولى بعد الجراحة، يُفضل النوم على الظهر مع وضع وسادة بين الساقين لمنع التفاف الساق المصابة. يمكن النوم على الجانب السليم مع الحفاظ على وضع وسادة سميكة بين الركبتين. يجب تجنب النوم على الجانب المصاب حتى يسمح الطبيب بذلك.
متى يمكن العودة للقيادة
يُمنع القيادة تماماً طالما أن المريض يتناول أدوية مسكنة قوية أو يحتاج إلى عكاز للمشي. بشكل عام، يمكن العودة للقيادة بعد 6 إلى 8 أسابيع، بشرط أن يستعيد المريض قوة العضلات الكافية للضغط على دواسات السيارة بسرعة وقوة للتعامل مع حالات الطوارئ، وبعد موافقة الطبيب المعالج.
علامات الخطر التي تستدعي مراجعة الطبيب
يجب التواصل مع الطبيب فوراً إذا لاحظ المريض ألماً مفاجئاً وشديداً لا يستجيب للمسكنات، تورماً مفاجئاً في الساق أو القدم، احمراراً أو خروج إفرازات من جرح العملية، ارتفاعاً في درجة حرارة الجسم، أو ضيقاً مفاجئاً في التنفس وألماً في الصدر.
===
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك