إصابات وكسور الطرف السفلي: دليل شامل للتشخيص والعلاج والرعاية في صنعاء
الخلاصة الطبية
إصابات وكسور الطرف السفلي هي حالات شائعة تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان استعادة الوظيفة الكاملة. يشمل العلاج التثبيت الجراحي أو غير الجراحي، يليه برنامج تأهيلي مكثف. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة لهذه الحالات.
الخلاصة الطبية السريعة: إصابات وكسور الطرف السفلي هي حالات شائعة تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان استعادة الوظيفة الكاملة. يشمل العلاج التثبيت الجراحي أو غير الجراحي، يليه برنامج تأهيلي مكثف. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة لهذه الحالات.
مقدمة
تُعد إصابات وكسور الطرف السفلي من الحالات الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الفرد، حيث تحد من القدرة على الحركة والمشاركة في الأنشطة اليومية. يمتد الطرف السفلي ليشمل منطقة الورك، الفخذ، الركبة، الساق، الكاحل، والقدم، وكل جزء منها معرض لأنواع مختلفة من الإصابات والكسور نتيجة للحوادث، السقطات، الإصابات الرياضية، أو حتى الإجهاد المتكرر.
إن فهم هذه الإصابات، وكيفية تشخيصها، وخيارات علاجها المتاحة، أمر بالغ الأهمية للمرضى وذويهم. يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة وموثوقة حول إصابات وكسور الطرف السفلي، بدءًا من التشريح الأساسي وصولاً إلى أحدث طرق العلاج والتعافي.
في مدينة صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول وخبير رائد في جراحة العظام والإصابات الطرفية. بفضل خبرته الواسعة، مهاراته الجراحية المتقدمة، والتزامه بتقديم أفضل رعاية ممكنة للمرضى، يعتبر الدكتور هطيف الخيار الأمثل لكل من يبحث عن تشخيص دقيق وعلاج فعال لمشكلات الطرف السفلي. يضمن الدكتور هطيف وفريقه نهجًا علاجيًا متكاملًا يركز على استعادة الوظيفة الكاملة وتقليل المضاعفات، مستخدمين أحدث التقنيات والمعارف الطبية.
التشريح الأساسي للطرف السفلي
لفهم إصابات الطرف السفلي، من الضروري الإلمام بالتشريح الأساسي لهذه المنطقة الحيوية في جسم الإنسان. يتكون الطرف السفلي من مجموعة معقدة من العظام، المفاصل، الأربطة، الأوتار، والعضلات التي تعمل معًا لتوفير الدعم، الحركة، والقدرة على تحمل الوزن.
عظام الطرف السفلي الرئيسية
- عظم الفخذ (Femur): أطول وأقوى عظم في الجسم، يمتد من الورك إلى الركبة.
- الرضفة (Patella): العظم المسطح الذي يغطي الجزء الأمامي من مفصل الركبة (الصابونة).
- عظم الساق (Tibia): العظم الأكبر في الساق، ويتحمل معظم وزن الجسم.
- عظم الشظية (Fibula): العظم الأصغر في الساق، يقع بجانب عظم الساق وله دور حاسم في استقرار مفصل الكاحل.
-
عظام القدم والكاحل:
- الكاحل (Talus): عظم رئيسي في الكاحل يتصل بعظمي الساق والشظية.
- العقب (Calcaneus): عظم الكعب، وهو الأكبر في القدم.
- عظام الرصغ (Tarsals): مجموعة من العظام تشكل الجزء الخلفي من القدم.
- عظام الأمشاط (Metatarsals): خمسة عظام طويلة في منتصف القدم.
- السلاميات (Phalanges): عظام الأصابع.
مفاصل الطرف السفلي الرئيسية
- مفصل الورك: يربط عظم الفخذ بالحوض، ويسمح بحركة واسعة النطاق.
- مفصل الركبة: يربط عظم الفخذ بالساق والرضفة، وهو مفصل محوري يسمح بالثني والمد.
- مفصل الكاحل: يربط عظمي الساق والشظية بالقدم، ويسمح بحركات القدم الأساسية.
- مفاصل القدم: تتضمن مفاصل تحت الكاحل (Subtalar) ومفاصل القدم الوسطى (Midfoot) التي تمنح القدم مرونتها.
الأربطة والأوتار الهامة
- الأربطة الصليبية (ACL & PCL): تربط عظم الفخذ بالساق داخل مفصل الركبة، وتوفر الاستقرار الأمامي والخلفي.
- الأربطة الجانبية (MCL & LCL): تربط عظم الفخذ بالساق على جانبي الركبة، وتوفر الاستقرار الجانبي.
- وتر الرضفة (Patellar Tendon): يربط الرضفة بعظم الساق، وهو جزء من آلية الباسطة للركبة.
- وتر العرقوب (Achilles Tendon): أكبر وتر في الجسم، يربط عضلات الساق الخلفية بعظم العقب، وهو ضروري للمشي والجري.
- رباط ليزفرانك (Lisfranc Ligament): رباط حيوي في منتصف القدم يربط العظم الوتدي الإنسي بقاعدة المشط الثاني، ويحافظ على استقرار قوس القدم.
- النقابة (Syndesmosis): مجموعة أربطة قوية تربط الجزء السفلي من عظمي الساق والشظية، وتوفر استقرار مفصل الكاحل.
تُعد سلامة هذه الهياكل ضرورية للحركة الطبيعية وتحمل الوزن. أي إصابة تؤثر على أحد هذه المكونات يمكن أن تؤدي إلى ألم، تورم، وعدم القدرة على استخدام الطرف السفلي بشكل طبيعي.
الأسباب وعوامل الخطر لإصابات الطرف السفلي
تتنوع أسباب إصابات وكسور الطرف السفلي بشكل كبير، وتشمل مجموعة من العوامل التي تزيد من احتمالية حدوثها. من المهم فهم هذه الأسباب لتجنب الإصابات قدر الإمكان وللتعرف على عوامل الخطر التي قد تجعل بعض الأفراد أكثر عرضة للإصابة.
أسباب الإصابات الشائعة
-
الحوادث عالية الطاقة:
- حوادث السيارات والدراجات النارية: غالبًا ما تؤدي إلى كسور معقدة في الفخذ، الساق، والورك، مثل كسور التجويف الحقي (Acetabular fractures) وكسور عظم الساق (Tibial shaft fractures) وكسور الرضفة.
- السقوط من ارتفاعات عالية: يمكن أن يسبب كسورًا في العقب (Calcaneal fractures)، كسور البيلون (Pilon fractures) في الكاحل، وكسور العمود الفقري المصاحبة.
-
الإصابات الرياضية:
- الالتواءات والتمزقات: شائعة في أربطة الركبة (ACL، MCL) والكاحل (أربطة الكاحل الجانبية).
- الكسور المرتبطة بالرياضة: مثل كسور الرضفة، كسور عظم الساق، وإصابات ليزفرانك في القدم.
- تمزق وتر العرقوب: غالبًا ما يحدث أثناء الأنشطة الرياضية التي تتطلب دفعًا مفاجئًا.
-
السقوط المنخفض الطاقة:
- السقوط في المنزل: شائع لدى كبار السن، ويؤدي غالبًا إلى كسور الورك (كسور عنق الفخذ، كسور ما بين المدورين) وكسور الكاحل.
-
الإجهاد المتكرر:
- كسور الإجهاد (Stress Fractures): تحدث نتيجة للضغط المتكرر على العظام، خاصة لدى الرياضيين أو المجندين العسكريين، وغالبًا ما تصيب عظم الفخذ أو الساق أو الأمشاط.
عوامل الخطر
-
العمر:
- الأطفال: معرضون لكسور صفيحة النمو (Salter-Harris fractures) وكسور الأطفال الصغار (Toddler's fractures).
- كبار السن: تزداد لديهم مخاطر الكسور بسبب هشاشة العظام وضعف التوازن.
- هشاشة العظام (Osteoporosis): تجعل العظام أضعف وأكثر عرضة للكسور حتى من الإصابات الطفيفة.
- النشاط البدني: الرياضيون والأشخاص الذين يمارسون أنشطة بدنية عالية الشدة أكثر عرضة للإصابات.
-
الظروف الطبية:
- السكري: يمكن أن يؤثر على التئام الجروح ويزيد من مخاطر المضاعفات.
- أمراض الأوعية الدموية: تؤثر على تدفق الدم إلى الأطراف، مما يعيق الشفاء.
- ضعف العضلات والتوازن: يزيد من خطر السقوط، خاصة لدى كبار السن.
- السمنة: تزيد من الضغط على المفاصل والعظام، وتجعل بعض الكسور أكثر تعقيدًا.
- التدخين: يؤثر سلبًا على تدفق الدم والتئام العظام.
- سوء التغذية: نقص الكالسيوم وفيتامين د يضعف العظام.
- إصابات سابقة: تزيد من خطر الإصابات المتكررة في نفس المنطقة.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا في تقييم هذه العوامل وتقديم المشورة حول كيفية تقليل المخاطر، بالإضافة إلى توفير العلاج الأمثل عند حدوث الإصابة.
الأعراض الشائعة لإصابات الطرف السفلي
تختلف أعراض إصابات وكسور الطرف السفلي بناءً على نوع الإصابة وموقعها وشدتها. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها، والتي تتطلب في معظم الحالات تقييمًا طبيًا فوريًا.
الأعراض الرئيسية
-
الألم الشديد:
- غالبًا ما يكون الألم حادًا ومفاجئًا بعد الإصابة مباشرة.
- قد يكون الألم "غير متناسب مع الإصابة" (Pain out of proportion)، وهو علامة تحذيرية مهمة لمتلازمة الحيز (Compartment Syndrome).
- يزداد الألم عند محاولة تحريك الجزء المصاب أو تحميل الوزن عليه.
-
التورم والكدمات (Ecchymosis):
- تحدث نتيجة لتجمع السوائل والدم حول موقع الإصابة.
- قد يكون التورم شديدًا ويؤدي إلى ظهور بثور على الجلد (Blistering)، خاصة في كسور البيلون المعقدة.
-
التشوه الواضح:
- قد يظهر الطرف السفلي بشكل غير طبيعي، مثل انحراف أو قصر في الطرف.
- في كسور الرضفة، قد تبدو الرضفة مرتفعة (Patella Alta) أو منخفضة (Patella Baja) مع وجود فجوة محسوسة.
-
عدم القدرة على تحمل الوزن أو الحركة:
- صعوبة أو استحالة الوقوف أو المشي على الساق المصابة.
- عدم القدرة على تحريك المفصل المصاب (مثل عدم القدرة على مد الركبة بشكل فعال في حالة تمزق وتر الرضفة).
-
الخدر أو التنميل (Paresthesia):
- قد يشير إلى إصابة عصبية، مثل إصابة العصب الشظوي الشائع في كسور رأس الشظية، مما يؤدي إلى "تدلي القدم" (Foot Drop).
-
البرودة أو الشحوب في الطرف:
- علامة على ضعف الدورة الدموية، مما قد يشير إلى إصابة وعائية خطيرة، خاصة في حالات خلع الركبة أو كسور معينة.
-
صدور صوت "فرقعة" أو "طقطقة" وقت الإصابة:
- عادة ما يسمعه المريض لحظة وقوع الإصابة، ويشير إلى تمزق رباط أو كسر عظم.
-
جرح مفتوح مع كشف للعظم:
- في حالات الكسور المفتوحة، حيث يخترق العظم الجلد، مما يزيد من خطر العدوى.
علامات خاصة تتطلب انتباهاً عاجلاً
- متلازمة الحيز (Compartment Syndrome): تتميز بألم شديد لا يستجيب للمسكنات، وألم عند التمدد السلبي للأصابع (في الساق أو القدم)، وتوتر في العضلات، وقد تتطور إلى فقدان الإحساس أو ضعف النبض (علامات متأخرة).
- إصابة الأوعية الدموية: بعد خلع الركبة، حتى لو كانت النبضات محسوسة، يجب تقييم الشرايين بعناية بسبب خطر تمزق الشريان المأبضي.
- إصابات صفيحة النمو لدى الأطفال: قد لا تكون الأعراض واضحة دائمًا، ولكن أي ألم أو تشوه في منطقة النمو لدى الطفل يتطلب تقييمًا.
عند ظهور أي من هذه الأعراض، من الضروري طلب الرعاية الطبية الفورية. الأستاذ الدكتور محمد هطيف وفريقه في صنعاء مجهزون لتقييم هذه الحالات بدقة وتقديم التدخلات العاجلة اللازمة.
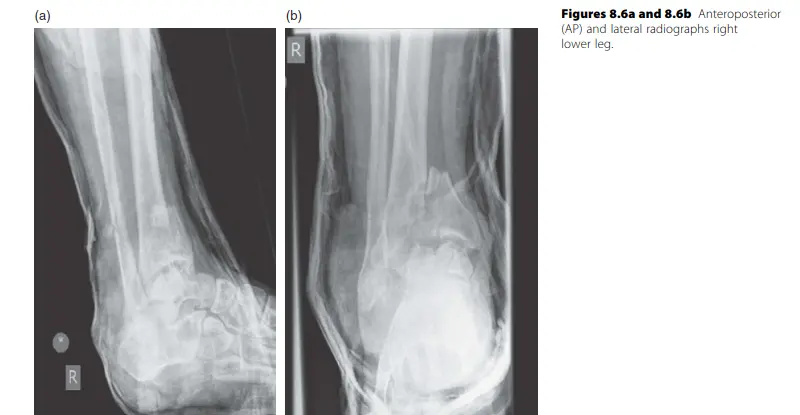
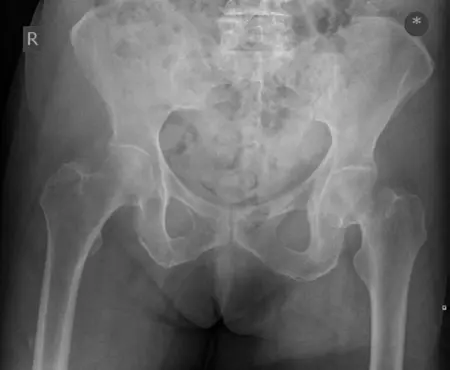
تشخيص إصابات الطرف السفلي
يعتمد التشخيص الدقيق لإصابات وكسور الطرف السفلي على تقييم شامل يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، واستخدام تقنيات التصوير المتقدمة. يهدف التشخيص إلى تحديد نوع الإصابة، مدى شدتها، وأي مضاعفات محتملة.
الخطوات التشخيصية
-
التاريخ المرضي (History Taking):
- يتم جمع معلومات حول كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي يعاني منها المريض، الأمراض المزمنة (مثل السكري وهشاشة العظام)، والأدوية التي يتناولها.
- في حالات الأطفال، يُولى اهتمام خاص لآلية الإصابة، خاصة في حال عدم وجود تاريخ واضح للإصابة، للاشتباه في سوء المعاملة (Child Abuse) في كسور معينة مثل الكسور الحلزونية في الرضع.
-
الفحص السريري (Physical Examination):
- تقييم عام: فحص العلامات الحيوية والتأكد من استقرار حالة المريض، خاصة في الإصابات عالية الطاقة أو إصابات الحوض.
-
فحص الطرف المصاب:
- المعاينة (Inspection): البحث عن تشوهات، تورم، كدمات، جروح مفتوحة، أو بثور.
- الجس (Palpation): تحديد مناطق الألم، وجود فجوات (مثل تمزق وتر الرضفة أو العرقوب)، وتقييم توتر العضلات (في متلازمة الحيز).
- تقييم الحركة (Range of Motion): فحص القدرة على تحريك المفصل بشكل فعال (Active) أو سلبي (Passive).
- التقييم العصبي الوعائي (Neurovascular Assessment): فحص النبضات الطرفية (مثل الشريان الظهري للقدم)، الإحساس، والوظيفة الحركية للأصابع والقدم. يُعد قياس مؤشر الضغط الكاحلي العضدي (ABI) ضروريًا في حالات الاشتباه بإصابة وعائية، خاصة بعد خلع الركبة.
-
الفحوصات التصويرية (Imaging Studies):
-
الأشعة السينية (X-rays):
- الفحص الأولي والأكثر شيوعًا لتشخيص الكسور.
- تُؤخذ صور من زوايا متعددة (أمامية، جانبية، مائلة) لتقييم الكسر بدقة.
- في بعض الحالات، قد تكون هناك حاجة لأشعة سينية تحمل الوزن (Weight-bearing X-rays) لتقييم استقرار بعض الإصابات مثل إصابات ليزفرانك في القدم.
-
التصوير المقطعي المحوسب (CT Scan):
- ضروري لتقييم الكسور المعقدة، خاصة تلك التي تشمل المفاصل، مثل كسور التجويف الحقي، كسور هضبة الظنبوب (Tibial Plateau fractures)، كسور البيلون، وكسور العقب.
- يوفر تفاصيل ثلاثية الأبعاد للعظم ويساعد في التخطيط الجراحي.
-
التصوير بالرنين المغناطيسي (MRI):
- الأكثر حساسية لتقييم إصابات الأنسجة الرخوة مثل تمزقات الأربطة (ACL، PCL، MCL)، تمزقات الأوتار (وتر العرقوب، وتر الرضفة)، إصابات الغضاريف، وكسور الإجهاد التي قد لا تظهر في الأشعة السينية.
- يمكن أن يساعد في التشخيص المبكر لالتهاب العظم والنقي (Osteomyelitis) والتنخر اللاوعائي (Avascular Necrosis).
-
الموجات فوق الصوتية (Ultrasound):
- تستخدم لتقييم تمزقات الأوتار (مثل وتر العرقوب) وإصابات الأنسجة الرخوة الأخرى.
-
فحص العظام (Bone Scan) أو فحص الكريات البيضاء الموسومة (Indium-111 Labeled Leukocyte Scan):
- يُستخدم لتشخيص التهاب العظم والنقي (Osteomyelitis) خاصة في حالات الكسور المفتوحة أو وجود زرعات معدنية سابقة.
-
تصوير الأوعية الدموية (Angiography أو CT Angiography):
- يُجرى في حالات الاشتباه بإصابة الشرايين، خاصة بعد خلع الركبة أو الإصابات عالية الطاقة.
-
الأشعة السينية (X-rays):
-
قياس ضغط الحيز (Compartment Pressure Measurement):
- يُستخدم لتأكيد تشخيص متلازمة الحيز، حيث يتم إدخال إبرة خاصة لقياس الضغط داخل الحيز العضلي.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا في تفسير هذه الفحوصات ودمجها مع التقييم السريري لوضع خطة علاجية دقيقة ومخصصة لكل مريض.
خيارات علاج إصابات الطرف السفلي
يعتمد علاج إصابات وكسور الطرف السفلي على عدة عوامل، بما في ذلك نوع الإصابة وموقعها وشدتها، عمر المريض وصحته العامة، ومستوى نشاطه. يمكن أن يشمل العلاج خيارات غير جراحية أو جراحية، ويهدف دائمًا إلى استعادة الوظيفة الكاملة للطرف المصاب وتقليل المضاعفات.
الإسعافات الأولية والتدخلات العاجلة
- تثبيت الحوض (Pelvic Binder/Sheet Wrap): في حالات كسور الحوض غير المستقرة المصاحبة لنزيف، يُعد تثبيت الحوض الفوري أمرًا حيويًا لتقليل النزيف وتثبيت الحلقة الحوضية.
- جبيرة الشد (Traction Splint): لكسور عظم الفخذ، تساعد جبيرة الشد (مثل جبيرة ساجر) في تخفيف الألم وتقليل النزيف وتثبيت الكسر مؤقتًا.
- الرد الفوري (Immediate Reduction): في حالات خلع المفاصل (مثل خلع الورك أو الركبة)، يُعد الرد الفوري أمرًا بالغ الأهمية لاستعادة تدفق الدم وتقليل خطر إصابة الأعصاب والأوعية الدموية.
- بضع اللفافة (Fasciotomy): في حالات متلازمة الحيز المؤكدة، يُعد التدخل الجراحي العاجل لفتح الأغشية العضلية ضروريًا لإنقاذ العضلات والأعصاب من التلف الدائم.
العلاج غير الجراحي (Conservative Management)
يُفضل العلاج غير الجراحي للكسور المستقرة، غير المزاحة، أو في المرضى الذين لا يتحملون الجراحة.
-
التجبير والجبائر (Casting and Bracing):
- الجبس: يُستخدم لتثبيت الكسور المستقرة مثل كسور الكاحل من نوع ويبر A (Weber A) غير المزاحة، أو كسور الأطفال الصغار (Toddler's fractures) في عظم الساق.
- الجبائر الوظيفية (Functional Bracing): تسمح بحركة محدودة للمفصل مع توفير الدعم، وتُستخدم في بعض إصابات الأربطة أو الكسور المستقرة.
-
تقييد تحمل الوزن (Non-Weight Bearing):
يُطلب من المريض عدم تحميل الوزن على الطرف المصاب لفترة معينة للسماح بالشفاء، كما في كسور الإجهاد الانضغاطية لعنق الفخذ.
*
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك