إصابات الطرف السفلي: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إصابات الطرف السفلي هي حالات طارئة تتراوح من الكسور والخلوع إلى تمزقات الأربطة والأوتار، وتتطلب تشخيصاً دقيقاً وعلاجاً فورياً لتجنب المضاعفات. يشمل العلاج الجراحة أو التثبيت غير الجراحي، يليه برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة.
الخلاصة الطبية السريعة: إصابات الطرف السفلي هي حالات طارئة تتراوح من الكسور والخلوع إلى تمزقات الأربطة والأوتار، وتتطلب تشخيصاً دقيقاً وعلاجاً فورياً لتجنب المضاعفات. يشمل العلاج الجراحة أو التثبيت غير الجراحي، يليه برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة.
مقدمة
تُعد إصابات الطرف السفلي من الحالات الطبية الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الفرد وقدرته على الحركة وأداء الأنشطة اليومية. تتراوح هذه الإصابات بين الكسور البسيطة والخلوع المعقدة وتمزقات الأربطة والأوتار، وقد تنتج عن حوادث السيارات، السقوط من ارتفاع، الإصابات الرياضية، أو حتى السقوط البسيط لدى كبار السن. إن فهم طبيعة هذه الإصابات وأعراضها وخيارات علاجها هو الخطوة الأولى نحو التعافي الكامل والعودة إلى الحياة الطبيعية.
في هذا الدليل الشامل، سنتعمق في تفاصيل إصابات الطرف السفلي، بدءاً من التشريح المعقد لهذه المنطقة الحيوية من الجسم، مروراً بالأسباب الشائعة وعوامل الخطر، وصولاً إلى أحدث طرق التشخيص والعلاج، بما في ذلك التدخلات الجراحية المتقدمة وبرامج إعادة التأهيل. هدفنا هو تزويدك بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتك، وتقديم لمحة عن الرعاية المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف ، الذي يُعد المرجع الأول والأكثر خبرة في جراحة العظام والإصابات في صنعاء. بفضل سنوات خبرته الطويلة ومهاراته الجراحية المتقدمة والتزامه بالرعاية الشاملة للمرضى، يضمن الدكتور هطيف حصولك على أفضل علاج ممكن، مما يمهد الطريق لتعافٍ سريع وفعال.
التشريح الأساسي للطرف السفلي
الطرف السفلي هو بنية معقدة مصممة لدعم وزن الجسم، الحركة، والتوازن. فهم مكوناته الأساسية يساعد في تقدير مدى تعقيد الإصابات التي قد تحدث فيه. يتكون الطرف السفلي من عدة مناطق رئيسية:
الحوض
الحوض هو حلقة عظمية قوية تربط العمود الفقري بالطرفين السفليين. يتكون من عظم العجز (Sacrum) في الخلف وعظمي الورك (Ilium, Ischium, Pubis) على الجانبين والأمام. يحمي الحوض الأعضاء الداخلية الهامة مثل المثانة والأمعاء والأوعية الدموية والأعصاب الرئيسية. كسور الحوض غالبًا ما تكون نتيجة إصابات عالية الطاقة وقد تكون مصحوبة بنزيف حاد.
مفصل الورك والفخذ
مفصل الورك هو مفصل كروي حقي (Ball-and-socket joint) يربط عظم الفخذ (Femur) بالحوض. يتميز بالثبات والمرونة العالية. عظم الفخذ هو أطول وأقوى عظم في الجسم. كسور الورك، خاصة عنق الفخذ، شائعة لدى كبار السن بسبب هشاشة العظام.
مفصل الركبة والساق
مفصل الركبة هو أكبر مفصل في الجسم وأكثرها تعقيدًا، يربط عظم الفخذ بعظم الساق (Tibia) والرضفة (Patella). يتميز بوجود أربطة قوية (مثل الرباط الصليبي الأمامي والخلفي والرباط الجانبي الإنسي والوحشي) تمنحه الثبات. عظم الشظية (Fibula) هو عظم رفيع يقع بجانب عظم الساق ويدعم مفصل الكاحل. كسور الرضفة، كسور هضبة الظنبوب (Tibial Plateau)، وكسور الساق شائعة في هذه المنطقة.
مفصل الكاحل والقدم
مفصل الكاحل يربط عظمي الساق والشظية بعظم الكاحل (Talus). يتكون من ثلاثة عظام رئيسية (الكاحل الإنسي والوحشي والخلفي) التي تشكل تجويفًا مستقرًا. القدم هي بنية معقدة تحتوي على 26 عظمة، مقسمة إلى عظام الرصغ (Tarsals)، المشط (Metatarsals)، والسلاميات (Phalanges). تعمل الأربطة والأوتار والعضلات معًا لتوفير الدعم والثبات والمرونة للقدم. إصابات الكاحل والقدم تشمل الالتواءات والكسور المعقدة مثل كسور بيلون (Pilon) وكسور ليسترانك (Lisfranc) وكسور الكعب (Calcaneus).
الأنسجة الرخوة
بالإضافة إلى العظام والمفاصل، يحتوي الطرف السفلي على شبكة واسعة من الأنسجة الرخوة:
*
العضلات والأوتار:
مسؤولة عن الحركة والقوة (مثل وتر أخيل، أوتار الرضفة، أوتار العضلة الرباعية).
*
الأربطة:
تربط العظام ببعضها البعض وتوفر الثبات للمفاصل.
*
الأوعية الدموية:
الشرايين والأوردة التي توفر الدم وتصرفه من الطرف السفلي، وهي حيوية لسلامة الأنسجة.
*
الأعصاب:
شبكة الأعصاب التي تنقل الإشارات الحسية والحركية من وإلى الدماغ (مثل العصب الوركي، العصب الفخذي، العصب الشظوي المشترك).
إن أي إصابة لأي من هذه المكونات يمكن أن تؤدي إلى ألم شديد، فقدان للوظيفة، ومضاعفات خطيرة إذا لم تُعالَج بشكل صحيح.
الأسباب وعوامل الخطر لإصابات الطرف السفلي
تتنوع أسباب إصابات الطرف السفلي بشكل كبير، حيث تتراوح من الحوادث عالية الطاقة إلى الإصابات البسيطة المرتبطة بالأنشطة اليومية. فهم هذه الأسباب وعوامل الخطر يمكن أن يساعد في الوقاية واتخاذ الإجراءات المناسبة.
الأسباب الشائعة للإصابات
- حوادث المركبات ذات السرعة العالية: تُعد السبب الرئيسي للإصابات الخطيرة وعالية الطاقة، مثل كسور الحوض، كسور الفخذ، وخلوع الركبة أو الورك. غالبًا ما تكون هذه الإصابات متعددة ومعقدة وتتطلب تدخلاً طبياً عاجلاً.
- السقوط من ارتفاع: يمكن أن يؤدي إلى كسور في الكعب (العاتوس)، كسور العمود الفقري القطني، وكسور الساق أو الفخذ.
- الإصابات الرياضية: شائعة في الرياضات التي تتطلب الجري والقفز والتغير المفاجئ في الاتجاه. تشمل تمزقات الرباط الصليبي، التواءات الكاحل، كسور الإجهاد، وتمزقات الأوتار (مثل وتر أخيل أو أوتار الرضفة).
- السقوط على مستوى الأرض: السبب الأكثر شيوعًا لكسور الورك لدى كبار السن، بسبب ضعف التوازن وهشاشة العظام.
- الإصابات المباشرة أو السحق: مثل التعرض لآلات ثقيلة في بيئات العمل، مما يؤدي إلى كسور مفتوحة أو متلازمة الحيز.
- إصابات الالتواء: تحدث عندما يلتوي الطرف السفلي بشكل غير طبيعي، مما يؤدي إلى التواءات في الكاحل، أو إصابات ليسترانك في القدم.
عوامل الخطر
تزيد بعض العوامل من احتمالية تعرض الفرد لإصابات الطرف السفلي:
-
العمر:
- كبار السن: أكثر عرضة لكسور الورك وهشاشة العظام التي تجعل العظام أكثر عرضة للكسر حتى من السقوط البسيط.
- الأطفال: يميلون إلى كسور العظام النامية (كسور سالتر-هاريس) وكسور الأطفال الصغار (Toddler's fracture) التي تحدث مع التواءات بسيطة.
- هشاشة العظام: تضعف العظام وتجعلها هشة، مما يزيد من خطر الكسور حتى من الصدمات الخفيفة.
- الأنشطة البدنية عالية التأثير: الرياضيون والعمال الذين يقومون بأعمال شاقة معرضون بشكل أكبر لكسور الإجهاد وإصابات الأنسجة الرخوة.
-
الحالات الطبية المزمنة:
- السكري واعتلال الأعصاب الطرفية: يؤثران على الدورة الدموية والإحساس في القدمين، مما يزيد من خطر الإصابات وتأخر الشفاء والالتهابات.
- أمراض الأوعية الدموية الطرفية: تقلل من تدفق الدم إلى الأطراف، مما يزيد من خطر المضاعفات بعد الإصابة.
-
نمط الحياة:
- التدخين واستهلاك الكحول: يؤثران سلبًا على صحة العظام والشفاء من الإصابات.
- السمنة: تزيد من الضغط على المفاصل وتجعلها أكثر عرضة للإصابة.
- الأدوية: بعض الأدوية، مثل الكورتيكوستيرويدات طويلة الأمد، يمكن أن تساهم في هشاشة العظام.
- ضعف التوازن: يزيد من خطر السقوط، خاصة لدى كبار السن أو الأشخاص الذين يعانون من حالات عصبية.
إن إدراك هذه العوامل يمكن أن يساعد الأفراد على اتخاذ خطوات وقائية لتقليل مخاطر الإصابة.
أنواع إصابات الطرف السفلي الشائعة
تتنوع إصابات الطرف السفلي بشكل كبير، وتشمل الكسور والخلوع وإصابات الأنسجة الرخوة. فيما يلي تفصيل لأكثر الأنواع شيوعًا:
كسور الحوض
تُعد كسور الحوض إصابات خطيرة غالبًا ما تنتج عن حوادث عالية الطاقة. يمكن أن تكون مستقرة أو غير مستقرة، وقد تؤدي إلى نزيف داخلي حاد.
*
تصنيف يونغ-بيرغيس (Young-Burgess):
يعتمد على اتجاه قوة الإصابة (ضغط أمامي خلفي APC، ضغط جانبي LC، قص عمودي VS).
*
APC II (كسر الكتاب المفتوح):
تباعد الارتفاق العاني وتمزق الأربطة العجزية الحرقفية الأمامية.
*
APC III:
تمزق كامل للأربطة الأمامية والخلفية، مما يؤدي إلى عدم استقرار دوراني وعمودي.
*
تصنيف دينيس لكسور العجز (Denis Classification for Sacral Fractures):
*
المنطقة الثالثة (Zone III):
كسور عبر القناة الشوكية العجزية، تحمل أعلى خطر للإصابة العصبية (مثل ضعف الإحساس في العجان وضعف توتر المستقيم).
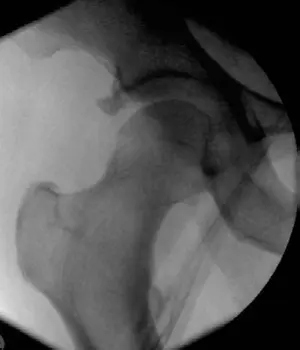
كسور وخلوع مفصل الورك
- كسور عنق الفخذ (Femoral Neck Fractures): شائعة لدى كبار السن، وتصنف حسب "غاردن" (Garden) إلى غير منزاحة (Type I, II) ومنزاحة (Type III, IV). خطر كبير للنخر اللاوعائي لرأس الفخذ.
- كسور المدور (Intertrochanteric Fractures): تحدث في منطقة المدورين الكبير والصغير، غالبًا ما تكون خارج المفصل.
- كسور تحت المدور (Subtrochanteric Fractures): تحدث أسفل المدورين، وغالبًا ما تكون مفتتة وغير مستقرة.
- خلع الورك الخلفي (Posterior Hip Dislocation): الأكثر شيوعًا، يحدث بسبب إصابة لوحة القيادة في حوادث السيارات. الورك يكون في وضعية دوران داخلي وتقريب وثني. خطر إصابة العصب الوركي والنخر اللاوعائي.
- خلع الورك الأمامي (Anterior Hip Dislocation): أقل شيوعًا، يحدث بسبب فرط التبعيد والدوران الخارجي. الورك يكون في وضعية دوران خارجي وتبعيد. خطر إصابة العصب الفخذي.
إصابات مفصل الركبة
- كسور هضبة الظنبوب (Tibial Plateau Fractures): كسور في الجزء العلوي من عظم الساق تمتد إلى مفصل الركبة. تُصنف حسب "شاتزكر" (Schatzker) من Type I (شق بسيط) إلى Type VI (كسر معقد ومفتت). غالبًا ما تكون عالية الطاقة وتؤثر على الأنسجة الرخوة.
- كسور الرضفة (Patella Fractures): تحدث نتيجة سقوط مباشر على الرضفة أو قوة شد قوية. إذا كانت منزاحة، فإنها تعطل آلية الباسطة للركبة (عدم القدرة على مد الركبة).
-
تمزقات أوتار الركبة (Knee Tendon Ruptures):
- تمزق وتر العضلة الرباعية (Quadriceps Tendon Rupture): يحدث فوق الرضفة، شائع لدى كبار السن.
- تمزق وتر الرضفة (Patellar Tendon Rupture): يحدث أسفل الرضفة، شائع لدى الشباب.
- كلاهما يؤدي إلى عدم القدرة على مد الركبة ووجود فجوة محسوسة.
- خلع الركبة (Knee Dislocation): إصابة خطيرة متعددة الأربطة (ACL, PCL, MCL, LCL). خطر كبير لإصابة الشريان المأبضي والعصب الشظوي المشترك.
-
إصابات الأربطة (Ligament Injuries):
- تمزق الرباط الصليبي الأمامي (ACL Tear): شائع في الرياضات.
- تمزق الرباط الصليبي الخلفي (PCL Tear): غالبًا ما يكون نتيجة إصابة لوحة القيادة.
- تمزق الرباط الجانبي الإنسي (MCL Tear): يحدث بسبب قوة فاحجة (Valgus stress).
- تمزق الرباط الجانبي الوحشي (LCL Tear): يحدث بسبب قوة فارجة (Varus stress).
كسور الساق
-
كسور ساق الظنبوب (Tibial Shaft Fractures):
شائعة، يمكن أن تكون مغلقة أو مفتوحة.
-
تصنيف غوستيلو-أندرسون (Gustilo-Anderson):
لكسور الساق المفتوحة.
- Type IIIA: ضرر واسع للأنسجة الرخوة مع إمكانية التغطية.
- Type IIIB: ضرر واسع للأنسجة الرخوة مع تعرية العظم وتلوث شديد، يتطلب تغطية جراحية (رفرفة).
- Type IIIC: أي كسر مفتوح مصحوب بإصابة شريانية تتطلب إصلاحًا.
-
تصنيف غوستيلو-أندرسون (Gustilo-Anderson):
لكسور الساق المفتوحة.
- كسور بيلون (Pilon Fractures): كسور مفتتة في الجزء البعيد من عظم الساق تمتد إلى مفصل الكاحل، غالبًا ما تنتج عن قوى محورية عالية الطاقة. ترتبط بتلف شديد في الأنسجة الرخوة وخطر كبير لالتهاب المفاصل ما بعد الصدمة.
إصابات الكاحل والقدم
-
كسور الكاحل (Ankle Fractures):
-
تصنيف ويبر (Weber Classification):
يصف مستوى كسر الشظية بالنسبة للارتباط الظنبوبي الشظوي (Syndesmosis).
- Weber C: كسر الشظية فوق مستوى الارتباط الظنبوبي الشظوي، غالبًا مع تمزق الارتباط الظنبوبي الشظوي وإصابة إنسية.
- كسور الكاحل ثلاثية العظام (Trimalleolar Fractures): كسر في الكاحل الإنسي والوحشي والخلفي، يؤدي إلى عدم استقرار شديد في الكاحل.
- كسور الكاحل الخلفي (Posterior Malleolus Fractures): إذا كانت كبيرة ومنزاحة، فإنها تؤثر على ثبات الكاحل وتزيد خطر التهاب المفاصل.
-
تصنيف ويبر (Weber Classification):
يصف مستوى كسر الشظية بالنسبة للارتباط الظنبوبي الشظوي (Syndesmosis).
- إصابات الارتباط الظنبوبي الشظوي (Syndesmotic Injuries): تُعرف بالتواء الكاحل العلوي، وتحدث مع إصابات الكاحل الدورانية.
- كسور الكعب (Calcaneus Fractures): غالبًا ما تنتج عن السقوط من ارتفاع على الكعب. ترتبط بكسور العمود الفقري القطني (10-15%).
- كسور عنق الكاحل (Talar Neck Fractures): خطر كبير للنخر اللاوعائي لجسم الكاحل بسبب ضعف إمداد الدم.
- إصابات ليسترانك (Lisfranc Injuries): خلع أو كسر في مفاصل الرسغ المشطي في منتصف القدم. يمكن أن تكون خفية على الأشعة السينية العادية. علامة التباعد بين قاعدة المشط الأول والثاني هي علامة مميزة.
- خلع أو انزلاق وتر الشظية (Peroneal Tendon Subluxation/Dislocation): يحدث خلف الكاحل الوحشي، غالبًا بعد إصابة التواء.
- ورم مورتون العصبي (Morton's Neuroma): انضغاط عصبي في مقدمة القدم، غالبًا بين رؤوس المشط الثالث والرابع. يسبب ألمًا حارقًا وتنميلًا.
- التهاب اللفافة الأخمصية (Plantar Fasciitis): ألم في الكعب، خاصة عند الخطوات الأولى صباحًا.
- تمزق الصفيحة الأخمصية (Plantar Plate Rupture): يؤثر على مفصل المشط السلامي الثاني، يسبب شعورًا "بالمشي على حصاة".
- كسور الإجهاد (Stress Fractures): كسور صغيرة تحدث نتيجة الإجهاد المتكرر على العظام، شائعة في عظم الساق أو المشط.
متلازمة الحيز (Compartment Syndrome)
حالة طارئة تحدث عندما يتراكم الضغط داخل حيز عضلي مغلق (الأكثر شيوعًا في الحيز الأمامي للساق)، مما يقلل من تدفق الدم إلى العضلات والأعصاب. تسبب ألمًا شديدًا غير متناسب مع الإصابة، وتنميلًا، وضعفًا. تتطلب بضع اللفافة الطارئ.
إصابات الأوعية الدموية والأعصاب
يمكن أن تترافق مع أي إصابة عالية الطاقة، خاصة خلوع الركبة وكسور الفخذ فوق اللقمة وكسور الحوض. تتطلب تقييمًا فوريًا.
*
إصابة الشريان المأبضي (Popliteal Artery Injury):
خطر كبير في خلع الركبة.
*
إصابة العصب الوركي (Sciatic Nerve Injury):
شائعة في خلع الورك الخلفي، تؤدي إلى "سقوط القدم" إذا تأثر العصب الشظوي المشترك.
*
إصابة العصب الفخذي (Femoral Nerve Injury):
خطر في خلع الورك الأمامي.
الأعراض والعلامات
تختلف أعراض إصابات الطرف السفلي حسب نوع الإصابة وموقعها وشدتها، ولكن هناك مجموعة من العلامات الشائعة التي يجب الانتباه إليها:
الأعراض العامة
- الألم الشديد: غالبًا ما يكون الألم هو العرض الأول والأكثر وضوحًا، وقد يتفاقم مع الحركة أو حمل الوزن.
- التورم والكدمات: تحدث نتيجة لتجمع السوائل والدم في المنطقة المصابة.
- التشوه: قد يظهر الطرف المصاب بشكل غير طبيعي (مثل قصر في الساق، أو دوران غير طبيعي، أو انحناء).
- عدم القدرة على حمل الوزن: غالبًا ما يكون المريض غير قادر على الوقوف أو المشي على الطرف المصاب.
- محدودية الحركة: صعوبة أو عدم القدرة على تحريك المفصل أو العضو المصاب.
- صوت "طقطقة" أو "فرقعة": قد يسمع المريض صوتًا مميزًا لحظة وقوع الإصابة، خاصة في حالات تمزق الأربطة أو الأوتار.
أعراض وعلامات خاصة بأنواع معينة من الإصابات
- كسور الحوض: ألم شديد في منطقة الحوض أو أسفل الظهر، صعوبة في المشي، كدمات حول العجان أو الارتفاق العاني. في حالات الإصابة العصبية، قد يكون هناك تنميل في منطقة العجان أو ضعف في توتر المستقيم.
- خلع الورك الخلفي: الورك يكون في وضعية دوران داخلي، تقريب، وثني.
- خلع الورك الأمامي: الورك يكون في وضعية دوران خارجي، تبعيد، وثني خفيف.
- تمزق وتر العضلة الرباعية أو وتر الرضفة: عدم القدرة على مد الركبة بشكل فعال، مع وجود فجوة محسوسة فوق أو تحت الرضفة.
- متلازمة الحيز: ألم غير متناسب مع الإصابة، يزداد سوءًا مع التمديد السلبي للعضلات المصابة. تنميل أو ضعف في المنطقة المصابة، الشعور بالضغط أو الشد في الساق، الساق تكون متوترة عند اللمس.
- إصابة العصب الشظوي المشترك (Common Peroneal Nerve Injury): "سقوط القدم" (عدم القدرة على رفع مقدمة القدم)، تنميل أو خدر في الجزء العلوي من القدم والجانب الوحشي من الساق.
- كسور الكاحل مع إصابة الارتباط الظنبوبي الشظوي: ألم فوق مفصل الكاحل، صعوبة في حمل الوزن، ألم عند الضغط على عظمي الساق والشظية معًا (اختبار الضغط).
- إصابات ليسترانك: ألم في منتصف القدم، تورم، كدمات على الجانب الأخمصي للقدم، صعوبة في حمل الوزن.
- ورم مورتون العصبي: ألم حارق وتنميل في مقدمة القدم، غالبًا ما ينتشر إلى إصبعي القدم الثالث والرابع، يزداد سوءًا عند ارتداء الأحذية الضيقة.
- تمزق وتر أخيل: الشعور "بالفرقعة" في الكعب، ألم شديد، عدم القدرة على دفع القدم (رفع الكعب عن الأرض)، علامة طومسون الإيجابية (عدم حركة القدم عند الضغط على عضلة الساق).
- كسور الإجهاد: ألم تدريجي يزداد سوءًا مع النشاط البدني ويتحسن مع الراحة، ألم موضعي عند اللمس على العظم المصاب.
- إصابة وعائية (مثل الشريان المأبضي): نبض ضعيف أو غائب في القدم، شحوب، برودة في الطرف، تنميل، ألم شديد.
متى يجب طلب الرعاية الطبية الفورية؟
يجب طلب المساعدة الطبية الطارئة إذا واجهت أيًا من الأعراض التالية:
* ألم شديد لا يمكن السيطرة عليه بالمسكنات.
* تشوه واضح في الطرف المصاب.
* عدم القدرة المطلقة على حمل الوزن.
* تنميل أو خدر أو ضعف في الطرف المصاب.
* برودة أو شحوب في الجلد أو غياب النبض في القدم.
* جرح مفتوح مع عظم مكشوف.
* علامات متلازمة الحيز (ألم غير متناسب، شد في الساق).
إن التشخيص والعلاج المبكر ضروريان لتجنب المضاعفات الخطيرة وضمان أفضل نتائج التعافي.
التشخيص
يعتمد التشخيص الدقيق لإصابات الطرف السفلي على تقييم شامل يشمل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

