إصابات الطرف السفلي: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
إصابات الطرف السفلي هي حالات شائعة تشمل كسور الحوض، الفخذ، الساق، الكاحل، والقدم، وتتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لاستعادة الوظيفة. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة، من التشخيص المتقدم إلى الجراحة الدقيقة وإعادة التأهيل، لضمان أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: إصابات الطرف السفلي هي حالات شائعة تشمل كسور الحوض، الفخذ، الساق، الكاحل، والقدم، وتتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لاستعادة الوظيفة. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة، من التشخيص المتقدم إلى الجراحة الدقيقة وإعادة التأهيل، لضمان أفضل النتائج للمرضى.
مقدمة حول إصابات الطرف السفلي
تُعد إصابات الطرف السفلي من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على جودة حياة الأفراد وقدرتهم على الحركة وأداء الأنشطة اليومية. تتراوح هذه الإصابات من كسور بسيطة إلى إصابات معقدة تتطلب تدخلًا جراحيًا دقيقًا ورعاية متخصصة. سواء كانت ناجمة عن حوادث السيارات، السقوط، الإصابات الرياضية، أو غيرها من الصدمات عالية الطاقة، فإن فهم طبيعة هذه الإصابات وكيفية التعامل معها أمر بالغ الأهمية للمرضى وذويهم.
في هذا الدليل الشامل، سنتعمق في مختلف جوانب إصابات الطرف السفلي، بدءًا من التشريح الأساسي، مرورًا بأنواع الإصابات الشائعة، أسبابها، أعراضها، طرق التشخيص الحديثة، وخيارات العلاج المتاحة. سنركز بشكل خاص على أهمية اختيار الجراح المتخصص، وكيف يمكن أن يؤثر ذلك على نتائج التعافي. في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام، بفضل خبرته الواسعة ومهاراته الجراحية المتقدمة في علاج أصعب حالات إصابات الطرف السفلي.
إن الهدف من هذا الدليل هو تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، وفهم المسار العلاجي والتعافي المتوقع، مع التأكيد على أن الرعاية المتخصصة هي مفتاح الشفاء التام والعودة إلى الحياة الطبيعية.
التشريح الأساسي للطرف السفلي وعلاقته بالإصابات
يتكون الطرف السفلي من مجموعة معقدة من العظام والمفاصل والأربطة والعضلات التي تعمل معًا لتوفير الدعم والحركة. فهم هذا التشريح ضروري لتحديد طبيعة الإصابة وتأثيرها.
العظام الرئيسية في الطرف السفلي:
- الحوض: يتكون من عظم الورك (إيليوم، إيشيوم، عانة) والعجز والعصعص. يشكل حلقة تحمي الأعضاء الداخلية ويوفر نقطة اتصال قوية للطرفين السفليين.
- عظم الفخذ (Femur): أطول وأقوى عظم في الجسم، يمتد من مفصل الورك إلى مفصل الركبة.
- الرضفة (Patella): العظم المسطح الذي يقع أمام مفصل الركبة (الصابونة).
- عظم الساق (Tibia): العظم الأكبر في الساق، يحمل معظم الوزن.
- الشظية (Fibula): العظم الأصغر في الساق، يقع بجانب الظنبوب ويسهم في استقرار مفصل الكاحل.
- عظام الكاحل والقدم: تتكون من عظام الرصغ (مثل الكاحل، العقب، الزورقي، المكعبي، الإسفيني)، الأمشاط، والسلاميات.
المفاصل الرئيسية:
- مفصل الورك: يربط عظم الفخذ بالحوض، وهو مفصل كروي حُقّي يسمح بحركة واسعة.
- مفصل الركبة: يربط عظم الفخذ بالساق، وهو مفصل رزي يسمح بالثني والمدان.
- مفصل الكاحل: يربط الساق بالقدم، ويسمح بحركات الانثناء الأخمصي والظهري.
- مفاصل القدم: مثل المفصل تحت الكاحل (Subtalar joint) ومفاصل رسغ القدم (Tarsometatarsal joints) التي توفر المرونة والدعم للقدم.
علاقة التشريح بالإصابات:
كل جزء من هذا الهيكل معرض لأنواع معينة من الإصابات. فمثلًا، كسور الحوض غالبًا ما تكون نتيجة لصدمات عالية الطاقة، بينما كسور عنق الفخذ شائعة لدى كبار السن بسبب هشاشة العظام. فهم موقع الإصابة الدقيق والعظام والمفاصل والأنسجة الرخوة المتأثرة هو حجر الزاوية في التشخيص والعلاج الفعال.
أنواع إصابات الطرف السفلي الشائعة
تتعدد أنواع إصابات الطرف السفلي بناءً على موقعها وشدتها وآليتها. إليك أبرز هذه الإصابات التي يتم التعامل معها بشكل متكرر:
كسور الحوض
تُعد كسور الحوض من الإصابات الخطيرة التي غالبًا ما تنتج عن حوادث عالية الطاقة، مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة. يمكن أن تكون هذه الكسور مهددة للحياة بسبب احتمالية النزيف الشديد وتلف الأعضاء الداخلية.
-
أنواع كسور الحوض (حسب تصنيف Young-Burgess):
- الضغط الأمامي الخلفي (APC): تتراوح من خلع بسيط للمفصل العجزي الحرقفي (APC Type I) إلى انفصال كامل في الارتفاق العاني وتلف الأربطة الخلفية (APC Type III)، وهي الأكثر ارتباطًا بالنزيف الشديد.
- الضغط الجانبي (LC): تنتج عن قوى جانبية، وتكون أقل ارتباطًا بالنزيف الشديد مقارنة بالأنواع الأخرى.
- القص العمودي (VS): تنتج عن قوى عمودية شديدة وتؤدي إلى عدم استقرار كبير في الحوض وتلف الأربطة الخلفية، وهي الأكثر ارتباطًا بالنزيف الشرياني الذي قد يتطلب قسطرة وانسدادًا.
-
النزيف في كسور الحوض: يُعد النزيف هو الشاغل الرئيسي، خاصة في كسور القص العمودي (VS) والضغط الأمامي الخلفي من النوع الثالث (APC Type III). غالبًا ما يكون النزيف وريديًا ويمكن السيطرة عليه بتقليل حجم الحوض (باستخدام حزام الحوض أو التثبيت الخارجي)، ولكن النزيف الشرياني يتطلب تدخلًا عاجلاً مثل القسطرة الشريانية والانسداد.
كسور تجويف الحُق (Acetabulum)
كسور الحُق هي كسور في الجزء الذي يشكل مفصل الورك في عظم الحوض. غالبًا ما تكون معقدة وتؤثر على سطح المفصل.
- الأنواع: يمكن أن تكون بسيطة (مثل كسور الجدار الخلفي أو العمود الخلفي، أو الجدار الأمامي أو العمود الأمامي، أو المستعرضة) أو معقدة (مثل كسور العمودين).
- المضاعفات: من أهم المضاعفات المحتملة هي اختراق المسمار داخل المفصل أثناء الجراحة، مما قد يؤدي إلى تلف الغضروف والتهاب المفاصل ما بعد الصدمة. إصابة العصب الوركي هي أيضًا خطر، خاصة مع الطرق الجراحية الخلفية.
-
الطرق الجراحية:
- طريق Kocher-Langenbeck: يستخدم لكسور الجدار الخلفي والعمود الخلفي. يتطلب حماية العصب الوركي.
- طريق Ilioinguinal (أمامي): يستخدم لكسور العمود الأمامي والجدار الأمامي. قد يؤدي إلى إصابة العصب الجلدي الفخذي الوحشي.
- طريق Stoppa المعدل (Pararectus or Infrapectineal): يوفر رؤية ممتازة للعمود الأمامي والخلفي والسطح الرباعي، ويُفضل في العديد من الكسور المعقدة.
كسور عظم الفخذ
تشمل كسور عنق الفخذ، وكسور الجزء العلوي من الفخذ (المدورين)، وكسور جسم الفخذ، وكسور الجزء السفلي من الفخذ (فوق اللقمة).
-
كسور عنق الفخذ (Femoral Neck Fractures):
- في كبار السن: غالبًا ما تكون نتيجة لسقوط بسيط بسبب هشاشة العظام. الكسور المزاحة (مثل Garden Type III/IV) تتطلب استبدال المفصل (نصف مفصل أو مفصل كامل)، بينما الكسور غير المزاحة يمكن تثبيتها بمسامير.
- في الشباب: نادرة وتحدث بسبب طاقة عالية. الهدف الأساسي هو الحفاظ على رأس الفخذ وتحقيق رد وتثبيت تشريحي دقيق لتجنب النخر اللاوعائي وعدم الالتئام.
- كسور الإجهاد في عنق الفخذ (Tension Side): تحدث في الجانب العلوي من عنق الفخذ ولها خطر كبير للتقدم إلى كسر كامل وعدم الالتئام، وغالبًا ما تتطلب تثبيتًا جراحيًا.
-
كسور المدورين (Intertrochanteric Fractures): تحدث بين المدور الكبير والصغير.
- العلاج: غالبًا ما تُعالج بالمسامير النخاعية (Intramedullary Nails)، خاصة في الكسور غير المستقرة (مثل AO/OTA 31-A2) أو في العظام الهشة، حيث توفر ثباتًا حيويًا أفضل من المسامير الديناميكية للورك (DHS).
-
كسور تحت المدور (Subtrochanteric Fractures): تحدث أسفل المدورين.
- العلاج: المسامير النخاعية الطويلة (Long Cephalomedullary Nails) هي الخيار المفضل، خاصة في الكسور عالية الطاقة والمفتتة (مثل AO/OTA 32-C1)، حيث توفر ثباتًا فائقًا.
- العلاج غير الجراحي: قد يُنظر فيه للمرضى غير المؤهلين للجراحة، ويتضمن الراحة في الفراش والجر الهيكلي لفترات طويلة.
-
كسور جسم الفخذ (Femoral Shaft Fractures):
- العلاج: التسمير النخاعي (IMN) هو المعيار الذهبي لمعظم كسور جسم الفخذ في البالغين بسبب ثباته ومعدلات الالتئام العالية.
- التوقيت: في المرضى المستقرين، يُفضل التثبيت الجراحي المبكر (خلال 24-72 ساعة أو 3-7 أيام) لتقليل المضاعفات الرئوية.
- المضاعفات: عدم الالتئام هو السبب الأكثر شيوعًا لجراحة المراجعة بعد التسمير النخاعي. متلازمة الانصمام الدهني (Fat Embolism Syndrome) هي مضاعفة فريدة مرتبطة بالتسمير النخاعي، خاصة مع الكشط.
-
كسور الجزء السفلي من الفخذ (Distal Femur Fractures):
- الأنواع: يمكن أن تكون فوق اللقمة أو داخل المفصل (Pilon-like).
- العلاج: الألواح القفلية حول المفصل (Periarticular Locking Plates) هي المعيار الذهبي للكسور المزاحة، خاصة المعقدة التي تشمل السطح المفصلي (مثل AO/OTA 33-C3)، حيث تستعيد التوافق المفصلي وتسمح بالحركة المبكرة.
- المسامير النخاعية الرجعية (Retrograde IMN): يمكن استخدامها لكسور فوق اللقمة دون امتداد كبير داخل المفصل، وميزتها الرئيسية هي تجنب نقطة الدخول في الورك، مما يقلل من آلام الورك والمضاعفات المرتبطة بها.
-
كسور عنق وجسم الفخذ في نفس الطرف (Ipsilateral Femoral Neck and Shaft Fractures):
- العلاج: المسمار النخاعي الطويل (Long Cephalomedullary Nail) هو الخيار المفضل لتثبيت الكسرين معًا.
-
كسور الفخذ في الأطفال:
- الأطفال الصغار (6 أشهر - 5-6 سنوات): تُعالج الكسور المغلقة المستقرة عادةً بجبيرة الورك (Spica cast) بسبب قدرة العظام على إعادة التشكيل.
- الرضع (<6 أشهر): الجر الهيكلي.
- البالغين: التسمير النخاعي المرن أو التثبيت الخارجي.
- الكسور المفتوحة: تعتبر مؤشرًا مطلقًا للجراحة في أي عمر.
كسور الساق (الظنبوب والشظية)
تعتبر كسور الساق من أكثر كسور الأطراف السفلية شيوعًا، وتتراوح من كسور بسيطة إلى معقدة.
-
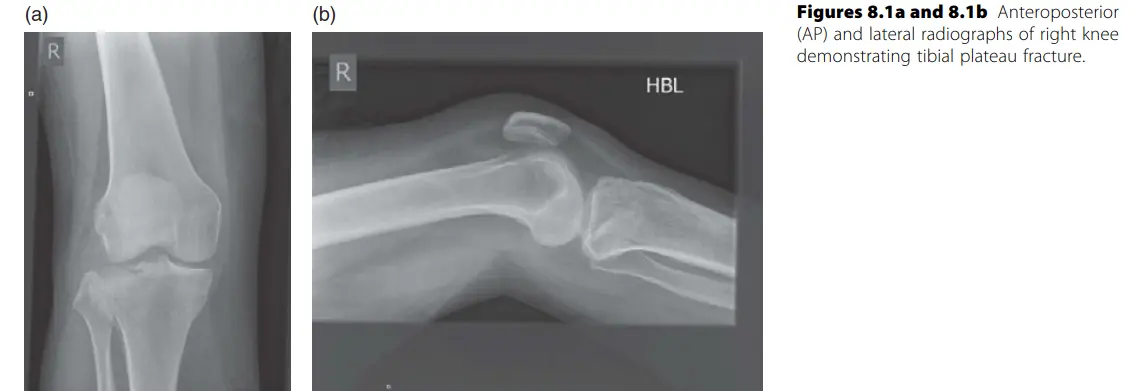
كسور هضبة الظنبوب (Tibial Plateau Fractures): كسور في الجزء العلوي من عظم الساق الذي يشكل مفصل الركبة.
- الأنواع (حسب Schatzker): تتراوح من كسور بسيطة إلى كسور مفتتة.
- المضاعفات: إصابة العصب الشظوي (Peroneal nerve palsy) شائعة، خاصة مع كسور هضبة الظنبوب الجانبية أو النوع الرابع. متلازمة الحيز (Compartment syndrome) هي أخطر مضاعفة مبكرة.
- العلاج: يعتمد على الإزاحة والاستقرار. الكسور المزاحة تتطلب رد وتثبيت جراحي.
-
كسور جسم الظنبوب (Tibial Shaft Fractures):
- العلاج: التسمير النخاعي (IMN) هو المعيار الذهبي لمعظم كسور جسم الظنبوب في البالغين، بما في ذلك الكسور الحلزونية.
-
الكسور المفتوحة (Gustilo-Anderson):
- النوع IIIA: يتطلب تغطية الأنسجة الرخوة في غضون 72 ساعة (النافذة الذهبية) لتقليل خطر العدوى.
- النوع IIIB: يتطلب غالبًا سديلة حرة (Free flap) لتغطية العظم المكشوف أو الأجهزة المزروعة.
- التثبيت: غالبًا ما يتطلب تثبيتًا خارجيًا مؤقتًا في البداية، يليه تثبيت داخلي بعد تحسن الأنسجة الرخوة.
- المضاعفات: عدم الالتئام هو السبب الأكثر شيوعًا لعدم نجاح علاج كسور الظنبوب المثبتة جراحيًا.
-
كسور بيلون (Pilon Fractures): كسور معقدة في الجزء السفلي من عظم الساق (الظنبوب) وتمتد إلى مفصل الكاحل.
- الأنواع (AO/OTA 43-C3): تشير إلى كسور داخل المفصل مفتتة للغاية.
- العلاج: غالبًا ما يتطلب علاجًا مرحليًا (Staged approach). التثبيت الخارجي المؤقت لتقليل التورم وتحسين حالة الأنسجة الرخوة، يليه رد وتثبيت داخلي (ORIF) بعد 7-14 يومًا.
- الهدف: استعادة التوافق المفصلي الدقيق والثبات لمنع التهاب المفاصل ما بعد الصدمة.
- MIPO (Minimally Invasive Plate Osteosynthesis): مناسبة للكسور الأبسط (مثل AO/OTA 43-C1) حيث يمكن رد الشظايا المفصلية بشكل غير مباشر.
كسور الرضفة (Patella)
كسور في عظم الرضفة (الصابونة).
- الأنواع: يمكن أن تكون مستعرضة، طولية، أو مفتتة.
-
العلاج:
- الكسور غير المزاحة (مع آلية باسطة سليمة): تُعالج غير جراحيًا بتثبيت الركبة مع السماح بحركة مبكرة ومحمية.
- الكسور المزاحة (المستعرضة): التثبيت بأسلاك الشد (Tension band wiring) هو المعيار الذهبي لاستعادة آلية البسط.
- كسور القطب السفلي المفتتة: قد تتطلب استئصالًا جزئيًا للرضفة.
إصابات الكاحل والقدم
تتضمن مجموعة واسعة من الكسور والخلوع التي تؤثر على القدرة على المشي.
-
كسور الكاحل (Ankle Fractures):
- الأنواع: أحادية الكعب، ثنائية الكعب (Bimalleolar)، ثلاثية الكعب (Trimalleolar).
- الكسور أحادية الكعب الإنسية المستقرة (<2 مم إزاحة): يمكن علاجها غير جراحيًا بجبيرة المشي لمدة 4-6 أسابيع.
- كسور الكاحل غير المستقرة (مثل ثنائية الكعب): تتطلب رد وتثبيت جراحي لاستعادة استقرار المفصل وتوافق الأسطح المفصلية لمنع التهاب المفاصل.
-
إصابات الرباط بين الظنبوب والشظية (Syndesmotic Injury/High Ankle Sprain):
- التشخيص: اختبار الضغط الإيجابي (Squeeze test) هو علامة مميزة.
- العلاج: غالبًا ما يتطلب تثبيتًا جراحيًا إذا كان هناك اتساع في المسافة الإنسية أو عدم استقرار.
-
كسور الكاحل الخلفي (Posterior Malleolus Fractures):
- التشخيص: غالبًا ما يرتبط بخلع خلفي للكاحل.
- العلاج: قد يتطلب تثبيتًا جراحيًا، ويجب الحذر من إصابة العصب السُفلي (Sural nerve) أثناء الطريق الجراحي الخلفي الوحشي.
-
خلع الكاحل الخلفي (Posterior Hip Dislocation):
- التشخيص: غالبًا ما يحدث بسبب "إصابة لوحة القيادة" في حوادث السيارات.
- بعد الرد: يتطلب تصوير مقطعي (CT scan) فوريًا لاستبعاد الكسور المصاحبة (مثل كسور الجدار الخلفي للحُق) أو الشظايا داخل المفصل.
-
إصابات ليزفرانك (Lisfranc Injury): إصابات في مفاصل رسغ القدم الأمشاط (Tarsometatarsal joints).
- التشخيص: "علامة الفتات" (Fleck sign) وهي كسر قلعي صغير عند قاعدة المشط الثاني أو الإسفيني الإنسي، تشير بقوة إلى إصابة ليزفرانك غير مستقرة.
- العلاج: رد تشريحي وتثبيت صلب لمفاصل رسغ القدم الأمشاط الأول والثاني أمر بالغ الأهمية لمنع التهاب المفاصل ما بعد الصدمة.
-
كسور عظم العقب (Calcaneal Fractures):
- الأنواع (Essex-Lopresti Type II): كسور مع انخفاض مفصلي كبير.
- العلاج: الطريق الجراحي الوحشي الموسع (Lateral extensile approach) هو المعيار الذهبي للرد والتثبيت الداخلي للكسور داخل المفصل.
-
كسور عظم الكاحل (Talar Fractures):
- كسور عنق الكاحل (Hawkins Type II): ترتبط بخطر كبير للنخر اللاوعائي (AVN) لجسم الكاحل بسبب اضطراب إمداد الدم.
- كسور جسم الكاحل: تتطلب تصويرًا مقطعيًا (CT scan) مع إعادة بناء ثلاثية الأبعاد لتقييم عدم التوافق المفصلي والتخطيط الجراحي.
-
خلع المفصل تحت الكاحل (Subtalar Dislocation):
- بعد الرد: يتطلب تصويرًا مقطعيًا (CT scan) لاستبعاد الكسور الخفية أو الأنسجة الرخوة المحاصرة.
-
كسور العظم الزورقي في القدم (Navicular/Foot Scaphoid Fractures):
- التشخيص: التصوير بالرنين المغناطيسي (MRI) هو الأكثر حساسية للكشف عن الكسور الخفية أو غير المزاحة.
أسباب وعوامل خطر إصابات الطرف السفلي
تتعدد الأسباب وعوامل الخطر التي تزيد من احتمالية حدوث إصابات الطرف السفلي:
- حوادث السيارات والمركبات: تُعد السبب الرئيسي للإصابات عالية الطاقة، مثل كسور الحوض، الفخذ، والساق، والتي غالبًا ما تكون معقدة وتصاحبها إصابات أخرى.
-
السقوط:
- في كبار السن: السقوط البسيط يمكن أن يؤدي إلى كسور خطيرة مثل كسور عنق الفخذ أو كسور المدورين بسبب هشاشة العظام.
- من ارتفاعات: السقوط من ارتفاعات كبيرة يمكن أن يسبب كسورًا معقدة في الكاحل، القدم (مثل كسور العقب)، أو الحوض.
- الإصابات الرياضية: الرياضات التي تتطلب احتكاكًا عاليًا أو حركات التواء مفاجئة (مثل كرة القدم، كرة السلة، التزلج) يمكن أن تؤدي إلى كسور في الساق، الكاحل، القدم، أو إصابات الأربطة.
- الإجهاد المتكرر (Stress Fractures): تحدث بسبب الإفراط في الاستخدام أو التدريب المكثف، وتكون شائعة لدى الرياضيين والجنديين، وتصيب غالبًا عظام الساق، المشط، وعنق الفخذ.
- هشاشة العظام (Osteoporosis): تضعف العظام وتجعلها أكثر عرضة للكسور حتى مع الحد الأدنى من الصدمات، خاصة في كبار السن.
- الحالات الطبية: بعض الأمراض مثل السكري أو أمراض الأوعية الدموية يمكن أن تؤثر على جودة العظام والأنسجة، مما يزيد من خطر الإصابة ويؤثر على عملية الشفاء.
- ضعف العضلات أو التوازن: يزيد من خطر السقوط، خاصة لدى كبار السن.
- البيئة غير الآمنة: الأسطح غير المستوية، الإضاءة الخافتة، وعدم وجود درابزين يمكن أن تزيد من خطر السقوط.
أعراض وعلامات إصابات الطرف السفلي
تختلف الأعراض والعلامات باختلاف نوع وشدة الإصابة، ولكن هناك بعض المؤشرات الشائعة التي تستدعي الرعاية الطبية الفورية:
- الألم الشديد: غالبًا ما يكون حادًا ومفاجئًا في موقع الإصابة، ويزداد سوءًا مع الحركة أو محاولة تحميل الوزن.
- التورم والكدمات: يتطور التورم بسرعة حول منطقة الإصابة، وقد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بسبب النزيف تحت الجلد.
- التشوه الواضح: قد يظهر الطرف المصاب بشكل غير طبيعي (مثل انحراف، تقصير، أو زاوية غير طبيعية)، مما يشير إلى كسر أو خلع شديد.
- عدم القدرة على تحمل الوزن: صعوبة أو استحالة الوقوف أو المشي على الطرف المصاب.
- تحديد نطاق الحركة: صعوبة أو ألم عند محاولة تحريك المفصل المصاب.
- الخدر أو التنميل أو الضعف: قد تشير هذه الأعراض إلى تلف الأعصاب، وهي علامة خطيرة تتطلب تقييمًا عاجلاً.
- البرودة أو الشحوب في الطرف: قد تدل على ضعف تدفق الدم أو إصابة الأوعية الدموية، وهي حالة طارئة.
- وجود جرح مفتوح أو خروج عظم: في حالات الكسور المفتوحة، يكون الجلد مخترقًا وقد يبرز العظم، مما يزيد من خطر العدوى.
- صوت طقطقة أو فرقعة: قد يسمع المريض صوتًا مميزًا لحظة حدوث الإصابة.
في حال ظهور أي من هذه الأعراض، خاصة بعد صدمة أو سقوط، من الضر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

