إصابات الطرف السفلي: دليلك الشامل لكسور العظام والمفاصل
الخلاصة الطبية
إصابات الطرف السفلي هي أي ضرر يلحق بالعظام أو المفاصل أو الأنسجة الرخوة من الحوض حتى القدم، وتتراوح من الكسور البسيطة إلى المعقدة. تتطلب التشخيص الدقيق والعلاج الفوري لمنع المضاعفات، وقد يشمل العلاج الجراحة أو التثبيت غير الجراحي، مع التركيز على استعادة الوظيفة الكاملة.
الخلاصة الطبية السريعة: إصابات الطرف السفلي هي أي ضرر يلحق بالعظام أو المفاصل أو الأنسجة الرخوة من الحوض حتى القدم، وتتراوح من الكسور البسيطة إلى المعقدة. تتطلب التشخيص الدقيق والعلاج الفوري لمنع المضاعفات، وقد يشمل العلاج الجراحة أو التثبيت غير الجراحي، مع التركيز على استعادة الوظيفة الكاملة.
مقدمة
تُعد إصابات الطرف السفلي من المشكلات الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الفرد وقدرته على الحركة. تشمل هذه الإصابات أي ضرر يلحق بالعظام، المفاصل، الأربطة، أو الأنسجة الرخوة في منطقة الحوض، الفخذ، الركبة، الساق، الكاحل، والقدم. سواء كانت ناجمة عن حوادث السيارات، السقوط، الإصابات الرياضية، أو حتى الإجهاد المتكرر، فإن فهم هذه الإصابات وتشخيصها وعلاجها بشكل صحيح أمر بالغ الأهمية لاستعادة الوظيفة الكاملة وتجنب المضاعفات طويلة الأمد.
في هذا الدليل الشامل، سنتعمق في تفاصيل إصابات الطرف السفلي، بدءًا من التشريح الأساسي، مرورًا بالأسباب والأعراض، وصولًا إلى أحدث طرق التشخيص والعلاج. نهدف إلى تزويدك بالمعلومات اللازمة لمساعدتك على فهم حالتك بشكل أفضل، واتخاذ قرارات مستنيرة بشأن رعايتك الصحية.
يُعد الأستاذ الدكتور محمد هطيف أحد أبرز الخبراء في جراحة العظام والإصابات في صنعاء واليمن، بخبرته الواسعة في التعامل مع الحالات المعقدة لإصابات الطرف السفلي. يلتزم الدكتور هطيف بتقديم أعلى مستويات الرعاية الصحية، مستخدمًا أحدث التقنيات الجراحية وغير الجراحية لضمان أفضل النتائج لمرضاه. إن هذا الدليل مستوحى من نهجه الشامل في رعاية المرضى، مع التركيز على التعليم والتمكين.
التشريح الأساسي للطرف السفلي
لفهم إصابات الطرف السفلي، من الضروري الإلمام بالتركيب التشريحي لهذه المنطقة المعقدة. يتكون الطرف السفلي من عدة عظام ومفاصل رئيسية تعمل معًا لتوفير الدعم، الحركة، والقدرة على تحمل الوزن.
عظام الطرف السفلي الرئيسية
- عظم الحوض (Pelvis): هو حلقة عظمية كبيرة تربط العمود الفقري بالطرفين السفليين. يتكون من ثلاث عظام ملتحمة: الحرقفة (Ilium)، والورك (Ischium)، والعانة (Pubis). إصابات الحوض يمكن أن تكون خطيرة جدًا وتسبب نزيفًا داخليًا.
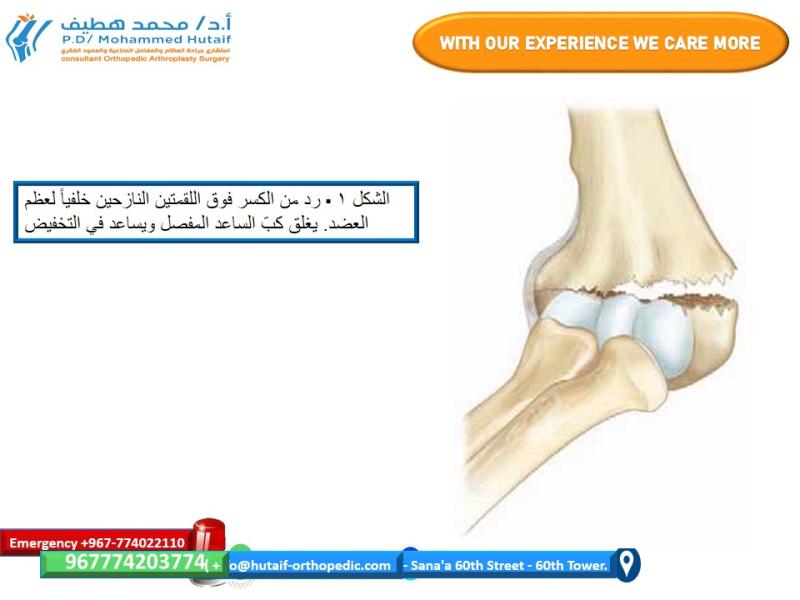
- عظم الفخذ (Femur): أطول وأقوى عظم في الجسم، يمتد من مفصل الورك إلى مفصل الركبة. يشمل الرأس والعنق والجسم واللقمتين. كسور عنق الفخذ شائعة لدى كبار السن.
- الرضفة (Patella): العظم المسطح الصغير الذي يقع أمام مفصل الركبة، ويعرف أيضًا باسم "صابونة الركبة". يحمي المفصل ويزيد من كفاءة عضلات الفخذ الرباعية.
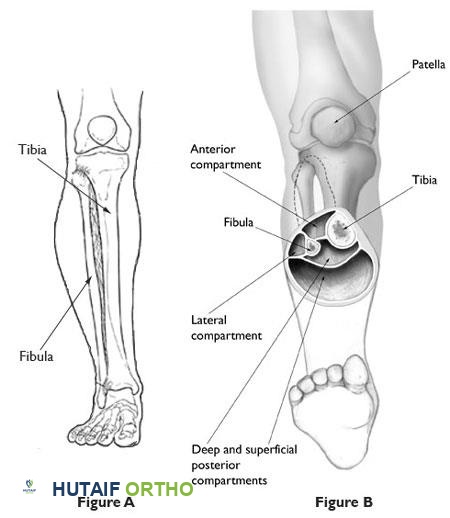
- قصبة الساق (Tibia): العظم الأكبر والأقوى في الساق، ويتحمل معظم وزن الجسم. يمتد من الركبة إلى الكاحل. كسور قصبة الساق شائعة في حوادث الطاقة العالية.
- الشظية (Fibula): العظم الأصغر والأقل تحملًا للوزن في الساق، يقع بجانب قصبة الساق. يلعب دورًا مهمًا في استقرار مفصل الكاحل.
- عظام الكاحل والقدم (Ankle and Foot Bones): تتكون القدم من 26 عظمًا، بما في ذلك عظام الرصغ (مثل الكاحل (Talus) والعقب (Calcaneus) والزورقي (Navicular))، وعظام الأمشاط (Metatarsals)، وعظام السلاميات (Phalanges). هذه العظام تشكل أقواس القدم وتوفر المرونة والدعم.
المفاصل الرئيسية للطرف السفلي
- مفصل الورك (Hip Joint): مفصل كروي حقي يربط رأس عظم الفخذ بعظم الحوض. يسمح بحركة واسعة في جميع الاتجاهات.
- مفصل الركبة (Knee Joint): أكبر مفصل في الجسم، يربط عظم الفخذ بقصبة الساق والرضفة. يسمح بالثني والمد.
- مفصل الكاحل (Ankle Joint): يربط قصبة الساق والشظية بعظم الكاحل (Talus). يسمح بحركة القدم لأعلى ولأسفل.
- مفاصل القدم (Foot Joints): العديد من المفاصل الصغيرة داخل القدم تسمح بحركة معقدة ضرورية للمشي والتوازن.
فهم هذه الهياكل يساعد في تحديد مكان ونوع الإصابة وتأثيرها المحتمل على وظيفة الطرف السفلي.
الأسباب وعوامل الخطر لإصابات الطرف السفلي
تتنوع أسباب إصابات الطرف السفلي بشكل كبير، حيث تتراوح من الحوادث عالية الطاقة إلى الإجهاد المتكرر. يمكن تصنيفها إلى عدة فئات رئيسية:
أسباب رئيسية
- حوادث السيارات والدراجات النارية: تُعد هذه الحوادث من الأسباب الرئيسية للإصابات عالية الطاقة، مثل كسور الفخذ المعقدة، كسور قصبة الساق المفتوحة، وكسور الحوض غير المستقرة، وخلوع الورك والركبة.
-
السقوط:
- لدى كبار السن: السقوط البسيط يمكن أن يؤدي إلى كسور عنق الفخذ، وكسور الكاحل، وكسور قصبة الساق، خاصة مع وجود هشاشة العظام.
- من ارتفاعات عالية: يمكن أن يسبب كسورًا معقدة في العقب (عظم الكعب)، وكسور العمود الفقري القطني، وكسور الحوض.
-
الإصابات الرياضية:
شائعة جدًا، وتشمل:
- كسور الإجهاد (Stress Fractures): خاصة في قصبة الساق أو الأمشاط، نتيجة الإجهاد المتكرر في الجري أو القفز.
- إصابات الأربطة: مثل تمزقات الرباط الصليبي الأمامي أو الخلفي في الركبة، أو أربطة الكاحل.
- خلوع المفاصل: مثل خلع الرضفة المتكرر أو خلع الورك.
- كسور عظم الزورقي في القدم أو عنق الكاحل: نتيجة التواءات قوية أو فرط بسط القدم.
- الإصابات المباشرة: مثل الضربات القوية على الساق أو القدم، والتي قد تسبب كسورًا مباشرة.
- إصابات العمل: السقوط من ارتفاعات، أو حوادث الآلات الثقيلة.
عوامل الخطر
-
العمر:
- الأطفال الصغار (9 أشهر - 3 سنوات): معرضون لـ "كسور الأطفال الصغار" (Toddler's fracture) في قصبة الساق نتيجة التواءات بسيطة أثناء اللعب.
- كبار السن: أكثر عرضة للكسور بسبب هشاشة العظام وضعف التوازن، خاصة كسور عنق الفخذ وكسور العمود الفقري.
- هشاشة العظام (Osteoporosis): تجعل العظام أكثر هشاشة وعرضة للكسور حتى من الإصابات البسيطة.
- النشاط البدني: الرياضيون، خاصة في رياضات الاحتكاك أو التي تتضمن القفز والجري، معرضون بشكل أكبر للإصابات.
- السمنة: تزيد من الضغط على مفاصل الطرف السفلي وتزيد من خطر الإصابات.
-
الحالات الطبية المزمنة:
- السكري والاعتلال العصبي: يقلل من الإحساس في القدم، مما يزيد من خطر الإصابات غير الملاحظة والتهابات العظام (مثل التهاب العظم والنقي).
- اضطرابات النزيف أو استخدام مضادات التخثر: يزيد من خطر النزيف في حالة الإصابة.
- ضعف العضلات أو الأربطة: يزيد من عدم استقرار المفاصل وبالتالي خطر الخلع أو الكسر.
- التغذية غير السليمة: نقص الكالسيوم وفيتامين د يضعف العظام.
- بعض الأدوية: يمكن أن تؤثر على كثافة العظام أو تزيد من خطر السقوط.
فهم هذه الأسباب وعوامل الخطر يمكن أن يساعد في اتخاذ تدابير وقائية وتقليل فرص حدوث إصابات الطرف السفلي.
الأعراض الشائعة لإصابات الطرف السفلي
تختلف أعراض إصابات الطرف السفلي بناءً على نوع الإصابة وموقعها وشدتها، ولكن هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها:
الأعراض الرئيسية
-
الألم:
- عادة ما يكون شديدًا ومفاجئًا بعد الإصابة.
- قد يزداد سوءًا مع الحركة أو محاولة تحمل الوزن.
- في بعض الحالات (مثل كسور الإجهاد أو متلازمة الحيز المزمنة)، قد يبدأ الألم تدريجيًا ويزداد مع النشاط ويتحسن بالراحة.
- ألم غير متناسب مع الإصابة قد يشير إلى متلازمة الألم الإقليمية المعقدة (CRPS) أو متلازمة الحيز الحادة.
- التورم (Swelling): يحدث عادةً بسرعة حول منطقة الإصابة بسبب تراكم السوائل والدم.
- الكدمات (Bruising/Ecchymosis): تظهر غالبًا بعد فترة وجيزة من الإصابة نتيجة النزيف تحت الجلد، وقد تكون واضحة في مناطق مثل باطن القدم في إصابات مفصل ليزفرانك.
-
التشوه (Deformity):
- قد يكون هناك تغير واضح في شكل الطرف، مثل قصر أو دوران غير طبيعي في الساق أو القدم (خاصة في كسور عنق الفخذ أو خلوع الورك والكاحل).
- بروز عظمي غير طبيعي (في الكسور المفتوحة).
-
عدم القدرة على تحمل الوزن أو الحركة:
- صعوبة أو استحالة الوقوف أو المشي على الطرف المصاب.
- فقدان القدرة على تحريك المفصل المصاب.
- في كسور الرضفة، قد لا يتمكن المريض من بسط الركبة بشكل فعال.
- الخدر أو التنميل (Numbness/Paresthesia): قد يشير إلى إصابة الأعصاب، مثل إصابة العصب الشظوي المشترك في خلع الورك الخلفي أو كسور عنق الشظية، أو في حالات متلازمة الحيز.
- الضعف العضلي: فقدان القدرة على تحريك بعض أجزاء الطرف المصاب (مثل "تدلي القدم" في إصابة العصب الشظوي المشترك).
- الاحمرار والدفء (Redness and Warmth): قد يشيران إلى التهاب أو عدوى، خاصة في حالات التهاب المفاصل الإنتاني أو التهاب العظم والنقي.
- صوت فرقعة أو طقطقة: قد يسمع وقت الإصابة أو عند محاولة تحريك الطرف.
أعراض تتطلب رعاية طبية عاجلة
- متلازمة الحيز الحادة (Acute Compartment Syndrome): ألم شديد ومفرط لا يتناسب مع الإصابة، يزداد مع تمديد الأصابع بشكل سلبي، خدر، ضعف، وتوتر في الساق. على الرغم من أن النبض قد يكون موجودًا، إلا أنها حالة طارئة تتطلب جراحة فورية.
- خلع المفصل مع تهديد الجلد أو الأعصاب/الأوعية الدموية: تشوه شديد مع تمدد الجلد أو شحوبه، أو ضعف في النبض، أو خدر واسع النطاق.
- الكسور المفتوحة (Open Fractures): أي كسر يبرز فيه العظم عبر الجلد، أو وجود جرح عميق فوق منطقة الكسر، يحمل خطرًا عاليًا للعدوى.
- عدم استقرار الدورة الدموية (Hemodynamic Instability): انخفاض ضغط الدم، وزيادة معدل ضربات القلب بعد إصابة الحوض أو الفخذ، يشير إلى نزيف داخلي شديد.
- الحمى والقشعريرة: مع ألم وتورم في المفصل، قد يشير إلى التهاب المفاصل الإنتاني، وهي حالة طارئة.
إذا كنت تعاني من أي من هذه الأعراض، خاصة بعد إصابة، فمن الضروري طلب الرعاية الطبية الفورية لتقييم الحالة وتحديد العلاج المناسب.
التشخيص الدقيق لإصابات الطرف السفلي
يعتمد التشخيص الدقيق لإصابات الطرف السفلي على تقييم شامل يشمل التاريخ الطبي المفصل، الفحص السريري، ومجموعة متنوعة من الفحوصات التصويرية والمخبرية. يهدف التشخيص إلى تحديد نوع الإصابة وموقعها وشدتها، بالإضافة إلى أي إصابات مصاحبة.
الخطوات التشخيصية
-
التاريخ الطبي والفحص السريري:
- التاريخ: يسأل الطبيب عن كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي تعاني منها، تاريخك الطبي السابق، الأدوية التي تتناولها (خاصة مضادات التخثر)، وأي حالات صحية مزمنة.
-
الفحص السريري:
يقوم الطبيب بتقييم الألم، التورم، الكدمات، التشوه، نطاق الحركة، سلامة الأعصاب (الإحساس والقوة العضلية)، وسلامة الأوعية الدموية (النبض، لون الجلد، درجة الحرارة).
- تقييم متلازمة الحيز: يشمل فحص الألم عند تمديد الأصابع بشكل سلبي، التوتر في الساق، والخدر.
- تقييم إصابات الحوض: البحث عن علامات عدم الاستقرار في الحوض، مثل الألم عند الضغط أو تحريك الحوض.
- تقييم إصابات الركبة: فحص الثبات الرباطي للركبة.
-
الفحوصات التصويرية:
-
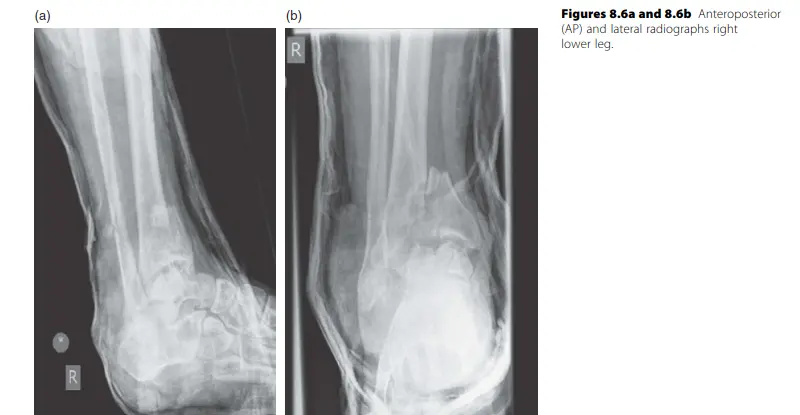
الأشعة السينية (X-rays):
هي الخطوة الأولى والأساسية لتشخيص معظم الكسور والخلوع. يتم أخذ صور من زوايا مختلفة (أمامية، جانبية، ومائلة) لتقييم موقع الكسر ونمطه ودرجة إزاحته.
- صور الأشعة السينية مع تحمل الوزن: مفيدة للكشف عن عدم الاستقرار الخفي في مفاصل القدم، مثل إصابات ليزفرانك.
- زاوية بوهلر (Bohler's Angle): تُقاس في صور الأشعة الجانبية للعقب لتقييم مدى انهيار الكعب في كسور العقب.
- التصوير المقطعي المحوسب (CT Scan): يُعد المعيار الذهبي لتقييم الكسور المعقدة، خاصة تلك التي تمتد إلى المفاصل (مثل كسور الهضبة الظنبوبية، كسور البيلون، كسور الحوض، كسور الكاحل، وكسور عظام القدم). يوفر صورًا ثلاثية الأبعاد تفصيلية تساعد في التخطيط الجراحي الدقيق، وتقييم الاستدارة في كسور قصبة الساق.
- التصوير بالرنين المغناطيسي (MRI): ممتاز لتقييم إصابات الأنسجة الرخوة مثل تمزقات الأربطة (الرباط الصليبي، أربطة الكاحل)، تمزقات الأوتار (وتر أخيل)، الأضرار الغضروفية، وكسور الإجهاد التي قد لا تظهر في الأشعة السينية. كما أنه مفيد لتشخيص النخر اللاوعائي (AVN) في رأس الفخذ أو عظم الكاحل أو الزورقي.
- مؤشر الكاحل والعضد (Ankle-Brachial Index - ABI): قياس سريع وغير جراحي لتقييم تدفق الدم في الطرف السفلي. يُستخدم بشكل خاص في حالات خلع الركبة أو الإصابات عالية الطاقة للاشتباه في إصابة الشريان المأبضي. قيمة أقل من 0.9 تشير إلى احتمالية وجود إصابة وعائية.
- تصوير الأوعية المقطعي (CT Angiography): يُستخدم لتحديد موقع وشدة إصابة الأوعية الدموية في حالات الشك في وجود ضرر شرياني (مثل ABI غير طبيعي بعد خلع الركبة).
- مسح العظام (Bone Scan): قد يُستخدم للكشف عن كسور الإجهاد أو التهابات العظام التي لا تظهر في الأشعة السينية المبكرة.
-
الأشعة السينية (X-rays):
هي الخطوة الأولى والأساسية لتشخيص معظم الكسور والخلوع. يتم أخذ صور من زوايا مختلفة (أمامية، جانبية، ومائلة) لتقييم موقع الكسر ونمطه ودرجة إزاحته.
-
الفحوصات المخبرية:
-
تحاليل الدم:
- تعداد الدم الكامل (CBC): لتقييم فقدان الدم.
- سرعة الترسيب (ESR) والبروتين المتفاعل C (CRP): مؤشرات للالتهاب، قد ترتفع في حالات العدوى مثل التهاب العظم والنقي أو التهاب المفاصل الإنتاني.
- قياس زمن البروثرومبين (INR): مهم للمرضى الذين يتناولون مضادات التخثر قبل الجراحة.
- سحب السائل الزليلي (Joint Aspiration): في حالات الاشتباه بالتهاب المفاصل الإنتاني (التهاب المفاصل القيحي)، يتم سحب عينة من السائل المفصلي لتحليلها وزراعتها لتحديد نوع البكتيريا والمضادات الحيوية المناسبة.
- خزعة العظم وزراعتها (Bone Biopsy and Culture): المعيار الذهبي لتشخيص التهاب العظم والنقي المزمن وتحديد العامل الممرض.
-
تحاليل الدم:
-
قياس ضغط الحيز (Intracompartmental Pressure Measurement): يُستخدم لتشخيص متلازمة الحيز الحادة أو المزمنة. يتم إدخال إبرة خاصة في حيز العضلات لقياس الضغط.
من خلال هذا النهج الشامل، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد التشخيص الدقيق ووضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع جوانب الإصابة والحالة الصحية العامة للمريض.
العلاج الشامل لإصابات الطرف السفلي
يهدف علاج إصابات الطرف السفلي إلى تخفيف الألم، استعادة الاستقرار التشريحي، تمكين الشفاء، واستعادة الوظيفة الكاملة للطرف. تختلف خطة العلاج بشكل كبير بناءً على نوع الإصابة، شدتها، عمر المريض، وحالته الصحية العامة.
الإسعافات الأولية والإدارة الأولية
- التقييم الأولي (ABCDE): في حالات الإصابات عالية الطاقة (مثل حوادث السيارات)، يكون التركيز الأولي على استقرار المريض (المسالك الهوائية، التنفس، الدورة الدموية)، والتحكم في النزيف، وتقييم الإصابات المهددة للحياة (مثل إصابات الحوض غير المستقرة).
- تثبيت الإصابة (Immobilization): استخدام الجبائر أو الأربطة لتثبيت الطرف المصاب ومنع المزيد من الضرر.
- تخفيف الألم: إعطاء المسكنات المناسبة.
- خفض الخلع الطارئ: في حالات خلع المفاصل (مثل خلع الورك أو الكاحل) مع تهديد الجلد أو الأعصاب أو الأوعية الدموية، يجب إجراء رد مغلق فوري لتقليل خطر المضاعفات مثل النخر اللاوعائي أو نخر الجلد.
- تطبيق حزام الحوض (Pelvic Binder): في كسور الحوض غير المستقرة مع عدم استقرار الدورة الدموية، يُطبق حزام الحوض فورًا للمساعدة في تثبيت الحوض والتحكم في النزيف.
العلاج غير الجراحي
يُفضل العلاج غير الجراحي للكسور المستقرة وغير المزاحة، أو في الحالات التي لا يمكن فيها إجراء الجراحة.
-
الجبائر (Casting) أو الدعامات (Bracing):
تستخدم لتثبيت الكسر والسماح له بالشفاء.
- كسور الأطفال الصغار (Toddler's fracture): غالبًا ما تُعالج بجبيرة قصيرة للساق لمدة 3-4 أسابيع.
- بعض كسور الكاحل المستقرة: قد تُعالج بجبيرة أو دعامة.
- عدم تحمل الوزن (Non-Weight Bearing): يُطلب من المريض عدم تحميل وزن على الطرف المصاب لفترة محددة، باستخدام العكازات أو المشاية.
-
الأدوية:
- المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مضادات التخثر (Anticoagulants): للوقاية من الجلطات الوريدية العميقة (DVT)، خاصة في إصابات الطرف السفلي التي تتطلب تثبيتًا طويل الأمد أو جراحة (مثل الهيبارين منخفض الوزن الجزيئي - LMWH).
العلاج الجراحي
يُعد التدخل الجراحي ضروريًا للعديد من إصابات الطرف السفلي، خاصة الكسور المزاحة، غير المستقرة، أو التي تمتد إلى المفاصل، بالإضافة إلى الكسور المفتوحة وإصابات الأنسجة الرخوة.
أنواع الجراحات الشائعة:
-
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
- يتضمن فتح الجلد لرد العظام إلى وضعها التشريحي الصحيح ثم تثبيتها باستخدام ألواح (Plates)، ومسامير (Screws)، وأسلاك (Wires)، وقضبان (Rods).
- كسور عنق الفخذ المزاحة: غالبًا ما تتطلب ORIF أو استبدال المفصل (نصف مفصل أو مفصل كامل)، خاصة لدى كبار السن المعرضين للنخر اللاوعائي.
- كسور الهضبة الظنبوبية والبيلون: تتطلب ردًا تشريحيًا دقيقًا للسطح المفصلي لمنع التهاب المفاصل ما بعد الصدمة. قد يتم اتباع نهج مرحلي في كسور البيلون الشديدة (تثبيت خارجي مبدئي ثم ORIF بعد انحسار التورم).
- إصابات مفصل ليزفرانك: تتطلب تثبيتًا جراحيًا عاجلاً لاستعادة المحاذاة التشريحية.
- كسور الرضفة المستعرضة مع تمزق آلية البسط: تُعالج غالبًا بأسلاك الشد (Tension Band Wiring).
- كسور الحوض غير المستقرة (APC Type II): تتطلب تثبيتًا داخليًا أماميًا للارتفاق العاني.
-
التثبيت بالمسمار النخاعي (Intramedullary Nailing - IMN):
- يُعد المعيار الذهبي لكسور عظم الفخذ وقصبة الساق. يتم إدخال قضيب معدني طويل داخل القناة النخاعية للعظم.
- كسور جسم الفخذ: يُفضل استخدام المسامير النخاعية نظرًا لقدرتها على تحمل الوزن ومعدلات الشفاء العالية.
- كسور ما تحت المدور (Subtrochanteric Fractures) وكسور ما بين المدورين غير المستقرة: يُفضل استخدام المسامير النخاعية المدورية (Trochanteric IMN) نظرًا لثباتها البيوميكانيكي.
- المسمار النخاعي الراجع (Retrograde IMN): يُستخدم لكسور الفخذ البعيدة، حيث يُدخل المسمار عبر الركبة.
-
التثبيت الخارجي (External Fixation):
- يتم استخدام دبابيس معدنية تُدخل في العظم وتُربط بإطار خارجي.
- الكسور المفتوحة (Gustilo-Anderson Type II/III): يُستخدم كتثبيت مؤقت للسماح بالتحكم في العدوى والعناية بالجروح قبل التثبيت الداخلي النهائي.
- كسور البيلون مع تورم شديد في الأنسجة الرخوة: يُستخدم كتثبيت مؤقت لتثبيت المفصل والسماح للأنسجة الرخوة بالتعافي.
- كسور الحوض غير المستقرة: يمكن استخدامه كتثبيت طارئ للتحكم في النزيف واستقرار الحوض.
-
إجراءات أخرى:
- بضع اللفافة (Fasciotomy): جراحة طارئة لفتح الأغشية العضلية في حالات متلازمة الحيز الحادة لتخفيف الضغط وإنقاذ الطرف.
- ترميم الأوعية الدموية: في حال وجود إصابة وعائية (مثل إصابة الشريان المأبضي بعد خلع الركبة).
- ترميم الأعصاب: في حال وجود قطع كامل في الأعصاب (Neurotmesis).
- ترقيع العظام (Bone Grafting): يُستخدم في حالات عدم الالتئام أو وجود فجوات كبيرة في العظم، ويُعد الطعم العظمي الذاتي من عرف الحرقفة (Autogenous Iliac Crest Bone Graft) هو المعيار الذهبي.
- تغطية الأنسجة الرخوة (Soft Tissue Coverage): في الكسور المفتوحة الشديدة (Gustilo-Anderson Type IIIB)، قد تتطلب استخدام سدائل عضلية أو جلدية (Flaps).
إدارة المضاعفات
- الوقاية من الجلطات الوريدية العميقة (VTE Prophylaxis): باستخدام الهيبارين منخفض الوزن الجزيئي (LMWH) بعد الجراحة، بالإضافة إلى أجهزة الضغط المتسلسل (SCDs).
- الوقاية من التعظم المغاير (Heterotopic Ossification - HO): باستخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإندوميتاسين بعد الجراحة، خاصة في مرضى كسور الفخذ مع إصابات الرأس.
- إدارة العدوى: في الكسور المفتوحة، تُعطى المضادات الحيوية الوريدية (مثل السيفازولين والجنتاميسين) لمدة 48-72 ساعة بعد الجراحة، مع التنضير الجراحي المتكرر. التشخيص الذهبي لالتهاب العظم والنقي هو خزعة العظم وزراعتها.
- عدم الالتئام (Nonunion): قد يتطلب جراحة مراجعة (Revision surgery) مثل استبدال المسمار النخاعي أو التثبيت بالصفيحة مع
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك