دليل المريض الشامل للأمراض الوراثية المتنحية التي تؤثر على العظام والمفاصل
الخلاصة الطبية
الأمراض الوراثية المتنحية هي حالات تنجم عن وراثة نسختين غير طبيعيتين من جين معين، مما يؤثر غالبًا على الجهاز العضلي الهيكلي. يشمل علاجها نهجًا متعدد التخصصات يركز على إدارة الأعراض، التدخلات الجراحية، والعلاج الطبيعي لتحسين جودة الحياة.
يُعد الجهاز العضلي الهيكلي دعامة الجسم ومحركه الأساسي، وحينما تُهاجمه الأمراض الوراثية المتنحية، فإن التحديات تصبح عميقة ومعقدة، وتتطلب فهمًا دقيقًا ورعاية طبية فائقة التخصص. هذه الأمراض، التي تنجم عن وراثة نسختين غير طبيعيتين من جين معين من كلا الوالدين، يمكن أن تُحدث تأثيرات مدمرة على العظام والمفاصل والعضلات والأنسجة الضامة، مما يؤثر بشكل كبير على جودة حياة المرضى وقدرتهم على الحركة والعيش باستقلالية.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء، رائدًا في التعامل مع هذه الحالات المعقدة. بخبرة تتجاوز العشرين عامًا، ومعرفة عميقة بأحدث التقنيات التشخيصية والعلاجية، يُقدم الدكتور هطيف نهجًا شموليًا يعتمد على الدقة العلمية والخبرة العملية، مستخدمًا تقنيات متطورة مثل الجراحة المجهرية والمناظير ثلاثية ورباعية الأبعاد (4K) وجراحات تبديل المفاصل، لضمان أفضل النتائج الممكنة للمرضى. يهدف هذا الدليل الشامل إلى تسليط الضوء على هذه الأمراض، تشخيصها، وخيارات علاجها المتاحة، مؤكدًا على أهمية الاستشارة الطبية المتخصصة والدور المحوري للخبراء مثل الدكتور هطيف في مساعدة المرضى وعائلاتهم على فهم هذه التحديات والتعامل معها بفعالية.
الخلاصة الطبية السريعة: الأمراض الوراثية المتنحية التي تؤثر على العظام والمفاصل
الأمراض الوراثية المتنحية هي حالات تنجم عن وراثة نسختين غير طبيعيتين من جين معين، مما يؤثر غالبًا على الجهاز العضلي الهيكلي. تظهر هذه الأمراض بمجموعة واسعة من الأعراض، بدءًا من ضعف العظام وتشوهاتها، ومرورًا بمشاكل المفاصل والعضلات، وصولًا إلى تحديات النمو والحركة. يشمل علاجها نهجًا متعدد التخصصات يركز على إدارة الأعراض، التدخلات الجراحية التصحيحية، العلاج الطبيعي والتأهيلي، وفي بعض الحالات، العلاجات الدوائية المتخصصة لتحسين جودة الحياة وتخفيف المعاناة. يقود الأستاذ الدكتور محمد هطيف في صنعاء جهودًا كبيرة في هذا المجال، بتقديمه رعاية شاملة ومتطورة تستند إلى أحدث المعارف والتقنيات العالمية.
فهم الجينات والوراثة: الأساس البيولوجي للأمراض المتنحية
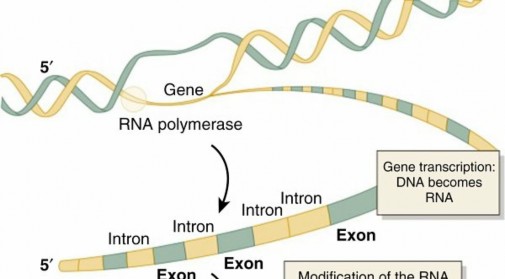
لفهم الأمراض الوراثية المتنحية، يجب أن نبدأ بفهم الأساسيات التي تحكم الوراثة في أجسامنا. كل خلية في جسم الإنسان تحتوي على مكتبة كاملة من التعليمات التي تحدد كل شيء من لون العينين إلى كيفية عمل عضلاتنا وعظامنا. هذه التعليمات مشفرة في الحمض النووي (DNA).
الكروموسومات والحمض النووي (DNA)
يتكون جسم الإنسان من تريليونات الخلايا، وكل خلية تحتوي على نواة، وهذه النواة تضم 46 كروموسومًا مرتبة في 23 زوجًا. 22 زوجًا منها تُسمى الكروموسومات الجسدية (Autosomes)، وهي التي سنتحدث عنها بشكل أساسي في الأمراض المتنحية. أما الزوج الثالث والعشرون فهو الكروموسومات الجنسية (X و Y)، التي تحدد جنس الفرد.
الحمض النووي (DNA) هو المادة الوراثية التي تشكل الكروموسومات، وهو يتكون من شريطين مزدوجين ملتفين على شكل حلزون. على طول هذا الشريط، توجد مقاطع محددة تُسمى "الجينات". كل جين يحمل تعليمات لصنع بروتين معين، وهذا البروتين بدوره يؤدي وظيفة محددة في الجسم، مثل بناء العظام، أو تنظيم نمو الخلايا، أو التحكم في وظيفة العضلات.
كيف تعمل الوراثة المتنحية؟
لفهم الأمراض المتنحية، من المهم أن نعرف أننا نرث نسختين من كل جين: نسخة من الأم ونسخة من الأب.
- الجين السائد والمتنحي: في بعض الأحيان، تكون إحدى نسختي الجين "سائدة" وتُخفي تأثير النسخة الأخرى "المتنحية". هذا يعني أنه إذا كانت لديك نسخة واحدة طبيعية (سائدة) ونسخة واحدة غير طبيعية (متنحية) من جين معين، فإن النسخة الطبيعية غالبًا ما تكون كافية لأداء الوظيفة بشكل صحيح، ولن تظهر عليك أعراض المرض.
- حامل المرض (Carrier): الشخص الذي يمتلك نسخة واحدة طبيعية ونسخة واحدة غير طبيعية من الجين المتنحي يُسمى "حاملًا" للمرض. هذا الشخص لا يُعاني من أعراض المرض نفسه، لكنه يمكن أن يورث الجين المتنحي لأبنائه.
- الإصابة بالمرض المتنحي: لكي يُصاب الشخص بمرض وراثي متنحي، يجب أن يرث نسختين غير طبيعيتين من الجين المتنحي: نسخة من الأم الحامل ونسخة من الأب الحامل. في هذه الحالة، لا يوجد جين طبيعي سائد ليُخفي تأثير الجينين المتنحيين، وبالتالي تظهر أعراض المرض.
احتمالات الوراثة المتنحية (عندما يكون كلا الوالدين حاملين للمرض):
- 25% فرصة أن يُصاب الطفل بالمرض (يرث نسختين متنحيتين).
- 50% فرصة أن يكون الطفل حاملًا للمرض (يرث نسخة متنحية ونسخة طبيعية).
- 25% فرصة أن يكون الطفل غير مصاب وغير حامل للمرض (يرث نسختين طبيعيتين).
تُعد الطفرات الجينية، وهي تغييرات في تسلسل الحمض النووي، السبب الرئيسي وراء هذه الجينات غير الطبيعية. يمكن أن تكون هذه الطفرات موروثة من الأجيال السابقة أو تحدث بشكل جديد (طفرة عفوية). فهم هذه الآليات أمر حيوي للتشخيص الدقيق وتقديم الاستشارة الوراثية للعائلات.
التأثير التشريحي والوظيفي للأمراض الوراثية المتنحية على الجهاز العضلي الهيكلي
يُعد الجهاز العضلي الهيكلي نسيجًا معقدًا يتكون من العظام والمفاصل والغضاريف والأربطة والأوتار والعضلات. عندما تؤثر الأمراض الوراثية المتنحية على هذا الجهاز، فإنها يمكن أن تُسبب مجموعة واسعة من التشوهات الهيكلية والوظيفية التي تُعيق الحركة والنمو الطبيعي.
العظام
يمكن أن تُؤثر الأمراض الوراثية على العظام بعدة طرق:
- ضعف وهشاشة العظام: بعض الأمراض تُسبب نقصًا في إنتاج الكولاجين أو المعادن الأساسية، مما يجعل العظام هشة وعرضة للكسور المتكررة، حتى مع الإصابات الطفيفة. (مثل بعض أنواع نقص الفوسفاتاز).
- تشوهات النمو: يمكن أن تُعيق نمو العظام بشكل طبيعي، مما يؤدي إلى قصر القامة، أو تشوهات في شكل العظام الطويلة (مثل العظام المتقوسة أو القصيرة بشكل غير طبيعي)، أو تشوهات في العمود الفقري (مثل الجنف أو الحداب الشديد).
- تصلب العظام (Osteopetrosis): في بعض الحالات النادرة، قد تُسبب الأمراض الوراثية زيادة في كثافة العظام، مما يجعلها صلبة وهشة في آن واحد، وقد تُؤثر على نخاع العظم.
- تأخر التكلس والتعظم: في بعض الأمراض، يتباطأ أو يتعطل تكلس الغضاريف وتحولها إلى عظام، مما يُسبب مشاكل في بنية الهيكل العظمي.
المفاصل
تُعد المفاصل نقاط التقاء العظام، وتُؤثر الأمراض الوراثية عليها بعدة أشكال:
- تحدد حركة المفاصل (Contractures): قد تُسبب الأمراض الوراثية تصلبًا في المفاصل نتيجة لتشوهات في الأنسجة الضامة المحيطة بالمفصل أو بسبب ضعف العضلات الشديد الذي يمنع الحركة الكاملة. هذا يؤدي إلى صعوبة في ثني أو فرد المفاصل.
- فرط ليونة المفاصل (Hypermobility): في بعض الحالات، قد تكون الأربطة ضعيفة بشكل غير طبيعي، مما يؤدي إلى فرط ليونة المفاصل وزيادة خطر الخلع المتكرر.
- التهاب المفاصل المبكر: قد تُؤدي التشوهات الهيكلية والضغط غير الطبيعي على المفاصل إلى تآكل الغضاريف وتطور التهاب المفاصل التنكسي في سن مبكرة.
- تشوهات المفاصل الخلقية: مثل خلع الورك الخلقي أو تشوهات القدم (القدم الحنفاء) التي تكون أكثر شيوعًا في بعض المتلازمات الوراثية.
الغضاريف
الغضاريف هي نسيج مرن يُغطي نهايات العظام في المفاصل ويُشكل أجزاءً أخرى من الهيكل العظمي (مثل الأذن والأنف).
- خلل التنسج الغضروفي (Chondrodysplasia): تُؤثر العديد من الأمراض الوراثية على نمو الغضاريف وتطورها، مما يُسبب تشوهات في نمو العظام الطويلة والعمود الفقري، ويُعد السبب الرئيسي لقصر القامة غير المتناسب.
- تدهور الغضاريف: قد تُسبب بعض الأمراض تدهورًا مبكرًا في الغضاريف المفصلية، مما يُؤدي إلى الألم والتيبس.
العضلات والأوتار والأربطة
على الرغم من أن بعض الأمراض قد تُصيب العظام والمفاصل بشكل مباشر، إلا أن العديد منها يُؤثر على العضلات والأنسجة الضامة المحيطة بها:
- ضعف العضلات: بعض الأمراض الوراثية المتنحية، مثل ضمور العضلات الشوكي (SMA)، تُؤثر بشكل مباشر على الخلايا العصبية التي تُتحكم في العضلات، مما يؤدي إلى ضعف عضلي شديد وضمور. هذا الضعف يُؤثر بدوره على دعم الهيكل العظمي ويُسبب تشوهات مثل الجنف.
- تشوهات الأوتار والأربطة: قد تُؤثر الأمراض الوراثية على مرونة وقوة الأوتار والأربطة، مما يُسبب تحدد حركة المفاصل أو فرط ليونتها.
- التكلس Heterotopic: في بعض الحالات، قد تتكون عظام جديدة في الأنسجة الرخوة مثل العضلات بعد الإصابة أو الجراحة، مما يُعيق الحركة.
الدور الحيوي للأستاذ الدكتور محمد هطيف في فهم هذه التأثيرات:
بفضل خبرته العميقة التي تتجاوز العقدين، يُمكن للأستاذ الدكتور محمد هطيف أن يُحدد بدقة التأثيرات التشريحية والوظيفية لهذه الأمراض على الجهاز العضلي الهيكلي. يُعد فهمه الشامل للبيولوجيا الجزيئية والتشريح السريري أمرًا حاسمًا في وضع خطط علاجية مُصممة خصيصًا لكل مريض، مع الأخذ في الاعتبار التعقيدات الفريدة لكل حالة. يعتمد الدكتور هطيف على أحدث تقنيات التصوير والتشخيص لتقييم مدى الضرر وتحديد أفضل مسار للعلاج.
الأمراض الوراثية المتنحية الشائعة التي تُصيب العظام والمفاصل
تُعد الأمراض الوراثية المتنحية التي تُؤثر على الجهاز العضلي الهيكلي تحديًا طبيًا كبيرًا نظرًا لتنوعها وشدة أعراضها. فيما يلي بعض أبرز هذه الأمراض:
1. داء عديدات السكاريد المخاطية (Mucopolysaccharidoses - MPS)
هي مجموعة من الأمراض الوراثية المتنحية النادرة التي تُسببها نقص إنزيمات معينة مسؤولة عن تكسير جزيئات السكر المعقدة (عديدات السكاريد المخاطية أو الجليكوزامينوجليكان - GAGs). تتراكم هذه الجزيئات في الخلايا والأنسجة والأعضاء، مما يُسبب مجموعة واسعة من المشاكل الصحية، بما في ذلك تأثيرات هيكلية كبيرة.
- الأنواع الشائعة ذات التأثير الهيكلي:
- MPS I (متلازمة هيرلر): تُسبب تشوهات هيكلية حادة، بما في ذلك قصر القامة، تشوهات في العمود الفقري (الحداب الجنف)، تحدد حركة المفاصل، تشوهات اليدين والقدمين (يد المخلب)، وتضخم الكبد والطحال.
- MPS IV (متلازمة موركيو): تُؤثر بشكل أساسي على الهيكل العظمي، وتُسبب قصرًا شديدًا في القامة، تشوهات في العمود الفقري والقفص الصدري، تخلخل في مفاصل الورك والركبة، وضعف في الرباط المستعرض للفقرة العنقية الثانية مما قد يُسبب انضغاط الحبل الشوكي.
- MPS VI (متلازمة ماروتو-لامي): تُشبه MPS I في العديد من الجوانب الهيكلية، مع قصر القامة، تشوهات العظام، وتحدد حركة المفاصل.
- الأعراض الهيكلية الرئيسية: قصر القامة، تشوهات العمود الفقري (جنف، حداب)، تحدد حركة المفاصل، تشوهات الأطراف، خلع المفاصل، آلام المفاصل.
- التشخيص: فحص البول للكشف عن GAGs، قياس نشاط الإنزيمات في خلايا الدم البيضاء أو خلايا الجلد، والاختبارات الجينية.
- العلاج: يعتمد على نوع MPS. يشمل العلاج بالإنزيمات البديلة (ERT)، زراعة نخاع العظم، بالإضافة إلى العلاج الداعم الذي يشمل التدخلات الجراحية لتصحيح التشوهات الهيكلية، العلاج الطبيعي، وإدارة الألم.
2. ضمور العضلات الشوكي (Spinal Muscular Atrophy - SMA)
هو مرض وراثي متنحي يُؤثر على الخلايا العصبية الحركية في الحبل الشوكي، مما يُسبب ضعفًا وضمورًا تدريجيًا في العضلات الإرادية. على الرغم من أنه مرض عصبي عضلي بالدرجة الأولى، إلا أن الضعف العضلي الشديد يُؤدي إلى تشوهات هيكلية حادة.
- الأسباب: طفرة في جين SMN1.
- الأنواع: يُصنف إلى أنواع مختلفة (من 0 إلى 4) بناءً على العمر عند ظهور الأعراض وشدتها. النوع الأول (SMA Type 1) هو الأكثر حدة ويُعرف بمرض فيردينغ-هوفمان.
- الأعراض الهيكلية الرئيسية:
- الجنف (Scoliosis): يُعد الجنف التدريجي والشديد من أبرز المضاعفات الهيكلية لـ SMA، وغالبًا ما يتطلب التدخل الجراحي.
- تحدد حركة المفاصل (Contractures): نتيجة لعدم الحركة والضعف العضلي، تُصبح المفاصل متيبسة.
- تشوهات الصدر: ضعف عضلات الجهاز التنفسي يُؤثر على نمو القفص الصدري.
- خلع الورك: بسبب ضعف العضلات المحيطة بمفصل الورك.
- التشخيص: اختبار جيني لتأكيد الطفرة في جين SMN1.
- العلاج: تطورت علاجات جديدة تُغير مسار المرض بشكل كبير (مثل Nusinersen و Onasemnogene Abeparvovec)، بالإضافة إلى العلاج الداعم الذي يشمل العلاج الطبيعي، تقويم العظام، والتدخلات الجراحية لتصحيح الجنف وتشوهات المفاصل.
3. خلل التنسج الداستروفي (Diastrophic Dysplasia)
هو اضطراب وراثي متنحي نادر يُؤثر على نمو الغضاريف والعظام، ويُعد أحد أسباب قصر القامة الشديد.
- الأسباب: طفرة في جين SLC26A2، الذي يُشفر بروتينًا يُشارك في تكوين الغضاريف.
- الأعراض الهيكلية الرئيسية:
- قصر القامة الشديد: الأطراف قصيرة بشكل غير متناسب.
- تحدد حركة المفاصل (Contractures): تُصيب المفاصل الكبيرة والصغيرة، مما يُعيق الحركة.
- تشوهات اليدين والقدمين: مثل القدم الحنفاء (clubfoot) وتشوهات الأصابع (أصابع قصيرة ومُثنية).
- الجنف والحداب: تشوهات العمود الفقري شائعة.
- تشوهات الأذن: "أذن القرنبيط" (cauliflower ear) هي سمة مميزة.
- التشخيص: الفحص السريري، الأشعة السينية، والاختبارات الجينية.
- العلاج: يركز على إدارة الأعراض وتصحيح التشوهات الجراحية، مثل جراحات تصحيح القدم الحنفاء، إطالة الأطراف، وجراحات العمود الفقري. العلاج الطبيعي ضروري لتحسين نطاق الحركة.
4. نقص الفوسفاتاز (Hypophosphatasia)
هو اضطراب وراثي متنحي (توجد أشكال سائدة أيضًا ولكن الأشكال الحادة غالبًا ما تكون متنحية) يُؤثر على تمعدن العظام والأسنان. تُسببه طفرات في جين ALPL الذي يُشفر إنزيم الفوسفاتاز القلوي الأنسجة النوعي (TNSALP)، وهو ضروري لتمعدن العظام.
- الأنواع: تتراوح شدة المرض من الأشكال المميتة عند الولادة إلى الأشكال الخفيفة التي تظهر في مرحلة البلوغ.
- الأعراض الهيكلية الرئيسية:
- ضعف العظام وهشاشتها: كسور متكررة، خاصة في العظام الطويلة، بسبب ضعف تمعدن العظام.
- تشوهات العظام: انحناء العظام الطويلة، تشوهات في القفص الصدري والرأس.
- مشاكل الأسنان: فقدان الأسنان اللبنية قبل الأوان، أو عدم تكون الأسنان الدائمة بشكل صحيح.
- آلام العظام والمفاصل.
- التشخيص: قياس مستويات الفوسفاتاز القلوي المنخفضة في الدم، قياس مستويات المواد الأخرى (مثل بيروفوسفات البلازما)، والأشعة السينية، والاختبارات الجينية.
- العلاج: في الأشكال الشديدة، يُستخدم العلاج بالإنزيمات البديلة (Asfotase alfa) لتحسين تمعدن العظام. العلاج الداعم يشمل إدارة الألم، العلاج الطبيعي، وفي بعض الحالات، التدخلات الجراحية لتثبيت الكسور أو تصحيح التشوهات.
خبرة الأستاذ الدكتور محمد هطيف في تشخيص وإدارة هذه الحالات:
يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تشخيص وإدارة هذه الأمراض الوراثية المتنحية المعقدة. يُعد نهجه الشامل، الذي يجمع بين الفحص السريري الدقيق، أحدث تقنيات التصوير (مثل الأشعة السينية ثلاثية الأبعاد والتصوير بالرنين المغناطيسي)، والتشخيص الجيني، أمرًا حاسمًا لتقديم خطة علاجية مُخصصة. يُركز الدكتور هطيف على التخفيف من الأعراض، تحسين الوظيفة الحركية، ومنع المضاعفات طويلة الأمد، مستفيدًا من خبرته في الجراحة التصحيحية والتأهيل.
التشخيص الدقيق للأمراض الوراثية المتنحية
يُعد التشخيص المبكر والدقيق للأمراض الوراثية المتنحية أمرًا حيويًا لبدء العلاج المناسب وتحسين النتائج على المدى الطويل. يتطلب ذلك نهجًا شاملاً يجمع بين التاريخ المرضي المفصل، الفحص السريري، الفحوصات المخبرية، والتصوير الطبي، بالإضافة إلى الاختبارات الجينية المتقدمة.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي المفصل: يُركز الأستاذ الدكتور محمد هطيف على جمع معلومات دقيقة حول تاريخ العائلة (وجود حالات مماثلة، زواج الأقارب)، تاريخ الحمل والولادة، ومراحل النمو والتطور للطفل. تُعد الأعراض المبكرة، مثل تأخر المشي، صعوبة الحركة، الكسور المتكررة، أو تشوهات المفاصل، مؤشرات مهمة.
- الفحص السريري الشامل: يُجري الدكتور هطيف فحصًا بدنيًا دقيقًا لتقييم:
- النمو: قياس الطول والوزن ومقارنتهما بالمنحنيات الطبيعية.
- الجهاز العضلي الهيكلي: تقييم شكل العظام، نطاق حركة المفاصل، وجود تحدد في الحركة أو فرط ليونة، قوة العضلات، وجود تشوهات مثل الجنف، الحداب، القدم الحنفاء، أو تشوهات الأطراف.
- علامات أخرى: البحث عن علامات مميزة للمتلازمات الوراثية، مثل ملامح الوجه المميزة، تشوهات الأذنين، أو مشاكل جلدية.
2. الفحوصات المخبرية
- اختبارات الدم والبول:
- قياس نشاط الإنزيمات: في حالات مثل داء عديدات السكاريد المخاطية (MPS)، يُمكن قياس مستويات نشاط الإنزيمات المحددة في خلايا الدم البيضاء أو الألياف الجلدية.
- تحليل عديدات السكاريد المخاطية (GAGs) في البول: يُمكن أن تُشير المستويات المرتفعة من GAGs في البول إلى الإصابة بـ MPS.
- مستويات الفوسفاتاز القلوي (ALP): تُعد مستوياته المنخفضة مؤشرًا رئيسيًا لنقص الفوسفاتاز.
- فيتامين د والكالسيوم والفوسفور: لتقييم صحة العظام والتمعدن.
- فحوصات وظيفية أخرى: حسب الأعراض المشتبه بها (مثل وظائف الكلى أو الكبد).
3. التصوير الطبي
تُعد تقنيات التصوير ضرورية لتقييم التغيرات الهيكلية وتخطيط العلاج. يستخدم الأستاذ الدكتور محمد هطيف أحدث أجهزة التصوير لتقديم رؤية دقيقة:
- الأشعة السينية (X-ray): تُظهر التشوهات العظمية، الكسور، كثافة العظام، وحالة المفاصل. تُستخدم لمتابعة تطور الجنف وتشوهات العظام.
- التصوير بالرنين المغناطيسي (MRI): يُقدم صورًا مفصلة للأنسجة الرخوة، الغضاريف، الحبل الشوكي، الأعصاب، والعضلات. ضروري لتقييم انضغاط الحبل الشوكي في حالات مثل MPS IV أو لتقييم تشوهات الدماغ في بعض المتلازمات.
- التصوير المقطعي المحوسب (CT scan): يُقدم صورًا ثلاثية الأبعاد للعظام، وهو مفيد لتخطيط الجراحات المعقدة، خاصة في العمود الفقري.
- قياس كثافة العظام (DEXA scan): لتقييم هشاشة العظام في الحالات التي تُؤثر على كثافة العظام.
- الموجات فوق الصوتية (Ultrasound): لتقييم المفاصل والأنسجة الرخوة في بعض الحالات، وللتشخيص قبل الولادة.
4. الاختبارات الجينية والوراثية
تُعد الاختبارات الجينية حجر الزاوية في تشخيص الأمراض الوراثية المتنحية وتأكيدها.
- تحليل الكروموسومات (Karyotyping): للكشف عن التغيرات الكبيرة في عدد أو بنية الكروموسومات.
- تسلسل الحمض النووي (DNA Sequencing):
- تسلسل الجين المستهدف: يُستخدم للبحث عن طفرات في جين واحد محدد يُشتبه في أنه السبب (مثل جين SMN1 في SMA أو ALPL في نقص الفوسفاتاز).
- تسلسل الإكسوم الكامل (Whole Exome Sequencing - WES): يُحلل جميع الجينات التي تُشفر البروتينات، وهو مفيد عندما تكون الأعراض غير محددة أو عندما يُشتبه في عدة أمراض وراثية.
- تسلسل الجينوم الكامل (Whole Genome Sequencing - WGS): يُحلل كامل الحمض النووي للفرد، ويُقدم أشمل صورة ممكنة، لكنه أكثر تكلفة وتعقيدًا.
- الاختبارات الجينية للوالدين: لتحديد ما إذا كان الوالدان حاملين للمرض ولتقديم الاستشارة الوراثية حول احتمالات تكرار المرض في الحمل المستقبلي.
- التشخيص قبل الولادة: يُمكن إجراء اختبارات جينية على عينات من السائل الأمنيوسي أو خلايا المشيمة للكشف عن المرض قبل الولادة في العائلات التي لديها تاريخ مرضي.
الدقة والنزاهة الطبية مع الأستاذ الدكتور محمد هطيف:
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الدقة والنزاهة الطبية في عملية التشخيص. فهو لا يكتفي بالتشخيص السريري، بل يُصر على تأكيد التشخيص بالوسائل الجينية والمخبرية لضمان عدم وجود أي شك. هذا النهج يُمكنه من تقديم استشارات وراثية دقيقة للعائلات، ومساعدتهم على اتخاذ قرارات مستنيرة بشأن التخطيط الأسري والعلاج. بفضل خبرته الواسعة، يُمكنه الربط بين النتائج السريرية ونتائج المختبرات لتقديم صورة شاملة ودقيقة للحالة.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي المتقدم
يُعد علاج الأمراض الوراثية المتنحية التي تُؤثر على الجهاز العضلي الهيكلي نهجًا متعدد التخصصات، يهدف إلى إدارة الأعراض، تحسين الوظيفة، ومنع المضاعفات. يُقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة، مُصممًا خططًا علاجية فردية تتناسب مع احتياجات كل مريض.
1. العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى التخفيف من الأعراض، الحفاظ على الوظيفة، وتحسين جودة الحياة دون الحاجة إلى تدخل جراحي.
- العلاج الطبيعي (Physical Therapy):
- تقوية العضلات وتحسين المرونة: تمارين مُصممة لتقوية العضلات الضعيفة وتحسين نطاق حركة المفاصل.
- تحسين التوازن والتنسيق: برامج خاصة للمساعدة في المشي والتنقل.
- إطالة الأوتار والعضلات: لتقليل تحدد حركة المفاصل ومنع التيبس.
- العلاج الوظيفي (Occupational Therapy):
- تكييف البيئة:
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك