الكيس العظمي التمددي فهم شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
الكيس العظمي التمددي هو ورم حميد يصيب العظام غالبًا لدى الشباب. يتم تشخيصه عبر التصوير والخزعة، ويُعالج بالجراحة لإزالة الكيس وملء الفراغ، مع متابعة دقيقة لمنع الانتكاس. يقدم الأستاذ الدكتور محمد هطيف رعاية متخصصة في صنعاء.
الخلاصة الطبية السريعة: الكيس العظمي التمددي هو ورم حميد يصيب العظام غالبًا لدى الشباب. يتم تشخيصه عبر التصوير والخزعة، ويُعالج بالجراحة لإزالة الكيس وملء الفراغ، مع متابعة دقيقة لمنع الانتكاس. يقدم الأستاذ الدكتور محمد هطيف رعاية متخصصة في صنعاء.
مقدمة عن الكيس العظمي التمددي
يُعد الكيس العظمي التمددي (Aneurysmal Bone Cyst - ABC) حالة نادرة نسبياً تصيب العظام، وهي ورم حميد (غير سرطاني) يتكون من تجاويف مليئة بالدم. على الرغم من كونه حميداً، إلا أنه يمكن أن يسبب ألماً شديداً، وتورماً، ويضعف العظم لدرجة تؤدي إلى كسور مرضية. يُصيب الكيس العظمي التمددي غالباً الأطفال والمراهقين والشباب دون سن العشرين، ويمكن أن يظهر في أي عظم، لكنه أكثر شيوعاً في العظام الطويلة مثل عظم الفخذ والذراع، وكذلك في العمود الفقري.
تكمن التحديات الرئيسية في تشخيص الكيس العظمي التمددي في تمييزه عن الأورام الخبيثة، خاصةً ساركوما العظام التوسع الشعري (Telangiectatic Osteosarcoma)، التي تتطلب خطة علاجية مختلفة تماماً وأكثر عدوانية. لذلك، فإن التشخيص الدقيق والفوري على يد خبير في جراحة العظام والأورام أمر بالغ الأهمية لضمان أفضل النتائج للمريض.
في هذا الدليل الشامل، سنتعمق في فهم الكيس العظمي التمددي، بدءاً من أسبابه وأعراضه، مروراً بأساليب التشخيص المتقدمة، وصولاً إلى خيارات العلاج الجراحي وإعادة التأهيل. سنستعرض حالة سريرية توضيحية لشاب عانى من كسر مرضي في عظم العضد بسبب هذا الكيس، وكيف تم التعامل مع حالته بنجاح.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في علاج حالات الأورام العظمية المعقدة في صنعاء واليمن. بخبرته الواسعة ونهجه الدقيق، يقدم الدكتور هطيف رعاية طبية متميزة تضمن التشخيص الصحيح والعلاج الفعال، مما يجعله الخيار الأول للمرضى الذين يبحثون عن أعلى مستويات الرعاية في مجال جراحة العظام.
التشريح ووظيفة العظام المتأثرة
لفهم الكيس العظمي التمددي، من المهم أن ندرك قليلاً عن بنية العظم الذي يصيبه. العظام الطويلة، مثل عظم العضد في الذراع، تتكون من عدة أجزاء رئيسية:
*
الجسم (Diaphysis):
الجزء الأوسط الطويل من العظم.
*
المشاش (Epiphysis):
الأطراف المستديرة للعظم التي تتصل بالمفاصل.
*
الكردوس (Metaphysis):
المنطقة بين الجسم والمشاش، وهي منطقة نشطة جداً للنمو في الأطفال والمراهقين.
يُصيب الكيس العظمي التمددي غالباً منطقة الكردوس أو المشاش في العظام الطويلة، وهي مناطق غنية بالأوعية الدموية. في الحالة التي نستعرضها، كان الكيس موجوداً في منطقة الكردوس القريب لعظم العضد الأيسر، وهو الجزء العلوي من عظم الذراع الأقرب للكتف. هذه المنطقة حيوية لحركة مفصل الكتف، الذي يُعد أحد أكثر المفاصل حركة في الجسم.
يُغطى العظم بطبقة خارجية صلبة تسمى القشرة (Cortex)، وداخله يوجد نخاع العظم. عندما يتطور الكيس العظمي التمددي، فإنه يتسبب في تآكل العظم من الداخل، مما يؤدي إلى تمدد وتورم العظم وتصبح القشرة رقيقة جداً، كأنها "فقاعة صابون" أو "بالون". هذا الضعف الشديد في بنية العظم يجعله عرضة للكسور حتى من إصابات بسيطة لا تسبب كسوراً في العظام السليمة، وهو ما يُعرف بالكسر المرضي.
الأسباب وعوامل الخطر للكيس العظمي التمددي
حتى الآن، لم يتم تحديد السبب الدقيق وراء تطور الكيس العظمي التمددي بشكل كامل. ومع ذلك، هناك عدة نظريات وحقائق معروفة:
طبيعة الكيس العظمي التمددي
يُعتقد أن الكيس العظمي التمددي ليس ورماً حقيقياً بالمعنى التقليدي، بل هو آفة عظمية حميدة (Benign Bone Lesion) تنشأ نتيجة اضطراب في الأوعية الدموية داخل العظم. هذا الاضطراب يؤدي إلى تكون تجاويف مليئة بالدم داخل العظم، والتي تتوسع تدريجياً وتدمر البنية العظمية الطبيعية.
العوامل المحتملة
- الصدمة أو الإصابة: في بعض الحالات، يُلاحظ أن ظهور الكيس العظمي التمددي يتبع صدمة أو إصابة سابقة في المنطقة المصابة، على الرغم من أن العلاقة السببية ليست واضحة تماماً. قد تكون الصدمة هي المحفز لتطور الكيس أو أنها تجعل الكيس الموجود بالفعل أعراضه تظهر بشكل أوضح.
- التغيرات الوراثية: أظهرت الأبحاث الحديثة أن الكيس العظمي التمددي الأولي (Primary ABC) غالباً ما يرتبط بإعادة ترتيب جيني محدد يُعرف باسم اندماج جين USP6. هذا الاكتشاف ساعد في فهم الآلية الجزيئية لتطور الكيس ويمكن أن يكون له دور في التشخيص المستقبلي.
- الكيس العظمي التمددي الثانوي: في بعض الأحيان، يمكن أن يتطور الكيس العظمي التمددي كظاهرة ثانوية لآفة عظمية أخرى موجودة مسبقاً، مثل ورم الخلايا العملاقة (Giant Cell Tumor)، أو الورم الغضروفي العظمي (Chondroblastoma)، أو حتى ساركوما العظام. هذا الأمر يزيد من تعقيد التشخيص ويؤكد على ضرورة الفحص النسيجي الدقيق.
من هم الأكثر عرضة
كما ذكرنا سابقاً، يُصيب الكيس العظمي التمددي بشكل أساسي الأطفال والمراهقين والشباب، مع ذروة الإصابة بين سن 10 و 20 عاماً. لا يوجد دليل واضح على وجود عوامل خطر بيئية أو نمط حياة محددة تزيد من فرصة الإصابة به.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الفهم الشامل لهذه العوامل، خاصة عند التعامل مع الحالات المشابهة، لضمان عدم إغفال أي تفاصيل قد تؤثر على التشخيص أو خطة العلاج.
الأعراض والعلامات السريرية للكيس العظمي التمددي
تعتمد الأعراض التي يسببها الكيس العظمي التمددي على حجمه وموقعه ومدى تأثيره على بنية العظم المحيطة. في كثير من الحالات، تكون الأعراض خفية في البداية وتتفاقم تدريجياً.
الأعراض الشائعة
- الألم: يُعد الألم هو العرض الأكثر شيوعاً. يبدأ الألم عادةً بشكل خفيف ومتقطع، ثم يزداد سوءاً بمرور الوقت. في حالة المريض الذي نستعرض حالته، بدأ بألم خفيف في الكتف الأيسر لمدة 6 أشهر، ثم تفاقم بشكل حاد بعد سقوط بسيط. الألم يكون موضعياً وعميقاً.
- التورم: قد يلاحظ المريض أو ذووه تورماً واضحاً في المنطقة المصابة، خاصة إذا كان الكيس كبيراً وقريباً من سطح العظم. في حالتنا، لوحظ تورم وانتفاخ خفيف في منطقة الكتف الأيسر.
- الحد من حركة المفصل: إذا كان الكيس قريباً من مفصل، فقد يؤثر على حركة المفصل ويسبب صعوبة في تحريكه أو أداء الأنشطة اليومية. المريض الذي نستعرض حالته عانى من قيود شديدة في حركة الذراع الأيسر بعد السقوط.
- الكسر المرضي: هذا من أخطر الأعراض. بسبب ضعف العظم الناتج عن الكيس، يمكن أن يحدث كسر حتى من صدمة بسيطة أو حركة عادية. هذا الكسر يُسمى "كسر مرضي". في حالتنا، السقوط البسيط أثناء لعب كرة السلة أدى إلى كسر في عظم العضد الأيسر.
- الكتلة الملموسة: في بعض الأحيان، يمكن للمريض أو الطبيب أن يلمس كتلة صلبة ومتمددة في المنطقة المصابة، والتي قد تكون دافئة عند اللمس.
- الأعراض العصبية: إذا كان الكيس في العمود الفقري أو قريباً من الأعصاب الكبيرة، فقد يسبب أعراضاً عصبية مثل التنميل، الضعف، أو فقدان الإحساس. في حالة عظم العضد، قد يضغط الكيس على الضفيرة العضدية أو الأوعية الدموية الكبيرة، على الرغم من أن هذا لم يحدث في حالتنا المذكورة.
أعراض غير شائعة (لتمييزها عن الأمراض الخبيثة)
من المهم ملاحظة أن الكيس العظمي التمددي لا يسبب عادةً أعراضاً جهازية مثل الحمى، فقدان الوزن غير المبرر، أو التعرق الليلي. وجود هذه الأعراض قد يشير إلى ورم خبيث أو حالة التهابية أخرى، مما يستدعي تقييماً فورياً.
يؤكد الأستاذ الدكتور محمد هطيف على أن أي ألم مستمر في العظام، خاصة لدى الأطفال والمراهقين، يجب أن يؤخذ على محمل الجد ويستدعي استشارة طبية فورية. التشخيص المبكر يمنع المضاعفات الخطيرة مثل الكسور المرضية ويضمن علاجاً أكثر فعالية.
التشخيص الدقيق للكيس العظمي التمددي
يُعد التشخيص الدقيق للكيس العظمي التمددي خطوة حاسمة، خاصة لتمييزه عن الأورام الخبيثة. يعتمد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على نهج شامل يجمع بين الفحص السريري الدقيق والتصوير المتقدم والخزعة النسيجية.
الفحص السريري
عند وصول المريض، يقوم الدكتور هطيف بإجراء فحص سريري شامل لتقييم الأعراض والعلامات:
*
المعاينة العامة:
ملاحظة أي تورم، كدمات، أو تشوهات في المنطقة المصابة. في حالتنا، لوحظ تورم خفيف في الكتف الأيسر.
*
الجس:
جس المنطقة لتحديد موضع الألم، وجود أي كتلة، ودرجة حرارتها. في حالتنا، كانت هناك كتلة صلبة ومؤلمة ودافئة فوق عظم العضد القريب.
*
مدى الحركة:
تقييم مدى حركة المفصل المتأثر، حيث يكون الألم غالباً يحد من الحركة النشطة والسلبية.
*
التقييم العصبي والوعائي:
التأكد من عدم وجود أي ضغط على الأعصاب أو الأوعية الدموية المحيطة، وهو أمر حيوي في مناطق مثل الكتف.
التصوير والتشخيص المتقدم
تُعد الفحوصات التصويرية هي حجر الزاوية في تشخيص الكيس العظمي التمددي:
الأشعة السينية (Plain Radiographs)
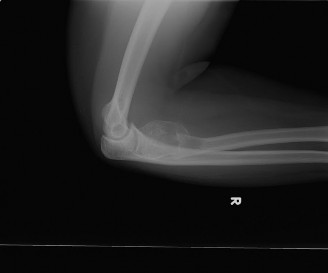
تُعد الأشعة السينية هي الفحص الأولي. في حالة الكيس العظمي التمددي، تظهر الأشعة السينية عادةً:
*
آفة محللة للعظم (Lytic Lesion):
منطقة سوداء أو شفافة في العظم تشير إلى تآكل العظم.
*
تمدد العظم (Expansile Lesion):
يبدو العظم متورماً أو منتفخاً، مع "انتفاخ" أو "توسع" في القشرة الرقيقة.
*
قشرة رقيقة:
تكون الطبقة الخارجية للعظم (القشرة) رقيقة جداً وممددة.
*
حواجز داخلية:
قد تظهر حواجز داخل الكيس، مما يعطيه مظهراً "متعدد الكيسات" أو "فقاعة الصابون".
*
كسر مرضي:
غالباً ما تُظهر الأشعة السينية كسراً في العظم المتأثر، كما حدث في حالتنا.
*
غياب رد فعل السمحاق العدواني:
عادة لا يوجد نمو عظمي جديد عدواني (periosteal reaction) حول الكيس، مما يساعد في التمييز عن الأورام الخبيثة.
(الشكل 1: صورة بالأشعة السينية الأمامية الخلفية لعظم العضد الأيسر تظهر آفة محللة للعظم متمددة مع مظهر "الانتفاخ" وكسر مرضي.)
التصوير المقطعي المحوسب (CT Scan)
يُقدم التصوير المقطعي معلومات أكثر تفصيلاً عن بنية العظم، وسلامة القشرة، والمدى الدقيق للآفة.
*
تحديد دقيق للحدود:
يوضح حدود الكيس وعلاقته بالسطح المفصلي والأنسجة الرخوة المحيطة.
*
تعدد الكيسات ومستويات السوائل:
يؤكد طبيعة الكيس متعددة الحجرات، وقد يظهر "مستويات سائل-سائل" (Fluid-fluid levels) داخل التجاويف، وهي علامة مهمة.
*
كسور القشرة:
يُظهر بوضوح أي كسور في قشرة العظم.
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي الأداة الأكثر شمولاً لتقييم الكيس العظمي التمددي، حيث يوفر تفاصيل ممتازة عن الأنسجة الرخوة والبنية الداخلية للآفة.
*
مستويات سائل-سائل:
هذه هي السمة الأكثر تميزاً للكيس العظمي التمددي على صور الرنين المغناطيسي T2 الموزونة. تُشير إلى تراكم الدم والسوائل ومخلفات الخلايا في طبقات داخل الكيس.
*
إشارات غير متجانسة:
يُظهر الكيس إشارات مختلفة على صور T1 و T2 الموزونة، مع حواجز داخلية ذات إشارة منخفضة.
*
تعزيز الحواجز:
بعد حقن الصبغة، تُظهر الحواجز الداخلية وحافة الكيس تعزيزاً، بينما لا تُظهر المكونات الصلبة تعزيزاً كبيراً.
*
علاقة الهياكل المحيطة:
يُقيم الرنين المغناطيسي علاقة الكيس بالأعصاب والأوعية الدموية والأوتار المحيطة.
(الشكل 2: صورة رنين مغناطيسي T2 الموزونة تظهر مستويات سائل-سائل متعددة (الأسهم) داخل الكيس، وهي سمة مميزة للكيس العظمي التمددي.)
الخزعة (Biopsy)
نظراً للتشابه الكبير بين الكيس العظمي التمددي وساركوما العظام التوسع الشعري (Telangiectatic Osteosarcoma) في الفحوصات التصويرية، تُعد الخزعة الموجهة بالتصوير (عادةً بالرنين المغناطيسي أو الأشعة المقطعية) ضرورية للتشخيص النهائي.
*
أخذ عينات متعددة:
يقوم الأستاذ الدكتور محمد هطيف بأخذ عينات متعددة من مناطق مختلفة من الكيس، بما في ذلك الأجزاء الصلبة والكيسية، لضمان الحصول على عينة ممثلة.
*
الفحص النسيجي:
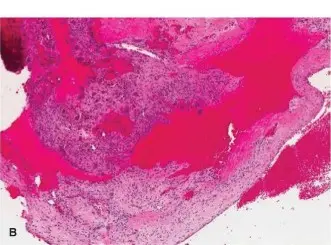
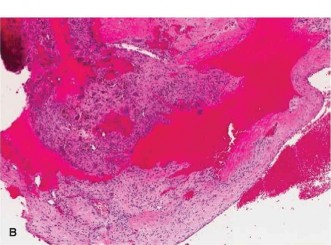
يُظهر الفحص المجهري للخزعة تجاويف مليئة بالدم مفصولة بحواجز ليفية تحتوي على خلايا مغزلية وخلايا عملاقة شبيهة بالخلايا العظمية وخلايا عظمية تفاعلية. الأهم من ذلك، لا توجد علامات على خلايا غير طبيعية (atypia) أو إنتاج عظم خبيث، مما يستبعد ساركوما العظام.
الفحوصات المخبرية
تُجرى فحوصات الدم الروتينية عادةً لاستبعاد حالات أخرى، وتكون نتائجها طبيعية في حالة الكيس العظمي التمددي، مما يساعد في استبعاد الأمراض الالتهابية أو الأورام الخبيثة التي قد ترفع بعض المؤشرات.
التشخيص التفريقي
يُعد التشخيص التفريقي أمراً حيوياً، ويُقدم الأستاذ الدكتور محمد هطيف خبرته في التمييز بين الكيس العظمي التمددي والآفات الأخرى المشابهة، والتي قد تتضمن:
| الميزة | الكيس العظمي التمددي (ABC) | ساركوما العظام التوسع الشعري (TOS) | ورم الخلايا العملاقة (GCT) | الكيس العظمي الأحادي (UBC) / الكيس العظمي البسيط (SBC) |
|---|---|---|---|---|
| الفئة العمرية | عادة أقل من 20 عاماً | غالباً أقل من 30 عاماً | عادة 20-40 عاماً | عادة أقل من 20 عاماً |
| الموقع | كردوس العظام الطويلة، الفقرات، العظام المسطحة | كردوس العظام الطويلة | مشاش/كردوس العظام الطويلة | كردوس العظام الطويلة |
| الأشعة السينية | متمدد، محلل، "منتفخ"، قشرة رقيقة، حواجز داخلية | متمدد، محلل، رد فعل سمحاقي عدواني، كتلة أنسجة رخوة | محلل، متمدد، حواف حادة، لا يوجد تكون عظمي | مركزي، محلل، بيضاوي، علامة "الورقة الساقطة" |
| الرنين المغناطيسي | مستويات سائل-سائل متعددة (مميزة)، إشارة T1/T2 غير متجانسة | مستويات سائل-سائل (أقل شيوعاً)، مكونات صلبة معززة، كتلة أنسجة رخوة | T1/T2 غير متجانسة، لا توجد مستويات سائل-سائل، تعزيز قوي | إشارة سائل متجانسة، لا توجد مستويات سائل-سائل |
| الفحص النسيجي | تجاويف مليئة بالدم، حواجز ليفية، خلايا مغزلية، خلايا عملاقة، عظم تفاعلي. لا يوجد خلايا غير طبيعية. | خلايا عظمية غير طبيعية، إنتاج عظم خبيث، خلايا متعددة الأشكال، مناطق نخر | خلايا لحمية أحادية النواة موحدة، خلايا عملاقة موزعة بالتساوي | تجويف بسيط مليء بسائل مصلي، بطانة ليفية، خلايا عملاقة قليلة |
| الإنذار | حميد، نسبة انتكاس عالية إذا لم يُعالج بشكل كامل | خبيث، قدرة عالية على الانتشار | حميد ولكنه عدواني موضعياً، نسبة انتكاس عالية | حميد، غالباً يشفى ذاتياً |
بفضل خبرته العميقة في تشخيص الأورام العظمية، يضمن الأستاذ الدكتور محمد هطيف في صنعاء حصول كل مريض على التشخيص الأكثر دقة، وهو الأساس لأي خطة علاجية ناجحة.
العلاج الجراحي للكيس العظمي التمددي
بمجرد تأكيد التشخيص، يصبح التدخل الجراحي هو الخيار العلاجي الرئيسي للكيس العظمي التمددي، خاصة في الحالات التي تسبب ألماً شديداً، أو تحد من الحركة، أو تؤدي إلى كسر مرضي كما في حالتنا. يهدف العلاج إلى إزالة الكيس بالكامل، واستعادة قوة العظم، ومنع تكرار الإصابة.
يُعد الأستاذ الدكتور محمد هطيف خبيراً في إجراء هذه العمليات المعقدة، مستخدماً أحدث التقنيات لضمان أفضل النتائج للمرضى في صنعاء.
اتخاذ القرار الجراحي
يُتخذ قرار الجراحة بناءً على عدة عوامل:
*
عمر المريض:
الكيس العظمي التمددي أكثر شيوعاً في الشباب.
*
الأعراض:
الألم المستمر، التورم، والحد من الحركة.
*
الكسر المرضي:
وجود كسر في العظم بسبب ضعف الكيس.
*
حجم وموقع الكيس:
الكيسات الكبيرة أو تلك التي تؤثر على مناطق تحمل الوزن أو المفاصل تتطلب تدخلاً جراحياً.
*
تأكيد التشخيص:
بعد الخزعة التي تستبعد الأورام الخبيثة.
التخطيط قبل الجراحة
يُعد التخطيط الدقيق قبل الجراحة أمراً حيوياً، ويشمل:
1.
تأكيد التشخيص:
التأكد من أن الخزعة قد استبعدت ساركوما العظام التوسع الشعري، حيث أن علاجها مختلف تماماً (علاج كيميائي ثم استئصال واسع).
2.
تقييم مدى الكيس:
تُستخدم الأشعة المقطعية والرنين المغناطيسي لتقييم حدود الكيس وعلاقته بالمفصل والأوعية الدموية والأعصاب، مما يوجه الجراح في تحديد النهج الجراحي.
3.
إدارة فقدان الدم:
قد تكون الكيسات العظمية التمددية غنية بالأوعية الدموية. في بعض الحالات، قد يُنظر في إجراء انسداد شرياني انتقائي قبل الجراحة لتقليل النزيف، على الرغم من أنه لم يكن ضرورياً في حالتنا.
4.
استراتيجية إعادة البناء:
نظراً للكسر المرضي والفراغ الكبير الذي سيُخلفه الكيس بعد إزالته، يجب وضع خطة لإعادة بناء العظم. تشمل الخيارات استخدام طعم عظمي ذاتي (من جسم المريض نفسه، عادةً من عظم الحوض) أو طعم عظمي من متبرع، بالإضافة إلى ملاط العظم (PMMA) لتوفير الدعم الهيكلي، والتثبيت الداخلي (صفائح ومسامير أو مسامير نخاعية) لاستقرار العظم.
التقنية الجراحية (التدخل)
تُجرى الجراحة تحت التخدير العام، وتتبع الخطوات التالية تحت إشراف الأستاذ الدكتور محمد هطيف:
-
التعريض والإزالة (Exposure and Debridement):
- يتم الوصول إلى عظم العضد القريب عبر شق جراحي مناسب (نهج دالي صدري).
- يُحدد موقع الكسر المرضي والقشرة العظمية الرقيقة.
- تُفتح القشرة العظمية بحذر، ويُكشف عن الكيس المملوء بالدم والسائل المصلي والحواجز الليفية.
- يُفحص الكيس بصرياً للتأكد من عدم وجود أي أنسجة صلبة أو خبيثة ظاهرة.
-
الكشط الدقيق داخل الآفة (Intralesional Curettage):
- يُستخدم الكاشط لإزالة جميع الأنسجة المرضية وبطانة الكيس الداخلية بشكل دقيق وشامل.
- يُستخدم مثقاب عالي السرعة (high-speed burr) لتنظيف حواف العظم المتبقية، مما يضمن إزالة جميع الخلايا المرضية ويقلل من خطر تكرار الإصابة. هذه الخطوة حاسمة لنجاح العلاج.
-
العلاج المساعد (Adjuvant Therapy):
- بعد الكشط الشامل، تُستخدم علاجات مساعدة لتدمير أي خلايا مجهرية متبقية وتقليل معدل الانتكاس.
- في حالتنا، تم استخدام الجراحة بالتبريد (Cryosurgery) ، حيث يُطبق النيتروجين السائل مباشرة على جدران التجويف العظمي لدورتين مدة كل منهما 60 ثانية. هذا التدمير الحراري يقتل الخلايا المتبقية.
- تشمل العلاجات المساعدة الأخرى الفينول، أو الكي بشعاع الأرجون، أو بيروكسيد الهيدروجين. يُعد ملاط العظم (PMMA) أيضاً علاجاً مساعداً بسبب الحرارة الناتجة عن تصلبه.
-
إعادة بناء العظم والتثبيت (Defect Reconstruction and Fixation):
- نظراً للفراغ الكبير في العظم والكسر، تُعد إعادة البناء ضرورية.
- الطعم العظمي الذاتي: يُؤخذ طعم عظمي إسفنجي من عرف الحرقفة الخلفي للمريض (عظم الحوض) ويُعبأ في المناطق الكبيرة من الفراغ. يوفر هذا الطعم خصائص محفزة لتكوين العظم.
- ملاط العظم (PMMA): يُخلط ملاط العظم ويُحقن بعناية في التجويف المتبقي، متضمناً الطعم العظمي. يُسمح له بالتصلب، مما يوفر دعماً هيكلياً فورياً للعظم.
- التثبيت الداخلي: بسبب الكسر المرضي والفراغ الكبير، كان التثبيت الداخلي ضرورياً. تم اختيار صفيحة قفل تشريحية لعظم العضد القريب (locking proximal humeral plate) لتثبيت الرأس العضدي والجسم العظمي، وتوفير استقرار متعدد المستويات. تُثبت الصفيحة بمسامير قفل في الأجزاء القريبة والبعيدة من العظم.

(الشكل 3: صورة بالأشعة السينية الأمامية الخلفية بعد العملية تظهر صفيحة قفل عظم العضد القريب والمسامير التي توفر تثبيتاً مستقراً، مع ملاط العظم يملأ الفراغ بعد الكشط.)
- إغلاق الجرح: بعد التأكد من نظافة الجرح واستقراره، يُغلق الجرح طبقات، ويُوضع أنبوب تصريف لإدارة أي نزيف بعد الجراحة.
تُظهر هذه العملية المعقدة المهارة والدقة المطلوبة في علاج الكيس العظمي التمددي، والتي يُقدمها الأستاذ الدكتور محمد هطيف في صنعاء لضمان أفضل فرصة للتعافي الكامل للمرضى.
التعافي وإعادة التأهيل بعد الجراحة
يُعد التعافي بعد جراحة الكيس العظمي التمددي عملية تدريجية تتطلب التزاماً ببرنامج إعادة التأهيل لتحقيق أفضل النتائج واستعادة الوظيفة الكاملة للذراع. يُشرف الأستاذ الدكتور محمد هطيف وفريقه على هذه المرحلة، ويقدمون إرشادات مفصلة للمرضى وأسرهم في صنعاء.
المرحلة الفورية بعد الجراحة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك

