الدليل الشامل لفحص الرنين المغناطيسي للركبة والورك وتشخيص الإصابات المعقدة
الخلاصة الطبية
الرنين المغناطيسي للركبة والورك هو فحص دقيق لتشخيص إصابات الأنسجة الرخوة والعظام المخفية التي لا تظهر في الأشعة السينية. يكشف الفحص بدقة عن تمزقات الغضاريف، أكياس بيكر، ونخر رأس الفخذ. يعتمد العلاج على نوع الإصابة ويتراوح بين العلاج التحفظي والتدخل الجراحي المتقدم لضمان الشفاء.
الخلاصة الطبية السريعة: الرنين المغناطيسي للركبة والورك هو فحص دقيق لتشخيص إصابات الأنسجة الرخوة والعظام المخفية التي لا تظهر في الأشعة السينية. يكشف الفحص بدقة عن تمزقات الغضاريف، أكياس بيكر، ونخر رأس الفخذ. يعتمد العلاج على نوع الإصابة ويتراوح بين العلاج التحفظي والتدخل الجراحي المتقدم لضمان الشفاء.
مقدمة عن الرنين المغناطيسي للمفاصل
أحدث التصوير بالرنين المغناطيسي ثورة طبية حقيقية في طرق تشخيص أمراض الجهاز الحركي، وتحديداً الإصابات المعقدة التي تصيب الأطراف السفلية. بفضل قدرته الفائقة على إظهار التباين بين الأنسجة الرخوة وقدرته على تصوير نخاع العظم على المستوى الخلوي، أصبح هذا الفحص الأداة الذهبية لاكتشاف مجموعة واسعة من الحالات المرضية قبل وقت طويل من ظهورها في صور الأشعة السينية التقليدية.
بالنسبة للمرضى، يمثل هذا الفحص نافذة دقيقة تتيح للطبيب المعالج رؤية ما يدور داخل المفصل بوضوح تام، مما يساهم في وضع خطة علاجية أو جراحية دقيقة. سواء كان المريض يعاني من آلام غامضة في الورك، أو تورم مستمر في الركبة، فإن الرنين المغناطيسي يقدم الإجابات الشافية. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كيف يساعد هذا الفحص المتقدم في تشخيص وعلاج أشهر إصابات الركبة والورك، بدءاً من أكياس بيكر وصولاً إلى نخر العظام والكسور الخفية.
التشريح المبسط لمفصل الركبة والورك
لفهم أهمية فحص الرنين المغناطيسي، يجب أولاً التعرف على البنية التشريحية المعقدة لهذه المفاصل الحيوية التي تحمل وزن الجسم وتوجه حركته.
مفصل الورك هو مفصل كروي حقي، يتكون من رأس عظمة الفخذ (الكرة) والتجويف الحقي في الحوض. يتميز هذا المفصل بثباته العالي بفضل الأربطة القوية والشفا الحقي، وهو حلقة غضروفية تزيد من عمق التجويف وتمنع الاحتكاك. يعتمد الورك على تروية دموية دقيقة، وأي خلل في هذا الإمداد الدموي قد يؤدي إلى مشاكل خطيرة مثل نخر العظام.
أما مفصل الركبة، فهو أكبر مفاصل الجسم وأكثرها تعقيداً. يتكون من التقاء عظمة الفخذ مع عظمة الساق، بالإضافة إلى عظمة الرضفة (الصابونة) في الأمام. يحتوي المفصل على غضاريف هلالية تعمل كوسائد لامتصاص الصدمات، وأربطة صليبية وجانبية تحافظ على استقرار الركبة أثناء الحركة. نظراً لهذا التعقيد، فإن أي التواء أو إصابة رياضية قد تلحق الضرر بالأنسجة الرخوة، وهنا تبرز الحاجة الماسة للرنين المغناطيسي الذي يصور هذه التفاصيل الدقيقة بكفاءة.
أسباب اللجوء لفحص الرنين المغناطيسي
يلجأ أطباء جراحة العظام والمفاصل إلى طلب فحص الرنين المغناطيسي للركبة والورك لعدة أسباب طبية جوهرية، تهدف جميعها إلى الوصول للتشخيص الدقيق وتجنب التدخلات غير الضرورية.
من أهم هذه الأسباب تقييم الآلام المستمرة التي لا تستجيب للعلاجات التقليدية ولا يظهر سببها في الأشعة السينية. كما يعتبر الفحص أساسياً قبل التخطيط لأي تدخل جراحي، حيث يمنح الجراح خريطة ثلاثية الأبعاد لحجم التضرر الفعلي في الغضاريف أو الأربطة. بالإضافة إلى ذلك، يلعب الرنين المغناطيسي دوراً حاسماً في التقييم المبكر لأمراض خطيرة مثل النخر اللاوعائي، حيث أن الاكتشاف المبكر يضاعف من فرص نجاح العمليات الجراحية التي تهدف إلى الحفاظ على المفصل الطبيعي وتجنب المفاصل الصناعية.
الأعراض التي تستدعي الفحص الدقيق
تتنوع الأعراض التي يشتكي منها المرضى وتستوجب إجراء فحص دقيق عبر الرنين المغناطيسي. تجاهل هذه العلامات التحذيرية قد يؤدي إلى تفاقم الإصابة وصعوبة علاجها لاحقاً.
في حالات إصابات الركبة، قد يشعر المريض بطقطقة مسموعة مصحوبة بألم حاد أثناء المشي أو ثني الركبة. كما يعتبر التورم المفاجئ، أو الشعور بأن الركبة تخون المريض ولا تستطيع حمل وزنه، من العلامات الكلاسيكية لتمزق الأربطة أو الغضاريف. وجود كتلة أو تورم خلف الركبة يسبب إعاقة في الحركة قد يكون مؤشراً على وجود كيس زلالي.
أما بالنسبة للورك، فإن الشعور بألم عميق في منطقة المغبن (أعلى الفخذ من الداخل) يزداد مع المشي أو تحميل الوزن، هو جرس إنذار يستدعي الانتباه. في بعض الأحيان، قد يعاني كبار السن من عدم القدرة المفاجئة على المشي بعد سقوط بسيط، ورغم أن الأشعة السينية قد تبدو سليمة، إلا أن الألم الشديد يشير إلى احتمال وجود كسر خفي لا يمكن رصده إلا بالرنين المغناطيسي.
التشخيص الدقيق لأمراض الركبة
يُعد مفصل الركبة بيئة خصبة للإصابات المتعددة نظراً لتعرضه المستمر للضغوط الحركية. يكشف الرنين المغناطيسي عن تفاصيل دقيقة للأمراض الزلالية، كدمات العظام، والإصابات الرباطية الخفية التي تتطلب اعتبارات جراحية خاصة.
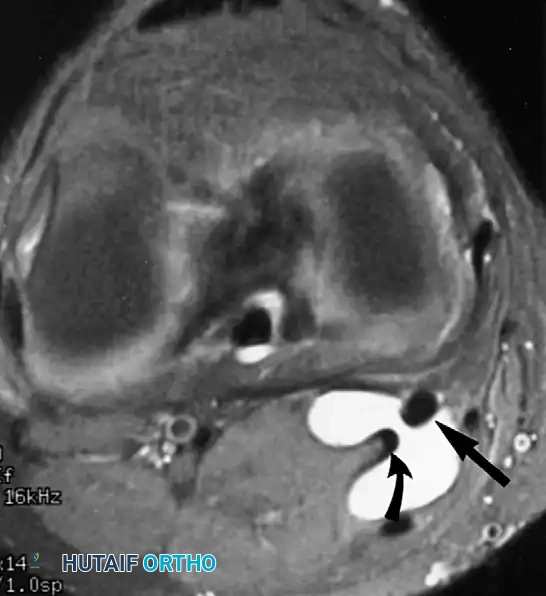
كيس بيكر خلف الركبة
تعتبر أكياس بيكر أو الأكياس المأبضية من أكثر الأكياس الزلالية شيوعاً في الركبة. تنشأ هذه الأكياس نتيجة تجمع السوائل وتمدد الجراب الزلالي الموجود خلف الركبة، والذي يتصل بمفصل الركبة عبر فتحة صغيرة تشبه الصمام ذو الاتجاه الواحد في المحفظة الخلفية للمفصل.

من الناحية الجراحية والطبية، نادراً ما يكون كيس بيكر مرضاً مستقلاً بحد ذاته؛ بل هو في الغالب نتيجة لمشكلة أساسية داخل المفصل، وأشهرها تمزق الغضروف الهلالي الداخلي أو الخشونة المتقدمة. لذلك، فإن الاستئصال الجراحي للكيس وحده نادراً ما يُنصح به نظراً لارتفاع معدلات عودته. بدلاً من ذلك، يركز العلاج الحديث على معالجة المشكلة الأساسية داخل المفصل باستخدام المنظار الجراحي. بمجرد إصلاح أو إزالة الجزء الممزق من الغضروف، يقل الضغط داخل المفصل ويختفي الكيس تدريجياً من تلقاء نفسه.
خلع الصابونة وعدم الاستقرار
ينتج عن الخلع الحاد للرضفة (صابونة الركبة) نحو الخارج نمط محدد جداً من كدمات العظام. يحدث هذا بسبب اصطدام الوجه الداخلي للصابونة باللقمة الفخذية الخارجية أثناء عودة الصابونة إلى مكانها الطبيعي.
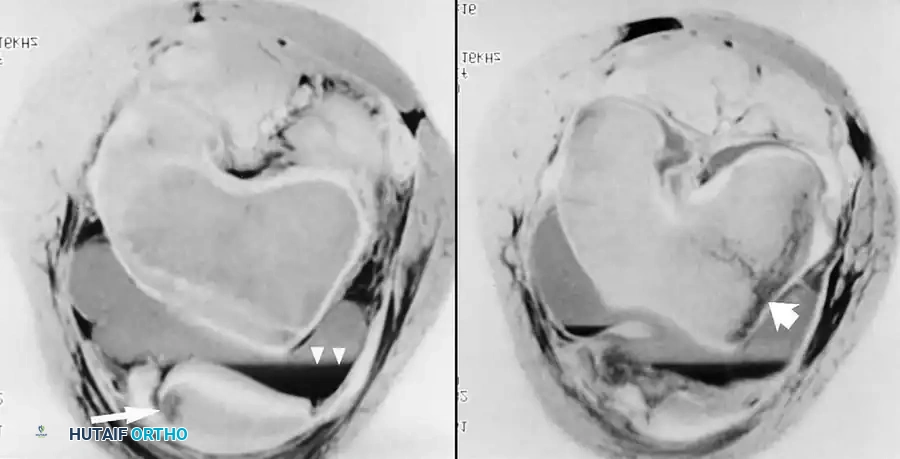
يعتبر الرباط الرضفي الفخذي الداخلي هو المانع الأساسي لانزلاق الصابونة نحو الخارج. في حالات الخلع الحاد التي يصاحبها كسر غضروفي عظمي كبير، أو في حالات عدم الاستقرار المتكرر، يصبح التدخل الجراحي أمراً ضرورياً. تتضمن الجراحة إعادة بناء هذا الرباط باستخدام رقعة وترية ذاتية أو من متبرع. بعد الجراحة، يرتدي المريض دعامة مفصلية مع البدء الفوري في تمارين المدى الحركي لمنع تيبس المفصل.
إصابات وتآكل الغضاريف
تُستخدم تقنيات الرنين المغناطيسي المتقدمة لتحديد حجم ودرجة العيوب الغضروفية البؤرية بدقة متناهية. تظهر هذه التقنيات الثقوب أو التآكلات في طبقة الغضروف الملساء التي تغطي نهايات العظام.
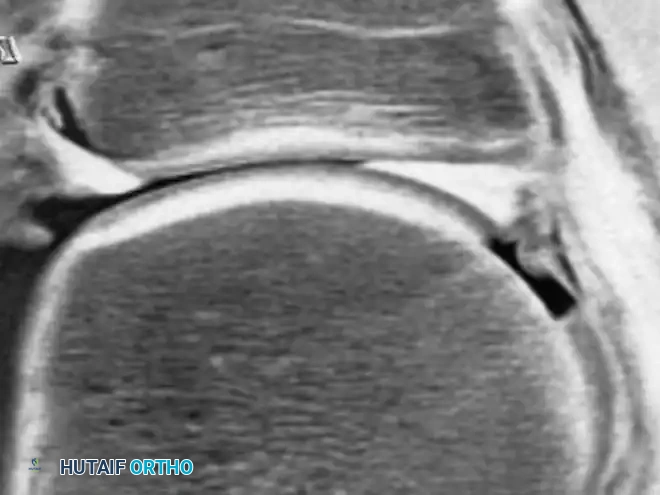
يعتمد العلاج الجراحي لعيوب الغضاريف بشكل أساسي على حجم الإصابة وعمر المريض. للإصابات الصغيرة، تُستخدم تقنية التثقيب الدقيق لتحفيز نخاع العظم على إنتاج غضروف ليفي بديل. أما للإصابات المتوسطة، فيمكن نقل رقع غضروفية عظمية من مناطق غير حاملة للوزن في الركبة إلى منطقة الإصابة. وفي الإصابات الكبيرة، يتم اللجوء إلى تقنيات متقدمة مثل زراعة الخلايا الغضروفية الذاتية.
التشخيص الدقيق لإصابات الأطفال
يتمتع الأطفال بوجود مراكز نمو في نهايات العظام، وهي مناطق غضروفية مسؤولة عن طول العظام. الرنين المغناطيسي له قيمة لا تقدر بثمن في تقييم مضاعفات إصابات مراكز النمو، خاصة عندما تكون صور الأشعة السينية غير واضحة.
الكسور الخفية في مراكز النمو
قد يتعرض الأطفال لإصابات تبدو كالتواء بسيط، لكنها في الواقع كسور دقيقة تمر عبر مركز النمو. تُعرف هذه بكسور سالتر هاريس، وقد تكون خفية تماماً في الأشعة التقليدية.
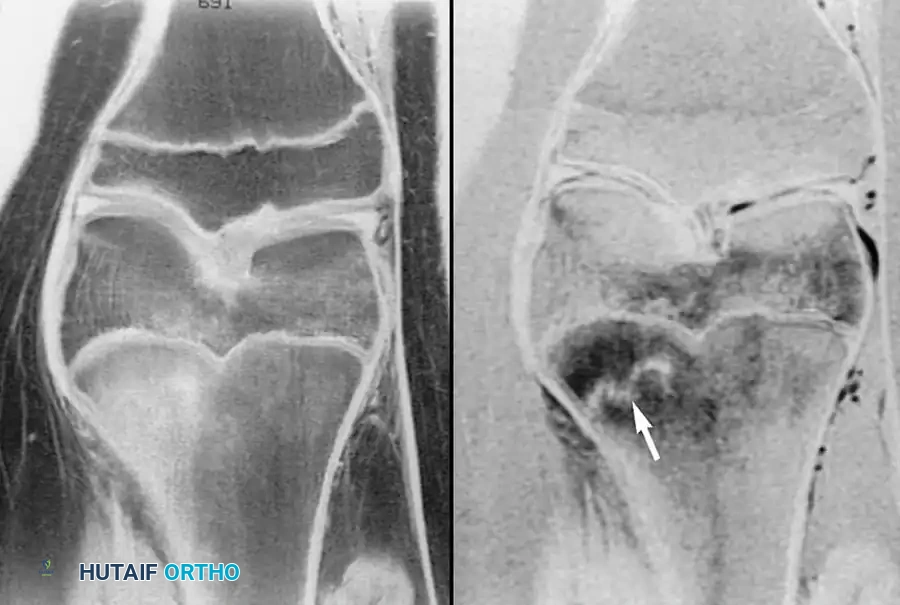
يمكن في كثير من الأحيان علاج هذه الكسور غير المزاحة باستخدام الجبس. ولكن، إذا حدث أي انزياح أو تحرك للكسر، فإن التدخل الجراحي يصبح حتمياً. يتم إرجاع الكسر وتثبيته بأسلاك معدنية دقيقة أو براغي لتجنب أي ضرر دائم قد يؤدي إلى توقف نمو العظمة.
التحام مراكز النمو غير الطبيعي
من المضاعفات الخطيرة لصدمات مراكز النمو هو تكون جسر عظمي غير طبيعي يقطع صفيحة النمو. يؤدي هذا الالتحام المبكر إلى تشوه زاوي في الطرف المصاب أو اختلاف في طول الأطراف مع استمرار نمو الطفل.
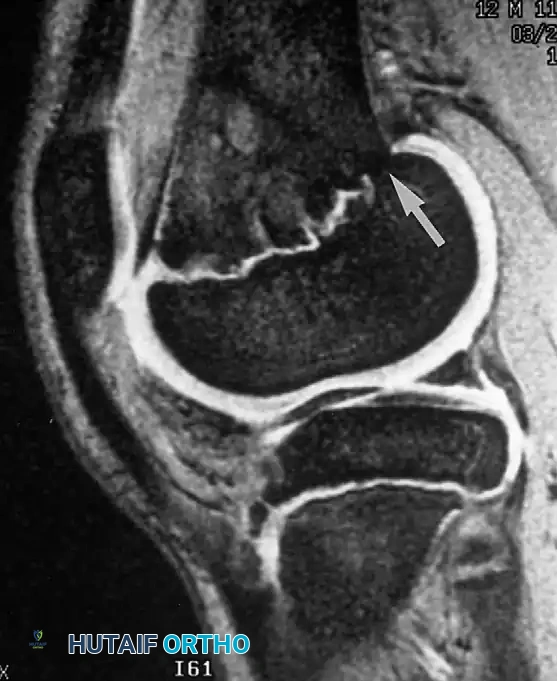
إذا كان الجسر العظمي يشغل مساحة صغيرة من مركز النمو وكان لدى الطفل سنوات متبقية للنمو، فإن الجراحة تهدف إلى استئصال هذا الجسر العظمي ووضع مادة عازلة مثل رقعة دهنية لمنع التحامه مجدداً. أما في الحالات المتقدمة، فقد يتطلب الأمر إجراء عمليات تقويمية لتعديل استقامة العظام.
التشخيص الدقيق لأمراض الورك
يعد تقييم نخر العظام والآلام الغامضة من أكثر دواعي استخدام الرنين المغناطيسي لمفصل الورك. التشخيص المبكر هنا هو الفاصل بين إنقاذ المفصل الطبيعي أو الحاجة لاستبداله.
النخر اللاوعائي في رأس الفخذ
النخر اللاوعائي هو حالة تموت فيها أنسجة العظام بسبب نقص أو انقطاع الإمداد الدموي. التشخيص المبكر أمر بالغ الأهمية لأن العلاجات الجراحية التي تحافظ على المفصل تكون فعالة فقط في المراحل الأولى. ورغم أن الأشعة السينية الأولية تكون طبيعية تماماً، إلا أن الرنين المغناطيسي هو الوسيلة الأكثر حساسية لاكتشاف نقص التروية المبكر.
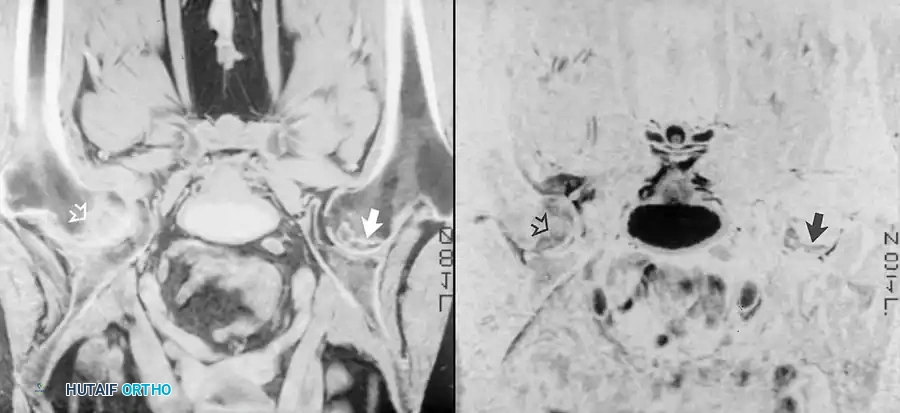
في صور الرنين، يظهر النخر كمنطقة جغرافية محددة ذات إشارة منخفضة داخل الدهون الطبيعية لرأس الفخذ. العلامة المميزة جداً لهذا المرض هي ظهور خطين متوازيين يحيطان بمنطقة النخر، وهو ما يؤكد التشخيص القاطع.
تتدرج خيارات العلاج الجراحي بناءً على مرحلة المرض. في المراحل المبكرة قبل انهيار سطح المفصل، يتم إجراء عملية إزالة الضغط المركزي، حيث يتم حفر نفق دقيق داخل العظم الميت لتخفيف الضغط وتحفيز نمو أوعية دموية جديدة. في حالات أخرى للشباب، قد تُزرع رقعة عظمية دموية من عظمة الشظية. أما إذا انهار سطح المفصل وحدثت خشونة ثانوية، فإن زراعة مفصل الورك الصناعي تصبح الحل الأمثل لاستعادة جودة الحياة.
هشاشة العظام العابرة في الورك
هشاشة العظام العابرة هي حالة محدودة ذاتياً تتميز بظهور مفاجئ لألم شديد في الورك مع ارتشاح وتورم عميق في نخاع العظم. وُصفت هذه الحالة قديماً لدى النساء الحوامل في الثلث الأخير من الحمل، لكنها تُشخص اليوم بشكل متكرر لدى الرجال في منتصف العمر.
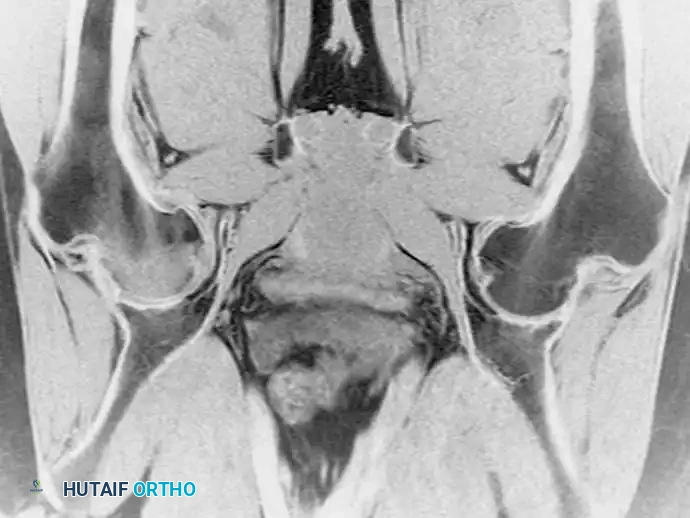
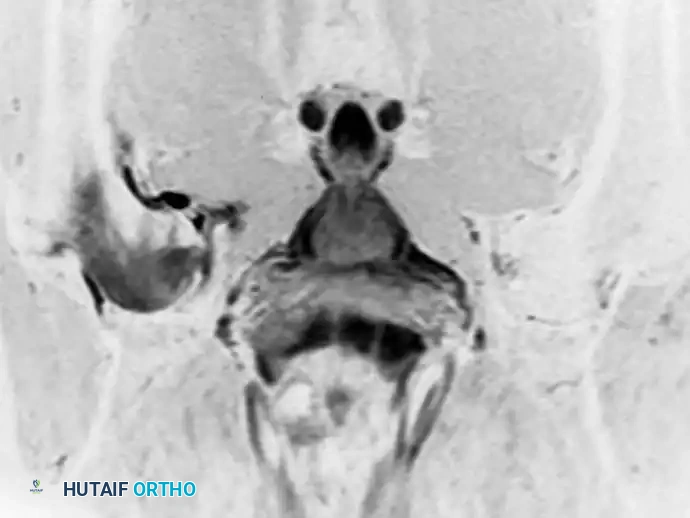
يتميز مظهر هذه الحالة في الرنين المغناطيسي بوجود وذمة (تورم مائي) منتشرة في رأس وعنق عظمة الفخذ، دون وجود العلامات الجغرافية المحددة التي نراها في النخر اللاوعائي.
لحسن الحظ، العلاج هنا غير جراحي بالكامل. يعتمد العلاج على حماية المفصل باستخدام العكازات لمنع حدوث كسور إجهادية في العظم الضعيف، بالإضافة إلى مسكنات الألم. تتعافى هذه الحالة تلقائياً وتختفي الأعراض وتعود صور الرنين المغناطيسي إلى طبيعتها خلال فترة تتراوح بين ستة إلى اثني عشر شهراً.
كسور الورك الخفية عند كبار السن
في فئة كبار السن، يراجع العديد من المرضى أقسام الطوارئ يعانون من ألم شديد في الورك وعدم قدرة على الوقوف بعد سقوط بسيط. عندما تكون صور الأشعة السينية الأولية سليمة أو غير حاسمة، يصبح الرنين المغناطيسي هو الخيار التشخيصي الأول.
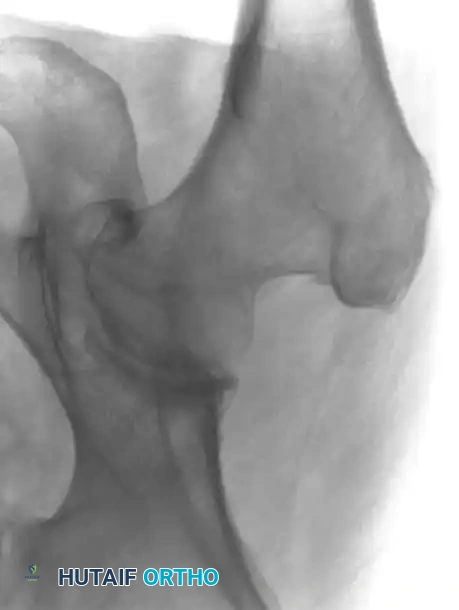
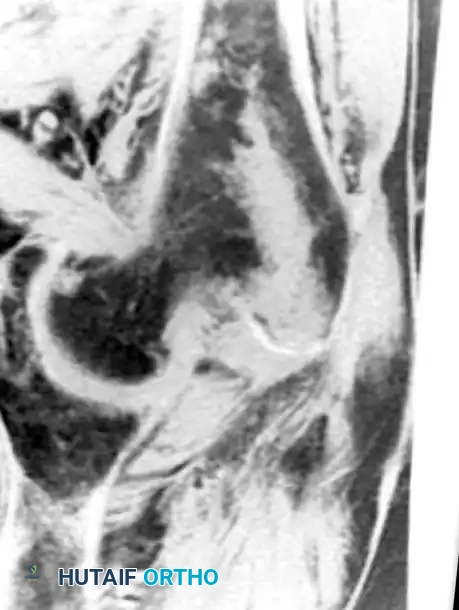
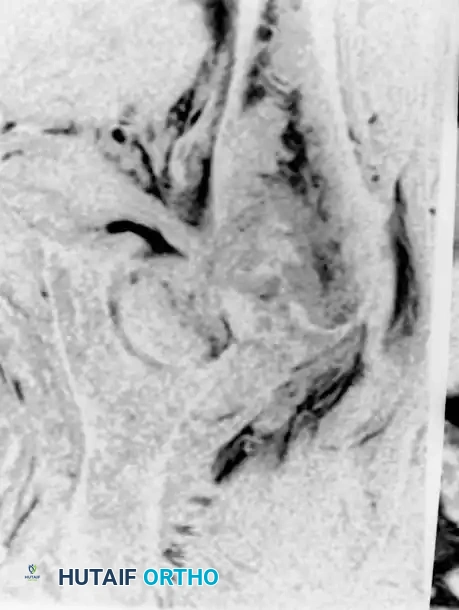
تظهر الكسور الخفية في الرنين المغناطيسي كخطوط داكنة محاطة بتورم واضح في نخاع العظم، ويمكن رؤيتها فور حدوث الإصابة. المعلومات التشريحية الدقيقة التي يوفرها الفحص تحدد استراتيجية العلاج بشكل مباشر. إذا كان الكسر مقتصراً على المدور الكبير، يمكن العلاج بالراحة والعكازات. أما كسور عنق الفخذ غير المزاحة فتتطلب تثبيتاً عاجلاً بمسامير معدنية لمنع انزياحها. بينما تتطلب الكسور بين المدورين تثبيتاً بمسامير انزلاقية أو مسامير نخاعية للسماح للمريض بالحركة المبكرة وتجنب مضاعفات البقاء في السرير لفترات طويلة.
تمزق الشفا الحقي في الورك
تطور تقييم الشفا الحقي (الغضروف الدائري المبطن لتجويف الورك) بشكل كبير. اليوم، يعتبر فحص الرنين المغناطيسي المفصلي بالصبغة هو المعيار الذهبي لتشخيص هذه التمزقات. يتضمن الإجراء حقن صبغة آمنة داخل المفصل تحت توجيه الأشعة، مما يؤدي إلى تمدد محفظة المفصل وإبراز أي تمزقات في الغضروف أو الأربطة الداخلية بدقة متناهية، مما يمهد الطريق لإصلاحها جراحياً بالمنظار.
خيارات العلاج المتاحة
بناءً على النتائج الدقيقة التي يقدمها فحص الرنين المغناطيسي، تتنوع خيارات العلاج لتناسب حالة كل مريض على حدة. ينقسم العلاج بشكل عام إلى مسارين رئيسيين:
المسار التحفظي: ويشمل الراحة، تعديل النشاط الحركي، استخدام العكازات لتخفيف الحمل عن المفصل، الأدوية المضادة للالتهابات، وبرامج العلاج الطبيعي المكثفة لتقوية العضلات المحيطة بالمفصل. يُتبع هذا المسار في حالات هشاشة العظام العابرة، الإصابات الغضروفية البسيطة، والكسور غير الممتدة.
المسار الجراحي: ويتم اللجوء إليه عندما تكون الإصابة الهيكلية كبيرة وتعيق وظيفة المفصل. يشمل ذلك جراحات المناظير الطفيفة التوغل لإصلاح الغضاريف والأربطة، عمليات التثقيب المركزي لإنقاذ رأس الفخذ، التثبيت المعدني للكسور، وصولاً إلى العمليات الكبرى مثل استبدال المفاصل التالفة بمفاصل صناعية متطورة تضمن عودة المريض لحياته الطبيعية بدون ألم.
التعافي وما بعد العلاج
مرحلة التعافي هي جزء لا يتجزأ من نجاح أي خطة علاجية، سواء كانت تحفظية أو جراحية. تختلف مدة التعافي بشكل كبير بناءً على طبيعة الإصابة ونوع التدخل.
في حالات التدخلات البسيطة بالمنظار، قد يعود المريض لممارسة أنشطته اليومية خلال أسابيع قليلة مع الالتزام ببرنامج تأهيل حركي. أما في الجراحات المعقدة مثل إعادة بناء الأربطة أو زراعة الغضاريف أو علاج نخر العظام، فإن الالتزام بتعليمات الطبيب فيما يخص تحميل الوزن تدريجياً يعتبر أمراً حاسماً لنجاح العملية. يلعب العلاج الطبيعي دوراً محورياً في استعادة المدى الحركي الكامل للمفصل، منع التيبس، واستعادة القوة العضلية التي تضمن استقرار المفصل على المدى الطويل.
الأسئلة الشائعة
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك

