عملية دمج مفصل الركبة: الدليل الشامل للأسباب والتقنيات والتعافي
الخلاصة الطبية
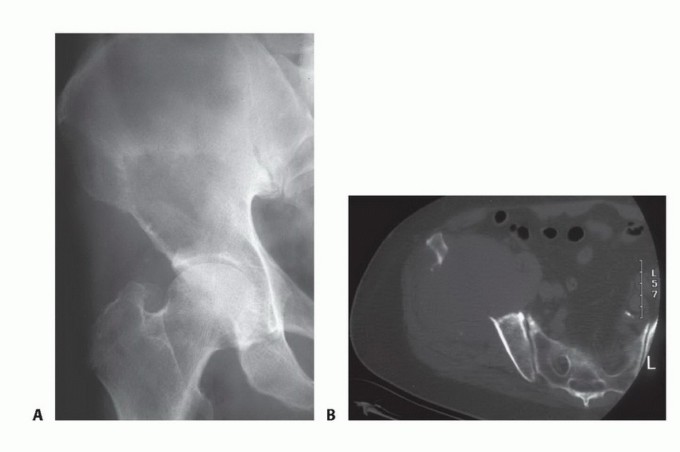
عملية دمج مفصل الركبة، أو إيثاق الركبة، هي إجراء جراحي يهدف إلى لحام عظام الفخذ والقصبة معاً لتكوين عظمة واحدة صلبة. تُستخدم هذه الجراحة كحل نهائي لتخفيف الألم الشديد وتوفير الاستقرار، خاصة بعد فشل عمليات تغيير المفصل الصناعي أو في حالات العدوى الشديدة.
الخلاصة الطبية السريعة: عملية دمج مفصل الركبة، أو إيثاق الركبة، هي إجراء جراحي يهدف إلى لحام عظام الفخذ والقصبة معاً لتكوين عظمة واحدة صلبة. تُستخدم هذه الجراحة كحل نهائي لتخفيف الألم الشديد وتوفير الاستقرار، خاصة بعد فشل عمليات تغيير المفصل الصناعي أو في حالات العدوى الشديدة.
مقدمة عن عملية دمج مفصل الركبة
تُعد عملية دمج مفصل الركبة (Knee Arthrodesis)، والتي تُعرف طبياً أيضاً باسم "إيثاق المفصل"، واحدة من الإجراءات الجراحية العريقة والمهمة في تاريخ جراحة العظام. تاريخياً، كانت هذه العملية تُجرى لعلاج عدم الاستقرار الشديد الناتج عن أمراض مثل شلل الأطفال. ومع التطور الهائل في الطب الحديث والنجاح الساحق لعمليات تغيير مفصل الركبة الصناعي، أصبح اللجوء إلى دمج المفصل نادراً كخيار أولي.
اليوم، تُعتبر هذه العملية بمثابة "إجراء إنقاذي" نهائي وحاسم. يُلجأ إليها عندما تستنفد كافة الخيارات الطبية والجراحية الأخرى، خاصة للمرضى الذين يعانون من ألم مبرح ومستمر، أو أولئك الذين لم يعودوا مرشحين لعمليات إعادة بناء المفصل أو تركيب المفاصل الصناعية. الهدف الأساسي من هذه الجراحة ليس استعادة حركة الركبة، بل توفير طرف سفلي مستقر، قوي، وخالٍ تماماً من الألم، مما يتيح للمريض العودة إلى ممارسة حياته اليومية والمشي بثبات.

تشريح الركبة وأهمية الاستقرار الحيوي
يتكون مفصل الركبة الطبيعي من التقاء ثلاث عظام رئيسية وهي عظمة الفخذ، وعظمة القصبة (الساق)، والرضفة (صابونة الركبة). في الحالة الطبيعية، ينزلق هذا المفصل بسلاسة بفضل الغضاريف والسائل الزليلي، مما يسمح بثني وفرد الساق.
في عملية دمج مفصل الركبة، يقوم الجراح بإزالة الغضاريف التالفة والأسطح المفصلية المتبقية، ثم يضع نهايات عظمة الفخذ وعظمة القصبة معاً في وضعية محددة بدقة لتلتحم وتصبح عظمة واحدة متصلة.
لضمان أفضل وظيفة حيوية وميكانيكية للمريض بعد الجراحة، لا يتم دمج الركبة في وضع مستقيم تماماً (صفر درجة)، بل يتم ضبط الزوايا التالية بدقة فائقة
* الزاوية الانثنائية من صفر إلى 15 درجة للمساعدة في رفع القدم عن الأرض أثناء المشي وتسهيل الجلوس
* الزاوية الأروحية من 5 إلى 8 درجات لاستعادة المحور الميكانيكي الطبيعي للساق وتوزيع الحمل بشكل صحي على الورك والكاحل
* الدوران الخارجي بمقدار 10 درجات ليتطابق مع زاوية تقدم القدم الطبيعية أثناء المشي
دواعي إجراء عملية دمج مفصل الركبة
بفضل التقدم الطبي، لم تعد هذه العملية تُجرى إلا في حالات محددة جداً، حيث يكون الهدف هو إنقاذ الطرف من البتر أو إنهاء معاناة المريض مع الألم المزمن. تشمل الدواعي الرئيسية لإجراء هذه الجراحة ما يلي
فشل مفصل الركبة الصناعي
يُعد هذا هو السبب الأكثر شيوعاً في العصر الحديث. عندما تفشل عملية تغيير مفصل الركبة (سواء الأولية أو المراجعة)، خاصة بسبب العدوى البكتيرية المستعصية (التهاب المفصل الصناعي)، أو الفقدان الهائل للأنسجة العظمية، أو التمزق الكامل لآلية الباسطة (الأوتار والعضلات التي تفرد الركبة)، يصبح دمج المفصل هو الحل الأمثل لتوفير ساق قوية ومستقرة.
التهاب المفاصل الشديد لفئات محددة
في حالات نادرة، قد تكون هذه العملية الخيار الأفضل للعمال الشباب ذوي النشاط البدني الشاق جداً، أو للمرضى الذين يعانون من سمنة مفرطة، حيث أن تركيب مفصل صناعي في هذه الحالات قد يحمل خطراً كبيراً للفشل الميكانيكي المبكر.
العدوى والتيبس المفصلي
المرضى الذين يعانون من تيبس مؤلم في الركبة نتيجة عدوى قيحية سابقة، أو مرض السل العظمي، أو هشاشة العظام الشديدة الناتجة عن صدمات وحوادث قوية، يجدون في عملية الدمج راحة تامة من الألم.
اعتلال المفاصل العصبي
يُعرف أيضاً بمفصل شاركو، وهو تدمير تدريجي للمفصل يحدث غالباً بسبب تلف الأعصاب (كما في حالات مرض السكري المتقدم). في هذه الحالات، يُمنع تركيب مفصل صناعي بسبب ارتفاع خطر الفشل الكارثي، ويكون الدمج هو الخيار الآمن.
استئصال الأورام العظمية
في حالات الأورام الخبيثة أو الأورام الحميدة العدوانية حول الركبة، قد يتطلب الأمر استئصال جزء كبير من العظم. يتم استخدام تقنيات الدمج لإعادة بناء الطرف وتوفير دعامة قوية للمريض.
الأعراض التي تستدعي التدخل الجراحي
المرضى المرشحون لهذه العملية يعانون عادة من تدهور شديد في جودة الحياة. تشمل الأعراض والعلامات التي تدفع الطبيب لاقتراح هذا الخيار
* ألم مبرح ومستمر لا يستجيب لأي مسكنات طبية
* عدم استقرار كامل في الركبة مما يؤدي إلى السقوط المتكرر
* وجود تقيح أو إفرازات مستمرة ناتجة عن عدوى عميقة في مفصل صناعي سابق
* عدم القدرة على تحمل الوزن على الساق المصابة نهائياً
* فقدان كامل لوظيفة العضلات والأوتار المحيطة بالركبة
التشخيص والتحضير قبل الجراحة
يتطلب التحضير لعملية دمج مفصل الركبة تقييماً طبياً ونفسياً شاملاً. يقوم جراح العظام بإجراء سلسلة من الفحوصات لضمان نجاح الإجراء وتحديد التقنية الجراحية الأنسب.
الفحوصات الطبية والمخبرية
تشمل الفحوصات التصوير بالأشعة السينية لتحديد كمية العظام المتبقية، والتصوير بالرنين المغناطيسي أو الأشعة المقطعية لتقييم الأنسجة الرخوة. في حالات العدوى، يتم سحب سائل من الركبة وتحليله، وإجراء فحوصات دم شاملة لتحديد نوع البكتيريا واختيار المضاد الحيوي المناسب.
التجربة السريرية قبل الجراحة
هذه الخطوة تُعد من أهم "الدرر السريرية" في التحضير. يجب أن يدرك المريض تماماً القيود الوظيفية للركبة المدمجة (غير القابلة للثني). تشمل الشكاوى الشائعة بعد الجراحة صعوبة استخدام وسائل النقل العام، ضيق المساحة في المسارح أو الملاعب، وصعوبة النهوض في حال السقوط.
لذلك، يوصي الأطباء بشدة بإجراء تجربة مسبقة تتمثل في وضع الساق في جبيرة صلبة أو دعامة طويلة لعدة أسابيع. يساعد هذا الإجراء المريض على التكيف النفسي والجسدي مع واقع الركبة الثابتة قبل اتخاذ القرار النهائي بالخضوع لجراحة لا رجعة فيها.
التقنيات الجراحية لدمج مفصل الركبة
تتطلب هذه الجراحة دقة بالغة وتخطيطاً مسبقاً، خاصة في الحالات التي خضعت لجراحات سابقة، وذلك لتجنب تلف الأنسجة ومشاكل التئام الجروح.
الشقوق الجراحية وكشف المفصل
يتم اختيار الشق الجراحي بعناية. في حالات الدمج الأولي، يُفضل إجراء شق طولي أمامي قوي. أما في حالات إنقاذ الركبة بعد فشل المفصل الصناعي، يتم استخدام الندبات الجراحية القديمة (الشق الجانبي عادة) للحفاظ على التروية الدموية للجلد.
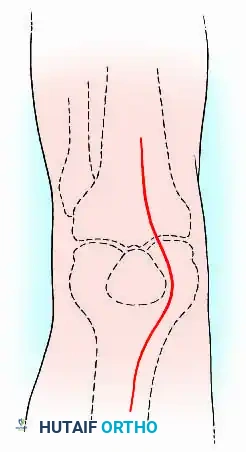
يتم شق الأوتار طولياً، وغالباً ما يتم استئصال صابونة الركبة (الرضفة) لاستخدامها كطعم عظمي طبيعي يساعد في عملية الالتئام.
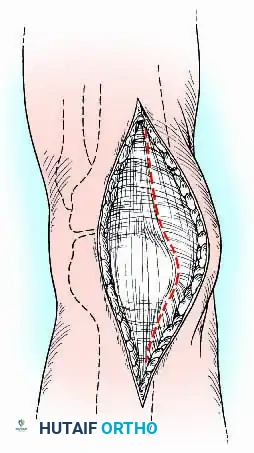
بعد ذلك، يتم كشف المفصل بالكامل وإزالة كافة الأنسجة التالفة، الغضاريف المتبقية، الأربطة المتقاطعة، وأي بقايا من المفصل الصناعي القديم أو الأسمنت العظمي للوصول إلى عظام صحية ونظيفة.
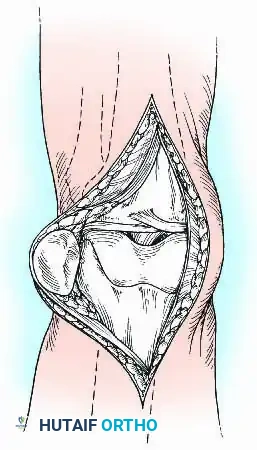
تحضير العظام وقصها
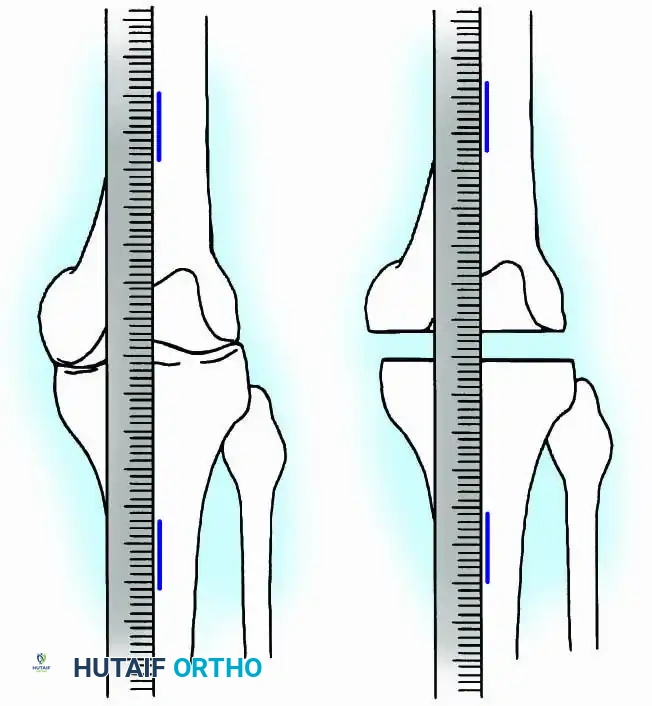
يعتمد نجاح الجراحة بشكل كبير على زيادة مساحة التلامس بين العظام الإسفنجية الحية التي تنزف بشكل صحي. يستخدم الجراح منشاراً كهربائياً متذبذباً مع تروية مستمرة بمحلول ملحي لمنع الحروق الحرارية للعظام.
يتم قص السطح العلوي لعظمة القصبة والسطح السفلي لعظمة الفخذ بشكل مستوٍ تماماً، لضمان تطابق الأسطح العظمية عند وضع الركبة في الزاوية المطلوبة (انثناء طفيف وميلان للخارج).
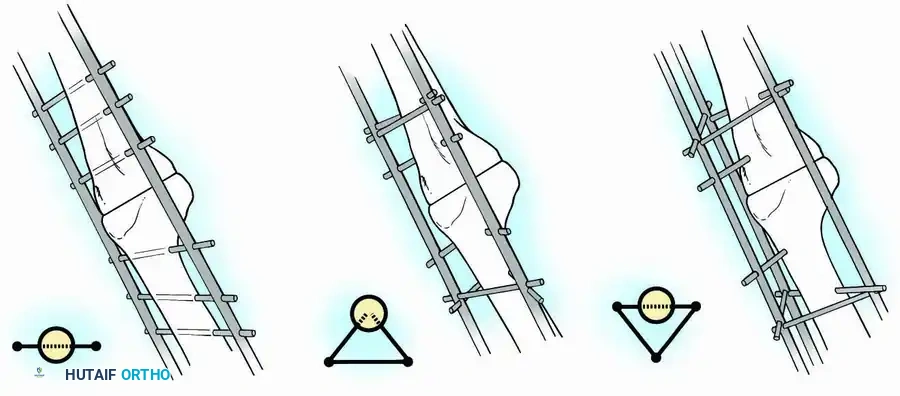
التثبيت الخارجي لدمج الركبة
يُستخدم التثبيت الخارجي الانضغاطي عادة عندما يكون هناك فقدان قليل للعظام وتكون الأسطح العظمية واسعة ومسطحة.
تتميز هذه التقنية بأنها توفر ضغطاً ديناميكياً مستقراً على موقع الدمج، وتتجنب وضع أي معادن داخل القناة النخاعية للعظم، وهو أمر بالغ الأهمية في حالات العدوى النشطة. ومع ذلك، قد تكون الإطارات الخارجية مزعجة للمريض وتتطلب عناية خاصة لتجنب التهاب مواقع الدبابيس.
يتم إدخال مسامير معدنية عبر عظمة الفخذ وعظمة القصبة، وتوصيلها بإطار خارجي متين يوفر استقراراً ممتازاً متعدد المستويات.
المسمار النخاعي لدمج الركبة
يُعتبر التثبيت باستخدام المسمار النخاعي (Intramedullary Nailing) هو المعيار الذهبي والخيار الأفضل عندما يكون هناك فقدان كبير في العظام يمنع استخدام تقنية الضغط المباشر (مثل حالات استئصال الأورام أو فشل المفاصل الصناعية المعقدة).
توفر هذه التقنية استقراراً هيكلياً فورياً، وتسمح للمريض بتحميل الوزن على الساق في وقت مبكر، وتتميز بمعدلات التحام عالية جداً (تتراوح بين 85% إلى 100%)، بالإضافة إلى راحة أكبر للمريض لعدم وجود إطارات خارجية.
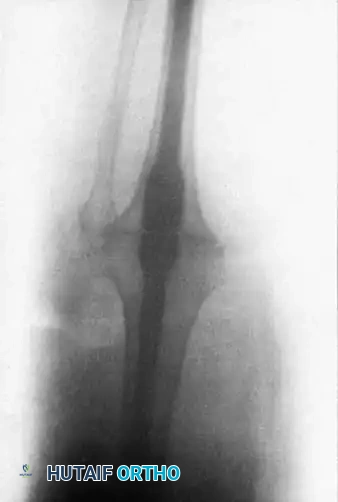
في حالات العدوى، يتم إجراء الجراحة على مرحلتين. المرحلة الأولى تتضمن إزالة المفصل الصناعي وتنظيف العدوى ووضع فاصل أسمنتي مشبع بالمضادات الحيوية. بعد القضاء على العدوى تماماً، تبدأ المرحلة الثانية حيث يتم إدخال مسمار معدني طويل من التيتانيوم يمتد من منتصف عظمة الفخذ وصولاً إلى منتصف عظمة الساق.
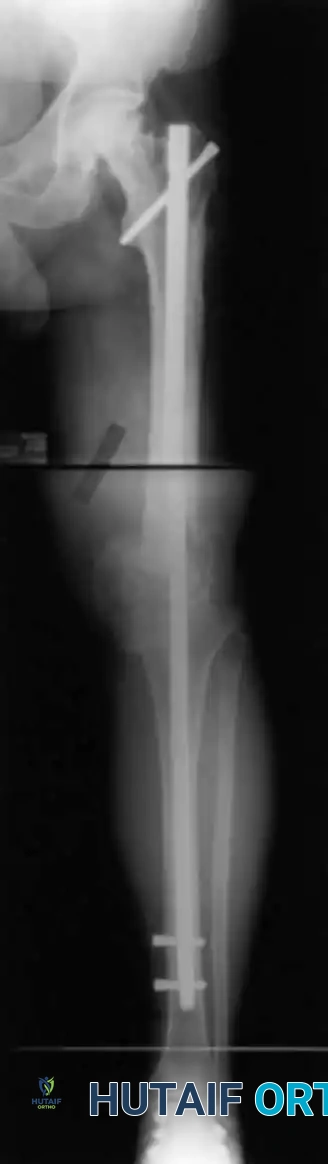
يتم تثبيت المسمار بمسامير تشابكية علوية وسفلية لمنع الدوران، وتُحشى منطقة الدمج بطعوم عظمية لتحفيز نمو العظام والتحامها.
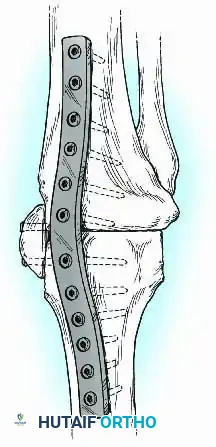
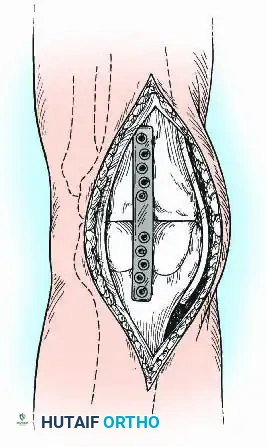
التثبيت باستخدام الشرائح المعدنية
في بعض الحالات التي يكون فيها استخدام المسمار النخاعي مستحيلاً (بسبب وجود تشوهات شديدة في العظام أو معادن سابقة داخل القناة النخاعية)، يلجأ الجراح إلى التثبيت الداخلي باستخدام شرائح معدنية سميكة وقوية.
يمكن استخدام شريحة أمامية واسعة تعمل كشريط شد عندما تتعرض الركبة لقوى الانثناء أثناء المشي.
وللحصول على استقرار ميكانيكي أعلى، خاصة في حالات الفقدان العظمي الضخم، يمكن استخدام تقنية التثبيت المزدوج (شريحة من الداخل وأخرى من الخارج)، وغالباً ما يتم دعمها بطعوم عظمية كبيرة لسد الفجوات.
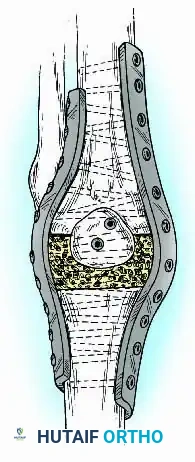
مرحلة التعافي وإعادة التأهيل
يعتمد بروتوكول التعافي بشكل كبير على نوع التثبيت الذي تم استخدامه خلال الجراحة. يتطلب التعافي التزاماً تاماً من المريض بتعليمات الطبيب وفريق العلاج الطبيعي.
التعافي بعد التثبيت بالمسمار النخاعي
نظراً لقوة المسمار النخاعي وقدرته على تحمل الأحمال، يُسمح للمرضى عادة بالبدء في تحميل الوزن تدريجياً وبشكل مبكر جداً باستخدام العكازات أو المشاية. يركز العلاج الطبيعي على تقوية عضلات الورك والكاحل، وتمارين التوازن، والتدريب على المشي الصحيح بالطرف الجديد.
التعافي بعد التثبيت الخارجي أو الشرائح
في هذه الحالات، يُمنع المريض من تحميل الوزن الكامل على الساق للأسابيع الستة إلى الثمانية الأولى. يتم إجراء صور أشعة سينية دورية (في الأسبوع الرابع، والثامن، والثاني عشر) لمراقبة تكون الكالس (النسيج العظمي الجديد) والتحام العظام. إذا كان التثبيت الداخلي ضعيفاً، قد يضطر المريض لارتداء جبيرة طويلة حتى يتم التأكد من الالتحام الكامل، والذي قد يستغرق من 12 إلى 16 أسبوعاً.
التكيف مع نمط الحياة الجديد
التعافي الحقيقي يكمن في التكيف مع الساق المستقيمة. سيتعلم المريض تقنيات جديدة للجلوس في الأماكن الضيقة، ركوب السيارات، وارتداء الملابس. قد يوصي الطبيب بتعديلات بسيطة في الأحذية (مثل رفع كعب الحذاء قليلاً) لتعويض أي قصر طفيف في الساق المصابة وتسهيل حركة المشي.
المضاعفات المحتملة وكيفية التعامل معها
كأي جراحة كبرى ومعقدة، تحمل عملية دمج مفصل الركبة بعض المخاطر والمضاعفات التي يجب أن يكون المريض على دراية بها
- عدم الالتئام العظمي وهي المضاعفة الأكثر تحدياً، وتحدث في 5% إلى 15% من الحالات. عوامل الخطر تشمل التدخين، العدوى المتبقية، أو عدم كفاية الضغط بين العظام. علاجها يتطلب تدخلاً جراحياً إضافياً لوضع طعوم عظمية جديدة أو محفزات حيوية لنمو العظم.
- تكرار العدوى يمثل تهديداً خطيراً، خاصة للمرضى الذين أجروا الجراحة بسبب التهاب مفصل صناعي سابق. يتطلب الأمر متابعة دقيقة وعلاجاً مكثفاً بالمضادات الحيوية.
- قصر الساق بسبب إزالة الأجزاء التالفة من العظام، قد تصبح الساق أقصر ببضعة سنتيمترات. يتم علاج هذا عادة باستخدام ضبانات طبية أو أحذية مخصصة لتعويض الفرق ومنع آلام الظهر.
الأسئلة الشائعة
ماهية عملية دمج مفصل الركبة
هي إجراء جراحي يهدف إلى إزالة المفصل التالف بالكامل ولحام عظمة الفخذ بعظمة الساق لتكوين عظمة واحدة صلبة ومستقيمة، مما يزيل الألم تماماً ولكنه يلغي حركة ثني الركبة.
القدرة على المشي بعد الجراحة
نعم، ستتمكن من المشي بشكل جيد ومستقر. أثبتت الدراسات أن سرعة المشي وكفاءة استهلاك الطاقة لدى مرضى دمج الركبة قريبة جداً من أولئك الذين لديهم مفاصل صناعية، بل إن الطرف المدمج يكون أكثر استقراراً وقدرة على تحمل الأعمال الشاقة.
مستوى الألم المتوقع بعد دمج الركبة
بعد انتهاء فترة التعافي الجراحي والتئام العظام تماماً، يختفي ألم المفصل المزمن الذي كان يعاني منه المريض قبل الجراحة بنسبة تقارب 100%، وتصبح الساق خالية من الألم.
الإطار الزمني للعودة إلى العمل
يعتمد ذلك على طبيعة العمل ونوع التثبيت الجراحي. الأعمال المكتبية قد تتطلب من شهرين إلى ثلاثة أشهر، بينما الأعمال البدنية الشاقة قد تتطلب الانتظار حتى يكتمل الالتحام العظمي تماماً، وهو ما يستغرق عادة من 4 إلى 6 أشهر.
إمكانية قيادة السيارة بعد العملية
إذا كانت الجراحة في الساق اليسرى (وكانت السيارة أوتوماتيكية)، يمكن العودة للقيادة بمجرد التوقف عن تناول المسكنات القوية. أما إذا كانت في الساق اليمنى، فقد يتطلب الأمر تعديلات خاصة في دواسات السيارة أو تعلم تقنيات معينة للقيادة بساق مستقيمة.
البدائل المتاحة لعملية دمج الركبة
تُعتبر هذه العملية حلاً نهائياً. البدائل في الحالات المستعصية تكون إما الاستمرار في تناول مسكنات
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وتميز في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك