الطب المحيط بالجراحة وجراحة العظام: الوقاية من الجلطات الدموية الخطيرة
الخلاصة الطبية
الوقاية من الجلطات الدموية بعد جراحة العظام ضرورية لسلامة المرضى. تتضمن العلاج إجراءات ميكانيكية وأدوية مضادة للتخثر، ويقوم الأستاذ الدكتور محمد هطيف في صنعاء بتصميم خطة وقائية فردية لتقليل المخاطر وضمان التعافي الآمن.
الخلاصة الطبية السريعة: الوقاية من الجلطات الدموية بعد جراحة العظام ضرورية لسلامة المرضى. تتضمن العلاج إجراءات ميكانيكية وأدوية مضادة للتخثر، ويقوم الأستاذ الدكتور محمد هطيف في صنعاء بتصميم خطة وقائية فردية لتقليل المخاطر وضمان التعافي الآمن.
مقدمة: حماية حياتك من الجلطات الدموية بعد جراحة العظام
تعتبر الجراحة العظمية، على الرغم من فوائدها الجمة في استعادة الحركة وتخفيف الألم، محفوفة بمخاطر معينة يجب التعامل معها بمنتهى الجدية. ومن بين هذه المخاطر، تبرز الجلطات الدموية كتهديد صامت وخطير قد يؤثر على تعافي المريض وسلامته العامة. إن الوقاية من هذه الجلطات ليست مجرد إجراء طبي روتيني، بل هي حجر الزاوية في الرعاية المحيطة بالجراحة لضمان أفضل النتائج للمرضى.
في هذا الدليل الشامل، سنتعمق في فهم الجلطات الدموية، أسبابها، أعراضها، وكيفية تشخيصها والوقاية منها، مع التركيز بشكل خاص على سياق جراحة العظام. هدفنا هو تزويدك بالمعلومات الضرورية لتكون شريكًا فعالًا في رحلة علاجك وشفائك.
يقود هذه الجهود في صنعاء الأستاذ الدكتور محمد هطيف، وهو اسم لامع في عالم جراحة العظام والطب المحيط بالجراحة. بفضل خبرته الواسعة والتزامه بالمعايير العالمية، يعد الدكتور هطيف المرجع الأول في اليمن لتقديم رعاية متكاملة تضع سلامة المريض في المقام الأول. يشتهر الدكتور هطيف بتبنيه أحدث البروتوكولات للوقاية من الجلطات الدموية، مما يضمن لمرضاه أعلى مستويات الأمان والفعالية قبل وأثناء وبعد أي إجراء جراحي للعظام. إن فهمك لهذه المعلومات سيعزز ثقتك في الرعاية التي يقدمها الدكتور هطيف وفريقه المتخصص.
التشريح والآلية: كيف تتكون الجلطات الدموية؟
لفهم كيفية الوقاية من الجلطات الدموية، من المهم أن نعرف أولاً كيف تتكون هذه الجلطات وأين.
الجهاز الدوري وتكوين الجلطات
يتكون الجهاز الدوري في جسم الإنسان من القلب والأوعية الدموية (الشرايين والأوردة) التي تعمل معًا لنقل الدم الغني بالأكسجين والمغذيات إلى جميع أنحاء الجسم وإعادة الدم المستنفد إلى القلب والرئتين. تتدفق الأوردة الدم من الأطراف نحو القلب. في الظروف الطبيعية، يتدفق الدم بسلاسة داخل الأوعية الدموية. ومع ذلك، في بعض الحالات، يمكن أن تتشكل كتل من الدم المتخثر داخل الأوعية الدموية، تُعرف بالجلطات الدموية (Thrombi).
الجلطة الوريدية العميقة (DVT) والانصمام الرئوي (PE)
- الجلطة الوريدية العميقة (DVT): تتشكل هذه الجلطات غالبًا في الأوردة العميقة للساقين أو الفخذين. عندما تتكون جلطة في مكان غير مناسب، فإنها تعيق تدفق الدم وقد تسبب الألم والتورم.
- الانصمام الرئوي (PE): الخطر الأكبر يكمن في إمكانية انفصال جزء من الجلطة الوريدية العميقة وانتقالها عبر مجرى الدم إلى الرئتين، حيث يمكن أن تسد الشرايين الرئوية. هذه الحالة، المعروفة بالانصمام الرئوي، خطيرة للغاية ويمكن أن تكون قاتلة إذا لم تُعالج فورًا.
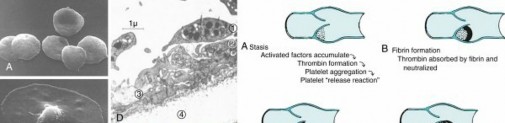
متلازمة فيرخوف (Virchow's Triad)
لفهم سبب تكون الجلطات الدموية، غالبًا ما نرجع إلى "متلازمة فيرخوف"، وهي ثلاثية من العوامل التي تزيد من خطر التخثر:
- تلف البطانة الداخلية للأوعية الدموية (Endothelial Damage):
- يمكن أن يحدث هذا التلف نتيجة للصدمات أو الجراحة.
- عندما تتلف البطانة، تتعرض ألياف الكولاجين، مما يحفز الصفائح الدموية (Platelets) على الالتصاق والتجمع.
- تلعب الصفائح الدموية ثلاثة أدوار رئيسية: الالتصاق والتنشيط، إفراز وسطاء مؤيدين للتخثر، وتجميع المزيد من الصفائح الدموية لتكوين سدادة.
- ركود الدم (Stasis):
- يعني تباطؤ أو توقف تدفق الدم، مما يسمح بتجمع البروتينات والخلايا المكونة للجلطات.
- يحدث هذا بسبب قلة الحركة (بعد الجراحة، الشلل، أو الألم الشديد)، زيادة لزوجة الدم (كما في كثرة الحمر أو بعض أنواع السرطان)، أو نقص تدفق الدم (مثل استخدام العاصبة الجراحية أو أمراض الأوعية الدموية).
- فرط التخثر (Hypercoagulability):
- هي حالة يكون فيها الدم أكثر عرضة للتخثر بشكل غير طبيعي.
- تتضمن هذه الحالة تنشيط سلسلة التخثر، حيث يتحول الفيبرينوجين القابل للذوبان إلى فيبرين غير قابل للذوبان، وهو المكون الرئيسي للجلطة.
يحرص الأستاذ الدكتور محمد هطيف على فهم هذه الآليات المعقدة لتحديد المخاطر بدقة وتطبيق استراتيجيات وقائية فعالة مصممة خصيصًا لكل مريض، مما يقلل بشكل كبير من فرص حدوث هذه المضاعفات الخطيرة.
الأسباب وعوامل الخطر: من هم الأكثر عرضة للجلطات؟
تتعدد العوامل التي تزيد من خطر الإصابة بالجلطات الدموية، خاصة في سياق جراحة العظام. يقوم الأستاذ الدكتور محمد هطيف بتقييم هذه العوامل بدقة لكل مريض لوضع خطة وقائية مخصصة.
عوامل الخطر الخاصة بالمريض
تختلف تقديرات مخاطر الجلطات الدموية (الوريدية الانسدادية) بناءً على عدة عوامل:
- التعريفات: ما إذا كانت الجلطات بدون أعراض مقابل الجلطات المصحوبة بأعراض.
- الموقع:
- الجلطات البعيدة: تلك التي تتكون أسفل حيز الركبة (Popliteal space) ولها خطر منخفض جدًا للإصابة بالانصمام الرئوي.
- الجلطات القريبة: تلك التي تتكون فوق حيز الركبة ولها خطر أعلى للإصابة بالانصمام الرئوي.
- عوامل الخطر الشخصية للمريض:
- تاريخ الجلطات الدموية السابق: يعد عامل خطر قويًا للغاية.
- العمر: يزداد الخطر بشكل كبير مع التقدم في العمر (خاصة فوق 40 عامًا).
- العوامل الوراثية (Thrombophilias):
- نقص عوامل منع التجلط: مثل نقص مضاد الثرومبين الثالث (Antithrombin III)، البروتين C، والبروتين S.
- زيادة عوامل التجلط أو نشاطها:
- عامل لايدن الخامس (Factor V Leiden): طفرة تجعل عامل التخثر V غير قابل للتثبيط بفعالية بواسطة البروتين C المنشط، مما يجعل عملية التخثر نشطة لفترة أطول من المعتاد.
- ارتفاع عامل الثامن (Factor VIII).
- ارتفاع الهوموسيستين في الدم (Hyperhomocysteinemia).
- طفرة البروثرومبين G20210A (طفرة العامل الثاني).
- الحالات الطبية الأخرى: مثل السرطان، السمنة، أمراض القلب (فشل القلب الاحتقاني)، أمراض الرئة المزمنة، أمراض الكلى، السكتة الدماغية، الشلل، الحمل، واستخدام بعض الأدوية الهرمونية (مثل حبوب منع الحمل التي تحتوي على الإستروجين).
عوامل الخطر الخاصة بالإجراء الجراحي
تعتمد مخاطر الجلطات الدموية أيضًا على نوع الإجراء الجراحي:
- نوع الجراحة:
- جراحات مفصل الورك والركبة (مثل استبدال مفصل الورك الكلي THA واستبدال مفصل الركبة الكلي TKA) تحمل خطرًا أعلى بشكل ملحوظ.
- جراحات كسور الورك تحمل خطرًا أعلى من جراحات استبدال مفصل الورك الكلي.
- الإجراءات البعيدة (مثل جراحات الأطراف العلوية أو الإجراءات التنظيرية) تحمل خطرًا أقل.
- مدة الجراحة: تزداد المخاطر مع طول مدة الإجراء الجراحي.
- التخدير: بعض أنواع التخدير قد تؤثر على خطر الجلطات.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل قبل الجراحة لتحديد هذه المخاطر بدقة وتطبيق البروتوكولات الوقائية المناسبة، مما يقلل من احتمالية حدوث الجلطات الدموية بشكل كبير.
الأعراض والمضاعفات: علامات تحذيرية يجب الانتباه لها
الجلطات الدموية، سواء كانت جلطات وريدية عميقة (DVT) أو انصمامًا رئويًا (PE)، غالبًا ما تكون "صامتة" سريريًا، مما يعني أنها قد لا تظهر عليها أعراض واضحة. ومع ذلك، من الضروري معرفة العلامات التي قد تشير إلى وجودها.
أعراض الجلطة الوريدية العميقة (DVT)
معظم حالات الجلطات الوريدية العميقة لا تظهر عليها أعراض، ولكن عندما تحدث الأعراض، فقد تشمل:
- ألم في الساق: غالبًا ما يكون في ربلة الساق (بطة الساق) أو الفخذ.
- تورم: في الساق المصابة، وقد يكون ملحوظًا عند مقارنتها بالساق الأخرى.
- دفء واحمرار: في الجلد فوق المنطقة المصابة.
- حبال محسوسة: في بعض الحالات، قد يشعر المريض بوجود "حبل" صلب تحت الجلد، وهو الجلطة المتخثرة.
ملاحظة هامة: الفحص البدني وحده غير موثوق به لتشخيص الجلطة الوريدية العميقة. تشير الدراسات إلى أن 50% من المرضى الذين يعانون من علامات كلاسيكية لا يعانون من جلطة وريدية عميقة، و50% من المرضى الذين لديهم جلطة مؤكدة بالتصوير الوريدي لا تظهر عليهم علامات جسدية. لذلك، يعتمد الأستاذ الدكتور محمد هطيف على وسائل تشخيصية أكثر دقة.
أعراض الانصمام الرئوي (PE)
معظم حالات الانصمام الرئوي تكون أيضًا بدون أعراض، ولكن عندما تكون الأعراض موجودة، فإنها تشمل:
- ضيق مفاجئ في التنفس (Dyspnea): وهو العرض الأكثر شيوعًا.
- ألم في الصدر (Pleuritic chest pain): يزداد سوءًا مع التنفس العميق أو السعال.
- سرعة في التنفس (Tachypnea).
- سعال.
- سرعة في ضربات القلب (Tachycardia).
- دوخة أو إغماء.
- في الحالات الشديدة جدًا (مثل الانصمام السرجاني Saddle emboli)، يمكن أن يؤدي إلى الوفاة المفاجئة.
مضاعفات الجلطات الدموية الوريدية الانسدادية
إذا لم تُعالج الجلطات الدموية، فقد تؤدي إلى مضاعفات خطيرة على المدى الطويل والقصير:
- متلازمة ما بعد التخثر (Postthrombotic syndrome):
- هي حالة مزمنة تنتج عن تلف الصمامات الوريدية بسبب الجلطة.
- تؤدي إلى ارتفاع ضغط الدم الوريدي المزمن.
- تسبب مشاكل جلدية مزمنة مثل التورم، الألم، التصبغ، تصلب الجلد، وتقرحات في الساق.
- الجلطة الوريدية العميقة المتكررة (Recurrent DVT):
- يزداد خطر الإصابة بجلطة وريدية عميقة متكررة بأربعة إلى ثمانية أضعاف بعد الإصابة الأولى.
- الانصمام الرئوي (PE):
- كما ذكرنا سابقًا، هو أخطر المضاعفات ويمكن أن يكون قاتلاً.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا بتوعية المرضى بهذه الأعراض وتشجيعهم على الإبلاغ عن أي تغييرات يشعرون بها فورًا، لضمان التدخل السريع والفعال ومنع تطور المضاعفات.
التشخيص الدقيق: الكشف عن الجلطات الدموية
يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات والتقنيات التشخيصية لتقييم خطر الجلطات الدموية والكشف عنها بدقة، خاصة وأن العديد من الحالات تكون بدون أعراض.
التقييم السريري والفحص البدني
- التقييم السريري: يركز الدكتور هطيف على تقييم عوامل الخطر لدى المريض، بما في ذلك التاريخ الطبي السابق، الأدوية، ونوع الجراحة المخطط لها.
- الفحص البدني: على الرغم من أن الفحص البدني قد يكون غير موثوق به لتشخيص الجلطات بشكل قاطع، إلا أن الدكتور هطيف يقوم بتقييم الساقين بحثًا عن علامات مثل التورم، الألم عند الجس، الاحمرار، أو الدفء.
الفحوصات المخبرية
- اختبار D-dimer:
- يُعد اختبار D-dimer مفيدًا لاستبعاد وجود جلطة دموية كبيرة إذا كانت النتيجة سلبية.
- ومع ذلك، لا يُعد مفيدًا بعد الإصابة أو الجراحة مباشرة، حيث يمكن أن ترتفع مستوياته بشكل طبيعي لأسباب أخرى غير الجلطات.
- إذا كانت النتيجة سلبية، فإنه يستبعد بشكل كبير وجود جلطة مهمة.
دراسات التصوير الإشعاعي
تُعد دراسات التصوير هي الأكثر دقة في تشخيص الجلطات الدموية:
- الموجات فوق الصوتية بالضغط المزدوج (Duplex Compression Ultrasound):
- الأكثر عملية: تُعد هذه التقنية هي الأكثر عملية وشيوعًا لتشخيص الجلطات الوريدية العميقة، خاصة في الأوردة القريبة (فوق الركبة).
- غير جراحية وسهلة التكرار: يمكن إجراؤها بسهولة بجانب سرير المريض.
- حساسية ونوعية عالية: وجود "وريد غير قابل للانضغاط" (Non-compressible vein) يعتبر حساسًا وخصوصيًا بنسبة 95% تقريبًا لوجود الجلطة.
- إرشادات ضد الفحص الروتيني: لا توصي الإرشادات بشدة بالفحص الروتيني بالموجات فوق الصوتية لجميع المرضى بدون أعراض.
- تصوير الأوردة (Venogram):
- يُعتبر الأفضل لتشخيص الجلطات البعيدة (أسفل الركبة)، ولكنه إجراء أكثر توغلاً وأقل استخدامًا في الممارسة الروتينية مقارنة بالموجات فوق الصوتية.
- الأشعة السينية للصدر (Chest X-ray):
- الاكتشافات المبكرة: عادة ما تكون طبيعية، أو قد تظهر "نقص تروية" (Oligemia) أو نقير رئوي بارز.
- الاكتشافات المتأخرة: قد تظهر انخماصًا إسفينيًا أو صفائحيًا.
- تصوير الأوعية المقطعي الحلزوني (Spiral CT Angiography):
- الأفضل للانصمام الرئوي المشتبه به: يُعد هذا الفحص هو الأفضل لتشخيص الانصمام الرئوي، حيث يوفر صورًا مفصلة للشرايين الرئوية.
- مسح التهوية والتروية (Ventilation-Perfusion (V/Q) Scan):
- مفيد للمرضى الذين يعانون من حساسية للصبغة: يُستخدم كبديل لتصوير الأوعية المقطعي المحوسب للمرضى الذين لا يستطيعون تلقي الصبغة الوريدية.
يضمن الأستاذ الدكتور محمد هطيف استخدام أحدث التقنيات التشخيصية وتفسير النتائج بدقة لتقديم تشخيص موثوق به، مما يسمح ببدء العلاج أو الوقاية المناسبة في الوقت المناسب.
استراتيجيات العلاج والوقاية: حماية فعالة ضد الجلطات
تُعد الوقاية من الجلطات الدموية (Thromboprophylaxis) حجر الزاوية في الرعاية المحيطة بالجراحة، خاصة في جراحة العظام. يطبق الأستاذ الدكتور محمد هطيف بروتوكولات وقائية صارمة ومخصصة لكل مريض لتقليل المخاطر إلى أدنى حد ممكن.
الوقاية من الجلطات الدموية (Thromboprophylaxis)
لقد ثبت أن منع الجلطات الوريدية العميقة ممكن، على الرغم من أن ما إذا كان هذا المنع يتجنب الوفاة لا يزال غير مثبت بشكل قاطع.
-
توصيات عامة:
- توصى بالوقاية لجميع المرضى الذين يخضعون لجراحات استبدال المفاصل (مثل الورك والركبة).
- قد يستفيد المرضى الذين يخضعون لاستبدال مفصل الورك الكلي من علاج وقائي ممتد (حوالي 30 يومًا).
- بالنسبة للمرضى الذين لا يعانون من حالات خطرة، لا يُوصى بالوقاية في الإجراءات التالية: جراحات الأطراف العلوية، الإجراءات التنظيرية، جراحة الكسور المعزولة في الركبة وما دونها.
-
الإجراءات الميكانيكية:
- التعبئة المبكرة: تشجيع المريض على الحركة في أقرب وقت ممكن بعد الجراحة.
- الجوارب الضاغطة المتدرجة (Graduated elastic hose): تساعد على تحسين تدفق الدم الوريدي، ولكنها ليست كافية وحدها.
- أجهزة الضغط الهوائي المتقطع (Intermittent pneumatic compression devices - IPCDs):
- تحفز الجهاز الفبرينوليتي (الذي يذيب الجلطات).
- تحمل مخاطر نزيف منخفضة.
- موصى بها بشدة في الإرشادات (مثل إرشادات الكلية الأمريكية لأطباء الصدر 2012).
- الحركة السلبية المستمرة (Continuous passive motion - CPM): لا توجد فائدة مثبتة منها في الوقاية من الجلطات.
-
الوقاية الدوائية (Pharmacologic prophylaxis):
تعتمد مقاييس جودة مشروع تحسين الرعاية الجراحية (SCIP) على الوقاية من الجلطات الوريدية العميقة.- الأسبرين (Aspirin):
- يرتبط بشكل لا رجعة فيه ويثبط إنزيم COX في الصفائح الدموية، مما يقلل من الثرومبوكسان A2.
- يعتبر الأضعف: يُنصح باستخدامه مع أجهزة الضغط الهوائي المتقطع.
- الوارفارين (Warfarin - Coumadin):
- يمنع كربوكسيل فيتامين K في الكبد.
- يثبط العوامل II, VII, IX, X والبروتينات C و S.
- يمكن عكس تأثيره بفيتامين K والبلازما الطازجة المجمدة.
- يتفاعل مع العديد من الأدوية والأطعمة.
- يجب مراقبته باستخدام النسبة المعيارية الدولية (INR)، والهدف هو 2-3.
- الهيبارين (Heparin):
- ينشط مضاد الثرومبين الثالث (ATIII)، الذي يثبط بدوره العامل Xa والثرومبين.
- يمكن عكس تأثيره بسلفات البروتامين.
- له عمر نصفي قصير (ساعتان).
- معدل نزيف عالٍ في جراحات استبدال المفاصل.
- يرتبط بالصفائح الدموية ويمكن أن يسبب نقص الصفائح الدموية الناجم عن الهيبارين.
- الهيبارين منخفض الوزن الجزيئي (LMWH):
- يثبط بشكل عكسي العامل Xa من خلال ATIII والعامل II.
- يمكن عكس تأثيره بسلفات البروتامين.
- لا يتطلب مراقبة روتينية.
- أقل عرضة للتسبب في نقص الصفائح الدموية الناجم عن الهيبارين.
- يزيد من خطر النزيف مقارنة بالوارفارين.
- الفوندابارينوكس (Fondaparinux):
- يثبط بشكل غير عكسي وغير مباشر العامل X من خلال ATIII.
- هو خماسي السكاريد الاصطناعي.
- لا يتطلب مراقبة.
- لا يوجد ترياق محدد له.
- يزيد من خطر النزيف مقارنة بالهيبارين منخفض الوزن الجزيئي.
- الريفاروكسابان (Rivaroxaban):
- مثبط مباشر للعامل Xa.
- دواء فموي.
- يزيد من خطر النزيف مقارنة بالهيبارين منخفض الوزن الجزيئي.
- الهيرودين (Hirudin):
- مثبط مباشر للثرومبين (IIa).
- يتوفر منه نسخ عضلية وفموية (دابيجاتران).
- لا يوجد ترياق محدد له.
- الأسبرين (Aspirin):
-
**استخدام
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك