ضمور العضلات الدوشيني: دليل شامل للآباء والعائلات - التشخيص المبكر، العلاج، والرعاية المتقدمة في صنعاء
الخلاصة الطبية
ضمور العضلات الدوشيني هو مرض وراثي يسبب ضعفًا عضليًا تدريجيًا. يشمل علاجه إدارة الأعراض، العلاج الطبيعي، الأدوية، والتدخلات الجراحية عند الحاجة لتحسين نوعية الحياة، بإشراف أطباء متخصصين مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: ضمور العضلات الدوشيني هو مرض وراثي يسبب ضعفًا عضليًا تدريجيًا. يشمل علاجه إدارة الأعراض، العلاج الطبيعي، الأدوية، والتدخلات الجراحية عند الحاجة لتحسين نوعية الحياة، بإشراف أطباء متخصصين مثل الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة
يُعد ضمور العضلات الدوشيني (Duchenne Muscular Dystrophy - DMD) أكثر أشكال ضمور العضلات شيوعًا وشدة، وهو اضطراب وراثي متنحٍ مرتبط بالكروموسوم X. يحدث هذا المرض نتيجة طفرات في جين DMD المسؤول عن إنتاج بروتين الدستروفين. الدستروفين هو بروتين حيوي يمنح الألياف العضلية قوتها وسلامتها الهيكلية. يؤدي غيابه أو خلل وظيفته إلى تدهور وضمور تدريجي في العضلات، مما يؤثر على العضلات الهيكلية والقلبية والملساء في الجسم.
يصيب ضمور العضلات الدوشيني حوالي 1 من كل 3500 إلى 5000 ولادة ذكور حية. بينما يمكن للإناث أن يكنّ حاملات للجين، فإن ظهور الأعراض لديهن نادر للغاية. تبدأ العلامات السريرية عادةً في مرحلة الطفولة المبكرة، حيث غالبًا ما تظهر العلامات المبكرة على شكل تأخر في مراحل النمو الحركي أو اضطرابات طفيفة في المشي. هذه العلامات الأولية، على الرغم من أنها قد تبدو غير خطيرة، إلا أنها مؤشرات حاسمة على وجود مرض عصبي عضلي تقدمي كامن.
يلعب جراحو العظام دورًا لا غنى عنه في الإدارة متعددة التخصصات لضمور العضلات الدوشيني، حيث يعالجون المضاعفات العضلية الهيكلية المتعددة على مدار مسار المرض. لا يقتصر دورنا على الاستجابة للمشكلات بعد حدوثها؛ بل يتطلب الأمر التعرف الاستباقي على تقدم المرض وتوقع التحديات العظمية الوشيكة. في هذا الدليل الشامل، سنستعرض كل ما تحتاج العائلات معرفته حول ضمور العضلات الدوشيني، بدءًا من الأعراض المبكرة وصولًا إلى خيارات العلاج المتقدمة، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الرائد في هذا المجال في صنعاء.
الأسباب وعوامل الخطر
لفهم ضمور العضلات الدوشيني، من الضروري معرفة السبب الجذري للمرض.
السبب الجيني لضمور العضلات الدوشيني
السبب الرئيسي لضمور العضلات الدوشيني هو طفرة (تغيير) في جين DMD الموجود على الكروموسوم X. هذا الجين مسؤول عن إنتاج بروتين يسمى الدستروفين (Dystrophin).
- بروتين الدستروفين: تخيل الدستروفين كـ "ممتص صدمات" أو "عمود فقري" لكل خلية عضلية. وظيفته الأساسية هي توفير الاستقرار الهيكلي وحماية ألياف العضلات أثناء الانقباض والاسترخاء. عندما يكون الدستروفين مفقودًا أو معيبًا بسبب الطفرة الجينية، تصبح ألياف العضلات هشة وضعيفة.
- تلف العضلات: بدون الدستروفين السليم، تتلف الخلايا العضلية بسهولة أكبر مع كل حركة. بمرور الوقت، يؤدي هذا التلف المتكرر إلى استبدال الأنسجة العضلية السليمة بأنسجة دهنية وليفية (ندبية)، مما يؤدي إلى ضعف العضلات التدريجي الذي يميز ضمور العضلات الدوشيني.
نمط الوراثة
ضمور العضلات الدوشيني هو مرض وراثي متنحٍ مرتبط بالكروموسوم X. هذا يعني:
- الذكور الأكثر إصابة: لأن الذكور لديهم كروموسوم X واحد فقط (XY)، فإن وجود طفرة في جين DMD على هذا الكروموسوم الواحد يكفي لتطوير المرض.
- الإناث الحاملات: الإناث لديهن كروموسومين X (XX). إذا كانت الأنثى تحمل طفرة في أحد كروموسوماتها X، فإن الكروموسوم X الآخر السليم عادةً ما يعوض النقص، مما يجعلها "حاملة" للجين دون أن تظهر عليها أعراض المرض عادةً. ومع ذلك، في حالات نادرة جدًا، قد تظهر على الإناث الحاملات أعراض خفيفة.
- وراثة المرض: إذا كانت الأم حاملة للجين، فإن لديها فرصة بنسبة 50% لتمرير الجين المصاب إلى كل ابن، مما يعني أن الابن سيكون مصابًا بضمور العضلات الدوشيني. ولديها أيضًا فرصة بنسبة 50% لتمرير الجين إلى كل ابنة، مما يعني أن الابنة ستكون حاملة.
من المهم للعائلات التي لديها تاريخ من ضمور العضلات الدوشيني أن تفكر في الاستشارة الوراثية لفهم أنماط الوراثة والمخاطر.
الأعراض المبكرة وعلامات التطور
يعد التعرف على العلامات المبكرة لضمور العضلات الدوشيني أمرًا بالغ الأهمية للتدخل المبكر وتحسين النتائج. غالبًا ما يلاحظ الآباء هذه العلامات أولاً. الأستاذ الدكتور محمد هطيف يؤكد على أهمية استشارة الطبيب المختص فور ملاحظة أي من هذه الأعراض.
علامات مبكرة تستدعي الانتباه
تشمل العلامات المبكرة الرئيسية التي غالبًا ما تدفع إلى التقييم الطبي الأولي، والتي يجب أن يكون جراح العظام على دراية بها:
- تأخر مراحل النمو الحركي: قد يجلس الأطفال المصابون بضمور العضلات الدوشيني بشكل مستقل في عمر متأخر عن أقرانهم (مثل بعد 8 أشهر)، أو يمشون متأخرين (مثل بعد 18 شهرًا)، أو يواجهون صعوبة في مهام مثل صعود السلالم. هذا التأخر ليس مجرد "بطء" عابر، بل هو مؤشر على ضعف عضلي أساسي.
- المشية المتمايلة (Waddling Gait): وهي مشية مميزة ذات قاعدة عريضة مع تقوس في أسفل الظهر (القعس القطني)، وذلك بسبب ضعف عضلات الفخذ القريبة، وخاصة العضلات الألوية المتوسطة والصغرى. تبدو المشية وكأن الطفل يتمايل من جانب إلى آخر.
- علامة غوور (Gower's Sign): مناورة مرضية مميزة حيث يستخدم الطفل يديه "للتسلق" على ساقيه للوقوف من وضعية الجلوس أو الاستلقاء على البطن. يحدث هذا لتعويض ضعف عضلات الفخذ الرباعية ومبسِطات الورك. هذه العلامة غالبًا ما تكون مؤشرًا قويًا على ضعف عضلي في الجزء السفلي من الجسم.
- تضخم ربلة الساق الكاذب (Calf Pseudohypertrophy): تبدو عضلات ربلة الساق (السمانة) متضخمة وقوية في البداية، ولكنها في الواقع ناتجة عن تسلل الأنسجة الدهنية والليفية بدلاً من النمو العضلي الحقيقي. عند لمسها، قد تشعر بأنها قاسية وليست مرنة كالعضلات الطبيعية.
- السقوط المتكرر: نتيجة لاختلال التوازن، وضعف العضلات القريبة، وتعب العضلات بسرعة. قد يسقط الطفل بشكل متكرر دون سبب واضح.
- صعوبة في الجري أو القفز أو صعود السلالم: فقدان مبكر للمهارات الحركية الكبرى الأكثر تعقيدًا. قد يجد الطفل صعوبة في مواكبة أقرانه في الأنشطة البدنية.
- تأخر الكلام: على الرغم من أنه ليس متعلقًا بالجهاز العضلي الهيكلي، إلا أنه يمكن أن يكون اكتشافًا مصاحبًا في بعض الحالات.
تطور الأعراض مع تقدم المرض
مع تقدم المرض، غالبًا ما تتطور هذه العلامات المبكرة، عادةً بين سن 5 و10 سنوات، إلى تشوهات عضلية هيكلية أكثر وضوحًا وقيود وظيفية.
- التقلصات (Contractures): تتطور التقلصات بسبب عدم توازن العضلات واستبدالها بالأنسجة الليفية. تؤثر بشكل أساسي على الكاحلين (القدم الحنفاء)، والوركين (الثني-التبعيد)، والركبتين (الثني). هذه التقلصات تحد من حركة المفاصل وتجعل المشي والجلوس أكثر صعوبة.
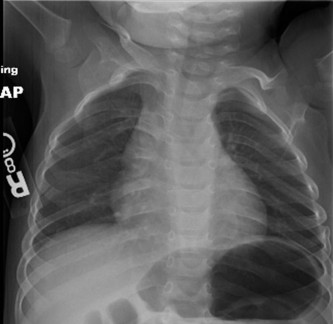
- الجنف التدريجي (Progressive Scoliosis): يصبح انحناء العمود الفقري (الجنف) مصدر قلق كبير، خاصة بعد فقدان القدرة على المشي. يمكن أن يؤثر الجنف الشديد على وظيفة الرئة والراحة.
إن فهم جراح العظام لهذه العلامات المتطورة والفيزيولوجيا المرضية الكامنة وراءها أمر بالغ الأهمية للتدخل في الوقت المناسب وتحسين جودة حياة المريض. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، قادر على تقييم هذه التغيرات ووضع خطة علاجية شاملة.
التشخيص
يُعد التشخيص الدقيق والمبكر لضمور العضلات الدوشيني خطوة أساسية لضمان حصول الطفل على الرعاية المناسبة في أسرع وقت ممكن. يعتمد التشخيص على مجموعة من الفحوصات السريرية والمخبرية والوراثية.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بأخذ تاريخ مرضي مفصل من الوالدين حول مراحل نمو الطفل الحركي، وأي صعوبات يواجهها في الحركة أو الأنشطة اليومية، بالإضافة إلى وجود أي تاريخ عائلي للمرض. يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل للطفل، يبحث فيه عن العلامات المميزة لضمور العضلات الدوشيني، مثل:
- علامة غوور: وهي من العلامات الأكثر وضوحًا.
- المشية المتمايلة: ملاحظة طريقة مشي الطفل.
- تضخم ربلة الساق الكاذب: فحص عضلات الساق.
- تقييم القوة العضلية: اختبار قوة العضلات في مختلف أجزاء الجسم.
- البحث عن التقلصات: تقييم مرونة المفاصل والبحث عن أي تقلصات مبكرة.
الفحوصات المخبرية
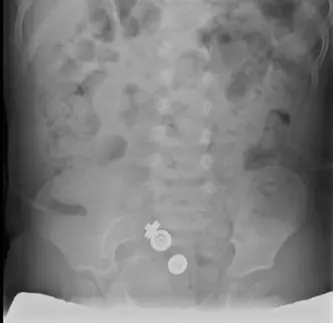
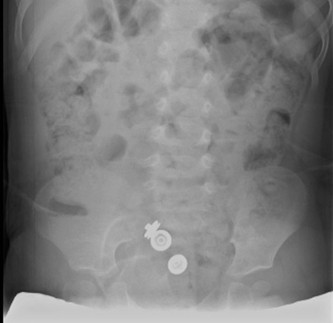
- إنزيم الكرياتين كيناز (CK): يعتبر فحص الدم لمستوى إنزيم الكرياتين كيناز (CK) خطوة تشخيصية أولية مهمة. عندما تتلف الخلايا العضلية، تطلق كميات كبيرة من هذا الإنزيم في مجرى الدم. في حالات ضمور العضلات الدوشيني، تكون مستويات CK عادةً مرتفعة جدًا (أكثر من 10 أضعاف المستوى الطبيعي)، حتى قبل ظهور الأعراض بشكل واضح.
- اختبارات وظيفية أخرى: قد تُجرى اختبارات دم أخرى لتقييم وظائف الكلى والكبد، والتي قد تتأثر ببعض الأدوية المستخدمة في العلاج.
الاختبارات الوراثية (التشخيص المؤكد)
تُعد الاختبارات الوراثية هي المعيار الذهبي لتأكيد تشخيص ضمور العضلات الدوشيني.
- تحليل الحمض النووي (DNA): يتم أخذ عينة دم بسيطة لتحليل الحمض النووي للطفل. يبحث هذا الاختبار عن الطفرات في جين DMD . يمكن لهذه الاختبارات تحديد الغالبية العظمى من الطفرات المسببة للمرض.
- الخزعة العضلية (Muscle Biopsy): في الماضي، كانت خزعة العضلات تُستخدم بشكل روتيني لتأكيد التشخيص، حيث تُؤخذ عينة صغيرة من العضلات وتُفحص تحت المجهر للبحث عن علامات تلف العضلات وغياب بروتين الدستروفين. ومع التقدم في الاختبارات الوراثية، أصبحت الخزعة العضلية أقل شيوعًا كخطوة تشخيصية أولية، ولكنها قد تُجرى في بعض الحالات المعقدة أو عندما تكون الاختبارات الوراثية غير حاسمة.
يضمن التشخيص المبكر والدقيق، الذي يتم بإشراف أخصائيين مثل الأستاذ الدكتور محمد هطيف، بدء خطة رعاية شاملة في الوقت المناسب، مما يساعد على إبطاء تقدم المرض وتحسين جودة حياة الطفل.
التشريح الجراحي والتغيرات البيوميكانيكية
يؤدي التدهور التدريجي للعضلات في ضمور العضلات الدوشيني إلى تغيرات عميقة في التشريح الجراحي والميكانيكا الحيوية للجسم، مما يؤثر بشكل كبير على التخطيط والتنفيذ الجراحي. فهم هذه التغيرات أمر بالغ الأهمية لأي تدخل جراحي في العظام.
العمود الفقري
في ضمور العضلات الدوشيني، يتعرض العمود الفقري لإجهادات بيوميكانيكية فريدة. يؤدي ضعف عضلات الجذع، وخاصة العضلات المحيطة بالعمود الفقري، جنبًا إلى جنب مع انحراف الحوض التدريجي، إلى ارتفاع معدل الإصابة بالجنف (انحناء العمود الفقري). عادةً ما يكون هذا الجنف على شكل منحنى طويل على شكل حرف C في المنطقة الصدرية القطنية، وغالبًا ما يبدأ أو يتطور بسرعة بعد فقدان القدرة على المشي (حوالي سن 10-12 عامًا). يتسم التشريح الأساسي بالتعقيد بسبب:
- هشاشة العظام (Osteopenia): يؤدي الاستخدام المزمن للستيرويدات وقلة تحمل الوزن إلى هشاشة عظام كبيرة، مما يؤثر على قوة تثبيت مسامير الفقرات ويزيد من خطر كسور الفقرات أثناء تركيب الأدوات الجراحية. على الرغم من أن البنية العظمية قد تبدو طبيعية من الخارج، إلا أنها من الداخل تتميز بانخفاض كثافة المعادن في العظام.
- ضمور وتليف العضلات: تكون العضلات المحيطة بالعمود الفقري ضامرة بشكل كبير ومستبدلة بأنسجة دهنية وليفية. هذا يغير المستويات الجراحية، مما يجعل التشريح تحت السمحاق أقل وضوحًا وقد يزيد من فقدان الدم أثناء الجراحة بسبب الأنسجة الليفية الغنية بالأوعية الدموية.
- انحراف الحوض (Pelvic Obliquity): غالبًا ما يكون مدفوعًا بتقلصات الورك أو ضعف غير متماثل، ويزيد انحراف الحوض من تشوه العمود الفقري ويساهم في عدم توازن الجلوس. غالبًا ما يتطلب التصحيح الجراحي معالجة الحوض لتحقيق دمج متوازن.
الأطراف السفلية
تعد التقلصات سمة مميزة لتقدم ضمور العضلات الدوشيني وتؤثر بشكل مباشر على المشي والجلوس والنظافة الشخصية. تشمل مجموعات العضلات الأساسية المتأثرة والتشريح الجراحي ذي الصلة ما يلي:
- مركب الساق الخلفية (Gastrocnemius-Soleus Complex): تقلصات القدم الحنفاء (Equinus) شبه عالمية. وتر العرقوب، على الرغم من أنه محسوس، غالبًا ما يكون قصيرًا وليفيًا. يتطلب الإطالة الجراحية تقنية دقيقة لتجنب التصحيح الزائد أو تلف الهياكل العصبية الوعائية.
- أوتار الركبة (Hamstrings): تقلصات ثني الركبة شائعة، وتتطلب إطالة أوتار الركبة الإنسية (الوترية النصفية، والغشائية النصفية) والجانبية (ذات الرأسين الفخذية). يجب مراعاة المواقع النسبية للعصب الوركي والأوعية الدموية المأبضية بعناية.
- مثنيات الورك (Hip Flexors): تساهم تقلصات العضلة القطنية الحرقفية والعضلة المستقيمة الفخذية في تشوه ثني الورك والقعس القطني، مما يعيق الوقوف والانتقال. قد يشمل الإطلاق الجراحي قطع الوتر أو الإطالة الجزئية. الحزمة العصبية الوعائية الفخذية قريبة جدًا من الأمام.
- اللفافة المتوترة (Iliotibial Band - ITB): يمكن أن يؤدي تقلص اللفافة المتوترة إلى تقلص تبعيد الورك ويزيد من انحراف الحوض وتقوس الركبة للداخل (الركبة الروحاء). غالبًا ما يتضمن الإطلاق بضع اللفافة على طول الجانب الوحشي للفخذ.

الآثار البيوميكانيكية لضعف العضلات والتقلصات
- تغير المشية: المشية المتمايلة، والمشي على أطراف الأصابع (بسبب القدم الحنفاء)، والقعس التعويضي هي استجابات بيوميكانيكية مباشرة لضعف العضلات والتقلصات.
- عدم استقرار المفاصل: يمكن أن يؤدي الضعف حول المفاصل الرئيسية إلى عدم الاستقرار، على الرغم من أن الخلع الحقيقي أقل شيوعًا من التشوهات الناتجة عن التقلصات.
- خطر الكسر: يزيد هشاشة العظام العامة جنبًا إلى جنب مع السقوط بسبب ضعف العضلات بشكل كبير من خطر الكسور منخفضة الطاقة، خاصة في العظام الطويلة (الفخذ، القصبة). تعني سلامة العظام المنخفضة أن طرق التثبيت التقليدية قد يكون لها قوة سحب أقل.
يجب على جراح العظام توقع هذه التحديات التشريحية والبيوميكانيكية، بما في ذلك زيادة خطر النزيف، وضعف جودة العظام، وتغير خصائص الأنسجة، لتخطيط وتنفيذ تدخلات جراحية آمنة وفعالة. الأستاذ الدكتور محمد هطيف، بصفته استشاري جراحة عظام وعمود فقري رائد، يمتلك الخبرة اللازمة للتعامل مع هذه التعقيدات.
خيارات العلاج والرعاية الشاملة
تتطلب إدارة ضمور العضلات الدوشيني نهجًا متعدد التخصصات يهدف إلى إبطاء تقدم المرض، وإدارة الأعراض، وتحسين جودة الحياة. الأستاذ الدكتور محمد هطيف يؤكد على أن العلاج الفعال هو مزيج من الرعاية غير الجراحية والتدخلات الجراحية المحددة عند الضرورة.
الإدارة غير الجراحية (العلاج التحفظي)
تعتبر الإدارة غير الجراحية حجر الزاوية في رعاية ضمور العضلات الدوشيني وتسبق أو تصاحب أو تمنع الحاجة إلى التدخل الجراحي في كثير من الحالات.
-
العلاج الطبيعي (PT) والعلاج الوظيفي (OT):
- العلاج الطبيعي: يتضمن تمارين الإطالة المنتظمة، وتمارين نطاق الحركة، والتقوية (غير المجهدة) للحفاظ على المرونة وقوة العضلات والاستقلالية الوظيفية. هذا أمر بالغ الأهمية لتأخير التقلصات والحفاظ على وظيفة الجهاز التنفسي.
- العلاج الوظيفي: يساعد الأطفال على تطوير مهاراتهم الحركية الدقيقة، وتعلم استراتيجيات للقيام بالأنشطة اليومية، واستخدام الأجهزة المساعدة.
-
الجبائر/الدعامات (الأجهزة التقويمية):
- جبائر الكاحل والقدم (AFOs): تُستخدم لإدارة تقلصات القدم الحنفاء، والحفاظ على وضعية القدم الصحيحة، والمساعدة في المشي.
- جبائر الركبة والكاحل والقدم (KAFOs): تُستخدم لتوفير استقرار الركبة ودعم المشي.
- جبائر العمود الفقري (TLSO): نادرًا ما تكون فعالة في منع تقدم الجنف في ضمور العضلات الدوشيني، ولكنها قد تُستخدم للراحة أو الدعم المؤقت.
-
الإدارة الدوائية:
- الكورتيكوستيرويدات (مثل بريدنيزون، ديفلازاكورت): هي العلاج القياسي، وقد ثبت أنها تبطئ تقدم المرض، وتحافظ على قوة العضلات، وتؤخر فقدان القدرة على المشي. يجب إدارتها بعناية بسبب آثارها الجانبية (هشاشة العظام، زيادة الوزن، ملامح كوشينغ).
- البسفوسفونات: لإدارة هشاشة العظام، خاصة في المرضى الذين يتناولون الستيرويدات، لتقليل خطر الكسور.
- أدوية القلب: مثبطات الإنزيم المحول للأنجيوتنسين (ACE inhibitors)، حاصرات بيتا، وما إلى ذلك، لإدارة اعتلال عضلة القلب.
- الدعم التنفسي: التهوية غير الغازية (NIV) حسب الحاجة، أجهزة مساعدة السعال، نظافة الرئة.
- الدعم الغذائي: إدارة النظام الغذائي لمنع السمنة (الشائعة مع استخدام الستيرويدات) أو سوء التغذية.
- التقلصات الخفيفة المبكرة: تُدار بشكل مكثف بتمارين الإطالة، والجبائر، والعلاج الطبيعي.
التدخلات الجراحية
يتطلب تحديد التوقيت المناسب وضرورة التدخل الجراحي لمرضى ضمور العضلات الدوشيني دراسة متأنية لتقدم المرض، ووظيفة المريض، والحالة الصحية العامة، وخاصة وظائف القلب والرئة. تُتخذ القرارات دائمًا ضمن إطار عمل فريق متعدد التخصصات بقيادة الأستاذ الدكتور محمد هطيف.
متى تكون الجراحة ضرورية (دواعي التدخل الجراحي)
| فئة دواعي التدخل | الحالة المحددة | مبررات الجراحة |
|---|---|---|
| تشوه العمود الفقري | الجنف التدريجي (زاوية كوب > 20-30 درجة في غير القادرين على المشي، > 40 درجة في القادرين على المشي) | تحسين توازن الجلوس، تقليل الألم، الحفاظ على وظيفة الرئة، تسهيل النظافة/الرعاية. التدخل المبكر في غير القادرين على المشي لمنع التشوه الشديد. |
| انحراف الحوض الشديد | استعادة مستوى الحوض، تحسين استقرار الجلوس، تقليل تقرحات الضغط. | |
| تقلصات الأطراف السفلية | تقلص القدم الحنفاء الكبير الذي يمنع ارتداء الدعامات، الوقوف، أو الانتقال | الحفاظ على المشي لأطول فترة ممكنة، تسهيل تركيب الدعامات (AFOs)، تحسين توازن الوقوف، منع السقوط. |
| تقلصات ثني الورك/الركبة التي تعيق الوقوف، الجلوس، الانتقال، أو النظافة | تحسين الوضع الوظيفي، تقليل الألم، السماح بالجلوس الصحيح، المساعدة في العناية بمنطقة العجان. | |
| تقلص اللفافة المتوترة مع تشوه تبعيد الورك | معالجة انحراف الحوض، تحسين راحة الجلوس. | |
| إدارة الكسور | كسور العظام الطويلة المزاحة أو غير المستقرة | استعادة المحاذاة |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك