شلل إرب الدوشين الولادي التشخيص والعلاج في اليمن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
شلل إرب الدوشين الولادي هو إصابة في الضفيرة العضدية تحدث عند الولادة، وتؤثر على حركة الذراع. يتضمن العلاج المتقدم التدخل الجراحي المبكر لإصلاح الأعصاب المتضررة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة رائدة في تشخيص وعلاج هذه الحالات بدقة وفعالية.
الخلاصة الطبية السريعة: شلل إرب الدوشين الولادي هو إصابة في الضفيرة العضدية تحدث عند الولادة، وتؤثر على حركة الذراع. يتضمن العلاج المتقدم التدخل الجراحي المبكر لإصلاح الأعصاب المتضررة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة رائدة في تشخيص وعلاج هذه الحالات بدقة وفعالية.
مقدمة عن شلل إرب الدوشين الولادي
يُعد شلل إرب الدوشين الولادي (Erb-Duchenne Brachial Plexus Birth Palsy) أحد أكثر إصابات الضفيرة العضدية شيوعًا التي قد تحدث للرضع أثناء الولادة. هذه الحالة تؤثر على الأعصاب التي تتحكم في حركة وإحساس الذراع والكتف، مما يؤدي إلى ضعف أو شلل في الجزء العلوي من الذراع. يمكن أن يكون هذا التشخيص مقلقًا للغاية للآباء الجدد، ولكن من المهم معرفة أن التشخيص المبكر والعلاج المناسب يمكن أن يحدث فرقًا كبيرًا في استعادة وظيفة الذراع.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج لمعرفته حول شلل إرب الدوشين الولادي، بدءًا من أسبابه وأعراضه وصولاً إلى أحدث طرق التشخيص والعلاج المتاحة. سنسلط الضوء بشكل خاص على الخبرة المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، والذي يُعتبر المرجع الأول في تشخيص وعلاج حالات الضفيرة العضدية الولادية في صنعاء واليمن، بفضل خبرته الواسعة وتقنياته الجراحية المتقدمة.
تهدف هذه الصفحة إلى تزويد الآباء بالمعلومات الدقيقة والموثوقة، ومساعدتهم على فهم هذه الحالة المعقدة لاتخاذ القرارات العلاجية الأفضل لأطفالهم.
فهم الضفيرة العضدية وتشريحها
لفهم شلل إرب الدوشين، من الضروري أولاً فهم الضفيرة العضدية نفسها. الضفيرة العضدية هي شبكة معقدة من الأعصاب التي تنشأ من الحبل الشوكي في منطقة الرقبة وتتفرع لتغذي عضلات وإحساس الكتف، الذراع، الساعد، واليد. تتكون هذه الضفيرة من خمسة جذور عصبية رئيسية (C5، C6، C7، C8، T1)، والتي تتحد لتشكل جذوعًا ثم أقسامًا ثم حبالًا، لتنتهي في النهاية بأعصاب طرفية محددة.
جذور الضفيرة العضدية الرئيسية
- الجذران C5 و C6: هذه الجذور هي المسؤولة بشكل أساسي عن حركة الكتف (الرفع والدوران الخارجي) وثني الكوع. إصابة هذين الجذرين هي ما يميز شلل إرب الدوشين.
- الجذر C7: يساهم في حركة الكوع والمعصم والأصابع.
- الجذران C8 و T1: يتحكمان بشكل أساسي في حركة الأصابع واليد والإحساس فيها.
عندما يحدث شلل إرب الدوشين، تكون الإصابة متركزة في الجذور العصبية العلوية (C5 و C6)، مما يؤدي إلى ضعف مميز في العضلات التي تغذيها هذه الأعصاب، بينما تظل وظيفة اليد والأصابع غالبًا سليمة. هذا الفهم التشريحي الدقيق هو حجر الزاوية في التشخيص والعلاج الفعال، وهو ما يتقنه الأستاذ الدكتور محمد هطيف بفضل خبرته الأكاديمية والعملية الطويلة.
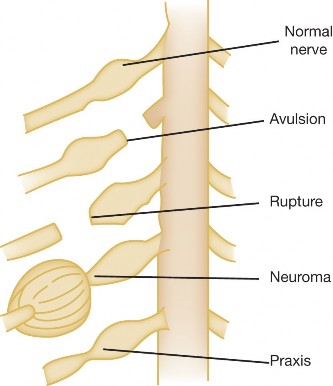
الأسباب وعوامل الخطر لشلل إرب الدوشين
تحدث إصابات الضفيرة العضدية الولادية، بما في ذلك شلل إرب الدوشين، نتيجة لشد أو ضغط على الضفيرة العضدية أثناء عملية الولادة. على الرغم من أن الولادة عملية طبيعية، إلا أن بعض الظروف قد تزيد من خطر حدوث هذه الإصابة.
عوامل الخطر الرئيسية
- الولادة الصعبة أو المتعسرة: هذا هو السبب الأكثر شيوعًا. عندما تستغرق الولادة وقتًا طويلاً (ولادة مطولة)، أو عندما يواجه الطبيب صعوبة في إخراج الطفل، قد يتعرض كتف الطفل لشد زائد.
- عسر الولادة الكتفي (Shoulder Dystocia): تحدث هذه الحالة عندما ينحشر كتف الطفل خلف عظم العانة للأم بعد خروج الرأس. يتطلب ذلك مناورات خاصة من قبل فريق التوليد (مثل مناورة ماكروبرتس - McRoberts maneuver والضغط فوق العانة - suprapubic pressure) لتحرير الكتف، وقد تؤدي هذه المناورات إلى شد الأعصاب.
- الطفل كبير الحجم (Macrosomia): الأطفال الذين يزنون أكثر من 4 كجم (حوالي 8.8 رطل) عند الولادة يكونون أكثر عرضة للإصابة، حيث أن حجمهم الكبير يزيد من احتمالية عسر الولادة الكتفي.
- سكري الحمل: الأمهات المصابات بسكري الحمل غالبًا ما ينجبن أطفالًا أكبر حجمًا، مما يزيد من خطر الإصابة.
- استخدام أدوات المساعدة في الولادة: في بعض الحالات، قد يتطلب الأمر استخدام الملقط أو الشفاط للمساعدة في الولادة، مما قد يزيد من الضغط على رقبة وكتف الطفل.
- الولادة المقعدية: في حالات نادرة، قد تزيد الولادة المقعدية (عندما يخرج الطفل بقدميه أولاً) من خطر إصابة الضفيرة العضدية.
من المهم ملاحظة أن هذه الإصابات غالبًا ما تحدث على الرغم من الرعاية الطبية الممتازة، ولا تعني بالضرورة وجود خطأ طبي. إنها مضاعفات معروفة للولادة الصعبة. يسعى الأستاذ الدكتور محمد هطيف دائمًا إلى توعية الأسر بهذه الأسباب لتقديم الدعم والمعلومات اللازمة.
الأعراض والعلامات المميزة لشلل إرب الدوشين
تظهر أعراض شلل إرب الدوشين عادةً مباشرة بعد الولادة، وتكون واضحة للفريق الطبي وللوالدين. التعرف المبكر على هذه الأعراض أمر حيوي للتشخيص السريع وبدء العلاج.
الملاحظات الأولية بعد الولادة
- رخاوة الذراع المصابة: يلاحظ الفريق الطبي أو الوالدان أن ذراع الطفل المصابة تبدو رخوة أو "متدلية" ولا تتحرك بشكل طبيعي.
- غياب منعكس مورو (Moro Reflex) على الجانب المصاب: منعكس مورو هو استجابة طبيعية للرضع للضوضاء المفاجئة أو الإحساس بالسقوط، حيث يفردون أذرعهم ثم يقربونها من الجسم. في حالة شلل إرب، يكون هذا المنعكس غائبًا أو ضعيفًا في الذراع المصابة.
- وضعية الذراع المميزة ("وضعية طرف النادل" - Waiter's Tip Posture): هذه الوضعية هي علامة كلاسيكية لشلل إرب. تبدو الذراع في وضع مقرب من الجسم، مدورة للداخل عند الكتف، الكوع ممدود، الساعد مبروم (راحة اليد متجهة للخلف)، والمعصم مثني قليلًا.
الفحص السريري الدقيق
عند فحص الطفل المصاب بشلل إرب الدوشين، سيقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل لتقييم مدى الإصابة وتحديد الأعصاب المتأثرة. يشمل هذا الفحص:
1. الملاحظة البصرية (Inspection)
- مراقبة وضعية الذراع المميزة المذكورة أعلاه.
- البحث عن أي تورم، كدمات، أو تغير في لون الجلد حول الكتف أو الذراع، والتي قد تشير إلى إصابات أخرى مثل الكسور.
- التأكد من سلامة الجلد وعدم وجود جروح.
2. الجس (Palpation)
- جس عظم الترقوة والعضد ومفصل الكتف بلطف للتحقق من عدم وجود ألم، طقطقة، أو تورم موضعي، مما يستبعد الكسور كسبب رئيسي.
- البحث عن أي كتل محسوسة في منطقة الرقبة فوق الترقوة.
3. نطاق الحركة (Range of Motion)
- تقييم نطاق الحركة السلبي (عندما يحرك الطبيب الذراع) لجميع المفاصل (الكتف، الكوع، الساعد، المعصم، الأصابع) ومقارنتها بالجانب السليم. في شلل إرب، غالبًا ما يكون نطاق الحركة السلبي طبيعيًا، مما يعني أن المشكلة ليست في المفصل نفسه، بل في الأعصاب التي تحرك العضلات.
4. التقييم العصبي (Neurological Assessment)
هذا هو الجزء الأكثر أهمية في الفحص، حيث يركز على وظيفة العضلات والمنعكسات.
-
وظيفة الحركة (Motor Function):
- الكتف (C5-C6): غياب الحركة التلقائية لرفع الكتف للخارج أو تدويره للخارج.
- الكوع (C5-C6): غياب ثني الكوع التلقائي. قد تبدو عضلة البايسبس (ذات الرأسين) رخوة.
- المعصم (C6-C7): غياب الحركة التلقائية لبسط المعصم.
- الأصابع واليد (C7-T1): غالبًا ما تكون حركة الأصابع واليد التلقائية موجودة، وقد يكون منعكس القبضة موجودًا ولكنه أضعف من الجانب الآخر.
-
المنعكسات (Reflexes):
- منعكس مورو: غير متماثل، غائب على الجانب المصاب وموجود على الجانب السليم.
- منعكس البايسبس (C5-C6): غائب على الجانب المصاب وموجود على الجانب السليم.
- منعكس الترايسبس (C7-C8): غالبًا ما يكون موجودًا على كلا الجانبين.
- منعكس القبضة (C7-T1): موجود على الجانب المصاب ولكنه أضعف.
- الإحساس (Sensory Examination): يصعب تقييمه بدقة عند حديثي الولادة، ولكن يمكن ملاحظة عدم استجابة الطفل للمنبهات المؤلمة (مثل وخز خفيف) في الجزء العلوي من الذراع (مناطق C5-C6).
- متلازمة هورنر (Horner's Syndrome): يتم البحث عن علامات مثل تدلي الجفن (ptosis)، تضيق حدقة العين (miosis)، أو جفاف الجلد (anhidrosis)، والتي قد تشير إلى إصابة الجذور السفلية (C8-T1) مع تلف في السلسلة الودية. في شلل إرب الدوشين النقي، غالبًا ما تكون هذه العلامات غائبة.
5. التقييم الوعائي (Vascular Assessment)
- جس النبضات في الرسغ (الشريان الكعبري والزند) للتأكد من أنها محسوسة ومتماثلة.
- فحص سرعة امتلاء الشعيرات الدموية في الأصابع للتأكد من تدفق الدم الجيد.
6. الإصابات المصاحبة (Associated Injuries)
- فحص شامل لاستبعاد إصابات الولادة الأخرى مثل شلل العصب الوجهي، أو إصابة العصب الحجابي (phrenic nerve palsy) التي تؤثر على التنفس.
بناءً على هذا الفحص الدقيق، يمكن للأستاذ الدكتور محمد هطيف تأكيد التشخيص الأولي لشلل الضفيرة العضدية الولادي، وتحديد نوعه (مثل شلل إرب الدوشين الذي يؤثر بشكل أساسي على الجذور C5 و C6).
التشخيص وتأكيد الإصابة
بعد الفحص السريري، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات التصويرية والكهربائية لتأكيد التشخيص، تحديد مدى الإصابة، وتوجيه خطة العلاج.
1. الأشعة السينية (Radiographs)
تُجرى الأشعة السينية في البداية لاستبعاد أي إصابات عظمية قد تكون مصاحبة أو مشابهة لأعراض شلل الضفيرة العضدية.
- أشعة سينية للكتف والعضد: تُظهر ما إذا كان هناك كسر في الترقوة (التي تعد من أكثر إصابات الولادة شيوعًا) أو كسر في عظم العضد (الذراع)، أو إصابة في صفيحة النمو العلوية للعضد. في حالة شلل إرب الدوشين، غالبًا ما تكون هذه الأشعة طبيعية.
- أشعة سينية للصدر: تستبعد كسور الأضلاع وتُظهر محيط الحجاب الحاجز الطبيعي، مما يستبعد إصابة العصب الحجابي (الذي يتحكم في الحجاب الحاجز) والذي قد يتأثر أحيانًا مع إصابات الضفيرة العضدية العلوية (C3-C5).
2. التصوير بالرنين المغناطيسي (MRI)
يُعتبر التصوير بالرنين المغناطيسي للعمود الفقري العنقي والضفيرة العضدية الفحص الذهبي لتصوير الأعصاب نفسها. يُجرى هذا الفحص عادةً بعد 3 أسابيع من الولادة، وذلك لإتاحة الوقت لتراجع أي تورم مبدئي، مما يعزز دقة التشخيص.
دواعي إجراء الرنين المغناطيسي:
- تصوير سلامة جذور وأجزاء الضفيرة العضدية.
- التمييز بين الإصابات قبل العقدية (جذور الأعصاب الممزقة من الحبل الشوكي) والإصابات بعد العقدية (تمزق أو ورم عصبي في استمرارية العصب).
- تحديد وجود الأكياس الكاذبة (pseudomeningoceles)، والتي تشير بقوة إلى تمزق جذور الأعصاب من الحبل الشوكي.
- توجيه التخطيط الجراحي بتحديد المستوى الدقيق وطبيعة الإصابة.
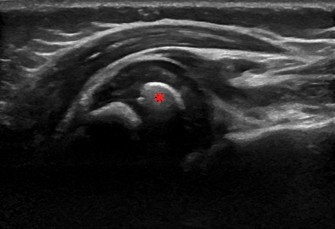
صورة 1: صورة رنين مغناطيسي (T2-weighted sagittal view) للضفيرة العضدية، توضح فرط إشارة وتضخمًا نموذجيًا يشير إلى ورم عصبي مستمر (Neuroma-in-continuity)، وهو أحد النتائج الشائعة في شلل الضفيرة العضدية الولادي.
نتائج الرنين المغناطيسي في حالة شلل إرب الدوشين:
في حالة شلل إرب الدوشين، قد تظهر صور الرنين المغناطيسي (خاصة صور T2-weighted) فرط إشارة (hyperintensity) وتضخمًا في جذور الأعصاب C5 و C6 في المنطقة فوق الترقوية. يشير هذا إلى إصابة شديدة بالشد والتورم، وقد يمثل ورمًا عصبيًا في استمرارية العصب أو تمزقًا. عادةً لا توجد علامات واضحة للأكياس الكاذبة، مما يقلل من احتمالية التمزق الكامل للجذور C5/C6 من الحبل الشوكي، ولكنه لا يستبعدها تمامًا. تبدو جذور الأعصاب C7، C8، و T1 سليمة عادةً.
هذه المعلومات حاسمة للأستاذ الدكتور محمد هطيف لتحديد ما إذا كانت الإصابة تتطلب إصلاحًا عصبيًا (ترقيع) أو نقلًا للأعصاب.
3. دراسات التوصيل العصبي وتخطيط كهربية العضل (EMG/NCS)
تُعد دراسات التوصيل العصبي وتخطيط كهربية العضل فحوصات مهمة لتقييم وظيفة الأعصاب والعضلات. ومع ذلك، غالبًا ما يتم تأجيلها حتى يبلغ الطفل 6-8 أسابيع من العمر، حيث تكون عملية التنكس الولري (Wallerian degeneration) قد اكتملت، مما يجعل النتائج أكثر دقة في تحديد مدى فقدان المحاور العصبية وإعادة التعصيب.
في بعض الحالات، وخاصة مع وجود صورة سريرية واضحة لإصابة شديدة في C5-C6 ونتائج رنين مغناطيسي مقلقة، قد يقرر الأستاذ الدكتور محمد هطيف المضي قدمًا في التخطيط الجراحي دون انتظار النضج الكامل لنتائج هذه الدراسات، وذلك لضمان عدم تفويت النافذة الحرجة لإصلاح الأعصاب.
التشخيص التفريقي
يُعد التشخيص التفريقي الدقيق أمرًا بالغ الأهمية عند حديثي الولادة الذين يعانون من شلل في الذراع، حيث توجد حالات أخرى قد تظهر بأعراض مشابهة. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية لاستبعاد الأسباب الأخرى.
| الحالة | الميزات الرئيسية | الفحوصات التشخيصية | العوامل الفارقة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك