دليلك الشامل لإصابات وتشوهات عظام الأطفال: رعاية متخصصة في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
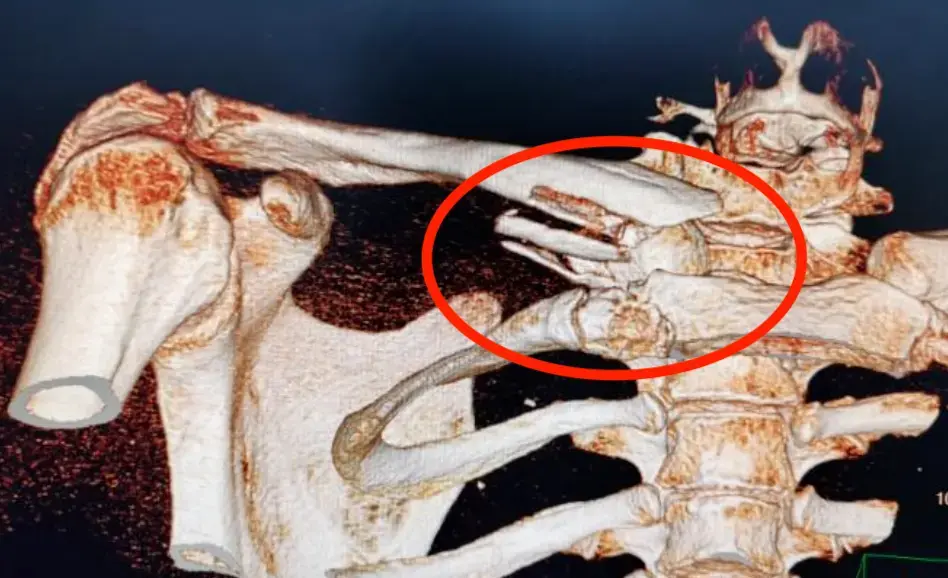
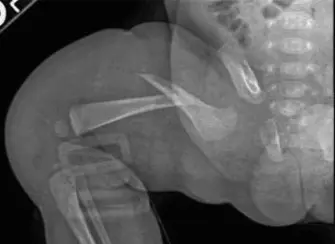
إصابات عظام الأطفال، مثل الكسور والجنف وإصابات العمود الفقري، تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان النمو الصحي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية شاملة باستخدام أحدث التقنيات، بدءًا من التشخيص المبكر وصولًا إلى خطط العلاج المخصصة وإعادة التأهيل الفعال.
الخلاصة الطبية السريعة: إصابات عظام الأطفال، مثل الكسور والجنف وإصابات العمود الفقري، تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان النمو الصحي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية شاملة باستخدام أحدث التقنيات، بدءًا من التشخيص المبكر وصولًا إلى خطط العلاج المخصصة وإعادة التأهيل الفعال.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك