القدم العمودية الخلقية (CVT): دليل شامل للآباء والعلاج المتقدم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
القدم العمودية الخلقية (CVT) هي تشوه نادر بالقدم، يتميز بقدم مسطحة صلبة تشبه "القاعدة الهزازة". يتطلب التشخيص المبكر والعلاج الجراحي لإعادة تشكيل القدم وتحقيق وظيفة طبيعية، وهو ما يوفره الأستاذ الدكتور محمد هطيف بخبرة عالية.
الخلاصة الطبية السريعة: القدم العمودية الخلقية (CVT) هي تشوه نادر بالقدم، يتميز بقدم مسطحة صلبة تشبه "القاعدة الهزازة". يتطلب التشخيص المبكر والعلاج الجراحي لإعادة تشكيل القدم وتحقيق وظيفة طبيعية، وهو ما يوفره الأستاذ الدكتور محمد هطيف بخبرة عالية.
مقدمة عن القدم العمودية الخلقية (CVT)
القدم العمودية الخلقية (Congenital Vertical Talus - CVT)، والتي تُعرف أيضاً باسم القدم المحدبة الخلقية (Congenital Convex Pes Valgus - CCPV) أو القدم المسطحة المقعرة (Rocker-Bottom Foot)، هي حالة نادرة ومعقدة تصيب قدم الطفل منذ الولادة. تُعد هذه الحالة من التشوهات الهيكلية الثابتة وغير القابلة للتقويم بسهولة، مما يجعلها مختلفة تماماً عن حالات القدم المسطحة المرنة الأكثر شيوعاً والأقل خطورة.
تتميز القدم العمودية الخلقية بثلاثة تشوهات رئيسية تمنح القدم مظهرها المميز الذي يشبه "القاعدة الهزازة" أو "القارب":
1.
خلع ظهري غير قابل للتقويم للعظم الزورقي (Navicular bone) على رأس عظم الكاحل (Talus):
هذا هو السمة الأكثر تميزاً للحالة، حيث يكون العظم الزورقي مزاحاً بشكل دائم نحو الجزء العلوي من رأس عظم الكاحل.
2.
ثبات عظم الكاحل في وضع انثناء أخمصي شديد (Equinus deformity):
يظل عظم الكاحل ثابتاً في وضع يشبه الانثناء نحو الأسفل، مما يجعله يبدو عمودياً عند النظر إليه بالأشعة السينية الجانبية.
3.
قدم خلفية روحاء (Valgus hindfoot) مع اختطاف قسري وانثناء ظهري للقدم الأمامية:
هذا يعني أن الجزء الخلفي من القدم يتجه نحو الخارج، بينما ينحرف الجزء الأمامي من القدم نحو الخارج ويرتفع نحو الأعلى بشكل تعويضي.
هذه التشوهات الثلاثة مجتمعة تؤدي إلى قدم صلبة، غير قابلة للتعديل، وتظهر بمظهر "القاعدة الهزازة" المميز، حيث يبرز رأس عظم الكاحل بشكل واضح في الجزء السفلي من القدم، ليصبح نقطة الارتكاز الرئيسية عند الوقوف أو المشي.
تُقدر نسبة حدوث القدم العمودية الخلقية بحوالي 1 من كل 10,000 ولادة حية، لكن البيانات الوبائية الدقيقة قد تكون نادرة بسبب ندرة الحالة واحتمال سوء التشخيص. يمكن أن تحدث القدم العمودية الخلقية كتشوه منفرد، ولكنها غالباً ما ترتبط بحالات جهازية كامنة في ما يصل إلى 50-60% من الحالات، مما يجعلها جزءاً من صورة سريرية أوسع.
يُعد التشخيص المبكر والدقيق أمراً بالغ الأهمية لتفريق القدم العمودية الخلقية الحقيقية عن القدم المسطحة المرنة، أو القدم الروحاء العقبية (Calcaneovalgus foot)، أو غيرها من الحالات الأقل خطورة التي لا تتطلب تدخلاً جراحياً مكثفاً. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة عظام الأطفال، يؤكد على أهمية الفحص السريري الدقيق والتصوير الشعاعي المتخصص لتأكيد التشخيص ووضع خطة علاجية فعالة. بدون علاج، يمكن أن تؤدي هذه الحالة إلى إعاقة وظيفية كبيرة، وألم مزمن، وصعوبة في ارتداء الأحذية، وأنماط مشي غير طبيعية، مما يستدعي التدخل المبكر، وغالباً ما يكون جراحياً، كمعيار للرعاية.
التشريح والخلل الميكانيكي الحيوي في القدم العمودية الخلقية
تتضمن القدم العمودية الخلقية (CVT) خللاً عميقاً وثابتاً في التركيب العظمي والأنسجة الرخوة الطبيعية للقدم والكاحل. إن فهم هذه الاضطرابات المحددة أمر بالغ الأهمية للتخطيط الجراحي الفعال والتنفيذ الدقيق، وهو ما يركز عليه الأستاذ الدكتور محمد هطيف في تقييمه وعلاجه لهذه الحالات المعقدة.
التشوهات العظمية الرئيسية
تتأثر عدة عظام في القدم والكاحل بشكل مباشر في حالة القدم العمودية الخلقية:
- عظم الكاحل (Talus): هذا العظم هو المحور الرئيسي للتشوه. يكون عظم الكاحل ثابتاً في وضع انثناء أخمصي مبالغ فيه، مما يجعله يبدو "عمودياً" في صور الأشعة الجانبية. هذا الوضع هو الدافع الأساسي للتشوه. يبقى جسم عظم الكاحل داخل مفصل الكاحل، لكن رأسه وعنقه يتجهان نحو باطن القدم.
- العظم الزورقي (Navicular bone): السمة الأكثر شيوعاً ومرضية هي الخلع الظهري غير القابل للتقويم للعظم الزورقي على السطح الظهري لرأس وعنق عظم الكاحل. هذا الخلع يمنع التمفصل الطبيعي لمنتصف القدم ويساهم بشكل كبير في صلابة القدم.
- عظم العقب (Calcaneus): يكون عظم العقب في وضع روحاء (Valgus) ملحوظة ودرجات متفاوتة من الانثناء الظهري بالنسبة لعظم الكاحل. غالباً ما يكون المفصل تحت الكاحل (Subtalar joint) مخلوعاً جزئياً أو كلياً، مما يزيد من عدم استقرار القدم الخلفية والروحاء.
- القدم الأمامية (Forefoot): تكون القدم الأمامية مختطفة ومنثنية ظهرياً عند مفاصل منتصف الرسغ (مفصل الكاحل الزورقي ومفصل العقب المكعبي)، مما يخلق مظهر "القدم المحدبة" أو "القاعدة الهزازة"، حيث يعمل بروز رأس عظم الكاحل في باطن القدم كنقطة ارتكاز رئيسية تحمل الوزن.
- العظم المكعبي (Cuboid bone): قد يكون العظم المكعبي مزاحاً جانبياً أو مختطفاً نسبياً فيما يتعلق بعظم العقب.
تقلصات الأنسجة الرخوة
تُحافظ التشوهات العظمية وتتفاقم بسبب التقلصات الشديدة في العديد من هياكل الأنسجة الرخوة، سواء الأربطة أو العضلات:
- المحفظة الظهرية لمفصل الكاحل الزورقي (Dorsal Talonavicular Capsule): تكون سميكة ومتقلصة، مما يمنع تقويم العظم الزورقي.
- الرباط الزنبركي (Spring Ligament - Plantar Calcaneonavicular Ligament): غالباً ما يكون طويلاً وممطوطاً وموضعاً ظهرياً، لكن علاقته الوظيفية مشوهة، مما يساهم في عدم الاستقرار. تتأثر المكونات الإنسية من الرباط الزنبركي بشكل خاص.
- الرباط الدالي (Deltoid Ligament): يكون متقلصاً ومشدوداً، مما يساهم في روحاء القدم الخلفية.
- أوتار الشظية (Peroneal Tendons - Peroneus longus and brevis): التقلص الشديد والتشنج في هذه الأوتار شائع، مما يؤدي إلى اختطاف نشط للقدم الأمامية وروحاء القدم الخلفية. إنها تعمل على تثبيت الجانب الوحشي للقدم.
- وتر العرقوب (Achilles Tendon - Gastrocnemius-soleus complex): يكون متقلصاً بشكل ملحوظ، مما يحافظ على عظم الكاحل في وضع الانثناء الأخمصي ويمنع الانثناء الظهري للكاحل.
- المحفظة الخلفية للكاحل ومحفظة المفصل تحت الكاحل (Posterior Ankle Capsule and Subtalar Joint Capsule): تكون متقلصة، مما يمنع الانثناء الظهري لعظم الكاحل والتمفصل الصحيح تحت الكاحل.
- اللفافة الأخمصية والأربطة الأخمصية القصيرة (Plantar Fascia and Short Plantar Ligaments): تكون متقلصة، خاصة على طول العمود الوحشي، مما يساهم في صلابة منتصف القدم.
- العضلة الظنبوبية الأمامية (Tibialis Anterior): يمكن أن تكون متقلصة، مما يساهم بشكل أكبر في الانثناء الظهري للقدم الأمامية.
الميكانيكا الحيوية للتشوه
يعمل التوجه العمودي الثابت لعظم الكاحل كنقطة ارتكاز، مما يتسبب في انثناء القدم الأمامية ظهرياً واختطافها بالنسبة للقدم الخلفية. يمنع الخلع الظهري للعظم الزورقي على عظم الكاحل التمفصل الطبيعي وانهيار منتصف القدم، مما يؤدي إلى قوس قدم صلب. تزيد روحاء القدم الخلفية من عدم استقرار المفصل تحت الكاحل. يؤدي هذا التشوه المركب إلى:
- فقدان مرونة القدم: تصبح القدم غير قادرة على امتصاص الصدمات أو التكيف مع الأسطح غير المستوية.
- تحمل وزن غير طبيعي: يصبح رأس عظم الكاحل البارز في باطن القدم منطقة مؤلمة لتحمل الوزن، مما يؤدي إلى تكون مسامير اللحم وتلف الجلد.
- مشية غير فعالة: بدون آلية وظيفية لارتطام الكعب والدفع، تصبح المشية تعويضية، مما يؤدي إلى زيادة استهلاك الطاقة وألم محتمل في المفاصل الأخرى (مثل الركبة، الورك، العمود الفقري).
- اختلالات عضلية: تعمل أوتار الشظية المتقلصة، ووتر العرقوب، واللفافة الأخمصية على إدامة التشوه، بينما تكون عضلات مثل الظنبوبية الخلفية، التي تدعم القوس عادة، غالباً ممتدة وغير وظيفية.
يفهم الأستاذ الدكتور محمد هطيف هذه التعقيدات التشريحية والميكانيكية الحيوية بعمق، مما يمكنه من التخطيط لتدخل جراحي دقيق يستهدف جميع مكونات التشوه لتحقيق أفضل النتائج الممكنة للمريض.
الأسباب وعوامل الخطر للقدم العمودية الخلقية
القدم العمودية الخلقية (CVT) هي حالة معقدة، وعلى الرغم من أن السبب الدقيق في العديد من الحالات لا يزال غير مفهوم تماماً، إلا أن هناك عوامل معينة يُعتقد أنها تساهم في تطورها. من المهم للآباء أن يفهموا أن هذه الحالة ليست ناتجة عن أي شيء فعلوه أو لم يفعلوه أثناء الحمل، بل هي نتيجة لتطور غير طبيعي يحدث في وقت مبكر من نمو الجنين.
الأسباب المحتملة
-
عوامل وراثية وجينية:
- في بعض الحالات، قد يكون هناك استعداد وراثي للقدم العمودية الخلقية. على الرغم من أنها ليست دائماً حالة وراثية مباشرة، إلا أن وجود تاريخ عائلي لبعض التشوهات الهيكلية قد يزيد من المخاطر.
- يمكن أن ترتبط القدم العمودية الخلقية بمتلازمات جينية محددة، مما يشير إلى أن الخلل في الجينات قد يلعب دوراً محورياً في تطورها.
-
التطور الجنيني غير الطبيعي:
- يُعتقد أن التشوه يحدث بسبب توقف أو انحراف في النمو الطبيعي للقدم خلال المراحل المبكرة من الحمل. قد تؤثر العوامل التي تعطل النمو الطبيعي للعظام والمفاصل والأنسجة الرخوة في القدم على تطور هذه الحالة.
- قد يكون هناك خلل في التوازن العضلي داخل الرحم، مما يؤدي إلى تقلصات مبكرة في بعض الأوتار والعضلات، مما يدفع القدم إلى الوضعية المشوهة.
-
الضغط الميكانيكي داخل الرحم:
- في بعض الحالات النادرة، قد تساهم الوضعية غير الطبيعية للجنين أو الضغط المستمر على القدم داخل الرحم في تفاقم التشوه، خاصة إذا كانت هناك عوامل أخرى مهيئة. ومع ذلك، هذا ليس السبب الرئيسي عادة.
عوامل الخطر والحالات المرتبطة
غالباً ما لا تكون القدم العمودية الخلقية تشوهاً منعزلاً، بل ترتبط بحالات جهازية كامنة في نسبة كبيرة من الأطفال المصابين (تصل إلى 50-60%). هذا يعني أن القدم العمودية قد تكون جزءاً من مشكلة صحية أوسع تؤثر على أجهزة الجسم الأخرى. تشمل هذه الحالات المرتبطة ما يلي:
-
الاضطرابات العصبية:
- السنسنة المشقوقة (Spina bifida): وهي عيب خلقي في العمود الفقري يؤثر على الحبل الشوكي والأعصاب، مما قد يؤدي إلى ضعف العضلات وتشوهات القدم.
- الشلل الدماغي (Cerebral palsy): وهو اضطراب يؤثر على حركة العضلات والتنسيق، وقد يؤدي إلى تقلصات عضلية وتشوهات في الأطراف.
- القيلة النخاعية السحائية (Myelomeningocele): وهي شكل حاد من السنسنة المشقوقة.
-
المتلازمات الوراثية:
- التقفع المفصلي المتعدد الخلقي (Arthrogryposis multiplex congenita): وهي حالة تتميز بتقلصات شديدة في المفاصل المتعددة منذ الولادة، مما يحد من حركتها.
- متلازمة مارفان (Marfan syndrome): وهي اضطراب يؤثر على النسيج الضام في الجسم.
- متلازمة إهلرز-دانلوس (Ehlers-Danlos syndrome): وهي مجموعة من الاضطرابات الوراثية التي تؤثر أيضاً على النسيج الضام.
- التثلث الصبغي 13 و 15 و 18 (Trisomy 13, 15, and 18): وهي اضطرابات صبغية شديدة تؤثر على النمو والتطور.
-
حالات أخرى:
- الورم العصبي الليفي (Neurofibromatosis): وهو اضطراب وراثي يؤدي إلى نمو الأورام على الأنسجة العصبية.
- متلازمة البطن البرقوقية (Prune Belly syndrome): وهي حالة نادرة تؤثر على جدار البطن والمسالك البولية.
بسبب هذه الارتباطات المحتملة، يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل للطفل المصاب بالقدم العمودية الخلقية. قد يتضمن هذا التقييم استشارة أطباء متخصصين آخرين (مثل أطباء الأعصاب أو أخصائيي الوراثة) للبحث عن أي حالات كامنة قد تؤثر على خطة العلاج الشاملة والرعاية طويلة الأمد. فهم هذه الأسباب وعوامل الخطر يساعد في تقديم رعاية متكاملة وشاملة للطفل وعائلته.
الأعراض والعلامات المميزة للقدم العمودية الخلقية
تُعد القدم العمودية الخلقية (CVT) من التشوهات التي يمكن ملاحظتها منذ الولادة، وتتميز بمجموعة من الأعراض والعلامات الواضحة التي تساعد في تشخيصها. من الضروري للآباء والأطباء التعرف على هذه العلامات مبكراً لضمان التدخل في الوقت المناسب.
المظهر الخارجي للقدم
السمة الأكثر وضوحاً للقدم العمودية الخلقية هي مظهرها الفريد:
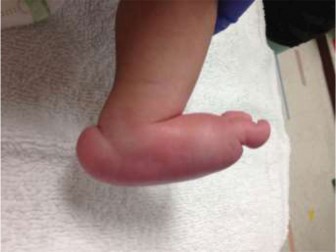
- القدم المحدبة أو "القدم ذات القاعدة الهزازة" (Rocker-Bottom Foot): هذا هو الوصف الأكثر شيوعاً. تبدو القدم وكأنها مقوسة بشكل عكسي، حيث يبرز الجزء الأوسط من باطن القدم إلى الأسفل، بينما يرتفع الكعب وأصابع القدم. يشبه هذا المظهر الجزء السفلي من كرسي هزاز أو قارب، مما يجعل القدم غير مستوية وغير قادرة على الاستلقاء بشكل مسطح على الأرض.
- بروز رأس عظم الكاحل (Prominent Talar Head): عند فحص باطن القدم، يمكن غالباً الشعور برأس عظم الكاحل ككتلة صلبة وبارزة في منتصف باطن القدم. هذه المنطقة هي التي تحمل الوزن بشكل غير طبيعي.
- صلابة القدم وعدم قابليتها للتقويم (Rigid and Irreducible Deformity): على عكس القدم المسطحة المرنة التي يمكن تصحيحها يدوياً، فإن القدم العمودية الخلقية تكون صلبة جداً. محاولات تحريك القدم أو تقويمها يدوياً لا تنجح، حيث تظل القدم في وضعية التشوه الثابتة.
- قدم خلفية روحاء (Valgus Hindfoot): يميل الكعب والجزء الخلفي من القدم إلى الخارج بعيداً عن خط منتصف الجسم.
- قدم أمامية مختطفة ومنثنية ظهرياً (Abducted and Dorsiflexed Forefoot): ينحرف الجزء الأمامي من القدم (الأصابع وأمامي القدم) نحو الخارج ويرتفع نحو الأعلى، مما يساهم في مظهر "القاعدة الهزازة".
الأعراض الوظيفية (تظهر مع النمو والبدء بالمشي)
إذا لم تُعالج القدم العمودية الخلقية، فإنها تؤدي إلى مشاكل وظيفية كبيرة تزداد سوءاً مع نمو الطفل وبدء محاولاته للمشي:
- صعوبة في المشي (Difficulty with Ambulation): بسبب شكل القدم غير الطبيعي وصلابتها، يجد الأطفال صعوبة بالغة في المشي بشكل طبيعي. قد تكون مشيتهم غير مستقرة أو غير متوازنة.
- ألم في القدم (Foot Pain): مع تحمل رأس عظم الكاحل البارز للوزن، يمكن أن تتطور مناطق ضغط مؤلمة ومسامير لحم (Calluses) في باطن القدم. قد يشكو الأطفال الأكبر سناً من ألم مزمن، خاصة بعد فترات النشاط.
- صعوبة في ارتداء الأحذية (Difficulty with Shoe Wear): الشكل غير العادي للقدم يجعل من الصعب جداً العثور على أحذية مناسبة ومريحة. قد تتطلب الأحذية تعديلات خاصة أو قد لا يتمكن الطفل من ارتداء الأحذية العادية على الإطلاق.
- أنماط مشي غير طبيعية (Abnormal Gait Patterns): يحاول الأطفال التكيف مع شكل القدم من خلال تغيير طريقة مشيهم، مما قد يؤدي إلى إجهاد مفاصل أخرى مثل الركبتين والوركين والعمود الفقري، وقد يسبب آلاماً فيها لاحقاً.
- تعب سريع (Easy Fatigability): تتطلب المشية التعويضية جهداً أكبر، مما يؤدي إلى تعب الطفل بسرعة أكبر من أقرانه.
يُشدد الأستاذ الدكتور محمد هطيف على أن ملاحظة أي من هذه العلامات في طفلك تستدعي زيارة فورية لمتخصص في جراحة عظام الأطفال. التشخيص المبكر يفتح الباب أمام خيارات علاجية أكثر فعالية ويحسن بشكل كبير من نتائج التعافي وفرص الطفل في الحصول على قدم وظيفية وطبيعية قدر الإمكان.
التشخيص الدقيق للقدم العمودية الخلقية
يُعد التشخيص الدقيق للقدم العمودية الخلقية (CVT) خطوة حاسمة لضمان العلاج الصحيح وتجنب التدخلات غير الضرورية للحالات الأقل خطورة. يعتمد التشخيص على مزيج من الفحص السريري الدقيق والتصوير الشعاعي المتخصص. الأستاذ الدكتور محمد هطيف، بصفته خبيراً في جراحة عظام الأطفال، يتبع نهجاً شاملاً لتأكيد التشخيص.
1. الفحص السريري (Clinical Examination)
يبدأ التشخيص بفحص سريري شامل للقدم والكاحل، حيث يلاحظ الطبيب العلامات المميزة للقدم العمودية الخلقية:
- مظهر "القدم ذات القاعدة الهزازة" (Rocker-Bottom Foot): يتم تأكيد هذا المظهر البصري المميز.
- بروز رأس عظم الكاحل في باطن القدم: يمكن للطبيب أن يلمس رأس عظم الكاحل البارز في الجزء السفلي من القدم.
- صلابة القدم وعدم قابليتها للتقويم: يحاول الطبيب تحريك القدم في اتجاهات مختلفة (الانثناء الظهري، الانثناء الأخمصي، التقريب، التبعيد) لتقييم مرونتها. في حالة القدم العمودية الخلقية الحقيقية، تكون القدم صلبة وغير قابلة للتقويم يدوياً.
- قدم خلفية روحاء (Valgus Hindfoot): يتم تقييم ميلان الكعب والجزء الخلفي من القدم.
- قدم أمامية مختطفة ومنثنية ظهرياً (Abducted and Dorsiflexed Forefoot): يتم ملاحظة وضعية الجزء الأمامي من القدم.
- تقييم الحالات المرتبطة: يبحث الطبيب أيضاً عن أي علامات أو أعراض لحالات جهازية كامنة (مثل الاضطرابات العصبية أو المتلازمات الجينية) التي قد تكون مرتبطة بالقدم العمودية الخلقية.
2. التصوير الشعاعي (Radiographic Assessment)
تُعد الأشعة السينية هي الأداة الرئيسية لتأكيد التشخيص وتحديد مدى التشوه العظمي.
-
الأشعة السينية الجانبية (Lateral Views):
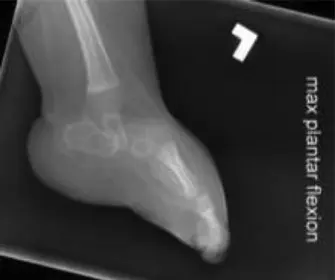
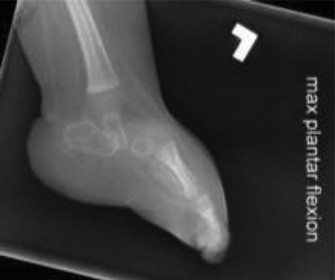
- أهمية الأشعة السينية الجانبية بوضع تحمل الوزن (أو محاكاة تحمل الوزن): هذه هي الأشعة الأكثر أهمية. تُجرى إما بوقوف الطفل (إذا كان قادراً) أو بوضع ضغط على باطن القدم لمحاكاة تحمل الوزن مع ثني الكاحل بزاوية 90 درجة. هذا الوضع يبرز التشوه الحقيقي.
-
النتائج الرئيسية في الأشعة الجانبية:
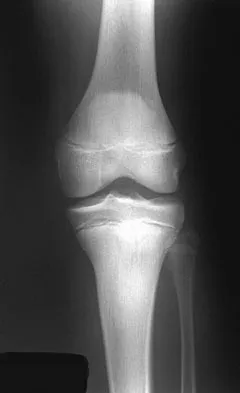
- عظم الكاحل الموجه عمودياً (Vertically Oriented Talus): يظهر عظم الكاحل في وضع انثناء أخمصي ثابت، مما يجعله يبدو عمودياً بدلاً من أفقي.
- خلع ظهري للعظم الزورقي على رأس عظم الكاحل (Dorsal Dislocation of Navicular on Talar Head): يظهر العظم الزورقي مزاحاً بشكل واضح نحو الجزء العلوي من رأس عظم الكاحل.
- زيادة الزاوية بين عظم الكاحل والعقب (Increased Talocalcaneal Angle): تُقاس الزاوية بين المحور الطولي لعظم الكاحل والمحور الطولي لعظم العقب، وتكون مرتفعة بشكل غير طبيعي.
- زيادة زاوية ميري (Meary's Angle - Talus-First Metatarsal Angle): تُقاس الزاوية بين المحور الطولي لعظم الكاحل والمحور الطولي للعظم المشطي الأول، وتكون أيضاً مرتفعة بشكل كبير.
-
الأشعة السينية الأمامية الخلفية (AP Views):
- تُستخدم لتقييم محاذاة القدم الأمامية والخلفية، وتحديد مدى اختطاف القدم الأمامية وروحاء القدم الخلفية.
- صور كايت (Kite Views - AP view with ankle dorsiflexed): مفيدة لتقييم محاذاة القدم الخلفية.
-
صور الأشعة السينية بوضعية الضغط (Stress Views):
- تُجرى أشعة جانبية مع أقصى انثناء ظهري إجباري للكاحل وانثناء أخمصي للقدم الخلفية. في القدم العمودية الخلقية الحقيقية، يظل عظم الكاحل في وضع الانثناء الأخمصي حتى مع الانثناء الظهري الإجباري، مما يؤكد صلابة التشوه.
-
التصوير بالرنين المغناطيسي (MRI):
- نادراً ما يكون مطلوباً للتشخيص الروتيني، ولكنه قد يُنظر فيه في الحالات غير النمطية، أو لتقييم المفصل الكاحلي الزورقي الغضروفي عند الرضع الصغار جداً، أو لاستبعاد تشوهات أخرى.
يُعد التشخيص التفريقي أمراً بالغ الأهمية. يجب على الطبيب استبعاد حالات مثل القدم المسطحة المرنة (Flexible Flatfoot) أو القدم الروحاء العقبية (Calcaneovalgus Foot)، والتي تبدو متشابهة ظاهرياً ولكنها لا تتطلب نفس التدخل الجراحي المكثف. يؤكد الأستاذ الدكتور محمد هطيف على أن خبرته في تفسير هذه الفحوصات تضمن التشخيص الصحيح ووضع خطة علاجية مستهدفة وفعالة لطفلك.
خيارات العلاج المتقدمة للقدم العمودية الخلقية
يُعد علاج القدم العمودية الخلقية (CVT) معقداً ويتطلب خبرة عالية، نظراً لطبيعة التشوه الصلبة والمتفاقمة، والإعاقة الوظيفية الكبيرة التي يسببها إذا تُرك دون علاج. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة عظام الأطفال، يتبنى أحدث البروتوكولات العلاجية لضمان أفضل النتائج. في معظم الحالات، يكون التدخل الجراحي هو الحل الأمثل.
1. العلاج غير الجراحي (محدود النطاق للقدم العمودية الحقيقية)
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك