الدليل الشامل لمرض تكون العظم الناقص وعلاجه الجراحي المتقدم
الخلاصة الطبية
مرض تكون العظم الناقص أو العظام الزجاجية هو اضطراب وراثي يسبب هشاشة العظام وتكسرها بسهولة نتيجة نقص الكولاجين. يعتمد العلاج على الأدوية لتقوية العظام، والتدخل الجراحي المتقدم مثل وضع الأسياخ النخاعية لتصحيح تقوس العظام ومنع الكسور المتكررة، مما يحسن قدرة المريض على الحركة.
الخلاصة الطبية السريعة: مرض تكون العظم الناقص أو العظام الزجاجية هو اضطراب وراثي يسبب هشاشة العظام وتكسرها بسهولة نتيجة نقص الكولاجين. يعتمد العلاج على الأدوية لتقوية العظام، والتدخل الجراحي المتقدم مثل وضع الأسياخ النخاعية لتصحيح تقوس العظام ومنع الكسور المتكررة، مما يحسن قدرة المريض على الحركة.
مقدمة عن مرض تكون العظم الناقص
يعد مرض تكون العظم الناقص المعروف شعبيا باسم مرض العظام الزجاجية أحد التحديات الطبية والجراحية الكبرى في مجال طب جراحة العظام للأطفال. هذا المرض ليس مجرد حالة تؤدي إلى كسور متكررة، بل هو اضطراب شامل يؤثر على جودة حياة الطفل وقدرته على النمو الحركي الطبيعي. نحن نتفهم تماما حجم القلق الذي يساور الآباء والأمهات عند تشخيص طفلهم بهذا المرض، ولذلك تم إعداد هذا الدليل الطبي الشامل والمفصل ليكون منارة تضيء لكم طريق الفهم العميق لطبيعة المرض، وأحدث ما توصل إليه الطب الحديث في مجال العلاج الجراحي وإعادة التأهيل.
الهدف الأساسي من التدخلات الطبية والجراحية الحديثة ليس فقط علاج الكسور عند حدوثها، بل استباق المشكلة من خلال تصحيح تشوهات العظام، وتقويتها من الداخل، ومنح الطفل الفرصة للوقوف والمشي وممارسة حياته بأكبر قدر ممكن من الاستقلالية والأمان.
طبيعة العظام وتأثير المرض
لفهم هذا المرض، يجب أن ننظر إلى البنية الأساسية للعظام. العظام السليمة ليست مجرد هياكل صلبة من الكالسيوم، بل هي نسيج حي ومعقد يعتمد بشكل أساسي على بروتين يسمى الكولاجين من النوع الأول. يعمل الكولاجين كالإطار الفولاذي داخل الخرسانة، حيث يمنح العظام مرونتها وقدرتها على امتصاص الصدمات دون أن تنكسر.
في حالة مرض تكون العظم الناقص، يحدث خلل جيني يؤدي إما إلى نقص شديد في كمية الكولاجين المنتج، أو إنتاج كولاجين ذي جودة رديئة وبنية غير طبيعية. هذا الخلل الهيكلي لا يقتصر تأثيره على العظام فحسب، بل يمتد ليشمل أنسجة أخرى في الجسم تعتمد على هذا البروتين، مثل الجلد، وصلبة العين الجزء الأبيض من العين، وطبقة العاج في الأسنان. النتيجة هي عظام هشة تفتقر إلى المرونة، تتقوس تحت تأثير وزن الجسم، وتتعرض للكسر لأتفه الأسباب أو حتى دون سبب واضح.
أسباب مرض العظام الزجاجية
السبب الجذري لمرض تكون العظم الناقص هو طفرة جينية. في الغالبية العظمى من الحالات، تكون هذه الطفرة موروثة من أحد الوالدين بنمط وراثة سائد، مما يعني أن وجود نسخة واحدة من الجين المعيب يكفي لظهور المرض. في حالات أخرى، قد تحدث الطفرة الجينية بشكل عفوي وجديد لدى الطفل دون وجود أي تاريخ عائلي للمرض.
تؤثر هذه الطفرات الجينية بشكل مباشر على الجينات المسؤولة عن توجيه الجسم لإنتاج الكولاجين. وبما أن الكولاجين هو حجر الزاوية في بناء الأنسجة الضامة، فإن غيابه أو تشوهه يؤدي إلى الضعف العام في الهيكل العظمي، وهو ما يفسر ظهور الكسور المتكررة والتقوس التدريجي في العظام الطويلة مثل عظام الفخذ والساق.
الأعراض والعلامات السريرية
تختلف شدة الأعراض بشكل كبير من مريض لآخر، ولكن هناك مجموعة من العلامات الكلاسيكية التي تساعد الأطباء في التعرف على المرض. يتميز المرض سريريا بما يعرف بالثلاثي التشخيصي الكلاسيكي، والذي يشمل:
* تغير لون صلبة العين إلى اللون الأزرق أو الرمادي المائل للزرقة.
* تكون العاج الناقص وهو ضعف وتلون في الأسنان يجعلها هشة وعرضة للتكسر والتسوس.
* هشاشة العظام العامة والتي تتجلى في كسور متعددة أو تقوس تدريجي في العظام الطويلة.
تصنيف درجات المرض
تاريخيا وطبيا، يتم تصنيف المرض إلى عدة فئات لتحديد مسار العلاج والتنبؤ بمستقبل الطفل الحركي:
| نوع المرض | الخصائص السريرية الرئيسية |
|---|---|
| النوع الخلقي الشديد | يظهر عند الولادة بكسور متعددة، تقوس شديد في العظام الطويلة، قصر في الأطراف، وهشاشة عظام شديدة جدا. معظم هؤلاء الأطفال يعانون من تلون الأسنان وازرقاق صلبة العين. |
| النوع المتأخر الأول | يتميز بوجود تقوس في العظام الطويلة يزداد تدريجيا مع النمو. هذا التقوس يؤدي إلى تدهور النشاط الوظيفي للطفل، وقد يحوله من طفل قادر على المشي إلى طفل يعتمد على الجلوس إذا لم يتم التدخل جراحيا. |
| النوع المتأخر الثاني | يمثل شكلا أخف من المرض، ويتميز بغياب التقوس الشديد في العظام الطويلة، وتكون الكسور أقل تكرارا. |
من المهم إدراك أن التطور الحركي في الأشهر الأولى يعد مؤشرا قويا للمستقبل. الأطفال الذين يتمكنون من الجلوس المستقل بحلول الشهر العاشر لديهم فرصة تصل إلى 75% لاكتساب القدرة على المشي كطريقة رئيسية للحركة.
طرق تشخيص تكون العظم الناقص
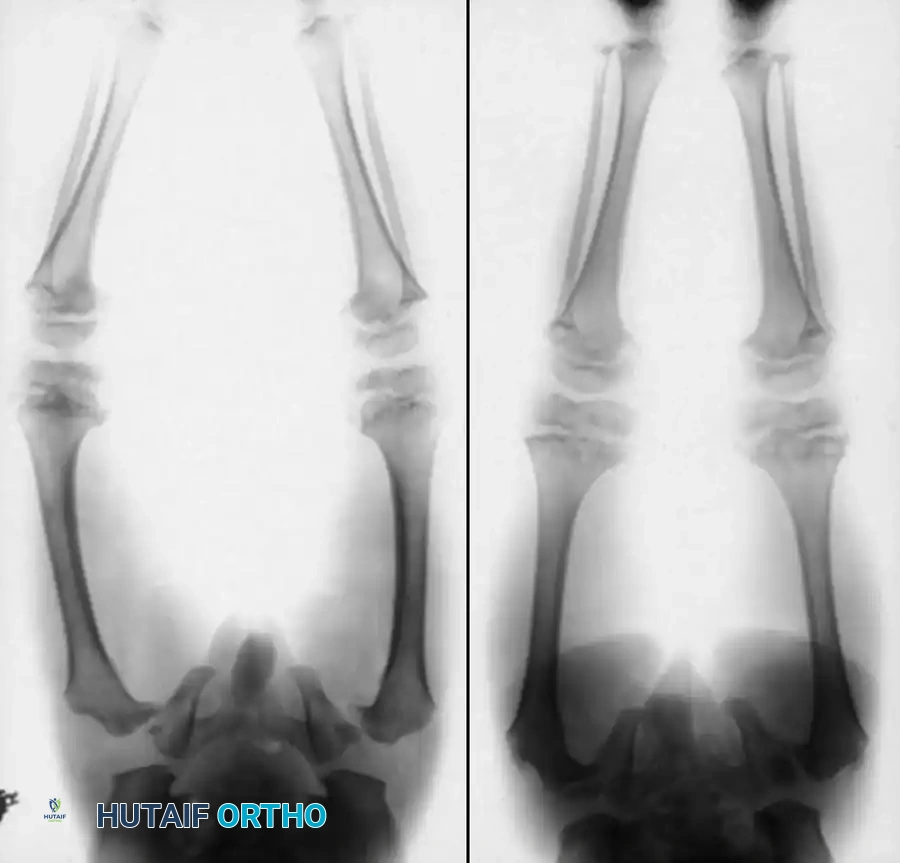
لا يوجد اختبار معملي واحد يمكنه تشخيص جميع متغيرات هذا المرض بشكل قاطع. يعتمد التشخيص بشكل أساسي على الفحص السريري الدقيق والتقييم الإشعاعي الشامل. يقوم طبيب جراحة العظام المتخصص بتقييم تاريخ الكسور، وشكل العظام، والعلامات الجسدية الأخرى.
تلعب الأشعة السينية دورا محوريا في التشخيص. من العلامات الإشعاعية البارزة وجود عظام دوديّة متعددة حول قاعدة الجمجمة، بالإضافة إلى الترقق الشديد في القشرة العظمية والتقوس الواضح.

التحضير الطبي قبل الجراحة
تتطلب الإدارة الحديثة لمرض تكون العظم الناقص نهجا متعدد التخصصات. قبل التفكير في أي تدخل جراحي، يجب تحسين حالة العظام طبيا. أحدثت أدوية البايفوسفونيت ثورة في العلاج الطبي لهذا المرض. تعمل هذه الأدوية على تقليل عملية ارتشاف العظم تآكل العظم بواسطة الخلايا الناقضة للعظم.
تلقي العلاج الوريدي بالباميدرونات أثبت فعاليته في تخفيف آلام العظام، تقليل معدل حدوث الكسور، زيادة كثافة المعادن في العظام، وتحسين مستوى القدرة على المشي مع آثار جانبية قليلة. إشعاعيا، نلاحظ زيادة في حجم الأجسام الفقارية وزيادة سماكة القشرة العظمية بعد هذا العلاج.
هناك تحذير جراحي بالغ الأهمية، يجب فحص المرضى بدقة لاستبعاد وجود انحناء في العمود الفقري الجنف قبل إجراء أي عمليات جراحية في الأطراف. الانحناءات الشديدة التي تتجاوز 60 درجة تؤثر سلبا على وظائف الرئة، مما يزيد من مخاطر التخدير والمضاعفات التنفسية أثناء وبعد الجراحة.
العلاج الجراحي وتصحيح التشوهات
يتدخل جراح العظام بشكل رئيسي لمعالجة تقوس العظام الطويلة، خاصة في النوع المتأخر الأول. التقوس المستمر يغير المحور الميكانيكي الطبيعي للطرف، مما يخلق قوى انحناء هائلة تؤدي حتما إلى كسور متكررة.
الأهداف الأساسية للتدخل الجراحي هي:
* تصحيح التشوه الزاوي لاستعادة المحور الميكانيكي السليم للعظم.
* توفير جبيرة داخلية للعظم الطويل بالكامل لمنع تكرار الكسور.
* تسهيل القدرة على الوقوف والمشي واستخدام الدعامات الخارجية.
عادة ما يكون التئام الكسور وشقوق العظام الجراحية في هذا المرض مرضيا من حيث وقت الالتئام، على الرغم من أن العظم الملتئم ليس أقوى ميكانيكيا من العظم الأصلي الضعيف.
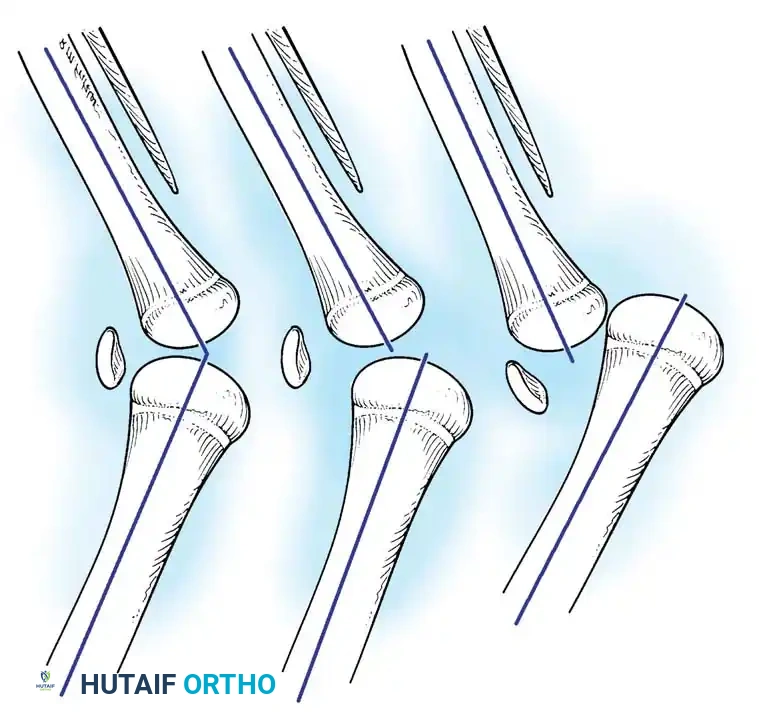
اختيار الدعامات والأسياخ النخاعية
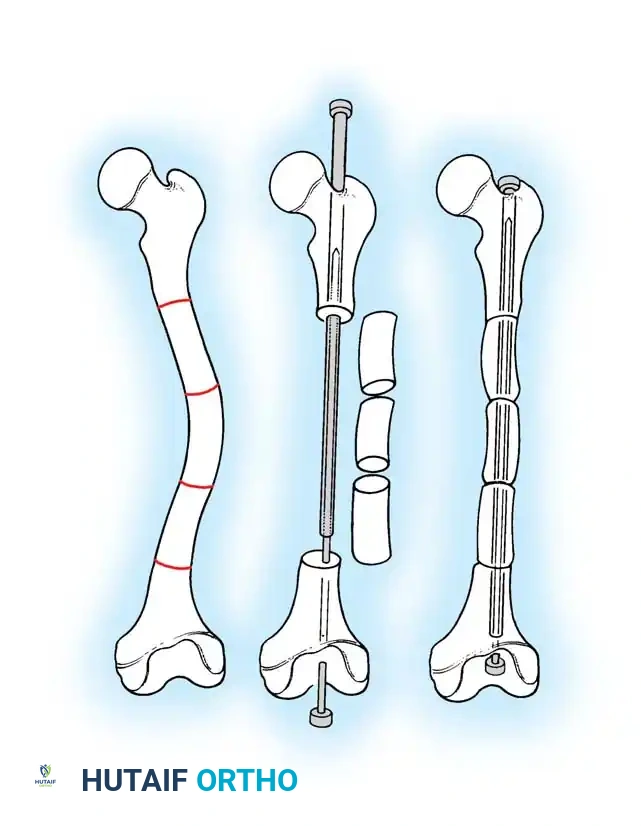
التحدي الأساسي في جراحة الأطفال المصابين بهذا المرض هو أن عظام الطفل تنمو طوليا، بينما الزرعة المعدنية السيخ لا تنمو. إذا تم استخدام سيخ عادي غير قابل للاستطالة، فإن العظم سينمو بسرعة متجاوزا نهاية السيخ، مما يترك جزءا من العظم غير مدعوم ومعرضا للتقوس والكسر.
لحل هذه المشكلة، تم ابتكار الأسياخ النخاعية المتمددة التلسكوبية. تعمل هذه الأسياخ بآلية تشبه التلسكوب، حيث تتمدد مع نمو عظم الطفل. تحتوي هذه الأسياخ على قطع تثبيت على شكل حرف T في الأطراف العلوية والسفلية تثبت داخل مشاش العظم نهاية العظم. مع نمو الطفل، يتمدد السيخ، مما يسمح ببقاء كامل طول العظم مدعوما لعدة سنوات، ويقلل بشكل كبير من الحاجة لعمليات متكررة.
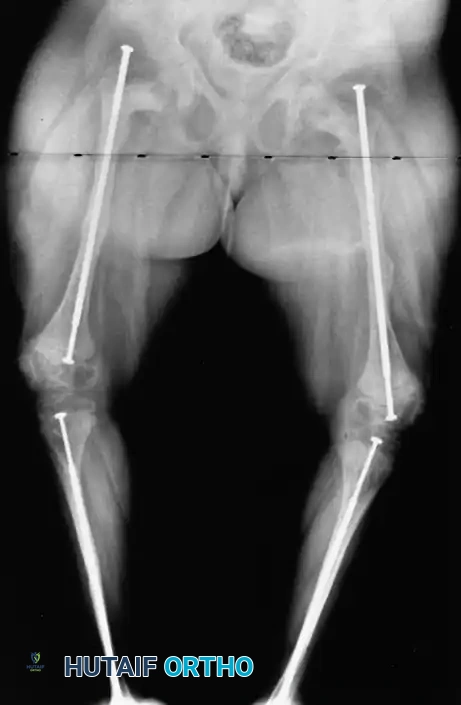
وقد تم تطوير أنظمة حديثة مثل نظام شيفيلد لتقليل المضاعفات المرتبطة بالأسياخ القديمة، وقد أظهرت هذه الأنظمة الحديثة معدلات نجاح عالية ومعدلات أقل بكثير من حيث الحاجة لتغيير السيخ.
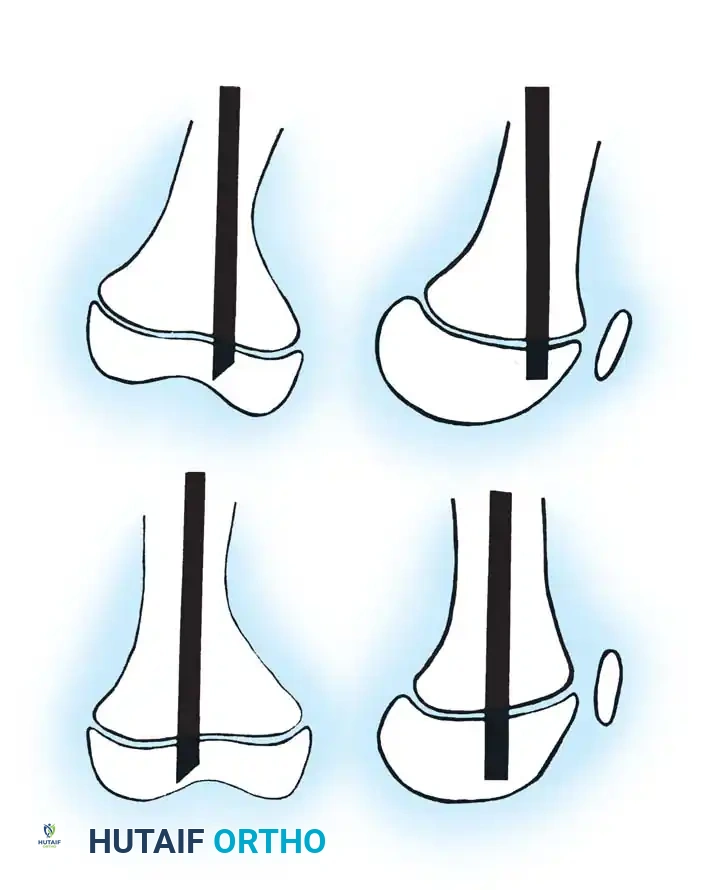
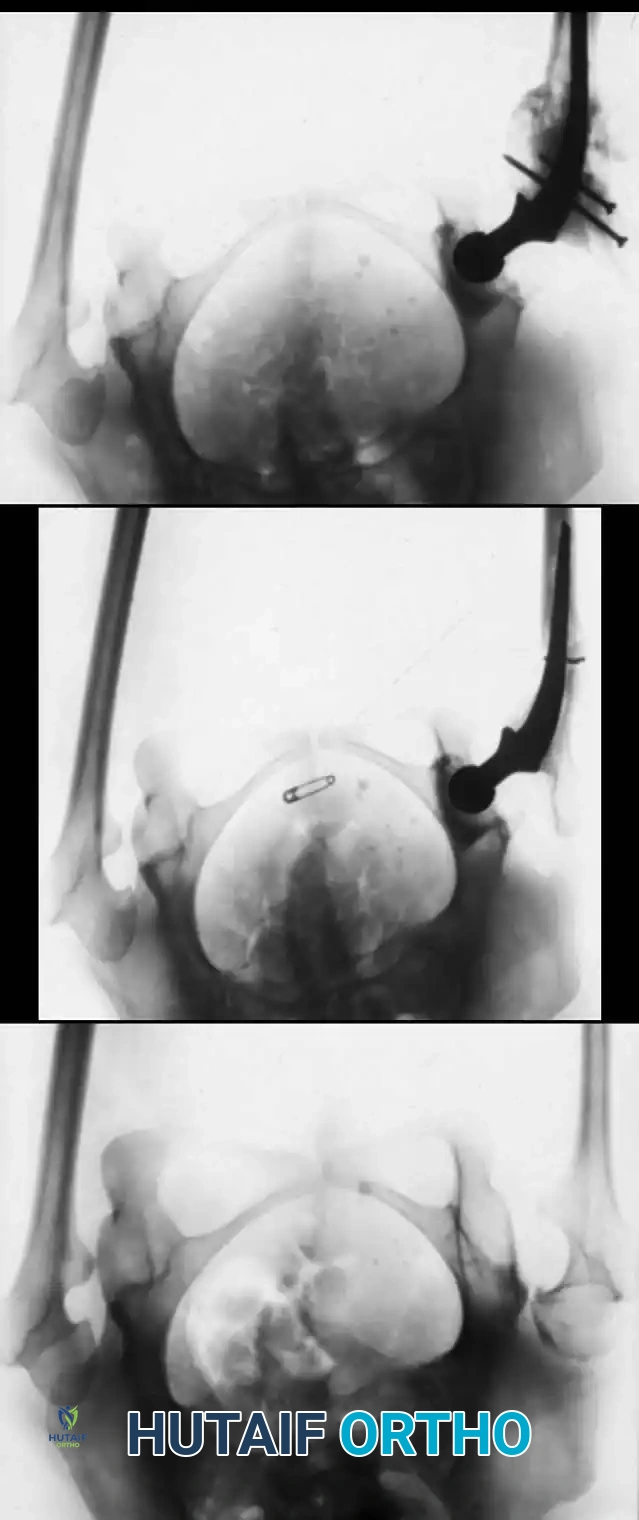
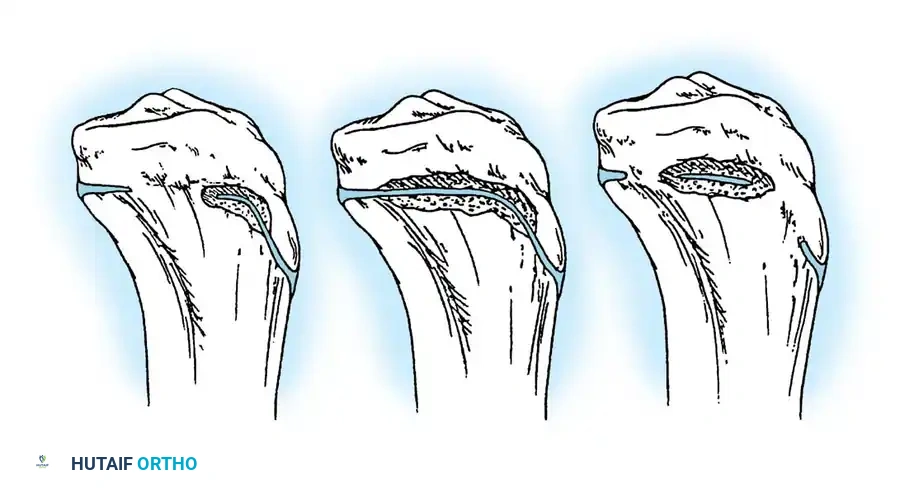
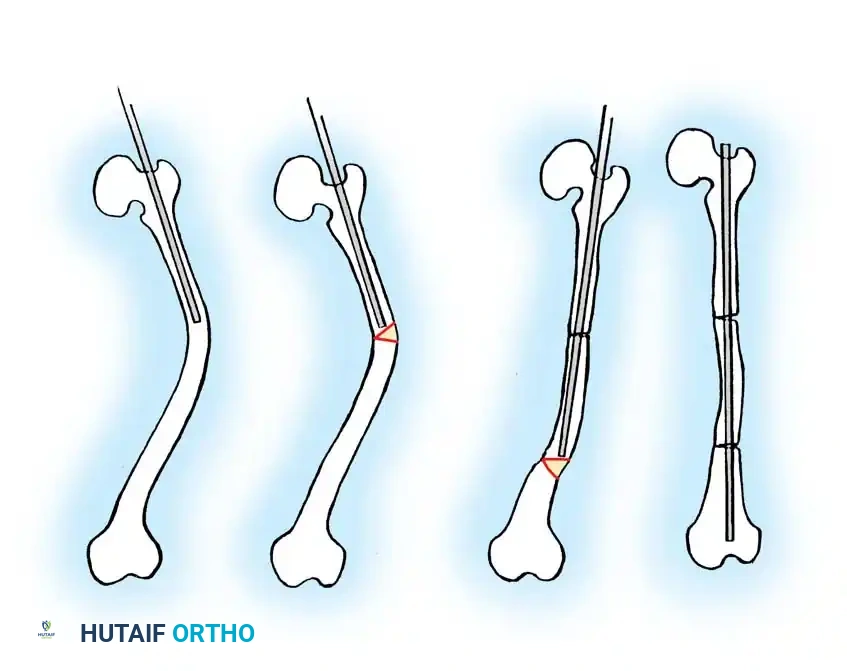
تقنية الجراحة المتعددة لتعديل العظام
تعتبر تقنية سوفيلد وميلار المعدلة هي الطريقة الجراحية الأكثر نجاحا لعلاج التشوهات الشديدة. تعتمد هذه التقنية على إجراء قطوع عظمية متعددة، وإعادة ترتيب الأجزاء المقطوعة لتصبح مستقيمة تقنية تشبه ترتيب قطع اللحم في السيخ، ثم تثبيتها بسيخ نخاعي.
التخطيط الدقيق قبل الجراحة أمر بالغ الأهمية، ولكن نظرا للتشوه الشديد، يجب تحديد القطر الدقيق للسيخ أثناء الجراحة باستخدام الأشعة السينية المستمرة.
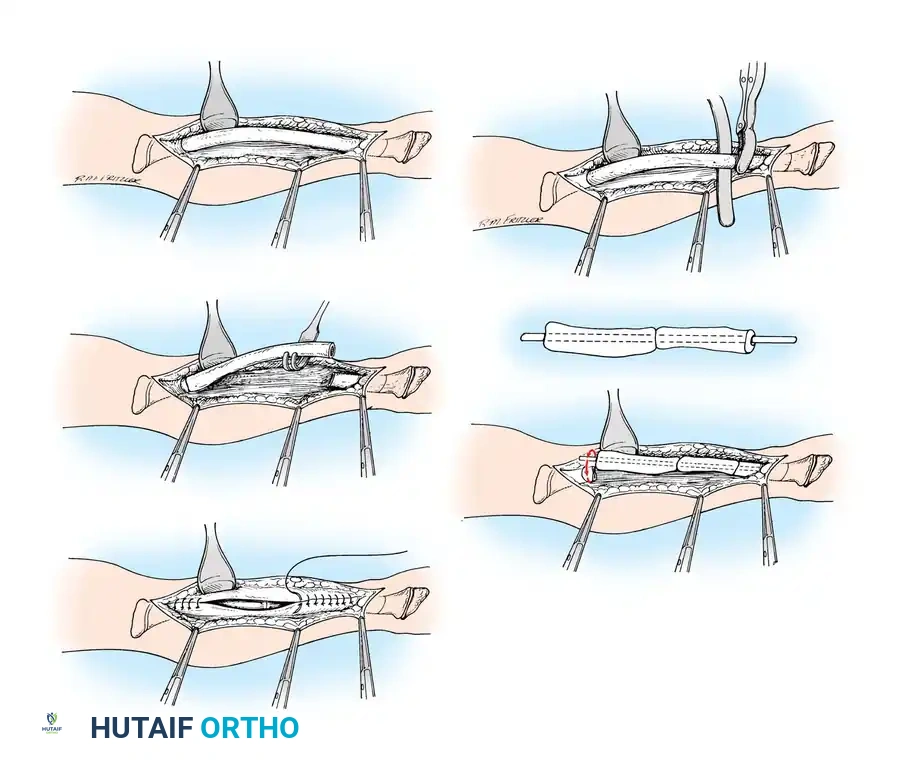
خطوات العملية الجراحية:
الخطوة الأولى كشف العظم ورفع السمحاق
يتم كشف كامل جسم العظم مع الحفاظ على غلاف العظم السمحاق. في هذا المرض، يكون السمحاق سميكا وله قدرة عالية على تكوين عظم جديد، لذا فإن الحفاظ عليه كأنبوب سليم أمر حاسم لالتئام الأجزاء العظمية وتكوين قشرة عظمية جديدة.
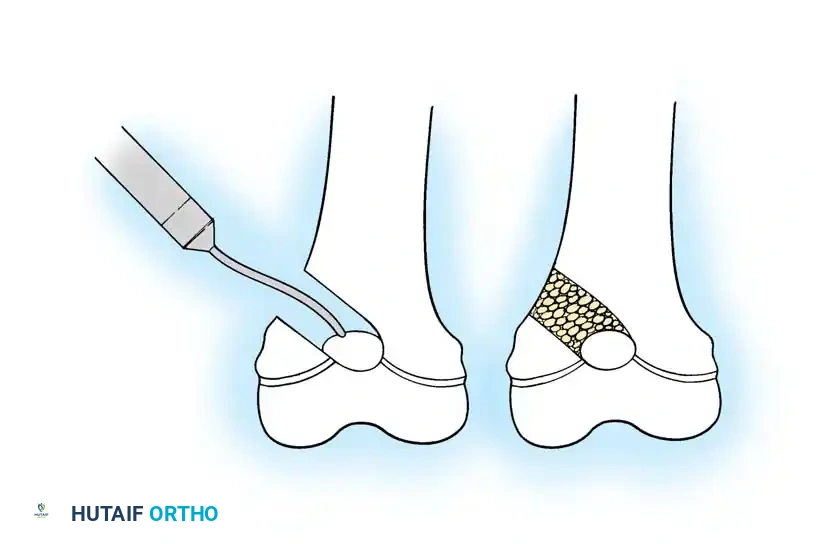
الخطوة الثانية القطع العظمي وإزالة الجزء المنحني
يتم إجراء قطع عرضي في الجزء العلوي والسفلي من العظم، وإزالة الجزء الأوسط المنحني من الجرح بعناية فائقة للعمل عليه.
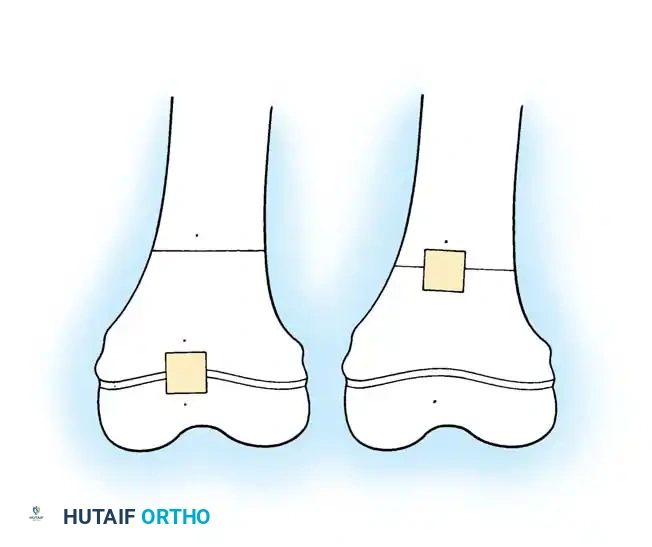
الخطوة الثالثة التجزئة وإعادة الترتيب
يتم دراسة الجزء المزال لتحديد عدد القطوع اللازمة لتحويل الأجزاء المنحنية إلى أسطوانات يمكن إدخالها في سيخ مستقيم تماما. عادة ما يتطلب الأمر ثلاثة أو أربعة قطوع. يتم تدوير وعكس الأجزاء بمهارة لتصطف بشكل مركزي على السيخ. يوصى طبيا بتقليل عدد القطوع قدر الإمكان للحفاظ على التروية الدموية وتسريع الالتئام.
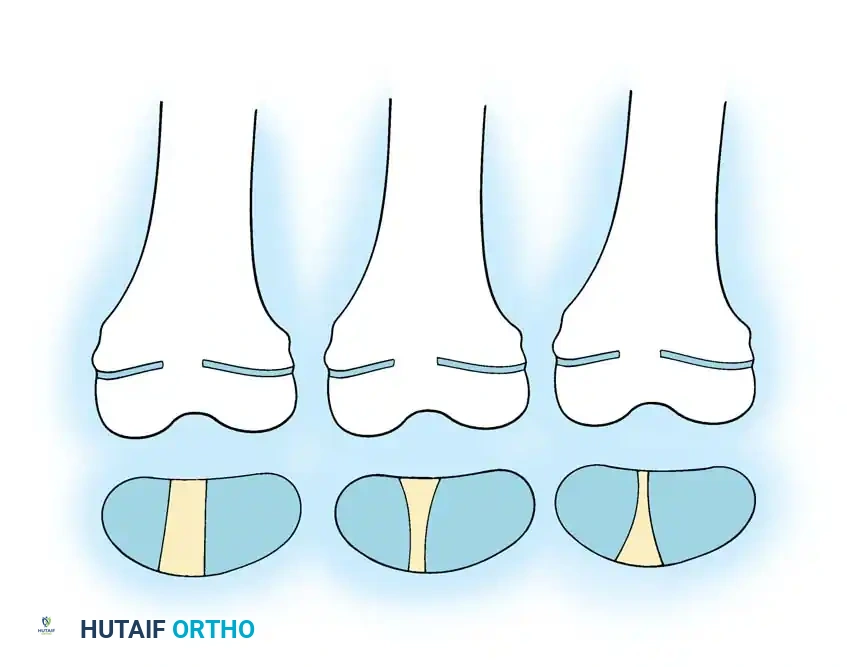
الخطوة الرابعة إدخال السيخ والتثبيت النهائي
بعد إدخال السيخ عبر الأجزاء العظمية، يجب أن يستقر طرفاه في نهايات العظم المشاش بشكل دقيق ومثالي لمنع إعاقة النمو.
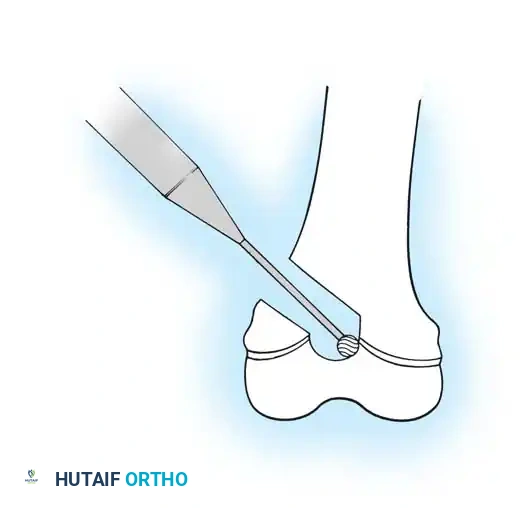
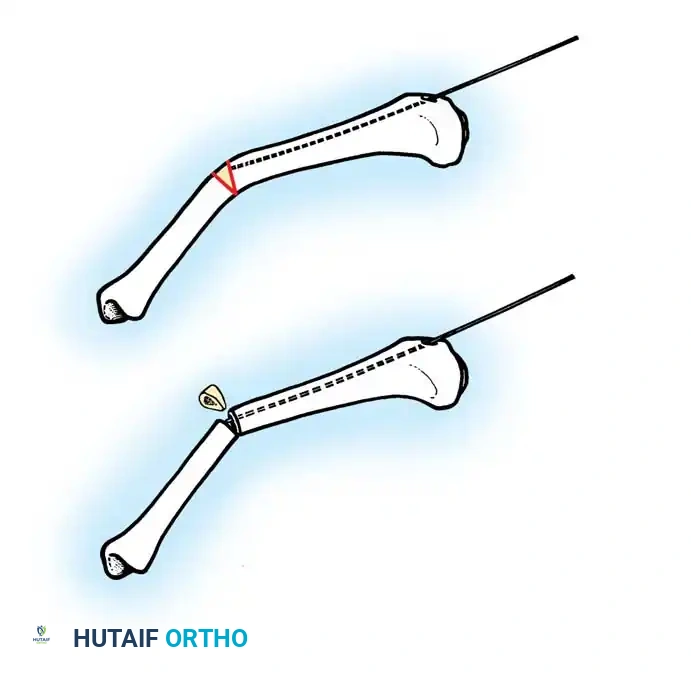
تعديلات خاصة لعظام الساق
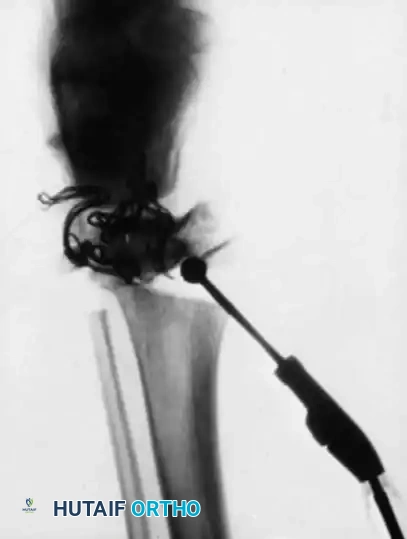
بالنسبة لعظم الساق القصبة، فإن زيادة طول السيخ النخاعي إلى أقصى حد هو أمر بالغ الأهمية. يتم استخدام تقنية معدلة يتم فيها تمرير السيخ بطريقة عكسية من أسفل القدم لضمان وصول السيخ إلى أقصى نقطة في أسفل الساق دون الإضرار بمفصل الكاحل.
الخطوة الأخيرة الإغلاق
يتم خياطة السمحاق السميك بدقة فوق الأجزاء العظمية المعاد ترتيبها لإنشاء أنبوب حيوي مغلق، ثم يتم إغلاق الأنسجة والجلد.

التدخل الجراحي المحدود للأطفال الرضع
في الأطفال الرضع المصابين بأشكال شديدة من المرض، قد تكون الجراحة المفتوحة الواسعة قاسية جدا. لذلك، يتم اللجوء إلى تقنيات مغلقة أو شبه مغلقة باستخدام أسياخ غير قابلة للتمدد. يتم كسر العظم وتعديله من خلال فتحات صغيرة جدا.
هذا النهج طفيف التوغل مفضل للرضع لأنه يوفر وقت الجراحة، ويقلل من الصدمة الجراحية وفقدان الدم، ويسمح بتثبيت عدة عظام في جلسة تخدير واحدة. لاحقا، في سن الرابعة تقريبا، يمكن استبدال هذه الأسياخ بأسياخ متمددة عندما تصبح القناة النخاعية كبيرة بما يكفي لاستيعابها.
المضاعفات المحتملة وكيفية التعامل معها
على الرغم من التقنيات الدقيقة، تظل نسبة المضاعفات في جراحات هذا المرض ملحوظة بسبب الجودة الضعيفة جدا لعظام المريض. من أهم المضاعفات:
- هجرة السيخ: وهي المضاعفة الأكثر شيوعا، حيث يتحرك السيخ من مكانه إما للأعلى نحو العضلات أو للأسفل نحو المفصل، مما يتطلب تدخلا جراحيا لتعديله. استخدام الأسياخ الحديثة ذات المثبتات يقلل من هذا الخطر.
- عدم التئام العظم: يحدث إذا تضرر السمحاق بشدة أو إذا تم إجراء قطوع عظمية كثيرة جدا. يتطلب العلاج جراحة مراجعة مع ترقيع عظمي.
- تكوين الدشبذ المفرط: استجابة بيولوجية مبالغ فيها تشبه الورم تحدث بعد الكسر أو الجراحة، وهي فريدة من نوعها لمرضى العظام الزجاجية. تظهر كتورم كبير ودافئ ومؤلم، وتزول من تلقاء نفسها ولكن يجب تفريقها عن الأورام الخبيثة.
مرحلة التعافي وإعادة التأهيل
الجراحة وحدها ليست نهاية المطاف. نظرا لهشاشة العظام وتشوهات المفاصل، فإن برنامج إعادة التأهيل بعد الجراحة لا يقل أهمية عن الجراحة نفسها. يتضمن التأهيل الشامل استخدام دعامات مخصصة للأطراف السفلية لحماية العظام أثناء محاولات الوقوف والمشي.
الهدف من العلاج الطبيعي والتأهيل هو تحقيق أعلى مستوى ممكن من النشاط الوظيفي مع الحفاظ على مستوى مقبول من خطر التعرض للكسور. بالجمع بين الجراحة المتقدمة، والعلاج الدوائي، والتأهيل المستمر، نمنح هؤلاء الأطفال أفضل فرصة ممكنة للوقوف على أقدامهم ومواجهة الحياة بثقة.
الأسئلة الشائعة
هل يمكن الشفاء تماما من مرض تكون العظم الناقص
بما أن المرض ناتج عن طفرة جينية، فلا يوجد علاج شاف يغير الجينات حتى الآن. ومع ذلك، فإن العلاجات الطبية والجراحية الحديثة تدير المرض بكفاءة عالية، وتقلل الكسور، وتصحح التشوهات لتوفير حياة شبه طبيعية للطفل.
متى يجب البدء في العلاج الدوائي للطفل المصاب
يقرر الطبيب المختص بدء العلاج الدوائي مثل البايفوسفونيت بناء على شدة المرض ومعدل حدوث الكسور. في الحالات الشديدة، قد يبدأ العلاج في الأشهر الأولى من عمر الطفل لتقوية العظام مبكرا.
هل الجراحة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك