الدليل الشامل لمرض تكون العظم الناقص وتصحيح التشوهات جراحيا
الخلاصة الطبية
مرض تكون العظم الناقص أو العظم الزجاجي هو اضطراب وراثي يؤثر على الكولاجين مما يؤدي إلى هشاشة العظام وتكرار الكسور وتشوه الأطراف. يعتمد العلاج على الأدوية لتقوية العظام والتدخل الجراحي المتقدم مثل تقنية تثبيت النخاع لتصحيح التقوس ومنع الكسور وتسهيل الحركة.
الخلاصة الطبية السريعة: مرض تكون العظم الناقص أو العظم الزجاجي هو اضطراب وراثي يؤثر على الكولاجين مما يؤدي إلى هشاشة العظام وتكرار الكسور وتشوه الأطراف. يعتمد العلاج على الأدوية لتقوية العظام والتدخل الجراحي المتقدم مثل تقنية تثبيت النخاع لتصحيح التقوس ومنع الكسور وتسهيل الحركة.
مقدمة عن مرض تكون العظم الناقص
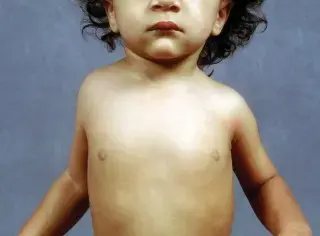
يمثل مرض تكون العظم الناقص والمعروف شعبيا باسم مرض العظم الزجاجي تحديا طبيا وجراحيا كبيرا للآباء والأطباء على حد سواء. إن رؤية طفلك يعاني من كسور متكررة أو تقوس في العظام قد يكون أمرا مقلقا للغاية، ولكن مع التقدم الطبي الهائل في جراحة العظام للأطفال، أصبح من الممكن تقديم حلول فعالة تحسن من جودة حياة الطفل وتمنحه القدرة على الحركة والنمو بشكل أفضل.
هذا الدليل الشامل مصمم خصيصا للمرضى وعائلاتهم، ليقدم شرحا وافيا ومفصلا حول طبيعة هذا المرض، وكيفية تشخيصه، والخيارات العلاجية المتاحة، مع التركيز بشكل خاص على أحدث التقنيات الجراحية لتصحيح تشوهات العظام ومنع الكسور المستقبلية. نحن ندرك أن المعرفة هي الخطوة الأولى نحو العلاج، ولذلك نضع بين يديك خلاصة الخبرة الطبية في هذا المجال.
طبيعة العظام وتأثير المرض
لفهم هذا المرض بشكل دقيق يجب أن نتعرف أولا على تركيبة العظام الطبيعية. تعتمد قوة العظام ومرونتها على بروتين أساسي يسمى الكولاجين من النوع الأول. يعمل هذا البروتين كالسقالة التي تبنى عليها المعادن مثل الكالسيوم والفوسفور لتكوين عظم صلب وقوي.
في حالة مرض تكون العظم الناقص، يحدث خلل جيني يؤثر بشكل مباشر على الأنسجة المتوسطة في الجسم، مما يؤدي إلى إنتاج كولاجين غير طبيعي أو بكميات غير كافية. هذا الخلل الهيكلي لا يقتصر تأثيره على العظام فحسب، بل يمتد ليشمل أنظمة متعددة في الجسم مثل الجلد، وبياض العين، والأسنان. النتيجة المباشرة لهذا النقص هي عظام هشة تفتقر إلى المرونة والقوة، مما يجعلها عرضة للكسر حتى مع أبسط الحركات أو الإصابات الطفيفة، بالإضافة إلى قابليتها للتقوس والانحناء تحت تأثير وزن الجسم ونمو العضلات.
أسباب مرض العظم الزجاجي
السبب الرئيسي وراء هذا الاضطراب هو طفرات جينية موروثة. في معظم الحالات، ينتقل المرض من أحد الوالدين المصابين، ولكن في حالات أخرى، قد تحدث الطفرة الجينية بشكل عفوي وتلقائي أثناء تكون الجنين دون وجود تاريخ عائلي للمرض.
تؤثر هذه الجينات المعيبة على قدرة الجسم على تصنيع الكولاجين السليم. وبما أن الكولاجين هو المكون الأساسي للأنسجة الضامة، فإن غيابه أو تشوهه يؤدي إلى ضعف عام في البنية الهيكلية للطفل. من المهم للآباء أن يدركوا أن هذا المرض ليس ناتجا عن نقص التغذية أو الكالسيوم أثناء الحمل، بل هو حالة وراثية بحتة تتطلب إدارة طبية متخصصة ومستمرة.
الأعراض والعلامات السريرية
تتفاوت شدة الأعراض بشكل كبير من مريض لآخر، حيث يمكن أن تتراوح من حالات خفيفة قد لا تكتشف إلا في وقت متأخر من الطفولة، إلى حالات شديدة تظهر بوضوح عند الولادة. ومع ذلك، هناك أعراض كلاسيكية تميز هذا المرض:
- كسور العظام المتكررة الناتجة عن إصابات بسيطة أو حتى بدون سبب واضح.
- تقوس العظام الطويلة، خاصة في الساقين والذراعين.
- تلون بياض العين باللون الأزرق أو الرمادي.
- مشاكل في الأسنان مثل تغير لونها وهشاشتها.
- هشاشة العظام المعممة وضعف البنية الجسدية.
تصنيف درجات المرض
تاريخيا، تم تقسيم المرض إلى فئات مختلفة بناء على شدة الأعراض ووقت ظهورها للمساعدة في تحديد مسار العلاج والتنبؤ بمستقبل الطفل الحركي:
| نوع المرض | الخصائص السريرية |
|---|---|
| النوع الخلقي الشديد | يظهر عند الولادة بكسور متعددة، تقوس شديد في العظام الطويلة، قصر في الأطراف، وهشاشة عظام عميقة. يعاني معظم هؤلاء الأطفال من تلون بياض العين ومشاكل الأسنان. |
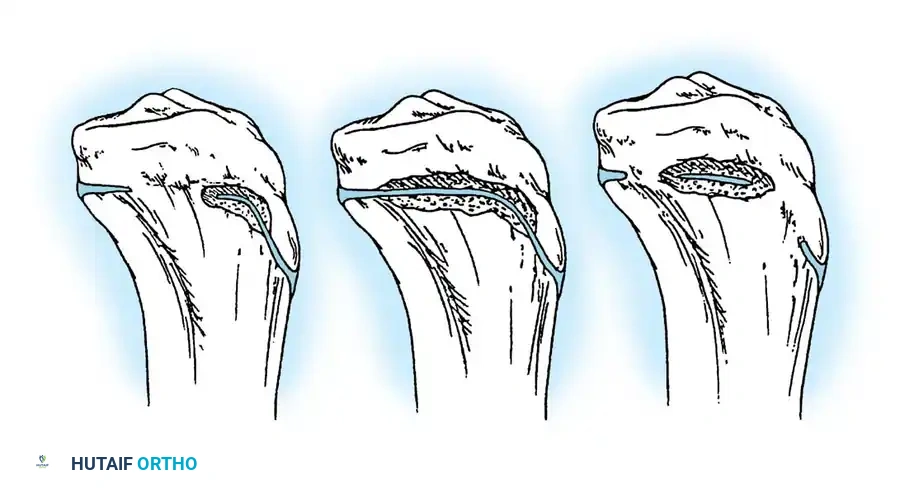
| النوع المتأخر الأول | يتميز بوجود تقوس في العظام الطويلة يزداد تدريجيا مع النمو. قد يؤدي هذا التقوس إلى تدهور النشاط الوظيفي وتحول الطفل من المشي إلى الجلوس إذا لم يعالج. |
| النوع المتأخر الثاني | يعتبر الشكل الأخف من المرض، حيث يغيب تقوس العظام الطويلة، وتكون الكسور أقل تكرارا. |
من المهم الإشارة إلى أن التطور الحركي للطفل في أشهره الأولى يعد مؤشرا قويا على قدرته المستقبلية على المشي. فالأطفال الذين يتمكنون من الجلوس المستقل في عمر عشرة أشهر لديهم فرصة أكبر بكثير لتحقيق المشي المستقل مقارنة بمن يتأخرون في هذا التطور.
طرق التشخيص والتقييم الطبي
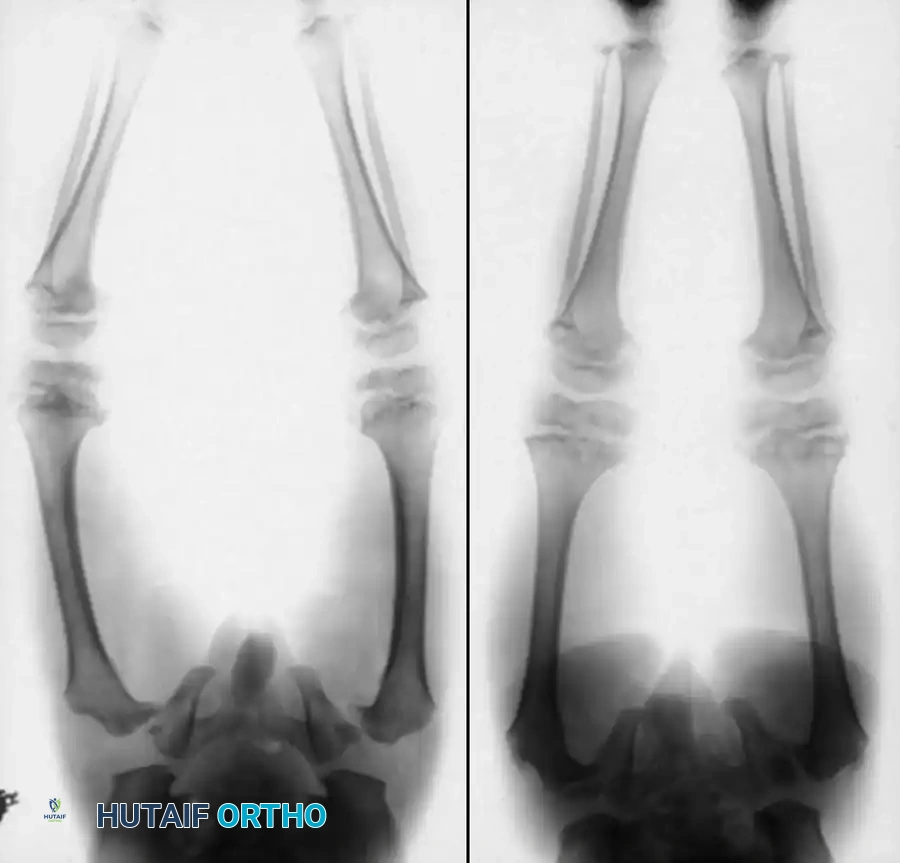
لا يوجد اختبار معملي واحد يمكنه تشخيص جميع متغيرات هذا المرض بشكل قاطع. يعتمد التشخيص في المقام الأول على الفحص السريري الدقيق والتاريخ الطبي العائلي، مدعوما بالتصوير الإشعاعي المتقدم.
تعتبر الأشعة السينية أداة حيوية في التشخيص، حيث تظهر هشاشة العظام، والكسور القديمة والحديثة، ودرجة تقوس العظام. من العلامات الإشعاعية المميزة، خاصة في النوع الخلقي، وجود عظام صغيرة متعددة حول قاعدة الجمجمة.

العلاج الدوائي والتحضير قبل الجراحة
تتطلب الإدارة الحديثة لمرض تكون العظم الناقص نهجا طبيا متكاملا يجمع بين العلاج الدوائي والتدخل الجراحي. قبل التفكير في أي جراحة، يجب تحسين حالة العظام قدر الإمكان.
أحدثت الأدوية المعروفة باسم البايفوسفونيت ثورة في العلاج الطبي لهذا المرض. تعمل هذه الأدوية، التي تعطى غالبا عن طريق الوريد، على تقليل عملية ارتشاف أو تآكل العظام التي تقوم بها الخلايا الناقضة للعظم. وقد أثبتت الدراسات أن هذا العلاج يقلل من آلام العظام، ويخفض معدل حدوث الكسور، ويزيد من كثافة المعادن في العظام، مما يساهم في تحسين قدرة الطفل على المشي مع آثار جانبية قليلة جدا.
تقييم العمود الفقري قبل الجراحة
هناك تحذير جراحي بالغ الأهمية يجب على الآباء معرفته؛ يجب فحص المرضى بدقة شديدة للتأكد من عدم وجود انحناء في العمود الفقري الجنف قبل إجراء أي عمليات جراحية في الأطراف. الانحناءات الشديدة في الصدر يمكن أن تؤثر سلبا على وظائف الرئة، مما يزيد من المخاطر المرتبطة بالتخدير والجراحة. لذلك، التقييم الشامل للجهاز التنفسي والعمود الفقري هو خطوة لا غنى عنها لضمان سلامة الطفل.
العلاج الجراحي وتصحيح التشوهات
يتدخل جراحو العظام بشكل أساسي لمعالجة تقوس العظام الطويلة، خاصة في الحالات التي يزداد فيها التشوه تدريجيا. هذا التقوس يغير من محور التحميل الميكانيكي الطبيعي للساقين، مما يخلق قوى انحناء هائلة تؤدي حتما إلى كسور متكررة.
الأهداف الرئيسية للتدخل الجراحي هي:
* تصحيح التشوه الزاوي لاستعادة استقامة العظم ومحوره الطبيعي.
* توفير دعامة داخلية للعظم الطويل بالكامل لمنع تكرار الكسور.
* تسهيل قدرة الطفل على الوقوف والمشي واستخدام الأجهزة المساعدة إذا لزم الأمر.
يعتبر التثبيت باستخدام المسامير النخاعية داخل العظم هو المعيار الذهبي في العلاج. ورغم وجود طرق بديلة مثل أجهزة التثبيت الخارجي، إلا أن المسامير النخاعية توفر دعما داخليا ممتازا يتماشى مع طبيعة المرض.
اختيار الدعامات والمسامير النخاعية
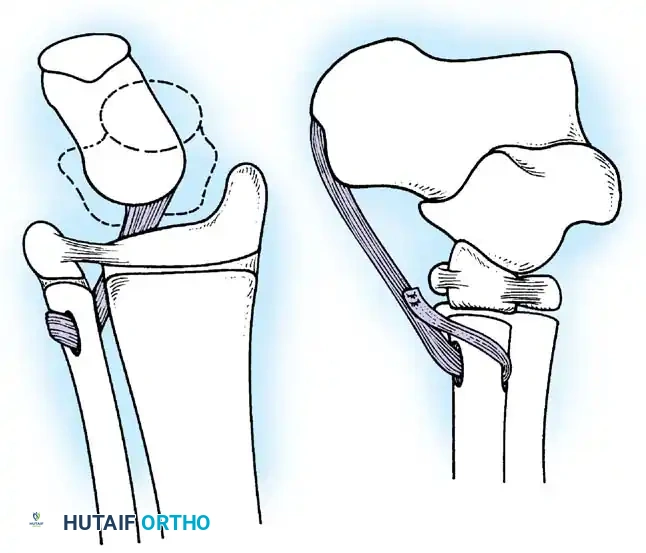
التحدي الأساسي في جراحة الأطفال المصابين بهذا المرض هو أن عظام الطفل تستمر في النمو طوليا، بينما الدعامة المعدنية لا تنمو. إذا تم استخدام مسمار عادي غير قابل للتمدد، فإن العظم سينمو بسرعة متجاوزا نهاية المسمار، مما يترك جزءا من العظم الجديد بدون دعم، وهو ما يؤدي غالبا إلى انحنائه أو كسره في منطقة نهاية المسمار.
المسامير القابلة للتمدد
للتغلب على هذه المشكلة، تم ابتكار المسامير النخاعية التلسكوبية القابلة للتمدد. تتميز هذه المسامير بوجود قطع تثبيت صغيرة في نهاياتها العلوية والسفلية تثبت في نهايات العظم. مع نمو الطفل، يتمدد المسمار كالتلسكوب، مما يسمح بالحفاظ على دعم العظم بالكامل لعدة سنوات دون الحاجة لعمليات متكررة.
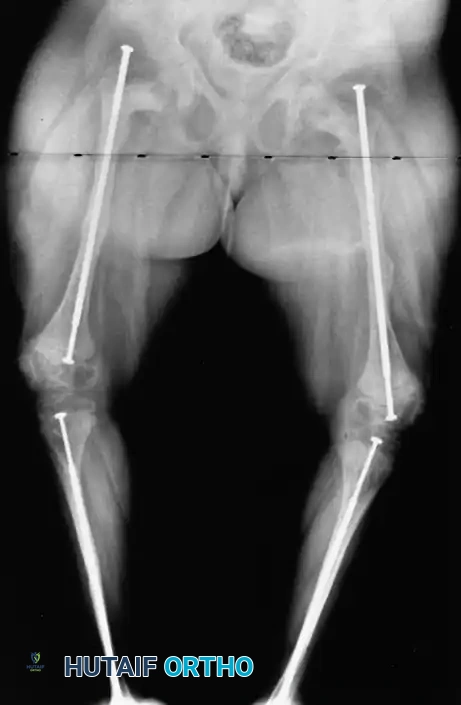
الأنظمة الحديثة المتطورة
تم تطوير أنظمة حديثة لتلافي بعض المضاعفات التي كانت تحدث مع الأجيال القديمة من المسامير. هذه الأنظمة توفر تثبيتا أكثر أمانا وتقلل من احتمالية تحرك المسمار من مكانه، مما يقلل بشكل كبير من الحاجة إلى عمليات المراجعة الجراحية.
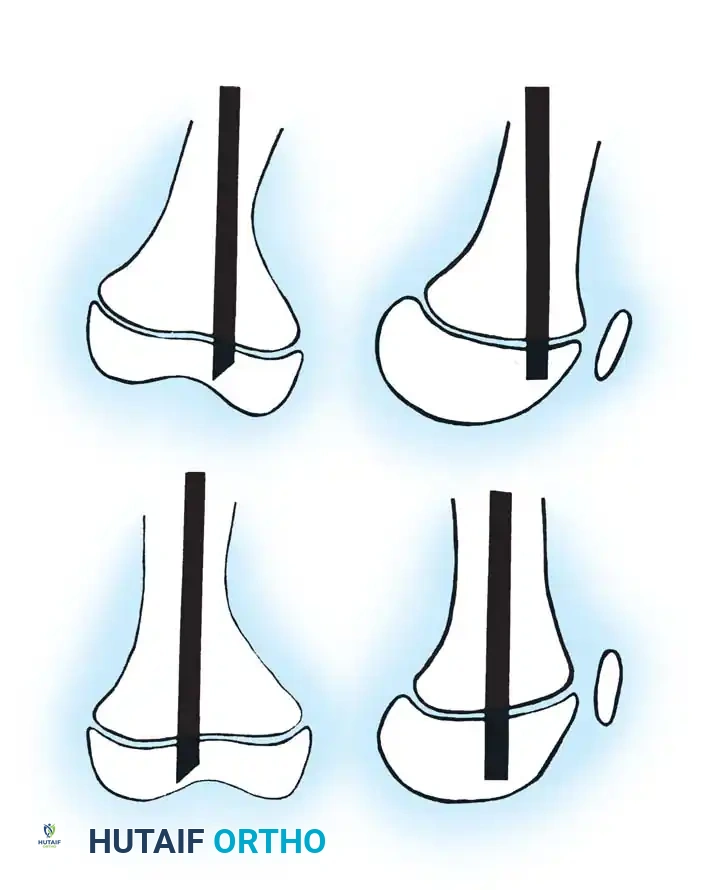
تقنية الجراحة المتقدمة لتصحيح العظام
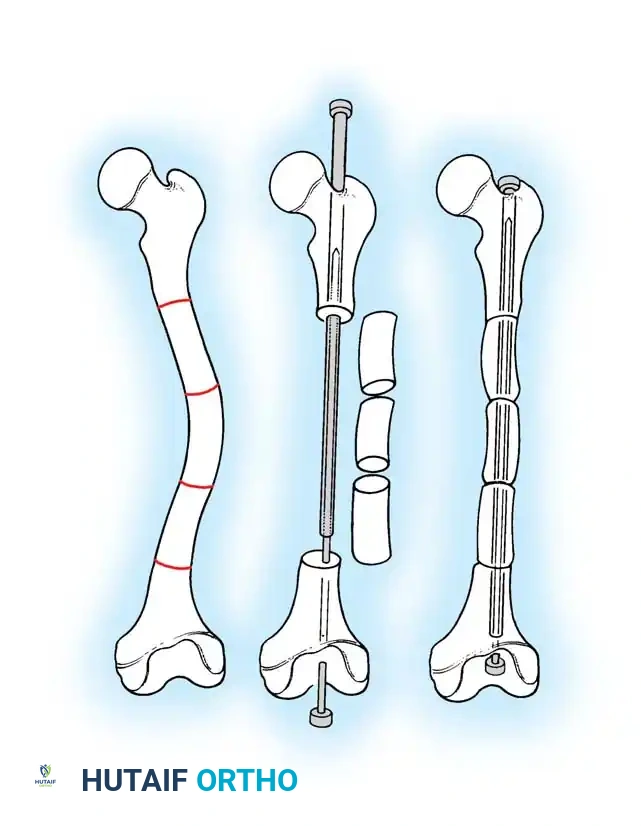
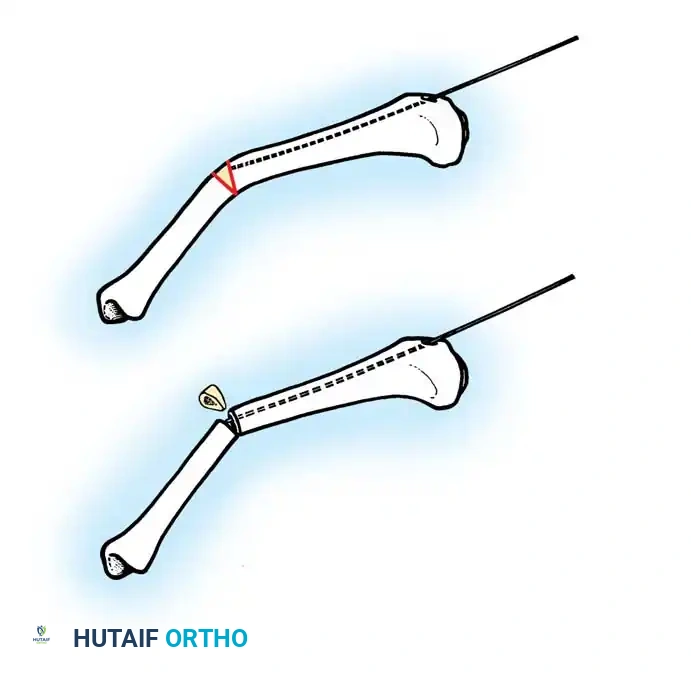
تعتبر التقنية الجراحية التي تتضمن قص العظم المتعدد وتثبيته بالمسمار النخاعي من أنجح الطرق لعلاج التشوهات الشديدة. تعتمد هذه التقنية على إعادة ترتيب أجزاء العظم المنحنية لتصبح مستقيمة تماما.
التخطيط الدقيق قبل الجراحة
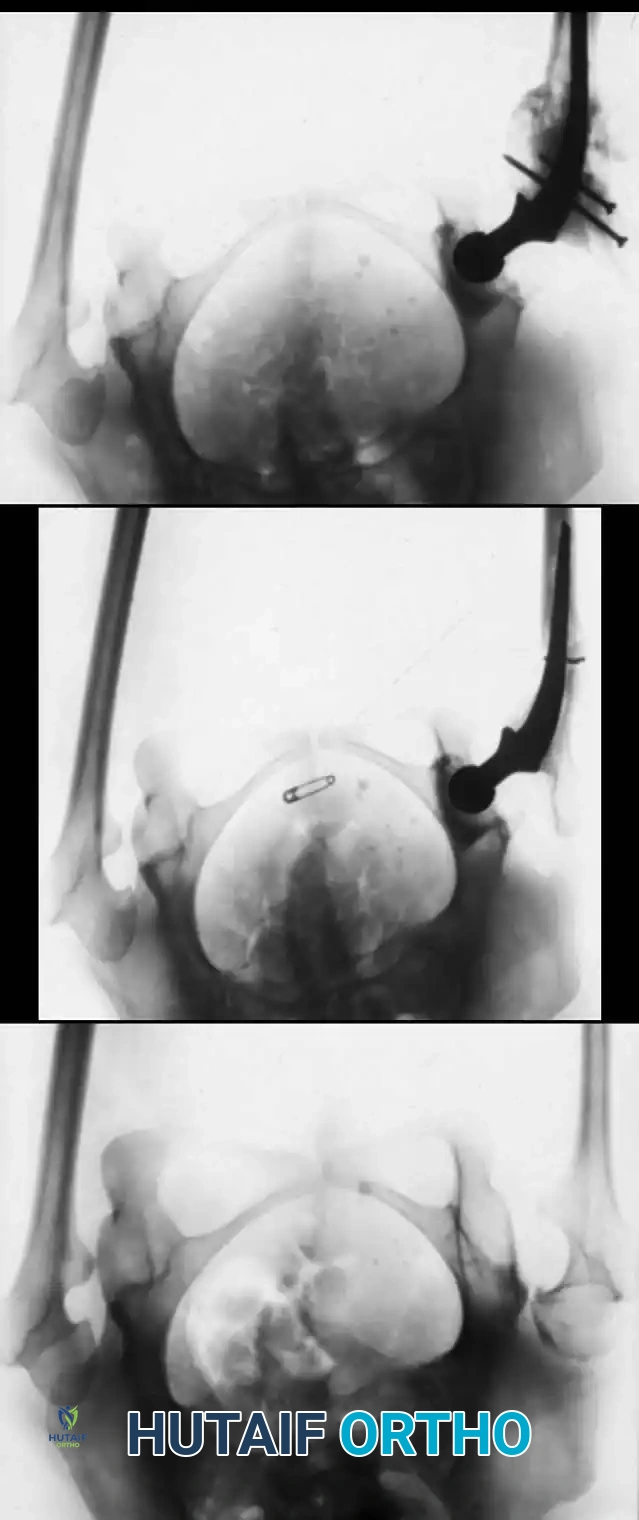
التخطيط الجراحي هو مفتاح النجاح. نظرا للتشوه الشديد في العظام، لا يمكن الاعتماد فقط على الأشعة السينية العادية لتحديد حجم المسمار المناسب. يقوم الجراح باستخدام التصوير الإشعاعي المستمر داخل غرفة العمليات لضمان اختيار القطر والطول المثاليين للدعامة.
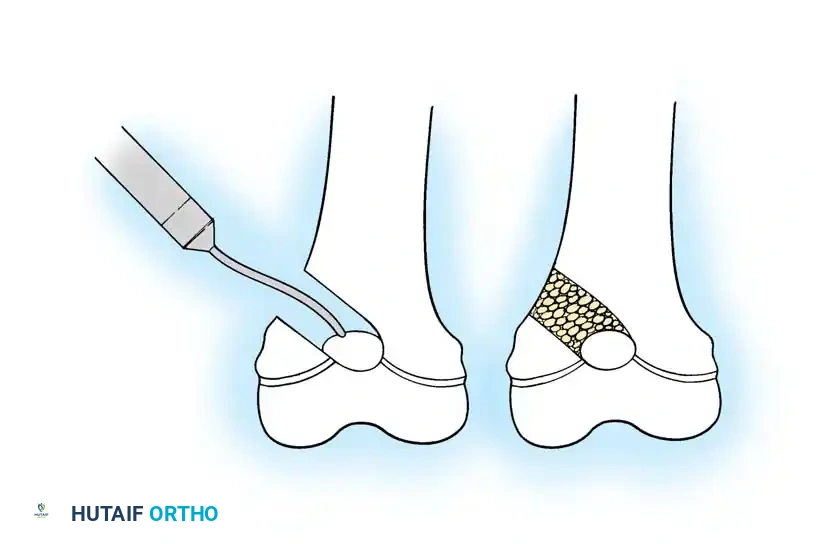
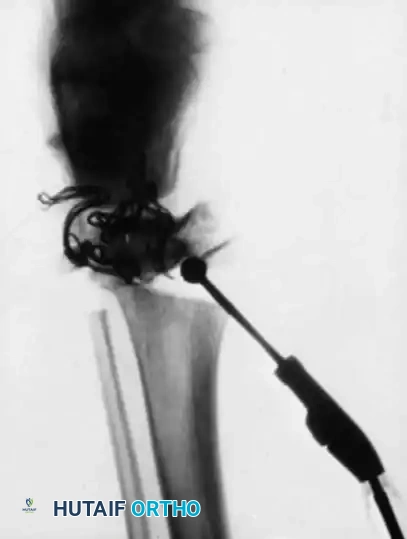
كشف العظم ورفع السمحاق
تبدأ الجراحة بكشف العظم بعناية فائقة مع الحفاظ على الغلاف المحيط بالعظم والذي يسمى السمحاق. في مرضى العظم الزجاجي، يكون هذا الغلاف سميكا وغنيا بالخلايا البانية للعظم، والحفاظ عليه سليما يعتبر أمرا حاسما لضمان التئام العظام لاحقا وتكوين قشرة عظمية جديدة وقوية.
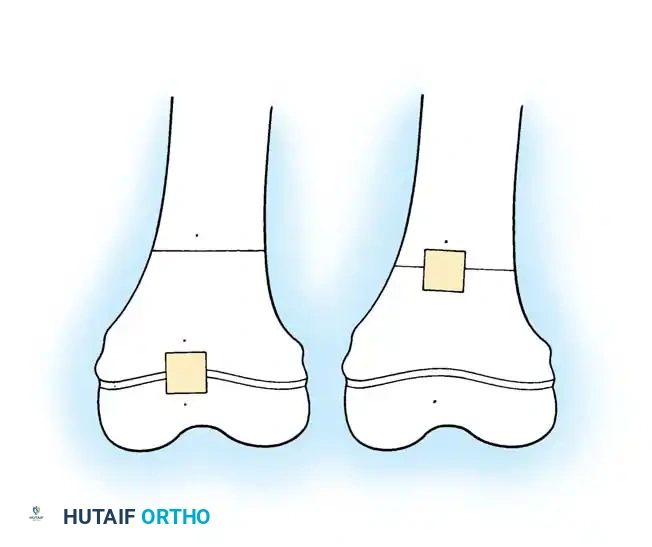
قص العظم وإزالة الجزء المشوه
يقوم الجراح بعمليات قص دقيقة في الأجزاء العلوية والسفلية من العظم المنحني، ثم يتم إزالة الجزء الأوسط المشوه بالكامل من الجرح للتعامل معه خارجيا.
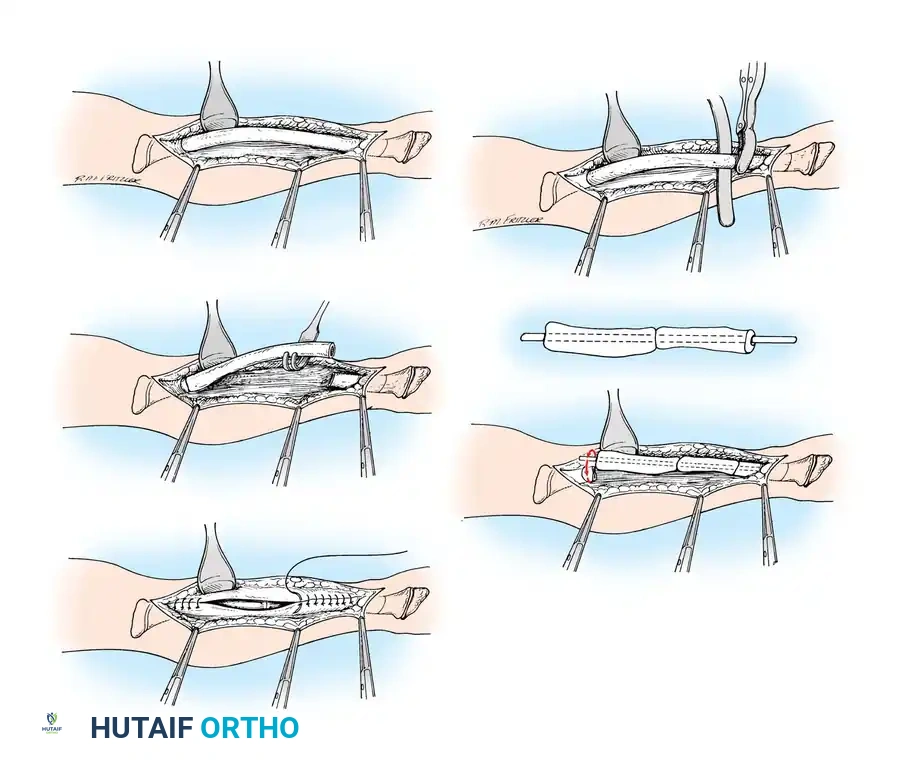
تقطيع العظم وإعادة الترتيب
يتم تقطيع الجزء العظمي الذي تم استخراجه إلى عدة قطع أسطوانية صغيرة. يتم تدوير هذه القطع وعكسها بمهارة هندسية عالية بحيث تلغي الانحناء الطبيعي، وتصبح جاهزة لتمرير المسمار المستقيم من خلالها. يحرص الجراحون اليوم على تقليل عدد القطع قدر الإمكان للحفاظ على التروية الدموية وتسريع عملية الالتئام.
إدخال المسمار والتثبيت النهائي
بعد ترتيب القطع العظمية، يتم إدخال المسمار النخاعي بدقة ليمر عبر جميع القطع، ويستقر في نهايات العظم الأصلية. يجب أن يكون المسمار متمركزا تماما لضمان عدم إعاقة نمو العظم في المستقبل.
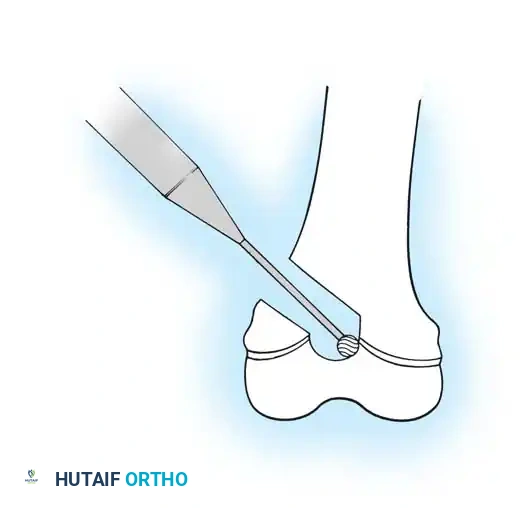
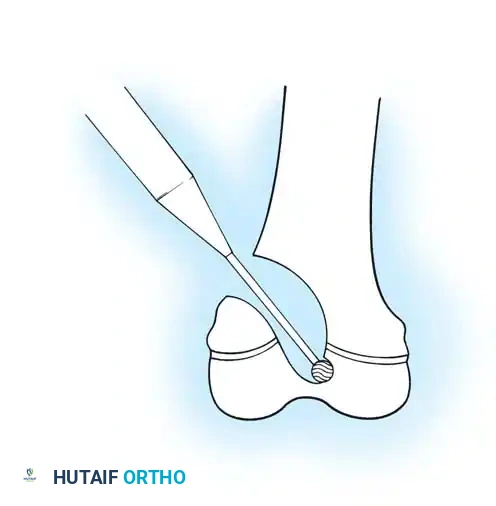
التعديلات الجراحية الخاصة بالساق
في عظام الساق السفلية، من الضروري الحصول على أقصى طول ممكن للمسمار لضمان التثبيت الجيد. يستخدم الجراحون تقنيات متقدمة لإدخال المسمار من أسفل القدم لضمان وصوله إلى أقصى نقطة في العظم دون الإضرار بمفصل الكاحل.
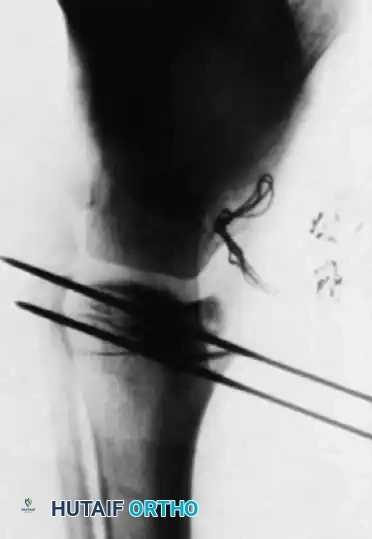
الإغلاق والنتائج طويلة الأمد
بعد التأكد من استقامة العظم وتثبيت المسمار، يتم خياطة الغلاف السمحاقي بعناية حول العظم لإنشاء أنبوب بيولوجي مغلق يساعد على التئام العظام بسرعة.

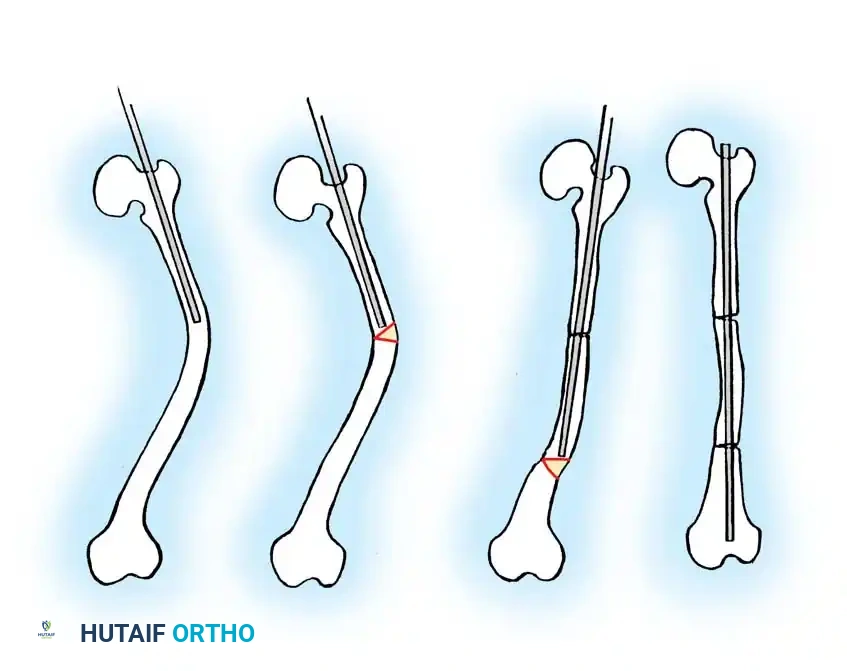
التدخل الجراحي المحدود للأطفال الرضع
بالنسبة للرضع الذين يعانون من أشكال شديدة من المرض، قد تكون الجراحة المفتوحة الكبيرة مرهقة جدا. في هذه الحالات، يفضل الأطباء استخدام تقنيات التدخل المحدود أو المغلق. يتم تعديل استقامة العظم وتمرير مسامير بسيطة غير قابلة للتمدد عبر شقوق صغيرة جدا. يقلل هذا النهج من فقدان الدم ووقت الجراحة، ويسمح بتثبيت عدة عظام في جلسة تخدير واحدة. لاحقا، عندما يكبر الطفل، يمكن استبدال هذه المسامير بأخرى قابلة للتمدد.
المضاعفات المحتملة وطرق التعامل معها
على الرغم من التقنيات الجراحية الدقيقة، تظل نسبة المضاعفات واردة بسبب الطبيعة الهشة لعظام المريض. من أهم هذه التحديات:
- تحرك المسمار من مكانه: وهي المشكلة الأكثر شيوعا، حيث قد يتحرك المسمار نحو المفاصل، مما يتطلب تدخلا جراحيا لتعديل وضعه أو استبداله.
- تأخر التئام العظام: قد يحدث إذا تضرر الغلاف السمحاقي أو إذا تم تقطيع العظم إلى أجزاء كثيرة جدا.
- النمو العظمي المفرط: استجابة بيولوجية فريدة لهذا المرض، حيث يتكون نسيج عظمي كبير حول منطقة الكسر أو الجراحة، وهو أمر حميد يزول مع الوقت ولكنه يتطلب متابعة دقيقة لتمييزه عن الأورام.
التعافي وإعادة التأهيل بعد الجراحة
العملية الجراحية هي مجرد بداية لرحلة التعافي. نظرا لضعف العظام والتشوهات المفصلية التي قد تسبق الجراحة، يعتبر برنامج إعادة التأهيل أمرا بالغ الأهمية.
يتضمن التعافي استخدام أجهزة تقويم العظام المخصصة مثل الدعامات الطويلة للساقين، والتي توفر حماية إضافية وتساعد الطفل على الوقوف والمشي بأمان. العلاج الطبيعي المستمر ضروري لتقوية العضلات المحيطة بالعظام وتحسين التوازن والمرونة. بفضل الجمع بين الجراحة المتقدمة، والأدوية المقوية للعظام، وبرامج التأهيل الشاملة، أصبح بإمكان العديد من الأطفال المصابين بمرض تكون العظم الناقص تحقيق مستوى عال من الاستقلالية الحركية والتمتع بحياة نشطة.
الأسئلة الشائعة
ما هو مرض تكون العظم الناقص؟
هو اضطراب وراثي يؤثر على إنتاج الكولاجين في الجسم، مما يؤدي إلى ضعف وهشاشة العظام وسهولة تعرضها للكسور والتقوس حتى مع الإصابات البسيطة.
هل يمكن الشفاء التام من مرض العظم الزجاجي؟
لا يوجد علاج نهائي يقضي على الخلل الجيني، ولكن العلاجات الحديثة سواء الدوائية أو الجراحية تساعد بشكل كبير في تقوية العظام، تقليل الكسور، وتصحيح التشوهات، مما يمنح المريض حياة شبه طبيعية.
متى يحتاج الطفل المصاب إلى التدخل الجراحي؟
يتم اللجوء للجراحة عندما يعاني الطفل من كسور متكررة في نفس العظم، أو عندما يبدأ العظم بالتقوس بشكل يعيق الحركة أو يهدد بحدوث كسور مستقبلية.
ما هي المسامير القابلة للتمدد وكيف تعمل؟
هي دعامات معدنية تلسكوبية تزرع داخل تجويف العظم. تتميز بقدرتها على الاستطالة مع نمو عظام الطفل، مما يوفر دعما مستمرا للعظم دون الحاجة لتغيير المسمار بشكل متكرر.
هل الجراحة آمنة للأطفال الرضع المصابين بالمرض؟
نعم، هناك تقنيات جراحية ذات تدخل محدود مخصصة للرضع، تعتمد على شقوق صغيرة جدا لتعديل العظام وتثبيتها بمسامير بسيطة لتقليل وقت الجراحة وفقدان الدم.
ما هو دور أدوية البايفوسفونيت في العلاج؟
تعمل هذه
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك