الدليل الشامل لمرض اعوجاج المفاصل الخلقي المتعدد: الأسباب والأعراض وطرق العلاج الجراحي
الخلاصة الطبية
اعوجاج المفاصل الخلقي المتعدد هو متلازمة نادرة تظهر عند الولادة، تتميز بتيبس وتقلصات شديدة في مفاصل متعددة نتيجة لقلة حركة الجنين في الرحم. يعتمد العلاج على التدخل المبكر بالعلاج الطبيعي والجبائر، يليه التدخل الجراحي التقويمي لتحسين قدرة الطفل على الحركة والاعتماد على النفس.
الخلاصة الطبية السريعة: اعوجاج المفاصل الخلقي المتعدد هو متلازمة نادرة تظهر عند الولادة، تتميز بتيبس وتقلصات شديدة في مفاصل متعددة نتيجة لقلة حركة الجنين في الرحم. يعتمد العلاج على التدخل المبكر بالعلاج الطبيعي والجبائر، يليه التدخل الجراحي التقويمي لتحسين قدرة الطفل على الحركة والاعتماد على النفس.
مقدمة شاملة حول اعوجاج المفاصل الخلقي المتعدد
يمثل تشخيص طفلك بمرض اعوجاج المفاصل الخلقي المتعدد (Arthrogryposis Multiplex Congenita) لحظة فارقة مليئة بالتساؤلات والمخاوف للآباء والأمهات. لكن من المهم جداً أن ندرك منذ البداية أن هذا التشخيص، رغم تعقيده، يحمل معه آفاقاً واسعة للأمل والتحسن بفضل التقدم الهائل في جراحة العظام للأطفال.
هذه الحالة، والتي تُعرف طبياً بشكل أدق باسم "التقلصات المفصلية الخلقية المتعددة"، لا تمثل مرضاً واحداً بحد ذاته، بل هي مجموعة واسعة تضم أكثر من 150 اضطراباً مختلفاً تشترك جميعها في نتيجة نهائية واحدة: وجود تيبس وتقلصات صلبة في مفاصل متعددة في الجسم منذ لحظة الولادة.
الخبر السار والأكثر أهمية للآباء هو أن هذا المرض غير تقدمي، أي أنه لا يزداد سوءاً من تلقاء نفسه مع مرور الوقت. علاوة على ذلك، يتمتع الأطفال المصابون بالنوع الكلاسيكي من هذا المرض بمستويات ذكاء طبيعية تماماً وإحساس عصبي سليم، مما يجعلهم مرشحين ممتازين للتأهيل والتكيف الوظيفي والاندماج الكامل في المجتمع. يقدر معدل الإصابة بهذا المرض بحوالي حالة واحدة لكل 3000 ولادة حية.
الفسيولوجيا المرضية والتغيرات التشريحية
لفهم طبيعة اعوجاج المفاصل الخلقي المتعدد، يجب أن نعود إلى مرحلة التطور الجنيني داخل الرحم. التطور الطبيعي للمفاصل يتطلب حركة مستمرة ونشطة للجنين. هذه الحركة تعمل بمثابة "تزييت" طبيعي للمفاصل وتساعد في تشكيل الأسطح المفصلية وتمدد الأنسجة المحيطة بها.
في حالة اعوجاج المفاصل، يحدث ما يُعرف بـ "تعطل الحركة الجنينية" (Fetal Akinesia). وبغض النظر عن السبب الأساسي الذي أدى إلى قلة الحركة، فإن النتيجة الحتمية هي عدم تحرك المفاصل بشكل طبيعي خلال فترة التكوين. يؤدي هذا السكون إلى تليف شديد في الأنسجة المحيطة بالمفصل وتقلص في المحفظة المفصلية.
عند فحص الأطراف المصابة مجهرياً، يلاحظ الأطباء تراجعاً ملحوظاً في الكتلة العضلية، حيث يتم استبدال الألياف العضلية الطبيعية بأنسجة ليفية كثيفة ودهون. هذا التليف هو ما يعطي المفاصل صلابتها وتيبسها المميز عند الولادة.
الأسباب وعوامل الخطر المؤدية للمرض
نظراً لأن اعوجاج المفاصل هو عرض لمشكلة أساسية أدت إلى قلة حركة الجنين، فإن الأسباب تتنوع بشكل كبير ويمكن تصنيفها إلى أربع مجموعات رئيسية:
- أسباب عصبية: مشاكل في تطور الجهاز العصبي المركزي أو الحبل الشوكي تمنع إرسال الإشارات العصبية السليمة للعضلات للتحرك.
- أسباب عضلية: أمراض أو اعتلالات تصيب العضلات الجنينية نفسها، مما يضعف قدرتها على الانقباض.
- أسباب هيكلية أو ضامة: اضطرابات تؤثر على الأنسجة الضامة، مما يجعل المفاصل قاسية وغير قابلة للحركة.
- عوامل بيئية داخل الرحم: مثل قلة السائل الأمينوسي (Oligohydramnios)، أو تشوهات الرحم التي تقيد المساحة المتاحة لحركة الجنين، أو تعرض الأم لبعض الفيروسات أو الأدوية خلال الحمل.
نظراً لهذا التنوع الكبير، والذي يشمل متلازمات تتراوح بين التنسج العضلي الكلاسيكي (Amyoplasia) والأنواع الوراثية السائدة أو المتنحية، فإن إجراء تقييم وراثي شامل يعتبر خطوة إلزامية وحاسمة لجميع المرضى لتحديد السبب الدقيق وتوجيه خطة العلاج.
الأعراض والعلامات السريرية عند حديثي الولادة
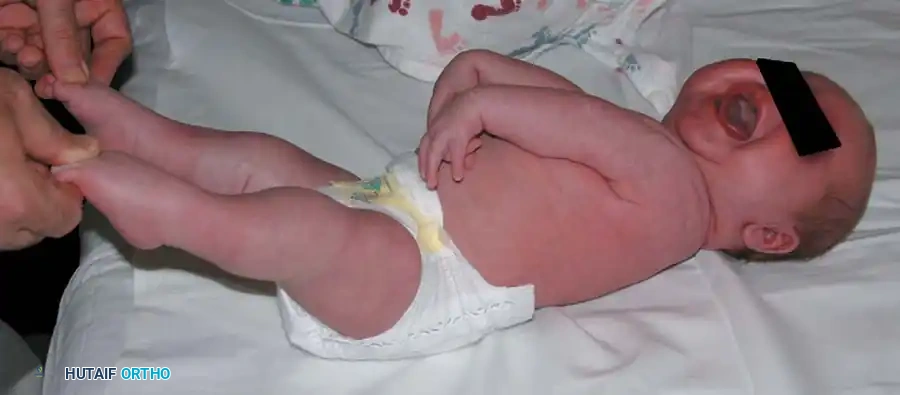
يتميز الأطفال المصابون بالنوع الكلاسيكي من اعوجاج المفاصل (التنسج العضلي) بمظهر سريري واضح ومميز. غالباً ما يشمل التأثير الأطراف الأربعة (الذراعين والساقين). تبدو الأطراف أسطوانية أو مخروطية الشكل، وتفتقر إلى ثنيات الجلد الطبيعية والطبقة الدهنية تحت الجلد.

كما يظهر في الصورة أعلاه، يتخذ الطفل وضعية تقويمية كلاسيكية تشمل:
* خلع خلقي في الركبتين أو تيبس في وضعية التمدد.
* حنف القدم (القدم المخلبية) الشديد والمعقد.
* دوران داخلي للكتفين مع تقلصات تمنع رفعهما.
* تيبس الكوعين في وضعية التمدد (الاستقامة).
* انثناء شديد في المعصمين مع انحراف للداخل.
طرق التشخيص والتقييم الطبي
يتطلب تشخيص وتقييم اعوجاج المفاصل الخلقي المتعدد فريقاً طبياً متكاملاً لضمان وضع خطة علاجية دقيقة.
الفحص السريري الشامل
يعد الفحص السريري المعيار الذهبي لإثبات التشخيص المظهري وتحديد مدى التيبس الليفي في كل مفصل. يقوم جراح العظام بتقييم نطاق الحركة السلبي والإيجابي لكل مفصل على حدة.
التقييم العصبي والعضلي
للتفريق بين الأسباب العصبية والعضلية للمرض، يتم الاستعانة بعدة أدوات تشخيصية تشمل تخطيط كهربية العضل (EMG)، دراسات التوصيل العصبي، تحاليل إنزيمات العضلات في الدم، وفي بعض الحالات خزعة العضلات.
التصوير الإشعاعي
يعتبر التصوير بالأشعة السينية ضرورياً لتقييم سلامة الهيكل العظمي، وتحديد حالات الخلع المعقدة في الوركين أو الركبتين، وكذلك للكشف المبكر عن انحراف العمود الفقري (الجنف) والذي يتواجد لدى نسبة تتراوح بين 10% إلى 30% من المرضى.
المبادئ الأساسية لعلاج اعوجاج المفاصل
التشخيص المبكر والتدخل الفوري هما مفتاح النجاح. بشكل عام، التكهن المستقبلي للأطفال المصابين جيد جداً، شريطة أن يكون العلاج موجهاً بقوة نحو تحقيق أقصى قدر من الاستقلالية الوظيفية. ورغم أن المرض لا يتدهور، إلا أن بعض التقلصات قد تبدو أسوأ بين عمر 12 و18 شهراً بسبب التفاوت في سرعة النمو بين العظام والأنسجة الرخوة المتليفة.
أهداف العلاج التقويمي
تتمحور استراتيجية العلاج حول هدفين أساسيين:
1. المشي المستقل: يتطلب ذلك خلق قدم مستوية قادرة على تحمل الوزن وارتداء الدعامات، بالإضافة إلى تصحيح استقامة الطرف السفلي.
2. استقلالية الطرف العلوي: التركيز على تمكين الطفل من أداء أنشطة الحياة اليومية، وخاصة القدرة على إيصال اليد إلى الفم لتناول الطعام، والقدرة على العناية الشخصية والنظافة.
يبدأ العلاج فور الولادة ببرنامج مكثف من تمارين الإطالة السلبية والجبائر المتسلسلة باستخدام مقومات بلاستيكية حرارية مخصصة. ورغم أن العلاج الطبيعي نادراً ما يوفر تصحيحاً نهائياً ودائماً، إلا أنه يمدد الأنسجة الرخوة، ويقلل من حجم العمليات الجراحية اللاحقة، ويمنع حدوث تقلصات ثانوية.
التوقيت المثالي للتدخل الجراحي
يتم جدولة العمليات الجراحية بدقة لضمان أفضل النتائج الحركية للطفل. يوضح الجدول التالي التوقيت المثالي الموصى به:
| المنطقة المصابة | التوقيت الجراحي المثالي | الهدف من التوقيت |
|---|---|---|
| الركبتان والوركان | من 6 إلى 9 أشهر | تهيئة الأطراف السفلية للوقوف والمشي. |
| القدمان | من 10 إلى 12 شهراً | التزامن مع وقت بدء الطفل بالوقوف، لاستخدام وزن الجسم كقوة ديناميكية تمنع الانتكاس. |
| الأطراف العلوية | من 3 إلى 4 سنوات | التأجيل حتى يتقن الطفل المشي، لعدم حرمان الطفل من استخدام ذراعيه في الزحف والتوازن. |
علاج تشوهات العمود الفقري
يحدث انحراف العمود الفقري (الجنف) لدى ما يصل إلى 30% من مرضى اعوجاج المفاصل. غالباً ما تكون هذه الانحناءات صلبة، ذات طبيعة عصبية عضلية، ومقاومة جداً للعلاج بالدعامات والجبائر. الانحناءات التقدمية تتطلب تدخلاً جراحياً لتثبيت العمود الفقري والحفاظ على توازن الجذع ووضعية الجلوس السليمة.
في حالات التشوهات الشديدة والصلبة، قد يتطلب الأمر تداخلاً جراحياً مزدوجاً (من الأمام والخلف) لتحقيق التصحيح والدمج الكافي.
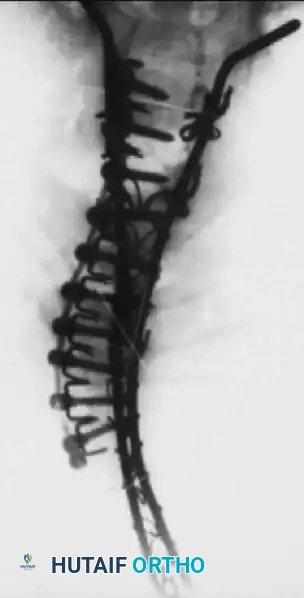
التدخل الجراحي الأمامي لتصحيح انحراف العمود الفقري.
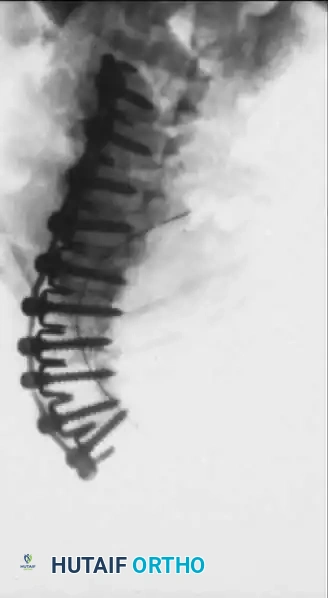
التدخل الجراحي الخلفي لضمان ثبات العمود الفقري بعد التصحيح.
الإدارة الجراحية للطرف السفلي
الهدف الأساسي في الأطراف السفلية هو الوصول إلى وضعية تسمح بالوقوف والمشي باستقلالية.
علاج القدم المخلبية
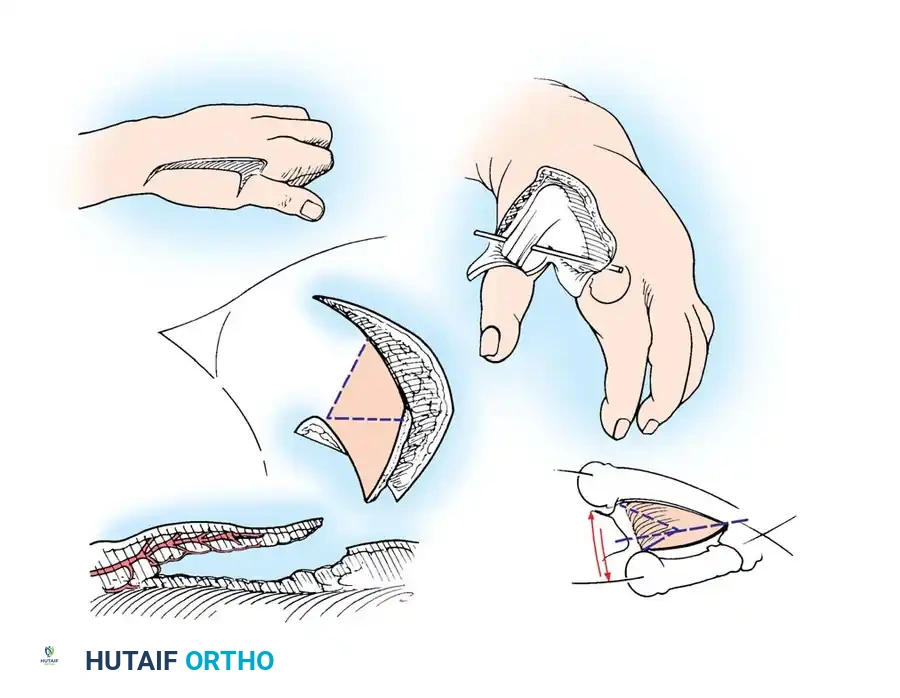
تشوهات القدم الأكثر شيوعاً هي حنف القدم (القدم المخلبية) الصلب المعقد، وعظم الكاحل العمودي الخلقي. الهدف الجراحي هنا وظيفي بحت: تحويل قدم مشوهة وصلبة إلى قدم مستوية وصلبة قادرة على استيعاب الأحذية أو الدعامات القياسية. توقع الحصول على قدم "طبيعية" ميكانيكياً هو توقع غير واقعي.
تتدرج الخطوات الجراحية للقدم كما يلي:
1. تحرير الأنسجة الرخوة: بعد الوصول إلى أقصى استفادة من الجبائر، يتم إجراء تحرير واسع النطاق للأنسجة. يجب أن يكون هذا التحرير أكثر جذرية بكثير من ذلك المستخدم في حالات القدم المخلبية العادية، وغالباً ما يتطلب فتح المحفظة المفصلية بالكامل لعدة مفاصل في القدم.
2. استئصال عظم الكاحل: يُستطب في حالات التشوهات الشديدة والصلبة التي لا يمكن تصحيحها بتحرير الأنسجة الرخوة وحدها.
3. تفريغ العظم الإسفنجي للكاحل والمكعب: هو بديل جراحي يحافظ على المفاصل في حالات التيبس الشديد.
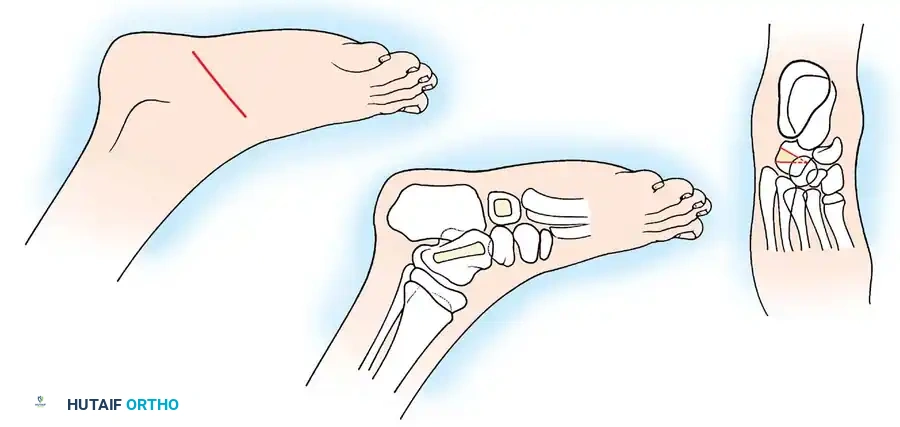
تتضمن هذه التقنية الدقيقة إحداث نافذة في القشرة العظمية، وتجريف العظم الإسفنجي الداخلي بالكامل، ثم تصحيح التشوه يدوياً عن طريق طي القشرة العظمية المفرغة، مما يصحح الزاوية دون التضحية بالغضروف المفصلي.
علاج تشوهات الركبة
تظهر تشوهات الركبة إما على شكل تقلصات انثناء شديدة (الركبة مثنية دائماً) أو تقلصات تمدد (الركبة مستقيمة ومتيبسة).
في حالات تقلصات الانثناء، يمكن للطفل المشي إذا كان الانثناء المتبقي بين 15 إلى 20 درجة. إذا فشلت الجبائر في تحقيق ذلك، يلزم التدخل الجراحي لتحرير الأنسجة الرخوة وإطالة أوتار الركبة.
تحذير جراحي هام: يمنع منعاً باتاً استخدام الشقوق الجراحية على شكل حرف (S) في المنطقة الخلفية للركبة لدى هؤلاء المرضى. التمدد المفاجئ للركبة بعد التصحيح يضع ضغطاً هائلاً على الجلد، مما يؤدي حتماً إلى نخر الجرح وفشله.
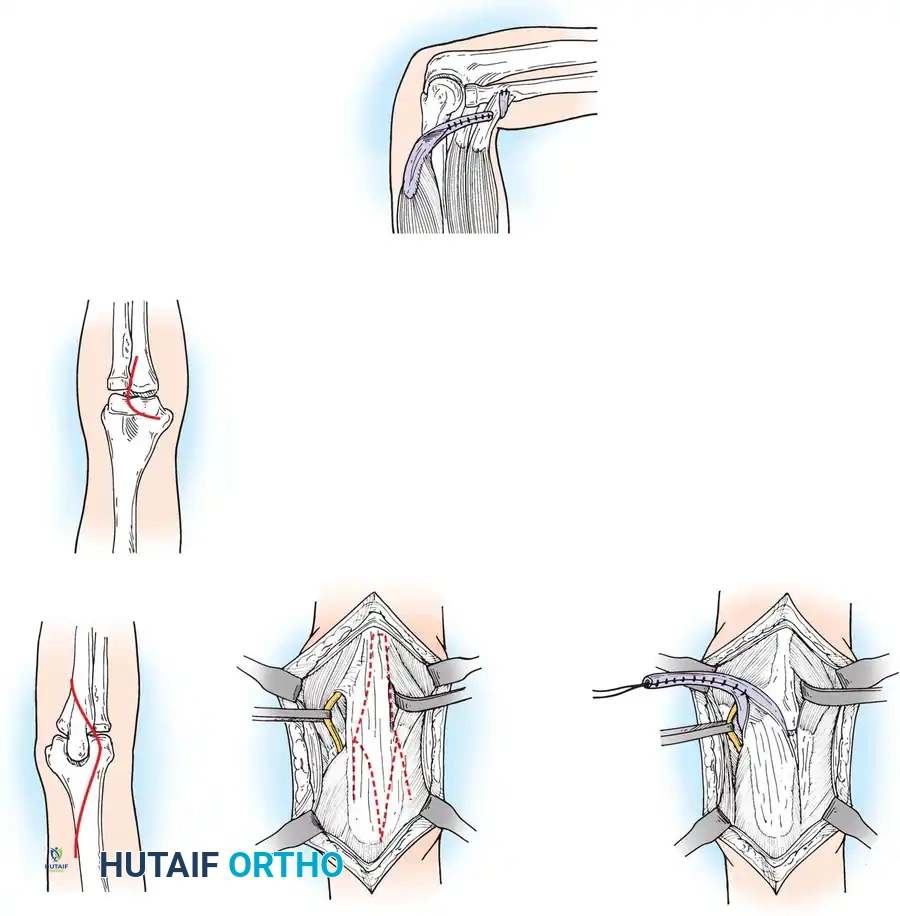
أما في حالات تقلصات التمدد (الركبة شديدة الاستقامة)، والتي تنتج عن تليف العضلة الرباعية الأمامية، يتم إجراء جراحة لتطويل الوتر الرباعي للسماح للركبة بالانثناء السلبي، مما يمكن الطفل من الجلوس بشكل طبيعي.
علاج خلع مفصل الورك
يصاب مفصل الورك لدى حوالي 80% من المرضى. التقلصات الانثنائية البسيطة شائعة، ولكن التقلصات التي تتجاوز 45 درجة تتطلب تحريراً جراحياً للأوتار للسماح بوقوف مستقيم.
أما خلع الورك المعقد فيحدث في 15% إلى 30% من الحالات:
* الخلع من جانب واحد: يجب دائماً إرجاعه جراحياً لمنع ميلان الحوض الشديد والجنف الثانوي.
* الخلع من الجانبين: تُشير الأدبيات الطبية الحديثة إلى أهمية الرد المفتوح المبكر (من 3 إلى 6 أشهر). في الحالات المتأخرة، يتطلب الأمر جراحة شاملة تتضمن تقصير عظم الفخذ وقطع عظم الحوض لتوفير تغطية كافية للمفصل.
الإدارة الجراحية للطرف العلوي
الهدف الأساسي لجراحة الطرف العلوي هو تسهيل وظيفة اليدين المزدوجة والأنشطة اليومية المستقلة. يتم تأخير الجراحة حتى عمر 3 إلى 4 سنوات، ولكن لا ينبغي تأخيرها لما بعد 8 سنوات، حيث تصبح الأنماط الحركية التعويضية راسخة جداً ويصعب على الطفل التكيف مع الوضع الميكانيكي الجديد.
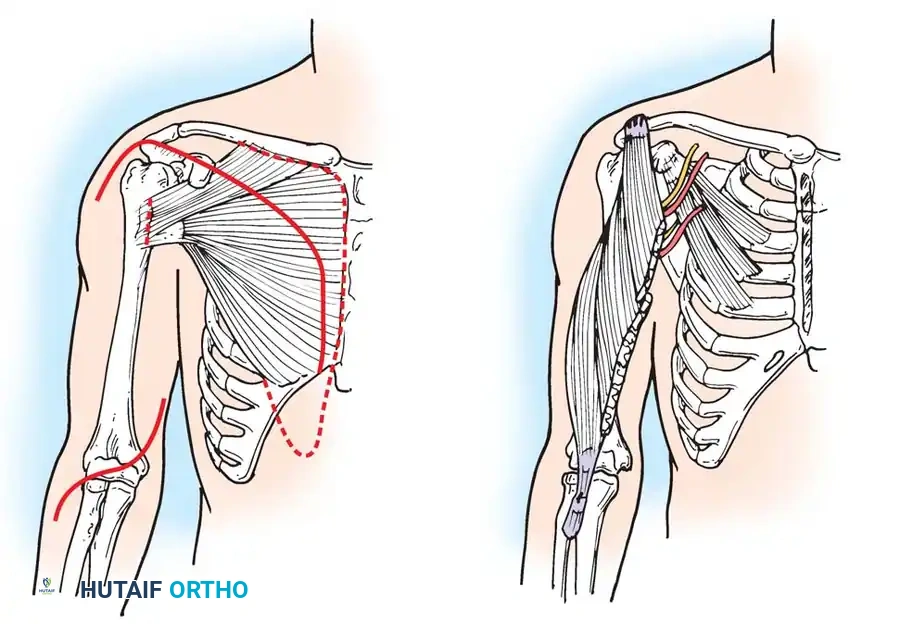
جراحة الكتف
الكتف الكلاسيكي في هذا المرض يكون ملتصقاً بالجسم وملتفاً للداخل بشكل صلب. هذا الدوران الداخلي الثابت يمثل عائقاً وظيفياً عميقاً يمنع اليد من الوصول إلى الفم أو العناية الشخصية. الإجراء المفضل هو قطع العظم الدوار لعظم العضد، حيث يتم قطع العظم وتدويره للخارج لوضع اليد في مستوى وظيفي.
جراحة الكوع
تشوهات الكوع تحدد القدرة الوظيفية للطرف العلوي بأكمله. الكوع المتيبس في وضعية الانثناء يعتبر وظيفياً جداً لتناول الطعام، ونادراً ما يحتاج لجراحة. أما الكوع المتيبس في وضعية التمدد (مستقيم تماماً)، خاصة إذا كان في كلا الذراعين، فهو إعاقة مدمرة تمنع المريض من إطعام نفسه.
الخيارات الجراحية للكوع الممتد تهدف لتحقيق نطاق حركة سلبي، وإذا أمكن، حركة انثناء نشطة:
1. التحرير الخلفي وتجميل العضلة الثلاثية: يتم إطالة وتر العضلة الثلاثية المتليف وتحرير المحفظة الخلفية للسماح بالانثناء السلبي.
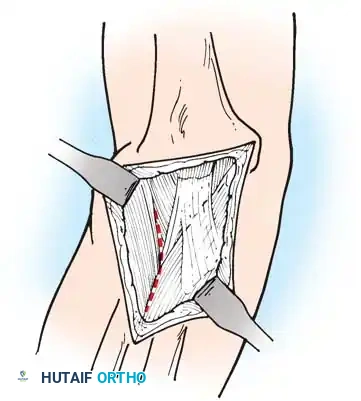
- نقل الأوتار لاستعادة الانثناء النشط: بمجرد تحقيق الحركة السلبية، يمكن استعادة الانثناء النشط إذا توفرت عضلات مانحة مناسبة، مثل نقل العضلة الصدرية الكبرى أو تقنية (Steindler) التي تستخدم عضلات الساعد.
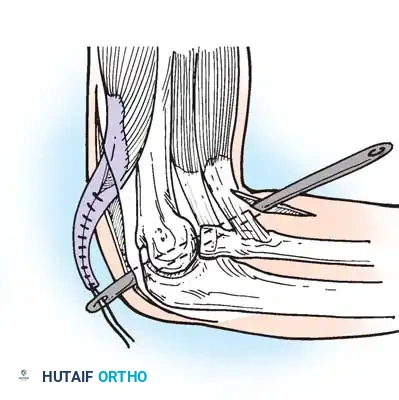
جراحة المعصم واليد
غالباً ما يكون المعصم مثنياً بشدة للأسفل مع انحراف للخارج، وأصابع متيبسة، وإبهام مضموم للداخل. يتم علاج المعصم عن طريق استئصال بعض عظام الرسغ أو قطع العظم الإسفيني لوضع المعصم في وضع محايد. أما الإبهام المضموم، فيتطلب تحرير العضلة المقربة وتجميل الجلد لفتح المسافة بين الإبهام والسبابة للسماح بالقبض على الأشياء.
ملاحظة سريرية هامة: عند التخطيط لجراحة الأطراف العلوية الثنائية، يتم عادة تحسين الذراع المهيمنة لأنشطة اليد إلى الفم (تتطلب ثني الكوع)، بينما يتم تحسين الذراع غير المهيمنة للعناية الشخصية والدفع للنهوض من الكرسي (تتطلب تمدد الكوع).
مرحلة التعافي والتأهيل ما بعد الجراحة
إن نجاح أي تدخل جراحي في اعوجاج المفاصل الخلقي المتعدد يرتبط ارتباطاً وثيقاً ببرنامج إعادة التأهيل ما بعد الجراحة. نظراً لطبيعة الأنسجة الليفية والدهنية الكثيفة، فإن احتمالية انتكاس وعودة التشوه عالية جداً.
- الجبائر الليلية: غالباً ما يتطلب الأمر استخدام الجبائر الليلية المستمرة حتى اكتمال نمو الهيكل العظمي.
- العلاج الطبيعي: يجب أن يركز على نطاق الحركة النشط والمساعد.
- تجنب الإطالة القسرية: الإطالة السلبية العنيفة لمفصل تم تحريره جراحياً يمكن أن تؤدي إلى صدمات دقيقة، وتكوّن عظام غير طبيعية (Heterotopic Ossification)، وزيادة التيبس بشكل عكسي.
الأسئلة الشائعة حول اعوجاج المفاصل الخلقي المتعدد
هل مرض اعوجاج المفاصل يزداد سوءا مع تقدم العمر
لا، هذا المرض يعتبر غير تقدمي. التيبس والتقلصات الموجودة عند الولادة لا تتفاقم من تلقاء نفسها، بل يمكن تحسينها بشكل كبير من خلال العلاج الطبيعي والتدخلات الجراحية المبكرة.
هل يؤثر المرض على القدرات العقلية للطفل
إطلاقاً. في النوع الكلاسيكي من المرض (التنسج العضلي)، يكون مستوى الذكاء والإدراك طبيعياً تماماً، وكذلك الإحساس في الأطراف، مما يساعد الأطفال على التفوق الأكاديمي والاندماج الاجتماعي.
متى يجب البدء في العلاج الطبيعي
يجب أن يبدأ العلاج الطبيعي والتدخل بالجبائر فوراً بعد الولادة. التدخل المبكر يساعد في تمديد الأنسجة الرخوة ويقلل من تعقيد العمليات الجراحية التي سيحتاجها الطفل لاحقاً.
هل سيتمكن طفلي من المشي بشكل مستقل
في الغالبية العظمى من الحالات، نعم. من خلال برنامج علاجي وجراحي مدروس لتصحيح تشوهات القدمين والركبتين والوركين، يتمكن معظم الأطفال من تحقيق المشي المستقل، أحياناً بمساعدة دعامات تقويمية.
ما هو التوقيت الأفضل لإجراء جراحات القدم والركبة
تُجرى جراحات الركبة والورك عادة بين عمر 6 إلى 9 أشهر، بينما تُفضل جراحات القدم بين 10 إلى 12 شهراً، ليتزامن ذلك مع وقت محاولة الطفل للوقوف، مما يساعد في تثبيت النتائج.
لماذا يتم تأخير جراحات الذراعين حتى عمر متأخر
يتم تأخير جراحات الأطراف العلوية (الكتف والكوع) حتى عمر 3 إلى 4 سنوات لضمان عدم إعاقة الطفل عن استخدام ذراعيه في الزحف والتوازن أثناء تعلم المشي.
هل يمكن علاج انحراف العمود الفقري بالدعامات فقط
في حالات اعوجاج المفاصل، يكون الجنف (انحراف العمود الفقري) عادة صلباً ومقاوماً جداً للعلاج بالدعامات. الانحناءات الشديدة والتقدمية تتطلب تدخلاً جراحياً لتثبيت العمود الفقري.
ما هي أهمية الجبائر الليلية بعد الجراحة
الجبائر الليلية تعتبر حاسمة جداً لمنع الانتكاس وعودة التشوه. نظراً لطبيعة الأنسجة المتليفة، يميل الجسم للعودة لوضعيته السابقة، لذا يجب الاستمرار على الجبائر حتى اكتمال النمو.
هل يمكن للطفل ممارسة أنشطة الحياة اليومية بنفسه
نعم، الهدف الأساسي من جراحات الطرف العلوي هو تمكين الطفل من الاعتماد على نفسه في تناول الطعام، العناية الشخصية، والنظافة، من خلال تحسين زوايا حركة الكوع والكتف والمعصم.
هل هناك خطر من العلاج الطبيعي العنيف بعد الجراحة
نعم، يجب تجنب الإطالة السلبية العنيفة للمفاصل بعد الجراحة، لأنها قد تسبب تمزقات دقيقة تؤدي إلى تكون عظام في غير محلها وزيادة تيبس المفصل بدلاً من تحسين حركته.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك