الإبهام ناقص التنسج: دليل شامل للآباء حول تصنيف بلاوث، التشريح، العلاج وإعادة التأهيل
الخلاصة الطبية
الإبهام ناقص التنسج هو حالة خلقية تتراوح من قصر خفيف في الإبهام إلى غيابه التام، مما يؤثر على قدرة اليد على الإمساك والقرص. يعتمد العلاج على شدة الحالة، وقد يشمل تعميق الوتيرة الأولى، تثبيت المفصل، أو نقل الأوتار لاستعادة الوظيفة، ويشرف على ذلك الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: الإبهام ناقص التنسج هو حالة خلقية تتراوح من قصر خفيف في الإبهام إلى غيابه التام، مما يؤثر على قدرة اليد على الإمساك والقرص. يعتمد العلاج على شدة الحالة، وقد يشمل تعميق الوتيرة الأولى، تثبيت المفصل، أو نقل الأوتار لاستعادة الوظيفة، ويشرف على ذلك الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة عن الإبهام ناقص التنسج
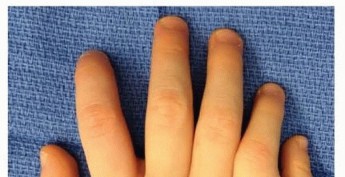
الإبهام ناقص التنسج، المعروف أيضًا باسم نقص تنسج الإبهام الخلقي، هو تشوه يولد به الطفل يؤثر على الإبهام. يمكن أن تتراوح شدة هذه الحالة من قصر طفيف في الإبهام مع تأثير بسيط على وظيفته، إلى غياب الإبهام بالكامل. يُعد الإبهام جزءًا حيويًا من اليد، فهو يسمح لنا بالقرص والإمساك والقيام بالعديد من الحركات الدقيقة التي نستخدمها في حياتنا اليومية. عندما يكون الإبهام ناقص التنسج، تتأثر هذه الوظائف بشكل كبير، مما يؤثر على قدرة الطفل على اللعب، التعلم، وأداء المهام اليومية.
إن إعادة بناء الفراغ بين الإبهام والسبابة (الوتيرة الأولى) أمر بالغ الأهمية لاستعادة وظيفة الإبهام الدائمة. يُقدر أن هذه الحالة تصيب حوالي 1 من كل 10,000 ولادة حية. قد يظهر نقص تنسج الإبهام كتشوه منفصل، أو غالبًا ما يكون مرتبطًا بمتلازمات وحالات أخرى، مثل متلازمة VACTERL (عيوب الفقرات، رتق الشرج، عيوب القلب، الناسور الرغامي المريئي، تشوهات الكلى، عيوب الأطراف) أو متلازمة VARCATL (تشوهات الفقرات، عيوب الشعاع الكعبري، عيوب القلب، تشوهات الأطراف العلوية والرغامي المريئية). تشمل الحالات الأخرى المرتبطة بهذه المتلازمة فقر الدم فانكوني، ومتلازمة هولت-أورام، ومتلازمة نقص الصفائح الدموية وغياب الكعبرة (TAR). لذلك، من الضروري إجراء فحص تشخيصي شامل لتحديد هذه الارتباطات الجهازية.
يؤكد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، على أهمية التشخيص المبكر والتقييم الدقيق لكل حالة لتحديد أفضل مسار علاجي. فالتصنيف الصحيح للإبهام ناقص التنسج ضروري لتوجيه خطة العلاج، ويُعد نظام تصنيف بلاوث (Blauth classification) الأكثر قبولًا على نطاق واسع، حيث يصنف التشوه بناءً على شدته، وهو ما سنتناوله بالتفصيل. بفضل خبرته الواسعة وفهمه العميق لهذه الحالات المعقدة، يقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة وشاملة للأطفال الذين يعانون من هذه الحالة، بهدف استعادة أفضل وظيفة ممكنة ليد الطفل.
فهم تشريح الإبهام واليد
إن الفهم الشامل للتشريح الدقيق للوتيرة الأولى والإبهام أمر أساسي لأي عملية إعادة بناء ناجحة. فالوتيرة الأولى هي المسافة بين عظم المشط الأول (الإبهام) وعظم المشط الثاني (السبابة)، وتلعب دورًا حاسمًا في حركة الإبهام بعيدًا عن اليد (التبعيد) وحركة الإبهام نحو الأصابع الأخرى (المقابلة).
العظام الأساسية للإبهام
- العظم المربعي (Trapezium): يتصل هذا العظم بعظم المشط الأول، مكونًا مفصل الإبهام الرسغي المشطي (CMC joint). هذا المفصل هو مفصل سرجي يسمح بنطاق واسع من الحركة، وهو ضروري للحركات الدائرية، التبعيد، التقريب، الانثناء، والانبساط. استقراره أمر بالغ الأهمية للقرص الفعال.
- عظم المشط الأول (First Metacarpal): أقصر وأعرض من عظام المشط الأخرى، ويوفر قاعدة الإبهام.
- السلاميات القريبة والبعيدة (Proximal and Distal Phalanges): توفر طول الإبهام ونقاط ارتكاز للأوتار الخارجية.
عضلات الإبهام ووظائفها
تُعد العضلات هي المحرك الرئيسي لحركة الإبهام، وفي حالات نقص التنسج غالبًا ما تكون هذه العضلات ضعيفة أو غائبة.
- العضلات الراحية (Thenar Muscles): تغذيها العصب الأوسط، وتشمل العضلة المبعدة القصيرة للإبهام (APB)، والعضلة القابضة القصيرة للإبهام (FPB - الرأس السطحي)، والعضلة المقابلة للإبهام (OP). هذه العضلات حاسمة لمقابلة الإبهام وإبعاده. في حالات نقص التنسج، غالبًا ما تكون متخلفة أو غائبة، خاصةً APB وOP.
- العضلات الراحية العميقة (Deep Thenar Muscles): تغذيها العصب الزندي، وتشمل العضلة القابضة القصيرة للإبهام (FPB - الرأس العميق)، والعضلة المقربة للإبهام (AP). تُعد AP عضلة مقربة قوية، وانقباضها هو المحرك الأساسي لتضيق الوتيرة الأولى في حالات نقص التنسج.
- العضلة بين العظمية الظهرية الأولى (First Dorsal Interosseous): تغذيها العصب الزندي، وتساهم في تبعيد وانثناء مفصل الإبهام المشطي السلامي (MCP joint).
-
العضلات الخارجية (Extrinsic Muscles):
- العضلة الباسطة الطويلة للإبهام (EPL)، العضلة الباسطة القصيرة للإبهام (EPB)، العضلة المبعدة الطويلة للإبهام (APL): تغذيها العصب الكعبري، وهي مسؤولة عن الانبساط والتبعيد الكعبري.
- العضلة القابضة الطويلة للإبهام (FPL): تغذيها العصب الأوسط، وهي مسؤولة عن انثناء مفصل السلاميات (IP joint).
الأربطة والهياكل الداعمة
- أربطة مفصل الرسغ المشطي (CMC Joint Ligaments): يُعد الرباط المائل الأمامي (رباط المنقار) المثبت الأساسي ضد خلع عظم المشط الأول باتجاه الظهر والكعبرة. تشمل الأربطة المهمة الأخرى الرباط المائل الخلفي، والأربطة بين المشطية، والأربطة الجانبية الزندية/الكعبرية. غالبًا ما تكون هذه الأربطة ناقصة التنسج أو رخوة في إبهام بلاوث من النوع IIIA.
- أربطة مفصل المشط السلامي (MCP Joint Ligaments): الأربطة الجانبية الكعبرية والزندية، الصفيحة الراحية.
- الرباط المستعرض العميق للمشط (Deep Transverse Metacarpal Ligament): يربط رؤوس عظام المشط.
الأعصاب والأوعية الدموية
- الشريان الكعبري (Radial Artery): يدخل اليد من الناحية الظهرية، ويمر عبر سنفية الإبهام، ثم راحيًا بين رأسي العضلة بين العظمية الظهرية الأولى ليشكل القوس الراحي العميق. يوفر إمداد الدم للإبهام عبر الشريان الرئيسي للإبهام (princeps pollicis artery).
- الأعصاب الأوسط والزندي (Median and Ulnar Nerves): توفران الإحساس والحركة. يجب حماية الأعصاب الرقمية للإبهام أثناء إعادة بناء الوتيرة.
ميكانيكا حركة الإبهام
تُعد مقابلة الإبهام حركة معقدة تتضمن مزيجًا من تبعيد، انثناء، ودوران عظم المشط الأول. تسمح هذه الحركة لوسادة الإبهام بالالتقاء بوسادات الأصابع الأخرى، مما يتيح التحكم الحركي الدقيق والقرص القوي. إن تضيق الوتيرة الأولى يقيد التبعيد والمقابلة، بينما يؤثر عدم استقرار مفصل الرسغ المشطي على الثبات المطلوب للقرص الفعال. التوازن بين التقريب (العضلة المقربة للإبهام) والتبعيد/المقابلة (APB، OP، العضلات المبعدة الخارجية) أمر بالغ الأهمية. في الإبهام ناقص التنسج، غالبًا ما يوجد اختلال في التوازن مع ضعف أو غياب العضلات المبعدة/المقابلة ووجود عضلة مقربة قوية نسبيًا أو منقبضة.
أسباب وعوامل خطر الإبهام ناقص التنسج
الإبهام ناقص التنسج هو تشوه خلقي، مما يعني أنه موجود عند الولادة. على الرغم من أن السبب الدقيق في العديد من الحالات قد لا يكون معروفًا، إلا أن هناك فهمًا متزايدًا للعوامل التي قد تساهم في حدوثه.
الأسباب الرئيسية
- أسباب غير معروفة (Idiopathic): في كثير من الحالات، يولد الطفل بالإبهام ناقص التنسج دون وجود سبب وراثي واضح أو تاريخ عائلي للحالة. يُعتقد أن هذه الحالات تحدث نتيجة لخلل عشوائي في التطور الجنيني المبكر للطرف العلوي.
- الوراثة (Genetics): على الرغم من أن الإبهام ناقص التنسج ليس دائمًا وراثيًا، إلا أنه يمكن أن يكون جزءًا من متلازمات وراثية معينة. في بعض الأحيان، يمكن أن تكون هناك طفرات جينية محددة تؤثر على تطور اليد والإبهام.
- عوامل بيئية: على الرغم من أن الأبحاث لا تزال جارية، إلا أنه يُعتقد أن بعض العوامل البيئية التي تتعرض لها الأم أثناء الحمل (مثل بعض الأدوية أو التعرض للمواد الكيميائية) قد تزيد من خطر حدوث تشوهات خلقية، بما في ذلك الإبهام ناقص التنسج، ولكن هذا ليس مثبتًا بشكل قاطع في جميع الحالات.
عوامل الخطر والارتباطات المتلازمية
كما ذكرنا سابقًا، يمكن أن يحدث الإبهام ناقص التنسج كحالة منفصلة، ولكنه غالبًا ما يرتبط بمتلازمات وحالات طبية أخرى. يُعد هذا الارتباط مهمًا للغاية لأنه يتطلب فحصًا شاملاً للطفل لتحديد أي مشاكل صحية أخرى قد تكون موجودة.
-
متلازمة VACTERL:
هي مجموعة من العيوب الخلقية التي يمكن أن تحدث معًا، وتشمل:
- V ertebral defects (عيوب الفقرات)
- A nal atresia (رتق الشرج)
- C ardiac defects (عيوب القلب)
- T racheo E sophageal fistula (ناسور رغامي مريئي)
- R enal anomalies (تشوهات الكلى)
- L imb defects (عيوب الأطراف، مثل الإبهام ناقص التنسج)
-
متلازمة VARCATL:
تشبه متلازمة VACTERL وتتضمن:
- V ertebral anomalies (تشوهات الفقرات)
- A ltered R adial ray defects (عيوب الشعاع الكعبري)
- C ardiac defects (عيوب القلب)
- A bnormal T racheal-esophageal anomalies (تشوهات الرغامي المريئية)
- L imb defects (عيوب الأطراف العلوية)
- فقر الدم فانكوني (Fanconi's Anemia): اضطراب وراثي نادر يؤثر على نخاع العظم، مما يؤدي إلى انخفاض إنتاج جميع أنواع خلايا الدم. غالبًا ما يرتبط بتشوهات هيكلية، بما في ذلك تشوهات اليد والإبهام.
- متلازمة هولت-أورام (Holt-Oram Syndrome): اضطراب وراثي يؤثر على تطور القلب والأطراف العلوية. من الشائع أن يعاني الأطفال المصابون بهذه المتلازمة من تشوهات في الإبهام.
- متلازمة نقص الصفائح الدموية وغياب الكعبرة (TAR Syndrome): تتميز بنقص الصفائح الدموية (خلايا الدم المسؤولة عن التخثر) وغياب أو نقص تنسج عظم الكعبرة في الساعد، مما يؤثر بشكل كبير على تطور الإبهام.
يؤكد الأستاذ الدكتور محمد هطيف على أن تحديد هذه الارتباطات المتلازمية أمر حيوي. فالفحص الشامل للطفل عند التشخيص لا يقتصر فقط على تقييم اليد، بل يشمل أيضًا فحص القلب والكلى والعمود الفقري وغيرها من الأنظمة الحيوية لضمان عدم وجود مشاكل صحية أخرى تتطلب العلاج. هذا النهج الشامل يضمن رعاية متكاملة للطفل ويساعد في التخطيط لعلاج فعال ليس فقط للإبهام ولكن لأي حالة مرتبطة به.
أعراض وتصنيف الإبهام ناقص التنسج (تصنيف بلاوث)
تتنوع أعراض الإبهام ناقص التنسج بشكل كبير حسب شدة الحالة، بدءًا من صعوبة طفيفة في استخدام الإبهام وصولاً إلى غيابه التام. يُعد فهم هذه الأعراض وتصنيفها أمرًا بالغ الأهمية لتحديد أفضل خطة علاجية.
الأعراض الشائعة للإبهام ناقص التنسج
- قصر الإبهام أو صغره: قد يبدو الإبهام أقصر أو أضيق من الطبيعي.
- ضعف حركة الإبهام: صعوبة في تحريك الإبهام بعيدًا عن اليد (التبعيد) أو لمسه للأصابع الأخرى (المقابلة).
- تضيق الفراغ بين الإبهام والسبابة (الوتيرة الأولى): يجعل الإبهام يبدو وكأنه ملتصق باليد، مما يحد من حركته.
- عدم استقرار مفصل الإبهام: قد يكون مفصل الإبهام الرسغي المشطي (CMC joint) غير مستقر، مما يؤثر على قوة القرص.
- ضعف قوة القرص والإمساك: صعوبة في حمل الأشياء الصغيرة أو القيام بمهام تتطلب استخدام الإبهام والسبابة معًا.
- غياب الإبهام كليًا أو جزئيًا: في الحالات الشديدة، قد يكون الإبهام غائبًا تمامًا أو موجودًا كبقية صغيرة غير وظيفية.
- تشوهات أخرى في اليد أو الذراع: قد تكون هناك تشوهات مصاحبة في عظام الساعد أو الأصابع الأخرى.
تصنيف بلاوث (Blauth Classification) لشدة الإبهام ناقص التنسج
يُعد تصنيف بلاوث النظام الأكثر استخدامًا لتصنيف الإبهام ناقص التنسج بناءً على شدة التشوه. يساعد هذا التصنيف الأطباء، بما فيهم الأستاذ الدكتور محمد هطيف ، على تحديد النهج العلاجي الأمثل لكل طفل.
| نوع بلاوث | الوصف التفصيلي للحالة |
|---|---|
| النوع الأول (Type I) | نقص تنسج خفيف: يتميز بقصر وضيق طفيف في الإبهام، مع عضلات داخلية وخارجية سليمة، ومكونات عظمية طبيعية، ومفصل رسغي مشطي (CMC) مستقر. تكون الوتيرة الأولى عادةً كافية. غالبًا ما يكون التأثير الوظيفي ضئيلًا. |
| النوع الثاني (Type II) | نقص تنسج متوسط: يتميز بتضيق الوتيرة الأولى، ونقص خفيف في العضلات الداخلية (غالبًا العضلة المبعدة القصيرة للإبهام - APB)، وعادةً ما يكون مفصل الرسغي المشطي مستقرًا. تكون العضلات الخارجية موجودة بشكل عام. يتطلب غالبًا التدخل الجراحي لتحسين الوظيفة. |
| النوع الثالث أ (Type IIIA) | نقص تنسج شديد: يتميز بتضيق كبير في الوتيرة الأولى، ونقص شديد في العضلات الداخلية، ومفصل رسغي مشطي غير مستقر أو ناقص التنسج. قد تكون العضلات الخارجية موجودة ولكنها غالبًا ما تكون ناقصة التنسج. تكون عظام المشط والسلاميات موجودة ولكنها أصغر حجمًا. يتطلب جراحة معقدة. |
| النوع الثالث ب (Type IIIB) | "إبهام عائم" (Floating Thumb): يكون الإبهام بدائيًا ومتصلًا باليد فقط عن طريق حزمة عصبية وعائية (أوعية دموية وأعصاب)، مع غياب كامل للعضلات الداخلية وعظم مشط غير مفصلي. يُعد هذا شكلًا شديدًا من النوع الثالث، وغالبًا ما يُفضل تحويل إصبع آخر (pollicization) بدلًا من إعادة البناء. |
| النوع الرابع (Type IV) | إبهام بلاستيكي (Aplastic Thumb) أو "إبهام عائم" (Pouce Flottant): يتميز بغياب كامل للإبهام، وغالبًا ما يكون هناك إصبع صغير بدائي متصل بساق جلدية. يكون غير وظيفي عمليًا. يُعد تحويل إصبع آخر (pollicization) هو العلاج القياسي. |
| النوع الخامس (Type V) | غياب كامل للإبهام (Thumb Aplasia): غياب تام للإبهام. يتطلب تحويل إصبع آخر (pollicization) لإنشاء إبهام وظيفي. |
يُعد هذا التصنيف حجر الزاوية في تحديد الأهداف الجراحية لكل طفل. فالأهداف الرئيسية لإعادة البناء الجراحي التي يتبعها
الأستاذ الدكتور محمد هطيف
هي:
1. تعميق وتثبيت الوتيرة الأولى للسماح بتبعيد ومقابلة فعالة للإبهام.
2. تثبيت مفصل الرسغ المشطي إذا كان غير مستقر أو ناقص التنسج.
3. استعادة مقابلة الإبهام النشطة وقوة القرص.
4. تحسين طول الإبهام والمظهر العام، عند الاقتضاء، دون المساس بالوظيفة.
تشخيص الإبهام ناقص التنسج
يُعد التشخيص الدقيق للإبهام ناقص التنسج خطوة حاسمة في تحديد أفضل مسار علاجي. يعتمد التشخيص على مزيج من التقييم السريري الشامل والفحوصات التصويرية، ويتم ذلك بعناية فائقة تحت إشراف الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء.
التقييم السريري الشامل
يبدأ التشخيص بتاريخ طبي مفصل وفحص بدني دقيق لليد والذراع المصابة.
-
التاريخ الطبي المفصل:
- يتم جمع معلومات حول تاريخ الحمل والولادة.
- البحث عن أي متلازمات مرتبطة (مثل VACTERL، TAR، فانكوني) أو حالات طبية أخرى لدى الطفل.
- الاستفسار عن أي جراحات سابقة أو معالم نمو الطفل.
- وجود تاريخ عائلي لتشوهات اليد.
-
الفحص البدني الدقيق:
- نطاق الحركة (ROM): تقييم نطاق الحركة النشط والسلبي لمفاصل الإبهام الرسغي المشطي (CMC)، المشطي السلامي (MCP)، والسلامي (IP). يتم قياس درجة انقباض التقريب.
- عمق الوتيرة الأولى: قياس المسافة من الحافة القريبة لعظم مشط الإبهام إلى الحافة الكعبرية لعظم مشط السبابة عند قمة الوتيرة، سواء مع الإبهام في أقصى وضع للتبعيد أو التقريب.
- تقييم العضلات: جس ومحاولة استثارة وظيفة عضلات الإبهام الراحية (APB، FPB، OP). تقييم وظيفة العضلات الخارجية (FPL، EPL، EPB، APL).
- الإحساس: اختبار التمييز بين نقطتين، اللمس الخفيف، والألم. غالبًا ما يكون الإحساس في الإبهام ناقص التنسج ضعيفًا، ولكن يجب أن يكون كافيًا لوظيفة الإبهام.
- الاستقرار: تقييم استقرار مفصل الرسغ المشطي من خلال اختبارات الإجهاد (الضغط المحوري، السحب، الإجهاد الكعبري/الزندي).
- الأوعية الدموية: فحص امتلاء الشعيرات الدموية، وتقييم النبض.
- جودة الجلد: تقييم سلامة الجلد، مرونته، والتندب في منطقة الوتيرة الأولى.
- الأصابع الأخرى: تقييم الأصابع الأخرى كأماكن محتملة لأخذ الأوتار المنقولة (مثل FDS للإصبع الخنصر أو الأوسط، EIP).
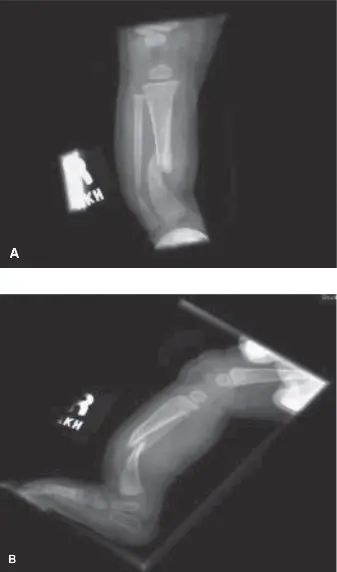
الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتقييم الهياكل العظمية وتحديد مدى التشوه.
-
الأشعة السينية (Radiographs):
- صور الأشعة السينية القياسية لليد والمعصم (AP، الجانبية، المائلة).
- تقييم خاص للعظم المربعي، عظم المشط الأول، والسلاميات من حيث الحجم والشكل والمفصل.
- قد تكون صور الإجهاد لمفصل الرسغ المشطي مفيدة لتأكيد عدم الاستقرار.
- يمكن أن تساعد مراكز تعظم عظام الرسغ في تقدير النضج الهيكلي.
-
الموجات فوق الصوتية/الرنين المغناطيسي (Ultrasound/MRI):
- قد يُنظر فيها في الحالات المعقدة لتقييم حجم العضلات، وسلامة الأوتار، والتشوهات الوعائية، على الرغم من أنها ليست مطلوبة بشكل روتيني.
-
تصوير الشرايين (Arteriogram):
- نادرًا ما يكون ضروريًا، ولكنه قد يكون مفيدًا إذا اشتبه في وجود تشوهات وعائية كبيرة، خاصة عند التخطيط لزراعة سدائل وعائية أو تحويل إصبع.
بناءً على تصنيف بلاوث والتقييم السريري، يحدد الأستاذ الدكتور محمد هطيف الأهداف الجراحية ويضع استراتيجية علاجية مخصصة لكل طفل، مع مناقشة شاملة للنتائج المتوقعة والمخاطر المحتملة مع الأهل.
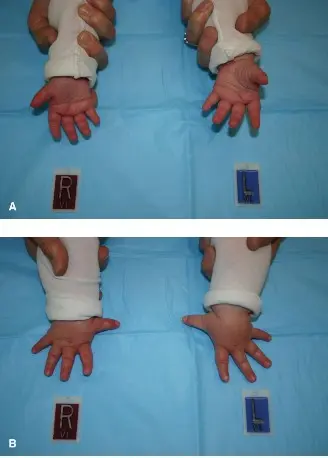
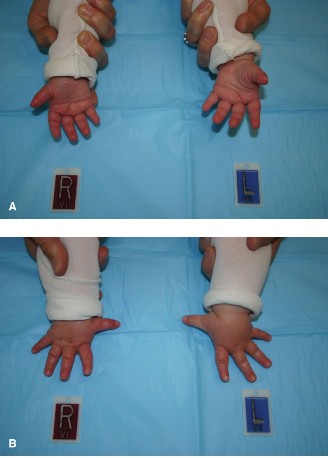
خيارات علاج الإبهام ناقص التنسج
يعتمد قرار التدخل الجراحي في الإبهام ناقص التنسج على درجة ضعف الوظيفة، وتصنيف بلاوث المحدد، وإمكانية تحقيق نتيجة وظيفية تبرر الجراحة. يهدف العلاج إلى استعادة أفضل وظيفة ممكنة للإبهام، مما يسمح للطفل بالقيام بالقرص والإمساك والمهام اليومية.
متى يُنصح بالتدخل الجراحي؟ (دواعي الاستعمال)
-
إبهام بلاوث من النوع الثاني (Blauth Type II):
- تضيق الوتيرة الأولى الذي يحد من تبعيد ومقابلة الإبهام.
- نقص خفيف في العضلات الداخلية.
- مفصل رسغي مشطي مستقر.
- العلاج: تعميق الوتيرة الأولى (باستخدام تقنيات مثل Z-plasty أو سديلة دورانية ظهرية)، وغالبًا ما يتم دمجها مع نقل وتر للمقابلة إذا كانت العضلة المبعدة القصيرة للإبهام (APB) ضعيفة وظيفيًا.
-
إبهام بلاوث من النوع الثالث أ (Blauth Type IIIA):
- انقباض تقريبي كبير مع تضيق شديد في الوتيرة الأولى.
- مفصل رسغي مشطي غير مستقر أو ناقص التنسج يتطلب التثبيت.
- نقص شديد في العضلات الداخلية يتطلب نقل وتر.
- وجود عناصر عظمية كافية (عظم المشط، السلاميات) لإنشاء إبهام وظيفي.
- العلاج: تثبيت مفصل الرسغ المشطي (كبسولوديسيس، إعادة بناء الأربطة)، تعميق الوتيرة الأولى، ونقل وتر للمقابلة.
-
إبهام بلاوث من النوع الثالث أ الشديد (القريب من الإبهام العائم) والنوع الثالث ب (الإبهام العائم):
- بينما إعادة البناء ممكنة تقنيًا، إلا أن تحويل إصبع آخر (pollicization - أي نقل إصبع آخر، عادة السبابة، إلى موضع الإبهام) غالبًا ما يكون الخيار المفضل نظرًا لنتائجه الوظيفية والجمالية المتفوقة على المدى الطويل لهذه التشوهات الشديدة. يعتمد القرار بين إعادة البناء وتحويل الإصبع على الهياكل المتبقية والوظيفة المتوقعة.
- انقباض تقريبي مصاحب: حتى في حالات نقص التنسج الخفيف (مثل النوع الأول، إذا كان هناك قيود وظيفية)، قد يتطلب شد العضلة المقربة للإبهام أو انقباض جلد الوتيرة الأولى تدخلًا.
- ضعف وظيفي: صعوبة موثقة في القرص أو الإمساك أو الأنشطة اليومية التي تؤثر بشكل كبير على استقلالية المريض.
متى لا يُنصح بإعادة بناء الإبهام؟ (موانع الاستعمال)
- إبهام بلاوث من النوع الرابع والخامس (Blauth Type IV and V): غياب كامل أو إبهام "عائم" بدائي بدون هياكل عظمية أو عصبية وعائية كافية لإعادة بناء إصبع وظيفي. يُعد تحويل إصبع آخر (pollicization) هو العلاج النهائي.
- عناصر عظمية ناقصة بشدة: مثل عظم مشط قصير جدًا أو غير مستقر، حيث لا يمكن إنشاء إبهام وظيفي بشكل موثوق عن طريق إعادة البناء. في هذه الحالات، يقدم تحويل الإصبع نتيجة أكثر قابلية للتنب
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك