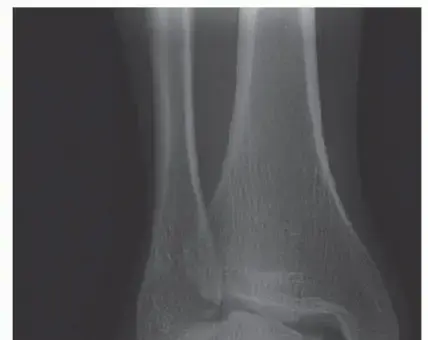
تشريح القدم: دليل شامل لفهم بنية قدميك وصحتها مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تشريح القدم هو دراسة بنيتها المعقدة التي تشمل 26 عظمة، 33 مفصلاً، وأكثر من 100 وتر ورباط وعضلة، مما يمنحها قدرة فائقة على الحركة والثبات. لفهم وتشخيص وعلاج مشاكل القدم بدقة، يُعد الأستاذ الدكتور محمد هطيف في صنعاء الخبير الأول الذي يوفر رعاية متكاملة وشاملة.

مقدمة: اكتشف عجائب تشريح القدم مع الأستاذ الدكتور محمد هطيف
القدمان هما أساس حركتنا ودعامة أجسامنا، فهما لا تمنحاننا القدرة على التنقل فحسب، بل توفران أيضاً التوازن، الاستقرار، والدعم اللازمين لكل خطوة نخطوها. إنها تحفة هندسية تطورية تسمح لنا بالمشي والجري في وضع مستقيم، بينما تمتص الصدمات التي قد تعادل أضعاف وزن الجسم. بحلول سن الخمسين، يكون معظمنا قد قطع مسافة تصل إلى 75,000 ميل بقدميه!
إن فهم تشريح القدم ليس مجرد معرفة أكاديمية، بل هو مفتاح أساسي للحفاظ على صحتها والوقاية من العديد من المشاكل التي قد تؤثر على جودة حياتنا. من خلال هذا الدليل الشامل، سنتعمق في البنية المعقدة للقدم، مستعرضين كل جزء من أجزائها وكيف تعمل معاً بتناغم مذهل.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل في صنعاء، المرجع الأول والوجهة الموثوقة لكل من يبحث عن فهم دقيق وعلاج فعال لمشاكل القدم والكاحل. بخبرته الواسعة ومعرفته العميقة، يقدم الدكتور هطيف رؤى قيمة ورعاية طبية متميزة تضمن لمرضاه استعادة نشاطهم وحيويتهم.
في هذا المقال، سنقوم بترجمة المفاهيم الطبية المعقدة إلى لغة واضحة ومفيدة، لنمكنك من فهم كيفية عمل قدميك بشكل أفضل، وكيف يمكن أن تؤثر عليها الحالات المختلفة مثل التهاب المفاصل والإصابات.
تحديث: الأستاذ الدكتور محمد هطيف | 19 مارس 2024


التشريح المعقد للقدم: هيكل وظيفي فريد
القدم ليست مجرد عضو بسيط، بل هي نظام معقد للغاية يتكون من مجموعة مذهلة من العظام والمفاصل والأربطة والأوتار والعضلات، تعمل جميعها بتنسيق دقيق. هذا التعقيد هو ما يمنح القدم مرونتها وقوتها وقدرتها على التكيف مع مختلف التضاريس والأنشطة.
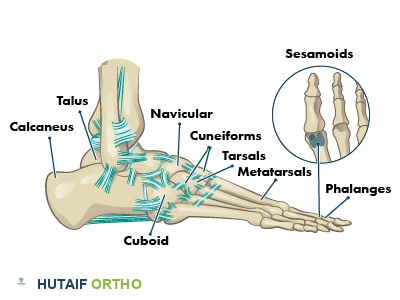
عظام القدم: ركائز الدعم والحركة
تتكون القدم من 26 عظمة، أي ما يقرب من ربع عظام الجسم بأكمله. هذه العظام مقسمة إلى ثلاث مجموعات رئيسية: عظام الرصغ، عظام الأمشاط، وعظام السلاميات.
عظام الرصغ (Tarsals)
هي مجموعة من سبع عظام تشكل الجزء الخلفي والقسم الأوسط من القدم، وتلعب دوراً محورياً في تكوين مفصل الكاحل. تشمل هذه العظام:
- عظم الكاحل (Talus): يُعد العظم الرئيسي في الجزء السفلي من مفصل الكاحل. يتصل هذا العظم بعظمتي الساق (القصبة والشظية) في الجزء العلوي، مما يسمح بحركة الكاحل في اتجاهات متعددة. يتحمل عظم الكاحل جزءاً كبيراً من وزن الجسم، وسطحه العلوي المقبب مغطى بالغضاريف لتسهيل الحركات السلسة.
- عظم العقب (Calcaneus): يُعرف أيضاً باسم عظم الكعب، وهو أكبر عظم في القدم ويشكل الأساس الذي ترتكز عليه جميع عظام الرصغ والأمشاط الأخرى. يربط رباط قوي (الرباط الكاحلي العقبي البيني) عظم العقب بعظم الكاحل الذي يقع فوقه مباشرة، وبالساق عبر وتر أخيل القوي. يلعب عظم العقب دوراً حاسماً في تحمل الوزن ويساعد في ثني وبسط القدم. نظراً لأنه يلامس الأرض أولاً ويتحمل معظم الصدمات، فهو مصنوع من نوع قوي وإسفنجي من العظام. ومع ذلك، يمكن أن يؤدي الضرب المتكرر إلى كسور إجهادية طفيفة في العظم، خاصة لدى العدائين.
- العظم النردي (Cuboid): العظم الرئيسي في منتصف القدم، ويقع على الجانب الخارجي للقدم بالقرب من الإصبع الصغير. يتميز بجوانب ذات أشكال مختلفة تشكل مفاصل مع أربع عظام أخرى، بما في ذلك عظم الكعب واثنين من عظام الأمشاط. يمنح العظم النردي الاستقرار للحافة الخارجية للقدم، وعلى الرغم من أنه لا يتحمل الوزن مباشرة، إلا أنه يساعد في توزيع القوة الميكانيكية.
- العظام الإسفينية (Cuneiforms): ثلاثة عظام سميكة (إنسية، متوسطة، وحشية) تمتد في صف واحد من الخارج إلى مركز القدم، متماشية مع عظام الأمشاط الأولى والثانية والثالثة. تشكل العظام الإسفينية جزءاً من القوس المستعرض والقوس الطولي الإنسي لمنتصف القدم.
- العظم الزورقي (Navicular): عظم على شكل قارب يقع بجوار العظم النردي. يربط عظم الكاحل بالعظم النردي والعظام الإسفينية، ويساعد على استقرار الكاحل ويشكل جزءاً من القوس الطولي الإنسي.
عظام الأمشاط (Metatarsals)
هي خمس عظام طويلة تقع مباشرة أسفل السلاميات أو عظام الأصابع. يمكنك عادةً الإحساس بهذه العظام بأصابعك. لكل عظم مشط ثلاثة أجزاء: قاعدة، وجسم وسطي، ورأس يتصل بالسلاميات. يتصل عظم المشط الأول بإصبع القدم الكبير وهو مهم للحركة الأمامية. توفر عظام الأمشاط الأربعة الأخرى الاستقرار للجزء الأمامي من القدم.
السلاميات (Phalanges)
هي 14 عظمة تشكل أصابع القدم. تشبه سلاميات القدم تلك الموجودة في اليد، لكنها أقصر وأقوى وأقل حركة. كما أنها أقصر من عظام الأمشاط. مثل الإبهام في اليد، يحتوي إصبع القدم الكبير على سلاميتين. أما الأصابع الأخرى فكل منها يحتوي على ثلاث سلاميات – قاعدة، وجسم، ورأس. إذا سبق لك أن كسرت أو صدمت إصبع قدمك، أو كنت تعاني من مشكلة هيكلية مثل إصبع القدم المخلبي (claw toe) – الشائع لدى الأشخاص المصابين بالتهاب المفاصل الروماتويدي (RA) – فأنت تدرك أن السلاميات وعظام الأمشاط عرضة للإصابات وغيرها من المشاكل.
العظام السمسمية (Sesamoids)
هما عظمتان صغيرتان على شكل حبة البازلاء، مطمورتان في وتر أسفل عظم المشط الأول (الأقرب لإصبع القدم الكبير) في باطن القدم. وظيفتهما هي تقوية الوتر وتقليل الإجهاد عليه.
مفاصل القدم: محاور الحركة والمرونة
تتكون المفاصل حيث تلتقي عظمتان أو أكثر. تتمتع كل قدم بـ 33 مفصلاً لها دوران أساسيان: تحمل الوزن ودفع الجسم إلى الأمام عند المشي أو الجري. للقيام بذلك، يجب أن تكون المفاصل مستقرة ومرنة في آن واحد. تأتي مرونة القدم من العدد الكبير للمفاصل، وكثير منها يشمل أكثر من عظمتين.
على سبيل المثال، تشكل العظام الإسفينية الثلاثة، والعظم النردي، وقواعد عظام الأمشاط الخمسة، وكلها متصلة بالأربطة، ترتيباً معقداً يسمى مركب مفصل ليزفرانك (Lisfranc joint complex). حتى أصابع القدم تحتوي على عدة مفاصل – الأصابع من الثاني إلى الخامس تحتوي على ثلاثة مفاصل، بينما إصبع القدم الكبير يحتوي على مفصلين.
أربطة وأوتار وعضلات القدم: شبكة الدعم الحيوية
أكثر من 100 وتر ورباط وعضلة تربط عظام ومفاصل القدم معاً. تربط الأوتار العضلات بالعظام، بينما تربط الأربطة العظام ببعضها البعض.
- اللفافة الأخمصية (Plantar Fascia): هي أطول وربما أشهر رباط في القدم. تمتد على طول باطن القدم، وتربط عظم الكعب بقواعد أصابع القدم. تتكون من نسيج ليفي يساعد على دعم قوس القدم. عندما تصاب بالتهاب، يمكن أن تسبب ألماً عميقاً وطاعناً، وهو ما قد يكون مألوفاً بشكل خاص للعدائين.
- وتر أخيل (Achilles Tendon): وهو أقوى وأكبر وتر في الجسم، يربط عضلات الساق الخلفية بعظم الكعب، وهو ضروري لدفع الجسم ورفع الكعب عن الأرض.
-
العضلات والأوتار:
تنقسم إلى نوعين:
- العضلات والأوتار الخارجية (Extrinsic): تبدأ في الجزء السفلي من الساق، وتلتف حول الكاحل، وتتصل في النهاية بالقدم، لتناسبها مثل الجورب. تسمح هذه العضلات للقدم بالتحرك للداخل والخارج وفي اتجاهات أخرى.
- العضلات الداخلية (Intrinsic): تقتصر حصرياً على القدم. تنتشر معظمها في طبقات عبر باطن القدم، حيث تساعد في دعم أقواس القدم.
أقواس القدم: هندسة طبيعية لامتصاص الصدمات
تُعد أقواس القدم من أهم الهياكل التي تمنح القدم مرونتها وقدرتها على امتصاص الصدمات وتوزيع الوزن. هناك ثلاثة أقواس رئيسية:
- القوس الطولي الإنسي (Medial Longitudinal Arch): وهو القوس الأكثر بروزاً والأعلى، ويمتد من الكعب إلى مقدمة القدم على الجانب الداخلي. يلعب دوراً حاسماً في امتصاص الصدمات وتوزيع الوزن.
- القوس الطولي الوحشي (Lateral Longitudinal Arch): أقل ارتفاعاً من القوس الإنسي، ويمتد على الجانب الخارجي للقدم من الكعب إلى مقدمة القدم. يوفر الاستقرار.
- القوس المستعرض (Transverse Arch): يمتد عبر عرض القدم، خاصة في منطقة منتصف القدم، ويدعم الأقواس الطولية ويساعد في توزيع الضغط.
إن فهم هذه الأقواس وكيفية عملها ضروري لفهم العديد من حالات القدم، مثل القدم المسطحة (flat feet) أو القدم المقوسة (high arches)، والتي يمكن أن تؤثر على بيوميكانيكا المشي وتسبب الألم.
القدم معقدة، لكن فهم كيفية عملها لا يجب أن يكون صعباً. يشرح هذا المقال بنية القدم ويوضح كيف يمكن أن يؤثر التهاب المفاصل على مناطق مختلفة. تُترجم المفاهيم الطبية إلى لغة واضحة ومفيدة.
ساعد في إبقاء التثقيف الصحي الموثوق في متناول الجميع.
تبرع اليوم
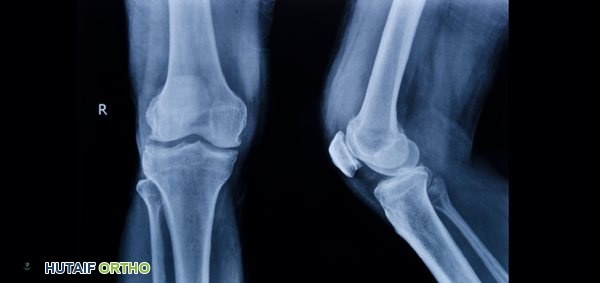
الأسباب وعوامل الخطر لمشاكل القدم: فهم مصادر الألم
نظراً للتعقيد الهيكلي للقدم ودورها الحيوي في تحمل وزن الجسم والحركة، فإنها عرضة لمجموعة واسعة من المشاكل. يمكن أن تنشأ هذه المشاكل من عوامل مختلفة، بعضها مرتبط بالتشريح نفسه والبعض الآخر بعوامل خارجية. يؤكد الأستاذ الدكتور محمد هطيف أن تحديد السبب الجذري أمر بالغ الأهمية للعلاج الفعال.
الإصابات والصدمات
- الكسور: يمكن أن تحدث في أي من عظام القدم الـ 26، مثل كسور الإجهاد في عظم العقب أو كسور السلاميات.
- الالتواءات والشد العضلي: شائعة في مفاصل الكاحل والقدم، وتحدث عندما تتمدد الأربطة أو الأوتار بشكل مفرط أو تتمزق.
- الكدمات: تنتج عن الصدمات المباشرة.
الإجهاد الزائد والضغط المتكرر
- التهاب اللفافة الأخمصية: التهاب في الرباط الطويل الذي يمتد على طول باطن القدم، وغالباً ما ينتج عن الإجهاد المتكرر، خاصة لدى العدائين.
- التهاب وتر أخيل: التهاب أو تمزق في وتر أخيل، شائع لدى الرياضيين.
- كسور الإجهاد: تحدث بسبب الضغط المتكرر على العظام، خاصة في عظام الأمشاط وعظم العقب.
- متلازمة النفق الرسغي للقدم (Tarsal Tunnel Syndrome): ضغط على العصب الظنبوبي الخلفي في منطقة الكاحل، مما يسبب الألم والخدر.
المشاكل الهيكلية والتشوهات الخلقية أو المكتسبة
- القدم المسطحة (Flat Feet): غياب أو انهيار القوس الطولي للقدم، مما يؤثر على توزيع الوزن.
- القدم المقوسة (High Arches): قوس مرتفع بشكل غير طبيعي، مما يضع ضغطاً زائداً على الكعب ومقدمة القدم.
- الوكعة (Bunions): نتوء عظمي يتكون عند قاعدة إصبع القدم الكبير، مما يسبب انحرافاً في الإصبع.
- إصبع القدم المطرقية أو المخلبية (Hammertoe/Claw Toe): تشوهات في أصابع القدم حيث تنثني المفاصل بشكل غير طبيعي.
- المهاميز العظمية (Bone Spurs): نتوءات عظمية تتكون عادةً في الكعب أو مفاصل الأصابع.
الأمراض الجهازية والحالات الطبية
-
التهاب المفاصل:
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis - RA): مرض مناعي ذاتي يهاجم المفاصل، بما في ذلك مفاصل القدم، مما يسبب الألم والالتهاب والتشوه.
- التهاب المفاصل التنكسي (Osteoarthritis): تآكل الغضاريف في المفاصل، شائع في مفاصل القدم والكاحل مع التقدم في العمر.
- النقرس (Gout): نوع من التهاب المفاصل يسببه تراكم بلورات حمض اليوريك في المفاصل، وغالباً ما يصيب إصبع القدم الكبير أولاً.
- السكري (Diabetes): يمكن أن يؤدي إلى اعتلال الأعصاب الطرفية (neuropathy) وضعف الدورة الدموية، مما يجعل القدمين عرضة للإصابات والالتهابات التي تلتئم ببطء.
- أمراض الأوعية الدموية: ضعف تدفق الدم إلى القدمين يمكن أن يسبب الألم وتأخر الشفاء.
عوامل نمط الحياة والبيئة
- الأحذية غير المناسبة: ارتداء أحذية ضيقة، عالية الكعب، أو غير داعمة يمكن أن يساهم في العديد من مشاكل القدم.
- الوزن الزائد والسمنة: تزيد من الضغط على القدمين والمفاصل، مما يزيد من خطر الإصابات والالتهابات.
- الوقوف أو المشي لفترات طويلة: يمكن أن يجهد القدمين ويسبب الألم.
- الشيخوخة: مع التقدم في العمر، تتآكل الغضاريف، وتفقد الأربطة مرونتها، وتضعف العضلات، مما يزيد من قابلية القدم للإصابة.

الأعراض الشائعة لمشاكل القدم: متى يجب أن تستشير الطبيب؟
تتنوع أعراض مشاكل القدم بشكل كبير اعتماداً على السبب الكامن، ولكن هناك بعض العلامات الشائعة التي يجب الانتباه إليها. إن التعرف المبكر على هذه الأعراض يمكن أن يساعد في الحصول على تشخيص وعلاج سريع وفعال، وهو ما يؤكد عليه الأستاذ الدكتور محمد هطيف.
الألم
- الألم المزمن: ألم يستمر لفترات طويلة، وقد يكون حاداً أو خفيفاً، وقد يزداد سوءاً مع النشاط.
- الألم الحاد: ألم مفاجئ وشديد، غالباً ما يرتبط بإصابة حادة مثل الكسر أو الالتواء.
- موقع الألم: يمكن أن يكون في الكعب (مثل التهاب اللفافة الأخمصية)، أو مقدمة القدم (مثل الوكعات)، أو منتصف القدم، أو الأصابع، أو الكاحل.
- الألم الليلي: قد يشير إلى التهاب أو مشاكل أعصاب.
- الألم عند الاستيقاظ: شائع في حالات مثل التهاب اللفافة الأخمصية.
التورم والاحمرار والدفء
- التورم (Edema): تراكم السوائل في الأنسجة، مما يجعل القدم تبدو منتفخة. قد يكون موضعياً في منطقة معينة أو منتشراً في القدم بأكملها.
- الاحمرار (Redness): علامة على الالتهاب أو العدوى.
- الدفء (Warmth): زيادة درجة حرارة الجلد في المنطقة المصابة، وهي أيضاً علامة على الالتهاب.
التيبس ومحدودية الحركة
- التيبس الصباحي: صعوبة في تحريك القدم أو الكاحل بعد فترات الراحة، خاصة في الصباح.
- نقص المرونة: صعوبة في ثني أو بسط القدم أو الأصابع بالكامل.
- صعوبة المشي: قد يؤدي الألم والتيبس إلى تغيير طريقة المشي (العرج).
التشوهات والتغيرات في المظهر
- النتوءات أو الكتل: مثل الوكعات أو الكيسات العقدية.
- تشوه الأصابع: مثل إصبع القدم المطرقية أو المخلبية.
- تغير في شكل القوس: مثل القدم المسطحة أو المقوسة بشكل مفرط.
- تغير لون الجلد: قد يشير إلى مشاكل في الدورة الدموية.
الخدر والوخز والضعف
- الخدر (Numbness): فقدان الإحساس في جزء من القدم، وغالباً ما يشير إلى ضغط على الأعصاب.
- الوخز (Tingling): إحساس بالدبابيس والإبر.
- الضعف (Weakness): صعوبة في تحريك القدم أو الأصابع، أو الشعور بعدم الثبات.
أعراض أخرى
- تغيرات في الجلد والأظافر: مثل تقرحات القدم (خاصة لدى مرضى السكري)، أو تشققات الجلد، أو تغيرات في الأظافر.
- صوت طقطقة أو فرقعة: قد يشير إلى مشاكل في المفاصل أو الأوتار.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت شديدة، مستمرة، أو تؤثر على قدرتك على المشي وأداء الأنشطة اليومية، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف في صنعاء للحصول على تقييم دقيق.

تشخيص أمراض ومشاكل القدم: خطوة نحو العلاج الدقيق
يُعد التشخيص الدقيق هو حجر الزاوية في أي خطة علاجية ناجحة لمشاكل القدم. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتحديد السبب الجذري للمشكلة.
الفحص السريري الشامل
- التاريخ الطبي المفصل: يبدأ الدكتور هطيف بسؤال المريض عن تاريخه الطبي، الأعراض التي يعاني منها، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وأي إصابات سابقة أو حالات طبية (مثل السكري أو التهاب المفاصل).
- الفحص البصري: يتم فحص القدمين والكاحلين بحثاً عن أي تشوهات واضحة، تورم، احمرار، كدمات، أو تغيرات في الجلد والأظافر.
- فحص الجس: يقوم الدكتور هطيف بلمس مناطق مختلفة من القدم لتحديد نقاط الألم، الحساسية، أو أي كتل أو نتوءات غير طبيعية.
- تقييم نطاق الحركة (Range of Motion): يتم فحص قدرة المفاصل على الحركة في جميع الاتجاهات، سواء بشكل فعال (بواسطة المريض) أو بشكل سلبي (بواسطة الطبيب).
- اختبارات القوة العضلية: لتقييم قوة العضلات المحيطة بالقدم والكاحل.
- تقييم المشي (Gait Analysis): ملاحظة طريقة مشي المريض لتحديد أي أنماط غير طبيعية قد تشير إلى مشاكل بيوميكانيكية أو تعويضية.
- الفحص العصبي: تقييم الإحساس، ردود الأفعال، ووظيفة الأعصاب في القدم والساق.
الفحوصات التصويرية
بعد الفحص السريري، قد يطلب الأستاذ الدكتور محمد هطيف واحداً أو أكثر من الفحوصات التصويرية لتأكيد التشخيص وتحديد مدى المشكلة:
- الأشعة السينية (X-rays): تُستخدم لتقييم بنية العظام، وتحديد الكسور، التشوهات، التهاب المفاصل، أو المهاميز العظمية.
- التصوير بالرنين المغناطيسي (MRI): يوفر صوراً مفصلة للأنسجة الرخوة مثل الأربطة، الأوتار، الغضاريف، والعضلات، وهو مفيد لتشخيص تمزقات الأوتار، التهاب اللفافة الأخمصية، أو أورام الأنسجة الرخوة.
- التصوير بالموجات فوق الصوتية (Ultrasound): تقنية تصوير في الوقت الفعلي مفيدة لتقييم الأوتار والأربطة والأكياس المملوءة بالسوائل (الكيسات) والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد للعظام، وهو مفيد في حالات الكسور المعقدة أو التخطيط الجراحي.
- فحص كثافة العظام (Bone Scan): قد يستخدم لتحديد كسور الإجهاد أو العدوى أو الأورام.
فحوصات إضافية
في بعض الحالات، قد تكون هناك حاجة لفحوصات إضافية مثل:
- اختبارات الدم: لتشخيص حالات مثل النقرس أو التهاب المفاصل الروماتويدي.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies & EMG): لتقييم وظيفة الأعصاب والعضلات، خاصة في حالات الشك في اعتلال الأعصاب.
بفضل خبرته العميقة في تشخيص وعلاج مشاكل القدم، يضمن الأستاذ الدكتور محمد هطيف أن كل مريض يتلقى التشخيص الأكثر دقة، مما يمهد الطريق لخطة علاجية مخصصة وفعالة.

خيارات علاج مشاكل القدم: رعاية مخصصة من الأستاذ الدكتور محمد هطيف
يهدف علاج مشاكل القدم إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض. يتبع الأستاذ الدكتور محمد هطيف نهجاً علاجياً متدرجاً، يبدأ عادةً بالتدابير التحفظية الأقل تدخلاً، وينتقل إلى الخيارات الجراحية فقط عند الضرورة القصوى أو عندما تفشل الطرق الأخرى.
العلاج التحفظي (غير الجراحي)
معظم مشاكل القدم يمكن علاجها بنجاح دون الحاجة إلى الجراحة. تشمل هذه الخيارات:
- الراحة وتعديل النشاط: تقليل الأنشطة التي تزيد الألم، وتجنب الوقوف أو المشي لفترات طويلة.
- الثلج والضغط والرفع (RICE): استخدام الثلج لتقليل التورم والألم، الضغط بضمادة مرنة، ورفع القدم فوق مستوى القلب.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب.
- مسكنات الألم: لتخفيف الألم الشديد.
- مرخيات العضلات: في حالات الشد العضلي.
-
العلاج الطبيعي (Physical Therapy):
- تمارين الإطالة والتقوية: لتحسين مرونة وقوة عضلات القدم والكاحل.
- العلاج اليدوي: تقنيات لفك التيبس وتحسين حركة المفاصل.
- العلاج بالحرارة والبرودة: لتقليل الألم والالتهاب.
- العلاج بالموجات فوق الصوتية أو الليزر: لتعزيز الشفاء.
-
الجبائر والدعامات والأحذية الخاصة:
- الجبائر الليلية: للحفاظ على القدم في وضع معين أثناء النوم، خاصة في حالات التهاب اللفافة الأخمصية.
- الدعامات أو الأجهزة التقويمية (Orthotics): حشوات مخصصة للأحذية لتوفير الدعم اللازم للقوس، تصحي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك